Паракокцидиоидомикоз (ПКМ) , также известный как южноамериканский бластомикоз , представляет собой грибковую инфекцию , которая может поражать рот и кожу, лимфангитический тип, полиорганный тип (особенно легкие) или смешанный тип. [1] [6] Если есть язвы во рту или поражения кожи, заболевание, скорее всего, широко распространено. [1] Симптомы могут отсутствовать или проявляться лихорадкой , сепсисом, потерей веса , увеличением желез или печени и селезенки . [4] [7]
Причиной являются грибы рода Paracoccidioides , включая Paracoccidioides brasiliensis и Paracoccidioides lutzii [8] , приобретенные при вдыхании спор грибов. [6]
Диагностика проводится путем взятия образцов крови , мокроты или кожи . [4] Заболевание может быть похоже на туберкулез , лейкемию и лимфому . [4] Лечение проводится противогрибковыми препаратами ; итраконазолом . [1] [7] При тяжелом течении заболевания лечение проводится амфотерицином В , а затем итраконазолом или триметопримом/сульфаметоксазолом в качестве альтернативы. [1] [7]
Это эндемичное заболевание для Центральной и Южной Америки [9] и считается забытым тропическим заболеванием . [8] В Бразилии это заболевание ежегодно становится причиной около 200 смертей. [1]
Распространено бессимптомное течение легочной инфекции, клиническое заболевание развивается менее чем у 5% инфицированных лиц. [10]
Он может протекать по типу ротовой полости и кожи, лимфангитического типа, полиорганного типа (особенно легких) или смешанного типа. [1] [6] Если есть язвы во рту или поражения кожи, заболевание, скорее всего, распространено. [1] Симптомы могут отсутствовать или проявляться лихорадкой , сепсисом, потерей веса , увеличением желез или печени и селезенки . [4] [7]
Известны два проявления: во-первых, острая или подострая форма, которая преимущественно поражает детей и молодых людей [11] , и хроническая форма, которая преимущественно поражает взрослых мужчин. [12] В большинстве случаев заражение происходит в возрасте до 20 лет, хотя симптомы могут проявиться много лет спустя. [13]
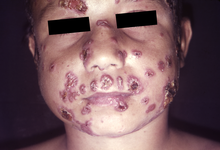
Ювенильная, острая форма характеризуется такими симптомами, как лихорадка, потеря веса и плохое самочувствие вместе с увеличенными лимфатическими узлами и увеличением печени и селезенки . [14] [15] [16] Эта форма чаще всего является диссеминированной, с симптомами, проявляющимися в зависимости от вовлеченных органов. [14] Часто присутствуют поражения кожи и слизистых оболочек , [17] а в тяжелых случаях может наблюдаться поражение костей. [14] Это острое, тяжелое проявление может имитировать туберкулез , лимфому или лейкемию . [17]
Хроническая форма проявляется через несколько месяцев или лет после первичного инфицирования и чаще всего проявляется сухим кашлем и одышкой. [10] Другие симптомы включают избыточное слюнотечение , затрудненное глотание и трудности с контролем голоса . [14] Могут присутствовать поражения слизистой оболочки верхних дыхательных путей, а также повышенное образование слизи и кашель с кровью . [18] Распространены как легочные, так и внелегочные поражения. [14]
До 70% случаев имеют поражение слизистой оболочки, поражения часто встречаются во рту, ротоглотке , гортани и небе. Классические поражения представляют собой поверхностные болезненные гранулярные язвы с небольшими пятнами кровотечения. [15]
Паракокцидиоидомикоз вызывается двумя видами грибов, которые могут существовать как плесень или дрожжи в зависимости от температуры , P. brasiliensis и P. lutzii . [19] В защищенных почвенных средах, вблизи источников воды, которые нарушены либо естественным путем, либо деятельностью человека, P. brasiliensis был эпидемиологически обнаружен (хотя и не изолирован). [20] Известным животным-переносчиком является броненосец . [ 13] В естественной среде грибы встречаются в виде нитевидных структур, и они развивают инфекционные споры, известные как конидии . [13]
Передача вируса от человека к человеку никогда не была доказана. [21]
Первичное заражение, хотя и плохо изучено из-за отсутствия данных, как полагают, происходит через вдыхание конидий через дыхательные пути после вдыхания грибковых конидий, продуцируемых мицелиальной формой P. brasiliensis . [14] [21] Это происходит преимущественно в детстве и молодом возрасте после воздействия сельскохозяйственной деятельности. [13] Заражение может произойти через прямую инокуляцию кожи, хотя это случается редко. [15]
После вдыхания в альвеолы происходит быстрое размножение микроорганизма в легочной ткани, иногда распространяясь через венозную и лимфатическую системы. [14] Примерно у 2% людей развиваются клинические признаки после первоначальной бессимптомной инфекции. [15]
Тип иммунного ответа определяет клиническое проявление инфекции, причем у детей и лиц с коинфекцией ВИЧ чаще всего развивается острое/подострое диссеминированное заболевание. [14] У большинства инфицированных развивается опосредованный Т-клетками типа 1 ( Th 1) иммунный ответ, что приводит к фиброзирующему альвеолиту и образованию компактной гранулемы, которая контролирует репликацию грибка, а также латентной или бессимптомной инфекции. [13] [14] Затем считается, что он остается в состоянии покоя в остаточных поражениях легких и лимфатических узлах средостения . [21] Недостаточный ответ Т х 1 клеток приводит к тяжелым формам заболевания. У этих людей гранулемы не образуются, и у пораженного человека развиваются ответы Т х 2 и Т х 9, что приводит к активации В-лимфоцитов , высокому уровню циркулирующих антител, эозинофилии и гипергаммаглобулинемии . [13]
Поражение легких впоследствии происходит после фазы покоя, проявляясь симптомами со стороны верхних дыхательных путей и инфильтратами в легких при визуализации. [15] Наиболее распространенная, хроническая форма, почти наверняка является реактивацией заболевания, [15] и может перерасти в прогрессирующее рубцевание легких (легочный фиброз) . [22]
Он может вызывать заболевание у людей с нормальной иммунной функцией, хотя иммуносупрессия увеличивает агрессивность грибка. Он редко вызывает заболевание у женщин фертильного возраста, вероятно, из-за защитного эффекта эстрадиола . [23]
Более 90% случаев можно диагностировать с помощью прямого гистологического исследования ткани, такой как мокрота, промывная жидкость бронхов, экссудаты и биопсии . Гистопатологическое исследование с окраской метенамин серебром по Гомори (GMS) или гематоксилином и эозином ( H&E ) выявляет крупные дрожжевые клетки с полупрозрачными клеточными стенками с множественными почками. [14]
При ювенильной форме аномалии легких видны на КТ-снимках с высоким разрешением , тогда как при хронической форме на обычных рентгеновских снимках могут быть видны интерстициальные и альвеолярные инфильтраты в центральных и нижних легочных полях. [14]
Культивирование P. brasiliensis занимает от 20 до 30 дней, требуя нескольких образцов и питательных сред. Первоначальное культивирование может происходить при комнатной температуре, однако после того, как заметен рост, подтверждение происходит путем инкубации при температуре до 36-37 градусов для преобразования грибка в дрожжевые клетки. [14]
Обнаружение антител полезно как для острой диагностики, так и для мониторинга. Иммунодиффузия в геле обычно используется в эндемичных районах, диагностирует 95% случаев с высокой специфичностью . [14] Фиксация комплемента позволяет измерить тяжесть случаев путем количественной оценки уровня антител и, таким образом, полезна для мониторинга ответа на лечение. Однако она чувствительна только в 85% случаев и перекрестно реагирует с H. capsulatum . [14]
Заболевание может быть похоже на туберкулез , лейкемию и лимфому [4]
И P. brasiliensis , и P. lutzii восприимчивы in vitro к большинству противогрибковых препаратов, в отличие от других системных грибковых инфекций. Легкие и умеренные формы лечатся итраконазолом в течение 9–18 месяцев, поскольку было показано, что это более эффективно, имеет более короткую продолжительность лечения и лучше переносится. [ необходима цитата ] Было показано, что кислые напитки снижают абсорбцию итраконазола. [13] Ко-тримоксазол является препаратом второй линии и предпочтителен для лиц с поражением мозга и во время беременности. [13] В тяжелых случаях показано внутривенное лечение амфотерицином B в среднем в течение 2–4 недель. [ 13] Преднизолон , назначаемый одновременно, может уменьшить воспаление во время лечения. [13] Пациентов следует лечить до стабилизации симптомов и увеличения массы тела. Следует предоставить рекомендации относительно нутритивной поддержки, а также курения и употребления алкоголя. Надпочечниковая недостаточность , если она обнаружена, лечится кортикостероидами. [24] Клинические критерии излечения включают отсутствие или заживление поражений, стабилизацию массы тела, отрицательные, а также отрицательные тесты на аутоантитела. [13] Недостаточно данных, подтверждающих преимущества вышеуказанных препаратов для лечения этого заболевания. [25]
Паракокцидиоидомикоз является эндемичным заболеванием в сельских районах Латинской Америки, от юга Мексики до Аргентины, а также встречается в Бразилии, Колумбии, Венесуэле, Эквадоре и Парагвае. [13] [15] Эпидемических вспышек никогда не наблюдалось. [13] Он имеет самую высокую распространенность среди всех системных микозов (грибковых инфекций) в этом районе. [12] По оценкам, до 75% людей в эндемичных районах инфицированы бессимптомной формой (до 10 миллионов человек), при этом у 2% развивается клинически значимое заболевание. [12] Заболеваемость и смертность тесно связаны с социально-экономическим положением пациента, [12] при этом большинство взрослых пациентов — это мужчины, работающие в сельском хозяйстве. [26] Другие факторы риска включают курение, употребление алкоголя, сопутствующую инфекцию ВИЧ или другую иммуносупрессию. [21] 80% зарегистрированных случаев заболевания зарегистрированы в Бразилии, на юго-востоке, среднем западе и юге, распространившись в 1990-х годах на район Амазонки. Большинство оставшихся случаев заражения зафиксировано в Аргентине, Колумбии и Венесуэле. [21] Большинство эпидемиологических отчетов были сосредоточены на P. brasliensis , тогда как эпидемиология P. lutzii по состоянию на 2015 год изучена недостаточно. [21]
Рост числа случаев заболевания связывают с агрокультурой и вырубкой лесов в Бразилии, урбанизацией периферийных городских районов с плохой инфраструктурой, а также с повышенной влажностью почвы и воздуха. [13] [21] Одно из коренных бразильских племен, суруи, после перехода от натурального сельского хозяйства к выращиванию кофе показало более высокий уровень инфицирования, чем окружающие племена. [21]
Также были сообщения о случаях заболевания в неэндемичных районах с ростом экотуризма в Соединенных Штатах, Европе и Японии. [15] Все зарегистрированные случаи были связаны с возвращением путешественников из эндемичных регионов. [21]
Болезнь Лютца-Сплендоре-де Алмейды [3] названа в честь врачей Адольфо Лютца [27] Альфонсо Сплендоре (1871–1953), итало-бразильского паразитолога [28] и Флориано Пауло де Алмейды (1898–1977), бразильского патолога, специализирующегося на патологической микологии (изучении инфекционных грибов), [29] [30], которые впервые описали это заболевание в Бразилии в начале 20 века.
{{cite book}}: CS1 maint: отсутствует местоположение издателя ( ссылка )