Гиперемезис беременных ( ГГ ) — осложнение беременности , которое характеризуется сильной тошнотой , рвотой , потерей веса и, возможно, обезвоживанием . [1] Также может возникнуть чувство обморока . [2] Это считается более серьезным, чем утренняя тошнота . [2] Симптомы часто проходят после 20-й недели беременности, но могут сохраняться в течение всего срока беременности. [6] [7] [8] [9] [2]
Точные причины гиперемезиса беременных неизвестны. [3] Факторы риска включают первую беременность, многоплодную беременность , ожирение, предшествующий или семейный анамнез ГГ и трофобластическое расстройство . Исследование, опубликованное в журнале Nature в декабре 2023 года , указало на связь между ГГ и аномально высокими уровнями гормона GDF15 , а также на повышенную чувствительность к этому конкретному гормону. [10]
Диагноз обычно ставится на основании наблюдаемых признаков и симптомов. [3] Технически ГГ определяется как более трех эпизодов рвоты в день, при которых происходит потеря веса на 5% или три килограмма , а в моче присутствуют кетоны . [3] Следует исключить другие потенциальные причины симптомов, включая инфекцию мочевыводящих путей и повышенную активность щитовидной железы . [4]
Лечение включает в себя употребление жидкости и щадящую диету . [2] Рекомендации могут включать электролитозамещающие напитки , тиамин и диету с высоким содержанием белка. [3] [11] Некоторым людям требуются внутривенные жидкости . [2] Что касается лекарств, предпочтительны пиридоксин или метоклопрамид . [4] Прохлорперазин , дименгидринат , ондансетрон (продается под торговой маркой Zofran) или кортикостероиды могут быть использованы, если они неэффективны. [3] [4] Госпитализация может потребоваться из-за тяжелых сопутствующих симптомов. [9] [3] Психотерапия может улучшить результаты. [3] Доказательства эффективности акупрессуры скудны. [3]
Хотя рвота во время беременности была описана еще в 2000 году до нашей эры, первое четкое медицинское описание HG было сделано в 1852 году Полем Антуаном Дюбуа . [12] По оценкам, HG поражает 0,3–2,0% беременных женщин, хотя некоторые источники говорят, что эта цифра может достигать 3%. [6] [9] [5] Хотя ранее это было известно как распространенная причина смерти во время беременности, при правильном лечении это сейчас встречается очень редко. [13] [14] У тех, кто страдает, ниже риск выкидыша , но выше риск преждевременных родов . [15] Некоторые беременные женщины решают сделать аборт из-за симптомов HG. [11]
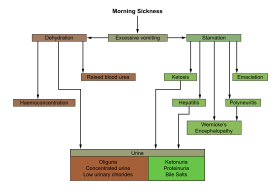
Если рвота сильная, это может привести к следующему: [16]
Симптомы могут усугубляться голодом , усталостью , пренатальными витаминами (особенно содержащими железо ) и диетой . [19] Многие женщины с HG чрезвычайно чувствительны к запахам в окружающей среде; определенные запахи могут усугублять симптомы. Чрезмерное слюнотечение, также известное как sialorrhea gravidarum, является еще одним симптомом, испытываемым некоторыми женщинами. [ необходима цитата ]
Hyperemesis gravidarum имеет тенденцию возникать в первом триместре беременности [17] и длится значительно дольше, чем утренняя тошнота. В то время как большинство женщин испытывают почти полное облегчение симптомов утренней тошноты ближе к началу второго триместра , некоторые люди с HG будут испытывать серьезные симптомы до тех пор, пока не родят ребенка, а иногда даже после родов. [20]
У небольшого процента людей рвота случается редко, но тошнота по-прежнему вызывает большинство (если не все) тех же проблем, что и неукротимая рвота с рвотой. [21]
Недостаточное или неадекватное лечение ГГ может привести к одному или нескольким из следующих последствий: [16]
Депрессия и посттравматическое стрессовое расстройство являются распространенными вторичными осложнениями HG, и эмоциональная поддержка может быть полезной. [16] [22]
Влияние HG на плод в основном обусловлено дисбалансом электролитов , вызванным HG у матери. [23] Женщины с тяжелой формой гиперемезиса, которые набирают менее 7 килограммов (15 фунтов) во время беременности, как правило, рожают новорожденных с более низким весом при рождении или детей меньшего размера для гестационного возраста . Они также, как правило, рожают до 37 недель беременности . [17]
Напротив, дети, рожденные женщинами с гиперемезисом, у которых прибавка в весе во время беременности составила более 7 килограммов (15 фунтов), выглядят так же, как и дети, рожденные от неосложненных беременностей. [24] Не существует существенной разницы в уровне неонатальной смертности у детей, рожденных от матерей с гиперемезисом, по сравнению с детьми, рожденными от матерей, у которых нет гиперемезиса. [16] У детей, рожденных от матерей с недостаточно леченным гиперемезисом, в четыре раза чаще возникают нейроповеденческие диагнозы. [25]
Хотя точная причина HG неизвестна, существует множество теорий. Считается, что HG вызывается комбинацией факторов, многие из которых могут различаться у разных женщин, некоторые из которых включают генетическую предрасположенность . [16] Женщины, у которых в семье были HG, более склонны к развитию этого заболевания. [26]
Одним из факторов является неблагоприятная реакция на гормональные изменения беременности, в частности, повышенный уровень бета- хорионического гонадотропина человека (β-ХГЧ). [27] [28] Эта теория также объясняет, почему гиперемезис гравидарум чаще всего встречается в первом триместре (часто около 8–12 недель беременности), поскольку уровень β-ХГЧ в это время самый высокий и снижается впоследствии. Другой предполагаемой причиной гиперемезиса гравидарум является повышение уровня эстрогенов у матери (снижение перистальтики кишечника и опорожнения желудка, что приводит к тошноте/рвоте). [16]
В 2020 году еще одна возможная причина HG была опубликована исследовательской группой во главе с Марленой Фейзо , медицинским исследователем, чей интерес был подогрет ее тогдашним врачом, который сказал ей, что ее сильная рвота была «просто уловкой, чтобы привлечь сочувствие и внимание»: [29] «Доказательства свидетельствуют о том, что аномальные уровни гормона GDF15 связаны с HG. Подтверждение второго варианта риска, rs1054221, дает дополнительные подтверждения роли GDF15 в этиологии HG. Кроме того, материнские гены, по-видимому, играют более значительную роль, чем отцовская ДНК, в содействии тяжести NVP». [30]
В исследовании 2023 года Фейзо дополнительно связал GDF15 с причиной, когда его высокий уровень обусловлен продукцией фетальных клеток, в отличие от естественных низких уровней, которые являются результатом материнской чувствительности. [31] [32] [33]
Хотя патофизиология гипергидроза неясна, одна из наиболее общепринятых теорий предполагает, что с ним связаны уровни β-ХГЧ . [4] Лептин , гормон, подавляющий чувство голода, также может играть определенную роль. [34]
Возможные патофизиологические процессы, вовлеченные в процесс, обобщены в следующей таблице: [23]
Hyperemesis gravidarum считается диагнозом исключения . [16] [37] Критерии диагностики HG у пациента обычно включают рвоту, которая приводит к значительному обезвоживанию и потере веса (не менее 5% от веса пациента до беременности). Обычно проводится анализ мочи и могут быть взяты образцы крови для проверки на кетонурию , электролитный дисбаланс и полный анализ крови , все из которых могут указывать на HG или подсказать альтернативный диагноз. [38]
Женщины, страдающие от гиперемезиса беременных, часто страдают от обезвоживания и теряют вес, несмотря на попытки поесть. [39] [40] Подобно началу стандартных приступов утренней тошноты , тошнота и рвота при гиперемезисе обычно начинаются между 5 и 6 неделями беременности. [41]
Диагнозы, которые следует исключить, включают следующее: [23]
Обычные исследования включают азот мочевины крови (BUN) и электролиты, печеночные пробы , анализ мочи , [40] и тесты функции щитовидной железы . Гематологические исследования включают уровни гематокрита , которые обычно повышены при HG. [40] Ультразвуковое сканирование может потребоваться для определения гестационного статуса и исключения молярной или частичной молярной беременности. [42]
Сухая, пресная пища и пероральная регидратация являются методами лечения первой линии. [43] Из-за возможности сильного обезвоживания и других осложнений HG рассматривается как неотложная ситуация. Если консервативные диетические меры неэффективны, может потребоваться более обширное лечение, такое как использование противорвотных препаратов и внутривенная регидратация . Если пероральное питание недостаточно, может потребоваться внутривенная нутритивная поддержка . [17] Для женщин, которым требуется госпитализация, тромбоэмболические чулки или низкомолекулярный гепарин могут использоваться в качестве мер по предотвращению образования тромба . [23]
Внутривенная (IV) гидратация часто включает в себя добавление электролитов , поскольку постоянная рвота часто приводит к дефициту. Аналогичным образом, добавление потерянного тиамина (витамина B 1 ) должно рассматриваться для снижения риска энцефалопатии Вернике . [44] Витамины A и B истощаются в течение двух недель, поэтому длительное недоедание указывает на необходимость оценки и добавления. Кроме того, следует контролировать уровень электролитов и добавлять их; особую озабоченность вызывают натрий и калий . [ необходима цитата ]
После завершения внутривенной регидратации пациенты обычно начинают переносить частые небольшие жидкие или мягкие приемы пищи. После регидратации лечение фокусируется на контроле симптомов, чтобы обеспечить нормальное потребление пищи. Однако могут возникнуть циклы гидратации и дегидратации, что делает необходимым постоянный уход. Домашний уход доступен в форме периферически вводимого центрального катетера (PICC) для гидратации и питания. [45] Домашнее лечение часто менее затратно и снижает риск внутрибольничной инфекции по сравнению с долгосрочными или повторными госпитализациями.
Ряд противорвотных средств эффективен и безопасен во время беременности, в том числе: пиридоксин/доксиламин , антигистаминные препараты (например, дифенгидрамин ) и фенотиазины (например, прометазин ). [46] Что касается эффективности, неизвестно, превосходит ли одно другое для облегчения тошноты или рвоты. [46] Ограниченные данные опубликованных клинических испытаний предполагают использование лекарств для лечения гиперемезиса беременных. [47]
Хотя пиридоксин/доксиламин, комбинация витамина B6 и доксиламина , эффективна при тошноте и рвоте во время беременности [48] , некоторые подвергают сомнению его эффективность при гестационном синдроме. [49]
Ондансетрон может быть полезен, однако существуют некоторые опасения относительно связи с расщелиной неба [50] , и имеется мало высококачественных данных. [46] Метоклопрамид также используется и относительно хорошо переносится. [48] Доказательства использования кортикостероидов слабы; есть некоторые доказательства того, что использование кортикостероидов у беременных женщин может немного увеличить риск расщелины губы и неба у младенца и может подавлять активность надпочечников плода. [16] [51] Однако гидрокортизон и преднизолон инактивируются в плаценте и могут использоваться для лечения гиперемезиса гравидарум после 12 недель. [16]
Лекарственный каннабис использовался для лечения рвоты, связанной с беременностью. [52]
Женщинам, не реагирующим на внутривенную регидратацию и медикаменты, может потребоваться нутритивная поддержка. Пациенты могут получать парентеральное питание (внутривенное питание через линию PICC) или энтеральное питание (через назогастральный зонд или назоеюнальный зонд ). Имеются лишь ограниченные доказательства из испытаний в поддержку использования витамина B 6 для улучшения результатов. [47] Избыточное питание ( гипералиментация ) может быть необходимо в некоторых случаях, чтобы помочь поддерживать требуемый объем и позволить набрать вес. [42] Врач может также назначить витамин B 1 (для предотвращения энцефалопатии Вернике) и фолиевую кислоту . [23]
Акупунктура (как с P6, так и традиционным методом) оказалась неэффективной. [47] Использование имбирных продуктов может быть полезным, но доказательства эффективности ограничены и непоследовательны, хотя три недавних исследования поддерживают имбирь по сравнению с плацебо . [47]
Рвота является распространенным состоянием, которым страдают около 50% беременных женщин, а еще 25% испытывают тошноту. [53] Однако частота возникновения HG составляет всего 0,3–1,5%. [4] После преждевременных родов hyperemesis gravidarum является второй по частоте причиной госпитализации в первой половине беременности. [16] Такие факторы, как инфицирование Helicobacter pylori , повышение выработки гормонов щитовидной железы , низкий возраст, низкий индекс массы тела до беременности, многоплодная беременность, молярная беременность и анамнез hyperemesis gravidarum, связаны с развитием HG. [16]
Талидомид назначался для лечения ГГ в Европе до тех пор, пока не было признано, что талидомид является тератогенным и является причиной фокомелии у новорожденных. [54]
Hyperemesis gravidarum происходит от греческого hyper- , что означает чрезмерный, и emesis , что означает рвота , и латинского gravidarum , женского родительного падежа множественного числа прилагательного, здесь использованного как существительное, означающее «беременная [женщина]». Таким образом, hyperemesis gravidarum означает «чрезмерная рвота беременных женщин».
Автор Шарлотта Бронте часто считается страдающей от гиперемезиса беременных. Она умерла в 1855 году на четвертом месяце беременности, страдая от неукротимой тошноты и рвоты на протяжении всей беременности и не перенося ни пищи, ни даже воды. [55]
Екатерина, принцесса Уэльская, была госпитализирована из-за рвоты беременных во время своей первой беременности и проходила лечение от того же состояния во время последующих двух. [56] [57]
Комедийная актриса Эми Шумер отменила оставшуюся часть тура из-за рвоты беременных. [58]
В предыдущие столетия причина была неизвестна, и делались различные ложные заявления, такие как сильная рвота, вызванная неприятием женщиной женственности, проявлением подсознательного желания прервать беременность или поведением, направленным на привлечение внимания . [29] Эти ошибочные убеждения привели к различным оскорбительным практикам, таким как изоляция от друзей и семьи или оставление тяжелобольных женщин лежать в рвоте, когда они были слишком слабы, чтобы подмыться самостоятельно, что с тех пор было осуждено работниками здравоохранения и медицинскими организациями, такими как Коллегия французских гинекологов и акушеров. [29] [59] Фонд HER является низовой сетью переживших рвоту и экспертов. [60]
По оценкам, только расходы на госпитализацию при гиперемезисе беременных составляют 3 миллиарда долларов США в год, не включая прямые медицинские расходы на дополнительные амбулаторные приемы у врачей, рецептурные препараты и уход на дому , а также любые косвенные расходы, такие как потеря работы. [29] За 15 лет с 2007 по 2023 год Национальные институты здравоохранения США одобрили шесть исследовательских грантов на изучение гиперемезиса беременных, с общим финансированием исследований в размере 2,1 миллиона долларов США по всем шести грантам (в среднем 350 000 долларов США на грант или 140 000 долларов США в год). [29]