Эбола , также известная как болезнь, вызванная вирусом Эбола ( БВВЭ ) и геморрагическая лихорадка Эбола ( ГЛЭ ), представляет собой вирусную геморрагическую лихорадку у людей и других приматов , вызываемую вирусами Эбола . [1] Симптомы обычно появляются в период от двух дней до трех недель после заражения. [3] Первыми симптомами обычно являются лихорадка , боль в горле , мышечные боли и головные боли . [1] Обычно за этим следует рвота , диарея , сыпь и снижение функции печени и почек , [1] после чего у некоторых людей начинается внутреннее и внешнее кровотечение . [1] От него умирает от 25% до 90% инфицированных – в среднем около 50%. [1] Смерть часто наступает в результате шока из-за потери жидкости и обычно наступает через 6–16 дней после появления первых симптомов. [2] Раннее лечение симптомов значительно увеличивает выживаемость по сравнению с поздним началом. [4] Вакцина против Эболы была одобрена FDA США в декабре 2019 года.
Вирус распространяется при прямом контакте с жидкостями организма , например, кровью инфицированных людей или других животных [1] или при контакте с предметами, которые недавно были загрязнены инфицированными жидкостями организма. [1] Не зарегистрировано ни в природе, ни в лабораторных условиях случаев передачи вируса по воздуху между людьми или другими приматами . [5] После выздоровления от Эболы сперма или грудное молоко могут продолжать переносить вирус в течение от нескольких недель до нескольких месяцев. [1] [6] [7] Фруктовые летучие мыши считаются обычными переносчиками в природе ; они способны распространять вирус, не подвергаясь его воздействию. [1] Симптомы Эболы могут напоминать симптомы некоторых других заболеваний, включая малярию , холеру , брюшной тиф , менингит и другие вирусные геморрагические лихорадки. [1] Диагноз подтверждается путем анализа образцов крови на наличие вирусной РНК , вирусных антител или самого вируса. [1] [8]
Борьба со вспышками требует скоординированных медицинских услуг и участия сообщества, [1] включая быстрое выявление, отслеживание контактов заразившихся, быстрый доступ к лабораторным услугам, уход за инфицированными и надлежащую утилизацию умерших посредством кремации или захоронения. [1] [9] Меры профилактики включают ношение соответствующей защитной одежды и мытье рук в непосредственной близости от пациентов и при работе с потенциально зараженным мясом диких животных , а также тщательное приготовление мяса диких животных. [1] Вакцина против Эболы была одобрена FDA США в декабре 2019 года. [10] Хотя по состоянию на 2019 год не существует одобренного лечения Эболы [обновлять], [11] два метода лечения ( атолтивимаб/мафтивимаб/одесивимаб и ансувимаб ) связаны с улучшением результатов лечения. . [12] Усилия по поддержке также улучшают результаты. [1] К ним относятся пероральная регидратационная терапия (питие слегка подслащенной и соленой воды) или внутривенное введение жидкости , а также лечение симптомов. [1] В октябре 2020 года атолтивимаб/мафтивимаб/одезивимаб (Инмазеб) был одобрен для медицинского применения в США для лечения заболевания, вызванного заирским эболавирусом . [13]
Эбола была впервые выявлена в 1976 году в двух одновременных вспышках: одна в Нзаре (город в Южном Судане ), а другая в Ямбуку ( Демократическая Республика Конго ), деревне недалеко от реки Эбола , в честь которой и была названа болезнь. [1] Вспышки Эболы периодически происходят в тропических регионах Африки к югу от Сахары . [1] В период с 1976 по 2012 год, по данным Всемирной организации здравоохранения , произошло 24 вспышки Эболы, в результате которых в общей сложности было зарегистрировано 2387 случаев заболевания и 1590 случаев смерти . [1] [14] Самая крупная вспышка Эболы на сегодняшний день произошла в Западной Африке с декабря 2013 года по январь 2016 года: было зарегистрировано 28 646 случаев заболевания и 11 323 случая смерти. [15] [16] [17] 29 марта 2016 года было объявлено, что чрезвычайная ситуация больше не является чрезвычайной. [18] Другие вспышки в Африке начались в Демократической Республике Конго в мае 2017, [19] [20] и 2018 годов . [21] [22] В июле 2019 года Всемирная организация здравоохранения объявила вспышку Эболы в Конго проблемой мирового здравоохранения . чрезвычайная ситуация . [23]
Продолжительность времени между воздействием вируса и развитием симптомов ( инкубационный период ) составляет от 2 до 21 дня [1] [24] и обычно от 4 до 10 дней. [25] Однако недавние оценки, основанные на математических моделях, предсказывают, что около 5% случаев могут занять больше времени, чем 21 день. [26]
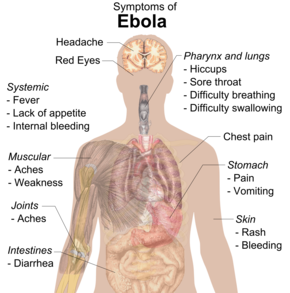
Симптомы обычно начинаются с внезапной гриппоподобной стадии, характеризующейся утомляемостью , лихорадкой , слабостью , снижением аппетита , мышечной болью , болью в суставах , головной болью и болью в горле. [1] [25] [27] [28] Температура обычно превышает 38,3 °C (101 °F). [29] Это часто сопровождается тошнотой, рвотой, диареей , болью в животе, а иногда и икотой . [28] [30] Сочетание сильной рвоты и диареи часто приводит к тяжелому обезвоживанию . [31] Затем могут возникнуть одышка и боль в груди , а также отеки , головные боли и спутанность сознания . [28] Примерно в половине случаев на коже может появиться пятнисто -папулезная сыпь , плоская красная область, покрытая небольшими шишками, через пять-семь дней после появления симптомов. [25] [29]
В некоторых случаях может возникнуть внутреннее и наружное кровотечение. [1] Обычно это начинается через пять-семь дней после появления первых симптомов. [32] У всех инфицированных людей наблюдается некоторое снижение свертываемости крови . [29] Кровотечения из слизистых оболочек или мест проколов иглой наблюдались в 40–50% случаев. [33] Это может вызвать рвоту с кровью , кашель с кровью или кровь в стуле . [34] Кровотечение на коже может привести к появлению петехий , пурпуры , экхимозов или гематом (особенно вокруг мест инъекций иглы). [35] Также может возникнуть кровотечение в белки глаз . [36] Сильное кровотечение встречается редко; если это происходит, то обычно в желудочно-кишечном тракте . [37] Сообщалось, что частота кровотечений в желудочно-кишечный тракт составляла ~58% во время вспышки в 2001 году в Габоне, [38] , но во время вспышки в США в 2014–2015 годах она составляла ~18%, [39], возможно, из-за улучшенная профилактика диссеминированного внутрисосудистого свертывания крови . [31]
Выздоровление может начаться через семь-14 дней после появления первых симптомов. [28] Смерть, если она наступает, обычно наступает через шесть-шестнадцать дней после появления первых симптомов и часто является следствием шока, вызванного потерей жидкости . [2] В целом кровотечение часто указывает на худший исход, а потеря крови может привести к смерти. [27] Ближе к концу жизни люди часто впадают в кому . [28]
Те, кто выживает, часто страдают от продолжающихся мышечных и суставных болей, воспаления печени и снижения слуха, а также могут иметь постоянную усталость, постоянную слабость, снижение аппетита и трудности с возвращением к весу, существовавшему до болезни. [28] [40] Могут возникнуть проблемы со зрением. [41] Людям, перенесшим БВВЭ, рекомендуется носить презервативы в течение как минимум двенадцати месяцев после первоначального заражения или до тех пор, пока сперма мужчины, пережившего БВВЭ, не окажется отрицательной на вирус Эбола в двух отдельных случаях. [42]
У выживших вырабатываются антитела против Эболы, которые сохраняются не менее 10 лет, но неясно, обладают ли они иммунитетом к дополнительным инфекциям. [43]
БВВЭ у человека вызывают четыре из шести вирусов рода Ebolavirus . К ним относятся вирус Бундибугио (BDBV), суданский вирус (SUDV), вирус Тай-Форест (TAFV) и один, называемый просто вирусом Эбола (EBOV, ранее заирский вирус Эбола). [44] EBOV, вид заирского эболавируса , является наиболее опасным из известных вирусов, вызывающих БВВЭ, и является причиной наибольшего числа вспышек. [45] Пятый и шестой вирусы, вирус Рестона (RESTV) и вирус Бомбали (BOMV), [46] не считаются причиной заболеваний у людей, но вызывают заболевания у других приматов. [47] [48] Все пять вирусов тесно связаны с марбургвирусами . [44]

Эболавирусы содержат одноцепочечные неинфекционные геномы РНК . [49] Геномы вируса Эбола содержат семь генов , включая 3'-UTR - NP - VP35 - VP40 - GP - VP30 - VP24 - L - 5'-UTR . [35] [50] Геномы пяти различных эболавирусов (BDBV, EBOV, RESTV, SUDV и TAFV) различаются по последовательности , а также количеству и расположению перекрывающихся генов. Как и все филовирусы , вирионы эболавируса представляют собой нитевидные частицы, которые могут иметь форму пастушьего посоха, буквы «U» или «6», а также могут быть спиральными, тороидальными или разветвленными. [50] [51] Как правило, ширина эболавирионов составляет 80 нанометров (нм), а длина может достигать 14 000 нм. [52]
Считается, что их жизненный цикл начинается с прикрепления вириона к специфическим рецепторам клеточной поверхности, таким как лектины C-типа , DC-SIGN или интегрины , после чего происходит слияние вирусной оболочки с клеточными мембранами . [53] Вирионы, поглощенные клеткой, затем попадают в кислые эндосомы и лизосомы , где расщепляется гликопротеин GP вирусной оболочки. [53] Этот процессинг, по-видимому, позволяет вирусу связываться с клеточными белками, позволяя ему сливаться с внутренними клеточными мембранами и высвобождать вирусный нуклеокапсид . [53] Структурный гликопротеин вируса Эбола (известный как GP1,2) отвечает за способность вируса связываться с клетками-мишенями и инфицировать их. [54] Вирусная РНК-полимераза , кодируемая геном L , частично снимает оболочку нуклеокапсида и транскрибирует гены в мРНК с положительной цепью , которые затем транслируются в структурные и неструктурные белки. Наиболее распространенным белком является нуклеопротеин, концентрация которого в клетке-хозяине определяет, когда L переключается с транскрипции гена на репликацию генома. Репликация вирусного генома приводит к образованию полноразмерных антигеномов с положительной цепью, которые, в свою очередь, транскрибируются в копии генома потомства вируса с отрицательной цепью. [55] Недавно синтезированные структурные белки и геномы самособираются и накапливаются внутри клеточной мембраны . Вирионы отпочковываются от клетки, приобретая оболочки из клеточной мембраны, из которой они отпочковываются. Зрелые частицы потомства затем заражают другие клетки, чтобы повторить цикл. Генетику вируса Эбола трудно изучать из-за вирулентных характеристик EBOV. [56]
.jpg/440px-Ebola_illustration-_safe_burial_(15573264517).jpg)
Считается, что между людьми болезнь Эбола распространяется только при прямом контакте с кровью или другими жидкостями организма человека, у которого развились симптомы заболевания. [57] [58] [59] К жидкостям организма, которые могут содержать вирус Эбола, относятся слюна, слизь, рвота, кал, пот, слезы, грудное молоко, моча и сперма . [6] [43] ВОЗ утверждает, что только очень больные люди могут распространять болезнь Эбола через слюну , и не сообщалось о передаче вируса через пот. Большинство людей передают вирус через кровь, фекалии и рвоту. [60] К точкам проникновения вируса относятся нос, рот, глаза, открытые раны, порезы и ссадины. [43] Эбола может передаваться крупными каплями ; однако считается, что это происходит только тогда, когда человек очень болен. [61] Это заражение может произойти, если на человека попадут капли. [61] Контакт с поверхностями или предметами, зараженными вирусом, особенно с иглами и шприцами, также может привести к передаче инфекции. [62] [63] Вирус способен выживать на предметах в течение нескольких часов в высушенном состоянии, а также может сохраняться в течение нескольких дней в жидкостях организма вне человека. [43] [64]
Вирус Эбола может сохраняться в сперме более трех месяцев после выздоровления, что может привести к заражению половым путем . [6] [65] [66] В ходе национальной программы скрининга было зафиксировано сохранение вируса в сперме более года. [67] Эбола также может проникать в грудное молоко женщин после выздоровления, и неизвестно, когда снова можно будет безопасно кормить грудью. [7] Вирус также был обнаружен в глазу одного пациента в 2014 году, через два месяца после того, как он был очищен от его крови. [68] В остальном выздоровевшие люди не заразны. [62]
Потенциал широкого распространения инфекций в странах, где медицинские системы способны соблюдать правильные процедуры медицинской изоляции, считается низким. [69] Обычно, когда у кого-то появляются симптомы заболевания, он не может путешествовать без посторонней помощи. [70]
Мертвые тела остаются заразными; таким образом, люди, работающие с человеческими останками в рамках таких методов, как традиционные погребальные ритуалы или более современные процессы, такие как бальзамирование, подвергаются риску. [69] Считается, что 69% случаев заражения Эболой в Гвинее во время вспышки 2014 года были заразились в результате незащищенного (или недостаточно защищенного) контакта с инфицированными трупами во время определенных гвинейских погребальных ритуалов. [71] [72]
Наибольшему риску заражения подвергаются медицинские работники, лечащие людей с Эболой. [62] Риск увеличивается, когда у них нет соответствующей защитной одежды, такой как маски, халаты, перчатки и средства защиты глаз; не носите его должным образом; или неправильно обращаться с загрязненной одеждой. [62] Этот риск особенно распространен в некоторых частях Африки, где заболевание встречается чаще всего, а системы здравоохранения функционируют плохо. [73] Заражение произошло в больницах некоторых африканских стран, где повторно используются иглы для подкожных инъекций. [74] [75] В некоторых медицинских центрах, где оказывают помощь людям с этим заболеванием, нет проточной воды. [76] В Соединенных Штатах распространение вируса на двух медицинских работников, лечащих инфицированных пациентов, вызвало критику в связи с неадекватной подготовкой и процедурами. [77]
Во время вспышек БВВЭ не сообщалось о передаче вируса EBOV от человека к человеку по воздуху [5] , а передача воздушно-капельным путем была продемонстрирована только в очень строгих лабораторных условиях, и то только от свиней к приматам , но не от приматов к приматам. приматы. [57] [63] Распространения EBOV через воду или пищу, кроме мяса диких животных, не наблюдалось. [62] [63] О распространении инфекции комарами или другими насекомыми не сообщалось. [62] Изучаются и другие возможные способы передачи инфекции. [64]
Передача вируса воздушно-капельным путем среди людей теоретически возможна из-за присутствия частиц вируса Эбола в слюне, которые могут выделяться в воздух при кашле или чихании, однако данные наблюдений за предыдущими эпидемиями позволяют предположить, что фактический риск передачи вируса воздушно-капельным путем невелик. [78] Ряд исследований по изучению передачи вируса воздушно-капельным путем пришли к общему выводу, что передача от свиней приматам может происходить без прямого контакта, поскольку, в отличие от людей и приматов, свиньи с БВВЭ получают очень высокие концентрации эболавируса в легких, а не в кровотоке. [79] Таким образом, свиньи с БВВЭ могут передавать болезнь воздушно-капельным путем или на земле, когда они чихают или кашляют. [80] Напротив, люди и другие приматы накапливают вирус по всему телу, особенно в крови, но не в легких. [80] Считается, что именно по этой причине исследователи наблюдали передачу вируса от свиньи приматам без физического контакта, но не было обнаружено никаких доказательств заражения приматов без фактического контакта, даже в экспериментах, в которых инфицированные и неинфицированные приматы находились в одном воздухе. [79] [80]

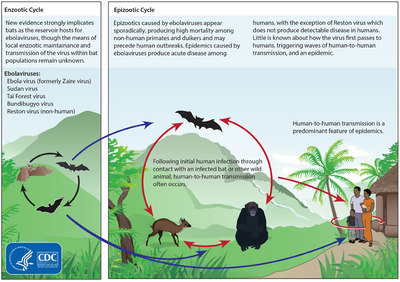
Хотя не совсем ясно, как Эбола первоначально передается от животных к человеку, считается, что это распространение связано с прямым контактом с инфицированным диким животным или фруктовой летучей мышью. [62] Помимо летучих мышей, другие дикие животные, которые иногда заражаются EBOV, включают несколько видов обезьян, таких как бабуины , человекообразные обезьяны ( шимпанзе и гориллы ) и дукеры (разновидность антилоп ). [84]
Животные могут заразиться, когда едят фрукты, частично съеденные летучими мышами, несущими вирус. [85] Производство фруктов, поведение животных и другие факторы могут спровоцировать вспышки среди популяций животных. [85]
Имеющиеся данные указывают на то, что как домашние собаки, так и свиньи также могут быть инфицированы EBOV. [86] У собак, по-видимому, не развиваются симптомы, когда они являются переносчиками вируса, а свиньи, по-видимому, способны передавать вирус по крайней мере некоторым приматам. [86] Хотя некоторые собаки в районе, где произошла вспышка среди людей, имели антитела к EBOV, неясно, сыграли ли они роль в распространении заболевания среди людей. [86]
Естественный резервуар Эболы еще не подтвержден; однако наиболее вероятным кандидатом считаются летучие мыши . [63] Было обнаружено, что три типа летучих мышей ( Hypsignathus monstrosus , Epomops franqueti и Myonycteris torquata ), возможно, являются переносчиками вируса, не заболев. [87] По состоянию на 2013 год [обновлять]неизвестно, участвуют ли в его распространении другие животные. [86] Растения, членистоногие , грызуны и птицы также считаются возможными резервуарами вируса. [1] [31]
Известно, что летучие мыши ночевали на хлопковой фабрике, где наблюдались первые случаи вспышек в 1976 и 1979 годах, а также они были причастны к инфекциям Марбургского вируса в 1975 и 1980 годах. [88] Из 24 видов растений и 19 видов позвоночных, экспериментально инокулированных EBOV заражались только летучие мыши. [89] У летучих мышей не было клинических признаков заболевания, что считается доказательством того, что эти летучие мыши являются резервуаром EBOV. В ходе обследования 1030 животных, в том числе 679 летучих мышей из Габона и Республики Конго , в 2002–2003 годах молекулы иммунной защиты иммуноглобулина G (IgG), указывающие на инфекцию Эбола, были обнаружены у трех видов летучих мышей; в различные периоды исследования было обнаружено, что от 2,2 до 22,6% летучих мышей содержат как последовательности РНК, так и молекулы IgG, указывающие на инфекцию Эбола. [90] Антитела против вирусов Заира и Рестона были обнаружены у фруктовых летучих мышей в Бангладеш , что позволяет предположить, что эти летучие мыши также являются потенциальными хозяевами вируса и что филовирусы присутствуют в Азии. [91]
В период с 1976 по 1998 год у 30 000 млекопитающих, птиц, рептилий, амфибий и членистоногих , отобранных в регионах вспышек ЭБОВ, вирус Эбола не был обнаружен, за исключением некоторых генетических следов, обнаруженных у шести грызунов (принадлежащих к видам Mus setulosus и Praomys ) и одной землероек . ( Sylvisorex ollula ), собранный из Центральноафриканской Республики . [88] [92] Однако дальнейшие исследования не подтвердили, что грызуны являются резервуаром. [93] Следы EBOV были обнаружены в тушах горилл и шимпанзе во время вспышек в 2001 и 2003 годах, которые впоследствии стали источником заражения людей. Однако высокий уровень смертности этих видов в результате инфекции EBOV делает маловероятным, что эти виды представляют собой естественный резервуар вируса. [88]
Вырубка лесов упоминалась как возможная причина недавних вспышек, включая эпидемию вируса Эбола в Западной Африке . Индексные случаи БВВЭ часто были близки к недавно обезлесенным землям. [94] [95]
Как и другие филовирусы , EBOV очень эффективно реплицируется во многих клетках , продуцируя большие количества вируса в моноцитах , макрофагах , дендритных клетках и других клетках, включая клетки печени , фибробласты и клетки надпочечников . [96] Репликация вируса вызывает высокий уровень воспалительных химических сигналов и приводит к септическому состоянию . [40]
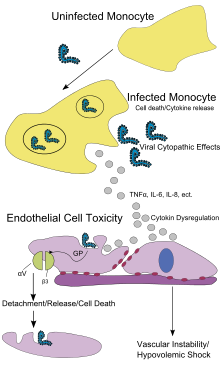
Считается, что EBOV заражает человека при контакте со слизистыми оболочками или повреждениями кожи. [57] После заражения основными мишенями атаки становятся эндотелиальные клетки (клетки, выстилающие внутреннюю часть кровеносных сосудов), клетки печени и несколько типов иммунных клеток, таких как макрофаги, моноциты и дендритные клетки. [57] После заражения иммунные клетки переносят вирус в близлежащие лимфатические узлы , где происходит дальнейшее размножение вируса. [57] Оттуда вирус может попасть в кровоток и лимфатическую систему и распространиться по всему организму. [57] Макрофаги являются первыми клетками, инфицированными вирусом, и эта инфекция приводит к запрограммированной гибели клеток . [52] Другие типы лейкоцитов , такие как лимфоциты , также подвергаются запрограммированной гибели клеток, что приводит к аномально низкой концентрации лимфоцитов в крови. [57] Это способствует ослаблению иммунного ответа, наблюдаемому у людей, инфицированных EBOV. [57]
Эндотелиальные клетки могут быть инфицированы в течение трех дней после воздействия вируса. [52] Разрушение эндотелиальных клеток, приводящее к повреждению кровеносных сосудов , можно отнести к гликопротеинам EBOV . Это повреждение происходит из-за синтеза гликопротеина вируса Эбола (ГП), который снижает доступность специфических интегринов , ответственных за адгезию клеток к межклеточной структуре, и вызывает повреждение печени, приводящее к неправильному свертыванию крови . Обширное кровотечение , возникающее у пораженных людей, вызывает отек и шок из-за потери объема крови . [97] Дисфункциональное кровотечение и свертывание крови, часто наблюдаемые при БВВЭ, объясняются повышенной активацией внешнего пути каскада свертывания крови из -за чрезмерной продукции тканевого фактора макрофагами и моноцитами. [25]
После заражения синтезируется секретируемый гликопротеин — малый растворимый гликопротеин (sGP или GP). Репликация EBOV подавляет синтез белка инфицированных клеток и иммунную защиту хозяина. GP образует тримерный комплекс , который привязывает вирус к эндотелиальным клеткам. sGP образует димерный белок , который мешает передаче сигналов нейтрофилов , другого типа лейкоцитов. Это позволяет вирусу уклоняться от иммунной системы, подавляя ранние этапы активации нейтрофилов. [ нужна медицинская ссылка ] Кроме того, вирус способен нарушать клеточный метаболизм. Исследования показали, что частицы, подобные вирусу Эбола, могут перепрограммировать метаболизм как в сосудистых, так и в иммунных клетках. [98]
Филовирусная инфекция также нарушает нормальное функционирование врожденной иммунной системы . [53] [55] Белки EBOV притупляют реакцию иммунной системы человека на вирусные инфекции, нарушая способность клеток вырабатывать белки-интерфероны, такие как интерферон-альфа , интерферон-бета и гамма-интерферон , и реагировать на них . [54] [99]
Структурные белки VP24 и VP35 EBOV играют ключевую роль в этом вмешательстве. Когда клетка инфицирована EBOV, рецепторы, расположенные в цитозоле клетки (например, RIG-I и MDA5 ) или вне цитозоля (например, Toll-подобный рецептор 3 (TLR3) , TLR7 , TLR8 и TLR9 ), распознают инфекционные молекулы , ассоциированные с EBOV. с вирусом. [54] При активации TLR белки, включая регуляторный фактор интерферона 3 и регуляторный фактор интерферона 7, запускают сигнальный каскад, который приводит к экспрессии интерферонов 1 типа . [54] Затем интерфероны 1-го типа высвобождаются и связываются с рецепторами IFNAR1 и IFNAR2 , экспрессируемыми на поверхности соседней клетки. [54] Как только интерферон связывается со своими рецепторами на соседней клетке, сигнальные белки STAT1 и STAT2 активируются и перемещаются в ядро клетки . [54] Это запускает экспрессию стимулируемых интерфероном генов , которые кодируют белки с противовирусными свойствами. [54] Белок V24 EBOV блокирует выработку этих противовирусных белков, предотвращая попадание сигнального белка STAT1 в соседнюю клетку в ядро. [54] Белок VP35 напрямую ингибирует выработку бета-интерферона. [99] Подавив эти иммунные реакции, EBOV может быстро распространиться по всему организму. [52]
При подозрении на БВВЭ важными факторами для дальнейшей диагностики являются путешествия, опыт работы и контакт с дикой природой. [100]
Возможные неспецифические лабораторные показатели БВВЭ включают низкое количество тромбоцитов ; первоначально уменьшенное количество лейкоцитов, за которым следует увеличение количества лейкоцитов ; повышенный уровень ферментов печени аланинаминотрансферазы (АЛТ) и аспартатаминотрансферазы (АСТ); аномалии свертывания крови, часто соответствующие синдрому диссеминированного внутрисосудистого свертывания крови (ДВС-синдром), такие как увеличение протромбинового времени , частичного тромбопластинового времени и времени кровотечения . [101] Филовирионы, такие как EBOV, можно идентифицировать по их уникальной нитевидной форме в клеточных культурах, исследованных с помощью электронной микроскопии . [102]
Конкретный диагноз БВВЭ подтверждается путем выделения вируса, обнаружения его РНК или белков или обнаружения антител против вируса в крови человека. [103] Выделение вируса с помощью культуры клеток , выявление вирусной РНК с помощью полимеразной цепной реакции (ПЦР) [8] [25] и выявление белков с помощью иммуноферментного анализа (ИФА) — методы, которые лучше всего использовать на ранних стадиях заболевания. а также для обнаружения вируса в человеческих останках. [8] [103] Обнаружение антител против вируса наиболее надежно на поздних стадиях заболевания и у тех, кто выздоравливает. [103] Антитела IgM обнаруживаются через два дня после появления симптомов, а антитела IgG можно обнаружить через шесть-18 дней после появления симптомов. [25] Во время вспышки выделение вируса с помощью методов культивирования клеток зачастую невозможно. В полевых или мобильных госпиталях наиболее распространенными и чувствительными методами диагностики являются ПЦР в реальном времени и ИФА. [104] В 2014 году, когда в некоторых частях Либерии были развернуты новые мобильные испытательные центры, результаты испытаний были получены через 3–5 часов после сдачи пробы. [105] В 2015 году ВОЗ одобрила к использованию экспресс-тест на антиген, дающий результаты за 15 минут. [106] Он способен подтвердить Эболу у 92% заболевших и исключить ее у 85% незараженных. [106]
Ранние симптомы БВВЭ могут быть аналогичны симптомам других заболеваний, распространенных в Африке, включая малярию и лихорадку денге . [27] Симптомы также аналогичны симптомам других вирусных геморрагических лихорадок, таких как вирусная болезнь Марбурга , Крымско-Конго геморрагическая лихорадка и лихорадка Ласса . [107] [108]
Полный дифференциальный диагноз обширен и требует учета многих других инфекционных заболеваний, таких как брюшной тиф , шигеллез , риккетсиозы , холера , сепсис , боррелиоз , энтерит EHEC , лептоспироз , сыпной тиф , чума , лихорадка Ку , кандидоз , гистоплазмоз , трипаносомоз , висцеральный лейшманиоз , корь и вирусный гепатит среди других. [109]
Неинфекционные заболевания, которые могут вызывать симптомы, сходные с симптомами БВВЭ, включают острый промиелоцитарный лейкоз , гемолитико-уремический синдром , змеиное отравление , дефицит факторов свертывания крови /нарушения тромбоцитов, тромботическую тромбоцитопеническую пурпуру , наследственную геморрагическую телеангиэктазию , болезнь Кавасаки и отравление варфарином . [104] [110] [111] [112]
Вакцина против Эболы rVSV-ZEBOV была одобрена в США в декабре 2019 года. [10] Она оказывается полностью эффективной через десять дней после введения. [10] Его изучали в Гвинее в период с 2014 по 2016 год. [10] По состоянию на 2019 год против Эболы было вакцинировано более 100 000 человек [обновлять]. [113] ВОЗ сообщила, что во время эпидемии Эболы в Киву с 2018 по 2020 год вакцину получили около 345 000 человек. [114]

Осведомленность общества о преимуществах ранней госпитализации для шансов на выживание важна для инфицированных и инфекционного контроля [4]
.jpg/440px-Donna_Wood,_Nurse_and_NHS_Ebola_volunteer_(15652582937).jpg)
Люди, ухаживающие за людьми, инфицированными Эболой, должны носить защитную одежду, включая маски, перчатки, халаты и очки. [115] Центры по контролю заболеваний США (CDC) рекомендуют, чтобы защитное снаряжение не оставляло кожу открытой. [116] Эти меры также рекомендуются тем, кто имеет дело с предметами, загрязненными биологическими жидкостями инфицированного человека. [117] В 2014 году CDC начал рекомендовать медицинскому персоналу пройти обучение по правильному одеванию и снятию средств индивидуальной защиты (СИЗ); кроме того, назначенное лицо, имеющее соответствующую подготовку в области биобезопасности, должно следить за каждым этапом этих процедур, чтобы убедиться, что они выполняются правильно. [116] В Сьерра-Леоне типичный период обучения использованию такого защитного оборудования длится примерно 12 дней. [118] В 2022 году в Уганде стали доступны более легкие средства индивидуальной защиты, а также появилась возможность наблюдать за пациентами и общаться с ними из окон лечебных палаток до тех пор, пока не возникнет необходимость войти, если, например, у пациента упадет уровень кислорода. [4]
Зараженный человек должен находиться в барьерно-изоляции от других людей. [115] Все оборудование, медицинские отходы, отходы пациентов и поверхности, которые могли контактировать с биологическими жидкостями, необходимо дезинфицировать . [117] Во время вспышки 2014 года для помощи семьям в лечении болезни Эбола были собраны наборы, в которые входили защитная одежда, а также хлорный порошок и другие чистящие средства. [119] Обучение лиц, осуществляющих уход, этим методам и предоставление таких материалов для разделения барьеров было приоритетом организации « Врачи без границ» . [120]
Эболавирусы можно уничтожить с помощью тепла (нагревание в течение 30–60 минут при температуре 60 °C или кипячение в течение пяти минут). Для дезинфекции поверхностей можно использовать некоторые липидные растворители, такие как некоторые продукты на спиртовой основе, моющие средства, гипохлорит натрия (отбеливатель) или гипохлорит кальция (отбеливающий порошок), а также другие подходящие дезинфицирующие средства в соответствующих концентрациях. [84] [121]
Всемирная организация здравоохранения рекомендует просвещать широкую общественность о факторах риска заражения Эболой и о мерах защиты, которые люди могут предпринять для предотвращения заражения . [1] Эти меры включают в себя избегание прямого контакта с инфицированными людьми и регулярное мытье рук водой с мылом. [122]
С мясом диких животных , важным источником белка в рационе некоторых африканцев, следует обращаться, готовить его в соответствующей защитной одежде и тщательно готовить перед употреблением. [1] Некоторые исследования показывают, что вспышка болезни Эбола среди диких животных, используемых в пищу, может привести к соответствующей вспышке среди людей. С 2003 года такие вспышки среди животных отслеживаются с целью прогнозирования и предотвращения вспышек Эболы среди людей. [123]
Если человек с болезнью Эбола умирает, следует избегать прямого контакта с телом. [115] Некоторые погребальные ритуалы , которые могли включать различные прямые контакты с мертвым телом, требуют переформулировки, чтобы они постоянно поддерживали надлежащий защитный барьер между мертвым телом и живым. [124] [125] [126] Социальные антропологи могут помочь найти альтернативы традиционным правилам захоронений. [127]
Транспортные бригады проинструктированы соблюдать определенную процедуру изоляции в случае проявления у кого-либо симптомов, напоминающих БВВЭ. [128] По состоянию на август 2014 г. [обновлять]ВОЗ не считает запреты на поездки полезными для снижения распространения заболевания. [70] В октябре 2014 года CDC определил четыре уровня риска, используемые для определения уровня 21-дневного мониторинга симптомов и ограничений на общественную деятельность. [129] В США CDC рекомендует не вводить ограничения на общественную деятельность, включая ограничения на поездки, при следующих определенных уровнях риска: [129]
Центр по контролю и профилактике заболеваний (CDC) рекомендует следить за симптомами болезни Эбола для тех, кто входит как в группу «низкого риска», так и в группу высокого риска. [129]
В лабораториях, где проводятся диагностические исследования, требуется изоляция, эквивалентная 4-му уровню биобезопасности . [130] Лабораторные исследователи должны пройти надлежащую подготовку по практикам BSL-4 и носить соответствующие СИЗ. [130]
Изоляция означает отделение тех, кто болен, от тех, кто не болен. Карантин означает изоляцию тех, кто мог подвергнуться воздействию заболевания, до тех пор, пока у них не проявятся признаки заболевания или они не перестанут подвергаться риску. [131] Карантин, также известный как принудительная изоляция, обычно эффективно снижает распространение инфекции. [132] [133] Правительства часто помещают в карантин районы, где встречается заболевание, или лиц, которые могут передавать болезнь за пределы первоначального района. [134] В США закон разрешает помещать на карантин лиц, инфицированных эболавирусом. [135] [136]
Отслеживание контактов считается важным для сдерживания вспышки. Он предполагает поиск всех, кто имел тесный контакт с инфицированными людьми, и наблюдение за ними на предмет признаков заболевания в течение 21 дня. Если кто-либо из этих контактировавших заболел, его следует изолировать, пройти тестирование и лечение. Затем процесс повторяется, отслеживая контакты контактов. [137] [138]
По состоянию на 2019 год [обновлять]два метода лечения ( атолтивимаб/мафтивимаб/одезивимаб и ансувимаб ) связаны с улучшением результатов. [11] [12] Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) советует людям быть осторожными с рекламой, в которой содержатся непроверенные или мошеннические заявления о пользе, предположительно полученной от различных продуктов против Эболы. [139] [140]
В октябре 2020 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило атолтивимаб/мафтивимаб/одезивимаб с показанием для лечения инфекции, вызванной заирским эболавирусом . [13]
Лечение носит преимущественно поддерживающий характер. [141] Ранняя поддерживающая помощь с регидратацией и симптоматическим лечением улучшает выживаемость. [1] Регидратация может осуществляться перорально или внутривенно . [141] Эти меры могут включать обезболивание и лечение тошноты , лихорадки и тревоги . [141] Всемирная организация здравоохранения (ВОЗ) рекомендует избегать приема аспирина или ибупрофена для обезболивания из-за риска кровотечения, связанного с приемом этих препаратов. [142]
Также можно использовать продукты крови, такие как эритроциты , тромбоциты или свежезамороженная плазма . [141] Также были опробованы другие регуляторы свертывания крови, включая гепарин, чтобы предотвратить диссеминированное внутрисосудистое свертывание крови , и факторы свертывания крови для уменьшения кровотечения. [141] Противомалярийные препараты и антибиотики часто используются до подтверждения диагноза, [141] хотя нет никаких доказательств того, что такое лечение помогает. В настоящее время изучаются несколько экспериментальных методов лечения . [143]
Там, где стационарное лечение невозможно, рекомендации ВОЗ по уходу на дому оказались относительно успешными. Рекомендации включают использование полотенец, пропитанных раствором отбеливателя, при перемещении инфицированных людей или тел, а также нанесение отбеливателя на пятна. Также рекомендуется, чтобы лица, осуществляющие уход, вымыли руки раствором отбеливателя и прикрыли рот и нос тканью. [144]
В развитых странах часто применяется интенсивная терапия . [35] Это может включать поддержание объема крови и баланса электролитов (солей), а также лечение любых бактериальных инфекций, которые могут развиться. [35] Диализ может потребоваться при почечной недостаточности , а экстракорпоральная мембранная оксигенация может использоваться при дисфункции легких. [35]
Риск смерти среди инфицированных БВВЭ составляет от 25% до 90%. [1] [145] По состоянию на сентябрь 2014 года [обновлять]средний риск смерти среди инфицированных составляет 50%. [1] Самый высокий риск смерти составил 90% во время вспышки в Республике Конго в 2002–2003 годах . [146] Ранняя госпитализация значительно увеличивает выживаемость [4]
Смерть, если она наступает, обычно наступает через шесть-шестнадцать дней после появления симптомов и часто происходит из-за низкого кровяного давления из-за потери жидкости . [2] Ранняя поддерживающая помощь для предотвращения обезвоживания может снизить риск смерти. [143]
Если инфицированный человек выживет, выздоровление может быть быстрым и полным. [25] [147] Однако у значительной части выживших после острой фазы инфекции развивается поствирусный синдром Эбола . [148]
Длительные случаи часто осложняются возникновением долгосрочных проблем, таких как воспаление яичек , боли в суставах , утомляемость, потеря слуха, нарушения настроения и сна, мышечные боли , боли в животе, нарушения менструального цикла , выкидыши , шелушение кожи или волос. потеря . [25] [147] Воспаление и отек увеального слоя глаза являются наиболее частыми глазными осложнениями у людей, перенесших болезнь, вызванную вирусом Эбола. [147] Описаны глазные симптомы, такие как чувствительность к свету , повышенное слезотечение и потеря зрения . [149]
После заражения Эбола может оставаться в некоторых частях тела, таких как глаза, [150] грудь и яички. [6] [151] После выздоровления подозревали передачу половым путем. [152] [153] Если передача половым путем происходит после выздоровления, это считается редким явлением. [154] По состоянию на октябрь 2015 г., через много месяцев после выздоровления был зарегистрирован один случай заболевания, похожего на менингит[обновлять] . [155]
Заболевание обычно возникает в виде вспышек в тропических регионах Африки к югу от Сахары . [1] С 1976 года (когда он был впервые выявлен) по 2013 год ВОЗ сообщила о 2387 подтвержденных случаях заболевания с 1590 летальными исходами. [1] [14] Крупнейшей вспышкой на сегодняшний день стала эпидемия вируса Эбола в Западной Африке , вызвавшая большое количество смертей в Гвинее , Сьерра-Леоне и Либерии . [16] [17]

Первая известная вспышка БВВЭ была выявлена только постфактум. Оно произошло в период с июня по ноябрь 1976 года в Нзаре, Южный Судан [44] [156] (тогда часть Судана ), и было вызвано суданским вирусом (SUDV). В результате вспышки в Судане заразились 284 человека и погиб 151 человек. Первый идентифицируемый случай в Судане произошел 27 июня у кладовщика хлопчатобумажной фабрики в Нзаре , который был госпитализирован 30 июня и умер 6 июля. [35] [157] Хотя медицинский персонал ВОЗ, участвовавший в вспышке в Судане, знал, что имеет дело с ранее неизвестной болезнью, фактический процесс «положительной идентификации» и присвоения имени вирусу произошел лишь несколько месяцев спустя в Заире . [157]

26 августа 1976 года вторая вспышка БВВЭ началась в Ямбуку , небольшой сельской деревне в округе Монгала на севере Заира (ныне известная как Демократическая Республика Конго ). [158] [159] Эта вспышка была вызвана вирусом EBOV, ранее называвшимся заирским эболавирусом , который является другим представителем рода Ebolavirus , чем первая вспышка в Судане. Первым человеком, заразившимся этой болезнью, стал директор деревенской школы Мабало Локела , у которого симптомы начали проявляться 26 августа 1976 года . [160] Локела вернулся из поездки в Северный Заир недалеко от границы с Центральноафриканской Республикой после посещения реки Эбола. с 12 по 22 августа. Первоначально считалось, что он болен малярией , и ему дали хинин . Однако его симптомы продолжали ухудшаться, и 5 сентября он был госпитализирован в миссионерскую больницу Ямбуку. Локела умер 8 сентября, через 14 дней после того, как у него начали проявляться симптомы. [161] [162]
Вскоре после смерти Локелы умерли и другие, кто с ним контактировал, и люди в Ямбуку начали паниковать. Министр здравоохранения страны и президент Заира Мобуту Сесе Секо объявил весь регион, включая Ямбуку и столицу страны Киншасу , карантинной зоной. Никому не разрешалось въезжать в этот район или покидать его, а на дорогах, водных путях и аэродромах было введено военное положение . Школы, предприятия и общественные организации были закрыты. [163] Первоначальную реакцию возглавили конголезские врачи, в том числе Жан-Жак Мюембе-Тамфум , один из первооткрывателей Эболы. Муйембе взял образец крови у бельгийской монахини; этот образец в конечном итоге будет использован Питером Пиотом для идентификации ранее неизвестного вируса Эбола. [164] Муйембе также был первым ученым, который вступил в прямой контакт с болезнью и выжил. [165] Исследователи из Центров по контролю и профилактике заболеваний (CDC), в том числе Пиот, один из первооткрывателей Эболы, позже прибыли, чтобы оценить последствия вспышки, заметив, что «весь регион был в панике». [166] [167] [168]
Пиот пришел к выводу, что бельгийские монахини непреднамеренно начали эпидемию, делая ненужные инъекции витаминов беременным женщинам без стерилизации шприцев и игл. Вспышка длилась 26 дней, а карантин продлился две недели. Исследователи предположили, что болезнь исчезла благодаря мерам предосторожности, принятым местными жителями, карантину территории и прекращению инъекций. [163]
Во время этой вспышки Нгой Мушола сделал первое клиническое описание БВВЭ в Ямбуку , где он записал в своем ежедневном журнале следующее: «Болезнь характеризуется высокой температурой около 39 °C (102 °F), рвотой с кровью , диареей с кровь, загрудинная боль в животе, прострация с «тяжелыми» суставами и быстрая эволюционная смерть в среднем через три дня». [169]
Вирус, ответственный за первоначальную вспышку, который сначала считался вирусом Марбурга , позже был идентифицирован как новый тип вируса, относящийся к роду Marburgvirus . Образцы штаммов вируса, выделенные в результате обеих вспышек, были названы «вирусом Эбола» в честь реки Эбола , расположенной недалеко от первого выявленного места вспышки вируса в Заире. [35] Сообщения расходятся в вопросе о том, кто первоначально придумал это название: либо Карл Джонсон из американской команды CDC [170] , либо бельгийские исследователи. [171] Впоследствии сообщалось о ряде других случаев, почти все из которых были связаны с миссионерским госпиталем Ямбуку или с близкими контактами с другим заболевшим. [160] Всего в Заире произошло 318 случаев заболевания и 280 случаев смерти (летальность 88%). [172] Хотя сначала считалось, что эти две вспышки связаны, позже ученые поняли, что они были вызваны двумя разными эболавирусами, SUDV и EBOV. [159]
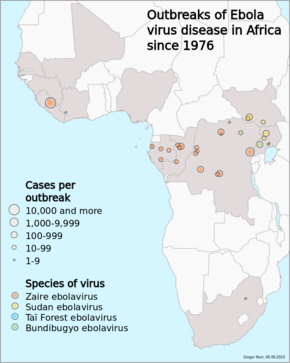
Вторая крупная вспышка произошла в Заире (ныне Демократическая Республика Конго , ДРК) в 1995 году, затронув 315 человек и убив 254 человека. [1]
В 2000 году в Уганде произошла вспышка, в результате которой заразились 425 человек и погибли 224 человека; в данном случае суданский вирус оказался разновидностью Эболы, ответственной за вспышку. [1]
В 2003 году в результате вспышки в ДРК заразились 143 человека и погибли 128 человек, что составляет 90% смертности, что является самым высоким показателем среди вспышек рода Эболавирус на сегодняшний день. [173]
В 2004 году российская учёная умерла от Эболы, уколовшись инфицированной иглой. [174]
В период с апреля по август 2007 г. в сентябре была подтверждена эпидемия лихорадки [175] в районе четырех деревень [176] ДРК, связанная со случаями Эболы. [177] Многие люди, присутствовавшие на недавних похоронах местного сельского старосты, умерли. [176] Вспышка 2007 года в конечном итоге заразила 264 человека и убила 187 человек. [1]
30 ноября 2007 года Министерство здравоохранения Уганды подтвердило вспышку Эболы в округе Бундибугио на западе Уганды. После подтверждения образцов, протестированных Национальными справочными лабораториями США и Центрами по контролю заболеваний, Всемирная организация здравоохранения (ВОЗ) подтвердила наличие нового вида рода Эболавирус , который предварительно получил название Бундибугио. [178] ВОЗ сообщила о 149 случаях этого нового штамма, 37 из которых привели к летальному исходу. [1]
ВОЗ подтвердила две небольшие вспышки в Уганде в 2012 году, обе вызванные суданским вариантом. Первая вспышка затронула семь человек, в результате чего погибло четыре человека, а вторая затронула 24 человека, в результате чего погибло 17 человек. [1]
17 августа 2012 г. Министерство здравоохранения ДРК сообщило о вспышке варианта Эбола-Бундибугьо [179] в восточном регионе. [180] [181] Если не считать открытия в 2007 году, это был единственный раз, когда этот вариант был идентифицирован как ответственный за вспышку. ВОЗ сообщила, что от вируса заболели 57 человек и погибли 29. Вероятной причиной вспышки стало испорченное мясо диких животных , на которое охотились местные жители в окрестностях городов Исиро и Виадана. [1] [182]
В 2014 году вспышка произошла в ДРК. Секвенирование генома показало, что эта вспышка не была связана со вспышкой вируса Эбола в Западной Африке в 2014–2015 годах , а принадлежала тому же виду EBOV , заирскому виду. [183] Оно началось в августе 2014 г. и завершилось в ноябре: было зарегистрировано 66 случаев заболевания и 49 смертей. [184] Это была седьмая вспышка в ДРК, три из которых произошли в период, когда страна была известна как Заир . [185]
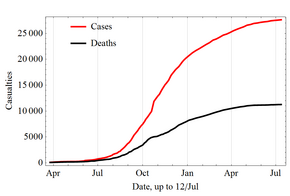
В марте 2014 года Всемирная организация здравоохранения (ВОЗ) сообщила о крупной вспышке Эболы в Гвинее , западноафриканской стране. [186] Исследователи связали вспышку с годовалым ребенком, который умер в декабре 2013 года. [187] [188] Болезнь быстро распространилась на соседние страны — Либерию и Сьерра-Леоне . Это была крупнейшая когда-либо задокументированная вспышка Эболы и первая зарегистрированная в регионе. [186] 8 августа 2014 г. ВОЗ объявила эпидемию чрезвычайной ситуацией международного значения. Призывая мир предложить помощь пострадавшим регионам, ее генеральный директор заявил: «Страны, затронутые на сегодняшний день, просто не имеют возможности самостоятельно справиться со вспышкой такого размера и сложности. Я призываю международное сообщество оказать эту поддержку. в самом срочном порядке». [189] К середине августа 2014 года организация «Врачи без границ» сообщила, что ситуация в столице Либерии Монровии является «катастрофической» и «ухудшается с каждым днем». Они сообщили, что страх перед Эболой среди сотрудников и пациентов привел к остановке большей части городской системы здравоохранения, в результате чего многие люди остались без медицинской помощи по другим причинам. [190] В заявлении ВОЗ от 26 сентября говорится: «Эпидемия Эболы, опустошающая некоторые районы Западной Африки, представляет собой самую серьезную острую чрезвычайную ситуацию в области общественного здравоохранения, наблюдаемую в наше время. Никогда прежде в зарегистрированной истории патоген четвертого уровня биобезопасности не заражал так много людей, быстро, на такой обширной географической территории и так долго». [191]
Интенсивное отслеживание контактов и строгая изоляция во многом предотвратили дальнейшее распространение заболевания в странах, куда были завезены случаи заболевания.
Это вызвало значительную смертность со значительным уровнем летальности . [192] [193] [194] [примечание 1] К концу эпидемии было инфицировано 28 616 человек; из них 11 310 умерли, при этом уровень летальности составил 40%. [195] По состоянию на 8 мая 2016 г. [обновлять]было зарегистрировано 28 646 подозреваемых случаев заболевания и 11 323 случая смерти; [15] [196] Однако в ВОЗ заявили, что эти цифры могут быть недооценены. [197] Поскольку медицинские работники работают в тесном контакте с биологическими жидкостями инфицированных пациентов, они особенно уязвимы для инфекции; В августе 2014 года ВОЗ сообщила, что 10% погибших были медицинскими работниками. [198]

В сентябре 2014 года было подсчитано, что возможности стран для лечения пациентов с Эболой недостаточны на сумму, эквивалентную 2122 койкам; к декабрю было достаточно коек для лечения и изоляции всех зарегистрированных случаев Эболы, хотя неравномерное распределение случаев вызывало серьезную нехватку средств в некоторых районах. [199] 28 января 2015 г. ВОЗ сообщила, что впервые с недели, закончившейся 29 июня 2014 г., за неделю в трех наиболее пострадавших странах было зарегистрировано менее 100 новых подтвержденных случаев заболевания. Затем меры реагирования на эпидемию перешли ко второй фазе, поскольку акцент сместился с замедления передачи вируса на прекращение эпидемии. [200] 8 апреля 2015 г. ВОЗ сообщила только о 30 подтвержденных случаях заболевания, что является самым низким показателем за неделю с третьей недели мая 2014 г. [201]
29 декабря 2015 года, через 42 дня после того, как последний человек дал отрицательный результат во второй раз, Гвинея была объявлена свободной от передачи Эболы. [202] Тогда ведомство объявило о 90-дневном периоде усиленного наблюдения. «Это первый случай, когда все три страны – Гвинея, Либерия и Сьерра-Леоне – остановили первоначальные цепочки передачи…», – заявила организация в пресс-релизе. [203] Новый случай был выявлен в Сьерра-Леоне 14 января 2016 г. [204] Однако 29 марта 2016 г. вспышка была признана не являющейся чрезвычайной. [18]
19 сентября Эрик Дункан вылетел из своей родной Либерии в Техас; пять дней спустя у него начали проявляться симптомы, он обратился в больницу, но был отправлен домой. Его состояние ухудшилось, и 28 сентября он вернулся в больницу, где скончался 8 октября. Представители здравоохранения подтвердили диагноз Эбола 30 сентября – первый случай заболевания в Соединенных Штатах. [205]
В начале октября Тереза Ромеро, 44-летняя испанская медсестра, заразилась Эболой после ухода за священником, репатриированным из Западной Африки. Это была первая передача вируса за пределами Африки. [206] 20 октября Ромеро получила отрицательный результат на заболевание, что позволяет предположить, что она, возможно, выздоровела от инфекции Эбола. [207]
12 октября Центры по контролю и профилактике заболеваний (CDC) подтвердили, что медсестра из Техаса Нина Фам , которая лечила Дункана, дала положительный результат на вирус Эбола, первый известный случай передачи вируса в Соединенных Штатах. [208] 15 октября у второго медицинского работника из Техаса, лечившего Дункана, было подтверждено наличие вируса. [77] [209] Оба этих человека выздоровели. [210] Несвязанный случай касался врача из Нью-Йорка, который вернулся в Соединенные Штаты из Гвинеи после работы в организации « Врачи без границ» и 23 октября дал положительный результат на Эболу. [211] Мужчина выздоровел и 11 ноября был выписан из больницы Бельвью . [210] 24 декабря 2014 г. лаборатория в Атланте , штат Джорджия, сообщила, что технический специалист заразился Эболой. [212]
29 декабря 2014 года у Полины Кафферки , британской медсестры, которая только что вернулась в Глазго из Сьерра-Леоне, был диагностирован Эбола в больнице общего профиля Гартнавел в Глазго . [213] После первичного лечения в Глазго ее перевезли самолетом в Королевские ВВС Нортхолт , а затем в специализированное изоляционное отделение высокого уровня в Королевской бесплатной больнице в Лондоне для длительного лечения. [214]
11 мая 2017 года Министерство здравоохранения ДРК уведомило ВОЗ о вспышке Эболы. Четыре человека погибли, четыре человека выжили; пять из этих восьми случаев были лабораторно подтверждены. Всего было проверено 583 контакта. 2 июля 2017 года ВОЗ объявила об окончании вспышки. [215]
14 мая 2018 года Всемирная организация здравоохранения сообщила, что «Демократическая Республика Конго сообщила о 39 подозреваемых, вероятных или подтвержденных случаях Эболы в период с 4 апреля по 13 мая, включая 19 случаев смерти». [216] Под наблюдением находились 393 человека, идентифицированных как контакты с больными Эболой. Вспышка произошла в районах Бикоро , Ибоко и Вангата Экваториальной провинции, [216] в том числе в крупном городе Мбандака . Министерство здравоохранения ДРК одобрило использование экспериментальной вакцины. [217] [218] [219] 13 мая 2018 г. Бикоро посетил генеральный директор ВОЗ Тедрос Адханом Гебрейесус . [220] Появились сообщения о том, что карты местности были неточными, что мешало не столько медицинским работникам, сколько эпидемиологам и чиновникам, пытающимся оценить вспышку и усилия по ее сдерживанию. [221] Вспышка 2018 г. в ДРК была объявлена завершенной 24 июля 2018 г. [22]
1 августа 2018 года в провинции Северное Киву Демократической Республики Конго была объявлена 10-я в мире вспышка Эболы . Это была первая вспышка Эболы в зоне военного конфликта, где находились тысячи беженцев. [222] [223] К ноябрю 2018 года от Эболы умерло около 200 конголезцев, около половины из них — из города Бени , где вооруженные группировки ведут борьбу за минеральные богатства региона, что препятствует оказанию медицинской помощи. [224]
К марту 2019 года это стала второй по величине вспышкой Эболы, когда-либо зарегистрированной: более 1000 случаев, а отсутствие безопасности по-прежнему остается основным препятствием для принятия адекватных ответных мер. [225] [226] По состоянию на 4 июня 2019 года [обновлять]ВОЗ сообщила о 2025 подтвержденных и вероятных случаях заболевания, 1357 случаях смерти. [227] В июне 2019 г. от Эболы в соседней Уганде умерли два человека . [228]
В июле 2019 года зараженный мужчина отправился в Гому , где проживает более двух миллионов человек. [229] Неделю спустя, 17 июля 2019 г., ВОЗ объявила вспышку Эболы глобальной чрезвычайной ситуацией в области здравоохранения . Организация сделала такое заявление уже в пятый раз. [230] Представитель правительства заявил, что половина случаев Эболы не выявлены, и добавил, что нынешняя вспышка может продлиться до трех лет. [231]
25 июня 2020 года было объявлено об окончании второй по величине вспышки БВВЭ за всю историю. [232]
1 июня 2020 года министерство здравоохранения Конго объявило о новой вспышке Эболы в ДРК в Мбандаке , Экваториальная провинция , регионе вдоль реки Конго. Секвенирование генома позволяет предположить, что эта вспышка, 11-я вспышка с момента первого обнаружения вируса в стране в 1976 году, не связана ни со вспышкой в провинции Северное Киву, ни с предыдущей вспышкой в том же районе в 2018 году. Сообщалось, что было зарегистрировано шесть случаев заболевания. идентифицирован; четверо человек погибли. Ожидается, что по мере расширения масштабов эпиднадзора будет выявлено больше людей. [233] К 15 июня число случаев возросло до 17, при этом 11 человек умерли, прививку прошли более 2500 человек. [234] 19 ноября 2020 г. было официально объявлено об окончании 11-й вспышки БВВЭ. [235] К моменту окончания вспышки в Экваторе было зарегистрировано 130 подтвержденных случаев заболевания, из них 75 выздоровели и 55 умерли.
7 февраля 2021 года министерство здравоохранения Конго объявило о новом случае заболевания Эболой недалеко от Бутембо, Северное Киву, обнаруженном днем ранее. Заболевшим стала 42-летняя женщина, у которой были симптомы Эболы в Биене 1 февраля 2021 года. Через несколько дней она умерла в больнице в Бутембо. В ВОЗ заявили, что выявлено более 70 человек, контактировавших с женщиной. [236] [237]
11 февраля 2021 г. в том же городе умерла еще одна женщина, контактировавшая с предыдущей женщиной, а число выявленных контактов увеличилось до 100. [238] Через день в Бутембо был выявлен третий случай. [239]
3 мая 2021 года было объявлено об окончании 12-й вспышки БВВЭ, в результате которой было зарегистрировано 12 случаев заболевания и шесть смертей. [240] [241] Усиленный надзор будет продолжаться в течение 90 дней после объявления в случае возобновления вспышки. [240]
В феврале 2021 года Сакоба Кейта, глава национального агентства здравоохранения Гвинеи, подтвердил, что три человека умерли от Эболы в юго-восточном регионе недалеко от города Нзерекоре. Еще пять человек также дали положительный результат. Кейта также подтвердил, что проводится дополнительное тестирование и начались попытки отследить и изолировать новые случаи. [242] 14 февраля правительство Гвинеи объявило об эпидемии Эболы. [243] Вспышка могла начаться после реактивации латентного случая у человека, пережившего более раннюю вспышку. [244] [245] По состоянию на 4 мая 2021 г. было зарегистрировано 23 случая заболевания, с 3 апреля 2021 г. новых случаев или смертей не было. [240] 8 мая 2021 г. начался 42-дневный обратный отсчет, а 19 июня вспышка была объявлена законченной. [240] [246]
14 августа 2021 года Министерство здравоохранения Кот-д'Ивуара подтвердило первый случай заболевания Эболой в стране с 1994 года. Это произошло после того, как Институт Пастера в Кот-д'Ивуаре подтвердил наличие заболевания, вызванного вирусом Эбола, в образцах, взятых у пациента, который был госпитализирован. в коммерческой столице Абиджане , после прибытия из Гвинеи. [247]
Однако 31 августа 2021 года ВОЗ установила, что после дальнейших анализов в лаборатории в Лионе у пациента не было Эболы. Причина ее заболевания все еще выясняется. [248]
23 апреля 2022 года случай Эболы был подтвержден в ДРК в Экваториальной провинции. Заболевшим стал 31-летний мужчина, симптомы которого начались 5 апреля, но он не обращался за помощью более недели. 21 апреля он был госпитализирован в центр лечения Эболы и в тот же день умер. [249] По состоянию на 24 мая 2022 г. в ДРК было зарегистрировано 5 смертей. [250] 15 августа пятый случай был похоронен, а вспышка была объявлена спустя 42 дня, 4 июля 2022 г. [251]
В сентябре 2022 года в Уганде было зарегистрировано 7 случаев заражения суданским штаммом Эболы , [252] но к середине октября их число возросло до 63. [253] В ноябре 2022 года вспышка в Уганде продолжилась – по-прежнему без вакцины. [4] 10 января 2023 г. вспышка считалась исчерпанной, поскольку в течение 42 дней не было зарегистрировано ни одного нового случая; В результате вспышки погибло около 80 человек. [254]
Центры по контролю и профилактике заболеваний классифицируют вирус Эбола как агент 4-го уровня биобезопасности , а также как агент биотерроризма категории А. [96] [255] Он потенциально может быть использован в качестве оружия для биологической войны , [256] [257] и был исследован компанией «Биопрепарат» на предмет такого использования, но его может быть трудно подготовить в качестве оружия массового уничтожения , поскольку вирус становится быстро неэффективен на открытом воздухе. [258] В 2014 году фальшивые электронные письма от ВОЗ или правительства Мексики, выдаваемые за информацию об Эболе, использовались для распространения компьютерных вредоносных программ. [259] В 2015 году BBC сообщила, что «государственные СМИ Северной Кореи предположили, что болезнь была создана военными США в качестве биологического оружия». [260]
В бестселлере Ричарда Престона 1995 года «Горячая зона » драматизирована вспышка Эболы в Рестоне, штат Вирджиния. [261] [262] [263]
В книгах Уильяма Клоуза «Эбола: документальный роман о первом взрыве» 1995 года [264] [265] и « Эбола: глазами народа» 2002 года основное внимание уделяется реакции отдельных людей на вспышку Эболы в Заире в 1976 году. [266] [267]
В романе Тома Клэнси 1996 года «Правительственные приказы» рассказывается о террористической атаке с Ближнего Востока на Соединенные Штаты с использованием воздушно-капельной формы смертельного штамма вируса Эбола под названием «Эбола Майинга» (см. Майинга Н'Сека ). [268] [269]
По мере развития эпидемии вируса Эбола в Западной Африке в 2014 году в электронных и печатных форматах появился ряд популярных самоизданных и получивших хорошие рецензии книг, содержащих сенсационную и вводящую в заблуждение информацию об этой болезни. Авторы некоторых таких книг признались, что у них нет медицинского образования и технической квалификации, чтобы давать медицинские советы. Всемирная организация здравоохранения и ООН заявили, что такая дезинформация способствовала распространению заболевания. [270]
Эбола имеет высокий уровень смертности среди приматов. [271] Частые вспышки Эболы могли привести к гибели 5000 горилл. [272] Вспышки Эболы, возможно, были причиной снижения на 88% индексов отслеживания наблюдаемых популяций шимпанзе в заповеднике Лосси площадью 420 км 2 в период с 2002 по 2003 год . [273] Передача инфекции среди шимпанзе через потребление мяса представляет собой значительный фактор риска, тогда как контакт между животными, такой как прикосновение к трупам и уход за ними, не допускается. [274]
Обнаруженные трупы горилл содержали несколько штаммов вируса Эбола, что позволяет предположить многократное занесение вируса. Тела быстро разлагаются, а через три-четыре дня трупы становятся не заразными. Контакты между группами горилл редки, что позволяет предположить, что передача инфекции между группами горилл маловероятна и что вспышки возникают в результате передачи вируса между резервуарами вируса и популяциями животных. [273]
В 2012 году было продемонстрировано, что вирус может бесконтактно передаваться от свиней к приматам, хотя в том же исследовании не удалось добиться передачи таким образом между приматами. [86] [275]
Собаки могут заразиться EBOV, но симптомы у него не появятся. Собаки в некоторых частях Африки собирают пищу и иногда поедают животных, инфицированных EBOV, а также трупы людей. Опрос собак, проведенный в 2005 году во время вспышки EBOV, показал, что, хотя они остаются бессимптомными, около 32 процентов собак, находящихся ближе всего к вспышке, показали серологическую распространенность EBOV по сравнению с девятью процентами тех, кто находился дальше. [276] Авторы пришли к выводу, что существуют «потенциальные последствия для предотвращения и контроля вспышек среди людей».
В конце 1989 года в карантинном отделении Рестона компании Hazelton Research Products в Рестоне, штат Вирджиния , произошла вспышка смертельного заболевания среди некоторых лабораторных обезьян. Эта лабораторная вспышка первоначально была диагностирована как вирус обезьяньей геморрагической лихорадки (SHFV) и произошла среди партии макак, питающихся крабоедами, импортированных из Филиппин. Ветеринарный патологоанатом Хейзелтона в Рестоне отправил образцы тканей мертвых животных в Медицинский научно-исследовательский институт инфекционных заболеваний армии США (USAMRIID) в Форт-Детрике, штат Мэриленд , где тест ELISA показал, что антитела, присутствующие в тканях, были реакцией на вирус Эбола, а не ШФВ. [277] Электронный микроскопист из USAMRIID обнаружил филовирусы , сходные по внешнему виду, в кристаллоидных агрегатах и в виде одиночных нитей с пастушьим крючком, на вирус Эбола в образцах тканей, отправленных из карантинного отделения Рестона компании Hazelton Research Products. [278]
Команда армии США со штаб-квартирой в USAMRIID усыпила выживших обезьян и доставила всех мертвых обезьян в Форт-Детрик для изучения армейскими ветеринарными патологами и вирусологами и последующей утилизации в безопасных условиях. [277] Во время инцидента у 178 животных были взяты пробы крови. [279] Из них шесть дрессировщиков в конечном итоге подверглись сероконверсии , включая одного, который порезался окровавленным скальпелем. [97] [280] Несмотря на его статус организма уровня 4 и его очевидную патогенность для обезьян, когда работники, работавшие с ним, не заболели, Центры по контролю и профилактике заболеваний США пришли к выводу, что вирус имеет очень низкую патогенность для человека. [280] [281]
На Филиппинах и в США ранее не было случаев заражения Эболой, и после дальнейшей изоляции исследователи пришли к выводу, что это был другой штамм Эболы или новый филовирус азиатского происхождения, который они назвали эболавирусом Рестона (RESTV) по месту происшествия. . [277] Вирус Рестон (RESTV) может передаваться свиньям. [86] С момента первой вспышки вирус был обнаружен у приматов в Пенсильвании, Техасе и Италии, [282] где вирус заразил свиней. [283] По данным ВОЗ, регулярная уборка и дезинфекция свиноферм (или обезьяньих) ферм с использованием гипохлорита натрия или моющих средств должна быть эффективной для инактивации эболавируса Рестона . У свиней, инфицированных RESTV, обычно проявляются симптомы заболевания. [284]

По состоянию на июль 2015 года [обновлять]ни одно лекарство не доказало свою безопасность и эффективность для лечения Эболы. К моменту начала эпидемии вируса Эбола в Западной Африке в 2013 году существовало как минимум девять различных вариантов лечения. В конце 2014 — начале 2015 года было проведено несколько испытаний, но некоторые из них были прекращены из-за недостаточной эффективности или отсутствия людей для изучения. [285]
По состоянию на август 2019 года [обновлять]два экспериментальных метода лечения, известные как атолтивимаб/мафтивимаб/одесивимаб и ансувимаб, оказались эффективными на 90%. [286] [287] [288]
Доступные в настоящее время диагностические тесты требуют специального оборудования и высококвалифицированного персонала. Поскольку в Западной Африке мало подходящих центров тестирования, это приводит к задержке диагностики. [289]
29 ноября 2014 года было сообщено, что новый 15-минутный тест на Эболу в случае успеха «не только дает пациентам больше шансов на выживание, но и предотвращает передачу вируса другим людям». Новое оборудование размером с ноутбук, работающее на солнечной энергии, позволяет проводить испытания в отдаленных районах. [290]
29 декабря 2014 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило тест LightMix Ebola Zaire rRT-PCR для пациентов с симптомами Эболы. [291]
Животные модели и, в частности, приматы, кроме человека, используются для изучения различных аспектов болезни, вызванной вирусом Эбола. Развитие технологии «орган-на-чипе» привело к созданию чиповой модели геморрагического синдрома Эболы. [292]
25 человек в Бакаклионе, Камерун, погибли из-за поедания обезьяны.
{{cite book}}: |work=игнорируется ( помощь ){{cite book}}: |work=игнорируется ( помощь )Карл Джонсон назвал это Эболой.
... по нашим оценкам, уровень смертности составляет 70,8% (95% доверительный интервал [ДИ] от 69 до 73) среди лиц с известным клиническим исходом инфекции.
Зарегистрированный уровень летальности в трех странах с интенсивной передачей среди всех случаев, для которых известен окончательный исход, составляет 71%.