Вакцинация — это введение вакцины , чтобы помочь иммунной системе выработать иммунитет от болезни. Вакцины содержат микроорганизм или вирус в ослабленном, живом или убитом состоянии, или белки или токсины из организма. Стимулируя адаптивный иммунитет организма , они помогают предотвратить заболевание инфекционным заболеванием . Когда достаточно большой процент населения вакцинирован, возникает коллективный иммунитет . Коллективный иммунитет защищает тех, у кого может быть ослаблен иммунитет и кто не может получить вакцину, потому что даже ослабленная версия может навредить им. [1] Эффективность вакцинации широко изучалась и проверялась. [2] [3] [4] Вакцинация — наиболее эффективный метод профилактики инфекционных заболеваний; [5] [6] [7] [8] широко распространенный иммунитет, обусловленный вакцинацией, в значительной степени ответственен за ликвидацию оспы во всем мире и устранение таких заболеваний, как полиомиелит и столбняк , во многих частях мира. Однако некоторые заболевания, такие как вспышки кори в Америке, стали причиной роста числа случаев из-за относительно низких показателей вакцинации в 2010-х годах, что отчасти объясняется недоверием к вакцинации . [9] По данным Всемирной организации здравоохранения , вакцинация предотвращает 3,5–5 миллионов смертей в год. [10]
Первой болезнью, которую люди пытались предотвратить с помощью прививки , скорее всего, была оспа, причем первое зарегистрированное использование вариоляции произошло в 16 веке в Китае. [11] Это была также первая болезнь, от которой была произведена вакцина. [12] [13] Хотя по крайней мере шесть человек использовали те же принципы годами ранее, вакцина против оспы была изобретена в 1796 году английским врачом Эдвардом Дженнером . Он был первым, кто опубликовал доказательства ее эффективности и дал советы по ее производству. [14] Луи Пастер развил эту концепцию своими работами в области микробиологии. Иммунизация называлась вакцинацией, потому что она была получена из вируса, поражающего коров ( лат . vacca «корова»). [12] [14] Оспа была заразной и смертельной болезнью, вызывающей смерть 20–60% инфицированных взрослых и более 80% инфицированных детей. [15] Когда в 1979 году оспа была окончательно ликвидирована, в 20 веке она уже убила, по оценкам, 300–500 миллионов человек. [16] [17] [18]
Вакцинация и иммунизация имеют схожее значение в повседневном языке. Это отличается от инокуляции, которая использует неослабленные живые патогены. Попытки вакцинации были встречены с некоторым нежеланием по научным, этическим, политическим, медицинским соображениям и религиозным соображениям, хотя ни одна из основных религий не выступает против вакцинации, а некоторые считают ее обязанностью из-за возможности спасения жизней. [19] В Соединенных Штатах люди могут получать компенсацию за предполагаемые травмы в рамках Национальной программы компенсации ущерба от вакцинации . Ранний успех принес широкое признание, и кампании массовой вакцинации значительно снизили заболеваемость многими заболеваниями во многих географических регионах. Центры по контролю и профилактике заболеваний перечисляют вакцинацию как одно из десяти величайших достижений общественного здравоохранения 20-го века в США [20]



Вакцины — это способ искусственной активации иммунной системы для защиты от инфекционных заболеваний . Активация происходит посредством прайминга иммунной системы иммуногеном . Стимуляция иммунных реакций инфекционным агентом известна как иммунизация . Вакцинация включает в себя различные способы введения иммуногенов. [21]
Большинство вакцин вводятся до того, как пациент заболеет, чтобы повысить будущую защиту. Однако некоторые вакцины вводятся после того, как пациент уже заболел. Сообщается, что вакцины, введенные после контакта с оспой, обеспечивают некоторую защиту от болезни или могут уменьшить тяжесть заболевания. [22] Первую прививку от бешенства Луи Пастер сделал ребенку после того, как его укусила бешеная собака. С момента своего открытия вакцина от бешенства доказала свою эффективность в профилактике бешенства у людей при введении несколько раз в течение 14 дней вместе с иммуноглобулином против бешенства и обработкой ран. [23] Другие примеры включают экспериментальные вакцины от СПИДа, рака [24] и болезни Альцгеймера . [25] Такие иммунизации направлены на более быстрый и менее вредный запуск иммунного ответа, чем естественное инфицирование. [26]
Большинство вакцин вводятся инъекционно, поскольку они не всасываются надежно через кишечник . Живые ослабленные вакцины против полиомиелита, ротавируса, некоторых брюшного тифа и некоторых холерных вакцин вводятся перорально для выработки иммунитета в кишечнике. Хотя вакцинация обеспечивает длительный эффект, обычно требуется несколько недель, чтобы он развился. Это отличается от пассивного иммунитета (передача антител , например, при грудном вскармливании), который имеет немедленный эффект. [27]
Неудача вакцины происходит, когда организм заболевает, несмотря на вакцинацию против нее. Первичная неудача вакцины происходит, когда иммунная система организма не вырабатывает антитела при первой вакцинации. Вакцины могут не сработать, когда вводятся несколько серий и не вызывают иммунного ответа. Термин «неудача вакцины» не обязательно означает, что вакцина дефектная. Большинство неудач вакцинации просто вызваны индивидуальными различиями в иммунном ответе. [28]

Термин « инокуляция » часто используется взаимозаменяемо с «вакцинацией». Однако, хотя они и связаны, эти термины не являются синонимами. Вакцинация — это лечение человека ослабленным (т. е. менее вирулентным) патогеном или другим иммуногеном , тогда как инокуляция, также называемая вариоляцией в контексте профилактики оспы , — это лечение неослабленным вирусом натуральной оспы, взятым из пустулы или струпа больного оспой, в поверхностные слои кожи, обычно в плечо. Вариоляцию часто проводили «рука к руке» или, что менее эффективно, «струп к руке», и часто приводило к заражению пациента оспой, что в некоторых случаях приводило к тяжелому заболеванию. [29] [30]
Вакцинация началась в конце 18 века с работы Эдварда Дженнера и вакцины против оспы. [31] [32] [33]
Некоторые вакцины, например, вакцина против оспы, предотвращают заражение. Их использование приводит к стерилизующему иммунитету и может помочь искоренить болезнь, если нет резерва животных. Другие вакцины, включая вакцины от COVID-19 , помогают (временно) снизить вероятность тяжелого заболевания у людей, не обязательно снижая вероятность заражения. [34]

Как и любое лекарство или процедура, ни одна вакцина не может быть на 100% безопасной или эффективной для всех, поскольку организм каждого человека может реагировать по-разному. [35] [36] Хотя незначительные побочные эффекты , такие как болезненность или субфебрильная температура, встречаются относительно часто, серьезные побочные эффекты встречаются очень редко и возникают примерно в 1 случае из 100 000 вакцинаций и обычно включают аллергические реакции , которые могут вызывать крапивницу или затрудненное дыхание. [37] [38]
Тем не менее, вакцины являются самыми безопасными за всю историю, и каждая вакцина проходит строгие клинические испытания, чтобы гарантировать ее безопасность и эффективность, прежде чем ее одобрят такие органы, как Управление по контролю за продуктами и лекарствами США (FDA). [39]
Перед испытанием на людях вакцины тестируются на клеточных культурах , а результаты моделируются для оценки того, как они будут взаимодействовать с иммунной системой. [37] [39] Во время следующего раунда испытаний исследователи изучают вакцины на животных, включая мышей , кроликов , морских свинок и обезьян . [37] Вакцины, прошедшие каждый из этих этапов испытаний, затем одобряются органом по безопасности общественного здравоохранения (FDA в США) для начала трехфазной серии испытаний на людях, переходя к более высоким фазам только в том случае, если они будут признаны безопасными и эффективными на предыдущем этапе. Люди в этих испытаниях участвуют добровольно и должны доказать, что понимают цель исследования и потенциальные риски. [39]
В ходе испытаний фазы I вакцина тестируется в группе из примерно 20 человек с основной целью оценки безопасности вакцины. [37] Испытания фазы II расширяют тестирование, чтобы включить от 50 до нескольких сотен человек. На этом этапе безопасность вакцины продолжает оцениваться, и исследователи также собирают данные об эффективности и идеальной дозе вакцины. [37] Вакцины, признанные безопасными и действенными, затем переходят в испытания фазы III, которые фокусируются на эффективности вакцины у сотен или тысяч добровольцев. Эта фаза может занять несколько лет, и исследователи используют эту возможность для сравнения вакцинированных добровольцев с теми, кто не был вакцинирован, чтобы выделить любые истинные реакции на вакцину, которые возникают. [39]
Если вакцина проходит все фазы тестирования, производитель может подать заявку на получение лицензии на вакцину через соответствующие регулирующие органы, такие как FDA в США. Прежде чем регулирующие органы одобрят использование вакцины среди населения, они тщательно изучают результаты клинических испытаний, испытаний на безопасность, испытаний на чистоту и методов производства и устанавливают, что сам производитель соответствует государственным стандартам во многих других областях. [37] [40]
После одобрения регулятора, регуляторы продолжают контролировать производственные протоколы, чистоту партии и само производственное предприятие. Кроме того, вакцины также проходят испытания фазы IV, которые контролируют безопасность и эффективность вакцин на десятках тысяч людей или более в течение многих лет. [37] [40]
Центры по контролю и профилактике заболеваний (CDC) составили список вакцин и их возможных побочных эффектов. [38] Риск побочных эффектов различается в зависимости от вакцины.
В 1976 году в США программа массовой вакцинации от свиного гриппа была прекращена после 362 случаев синдрома Гийена-Барре среди 45 миллионов вакцинированных людей. Уильям Фоге из CDC подсчитал, что заболеваемость Гийеном-Барре среди вакцинированных людей была в четыре раза выше, чем среди тех, кто не получил вакцину от свиного гриппа.
Было обнаружено, что Dengvaxia , единственная одобренная вакцина против лихорадки Денге , увеличивает риск госпитализации из-за лихорадки Денге в 1,58 раза у детей в возрасте 9 лет и младше, что привело к приостановке программы массовой вакцинации на Филиппинах в 2017 году. [41]
Pandemrix — вакцина от пандемии H1N1 2009 года, введенная примерно 31 миллиону человек [36] , — как было установлено, имеет более высокий уровень побочных эффектов, чем альтернативные вакцины, что привело к судебным искам. [42] В ответ на сообщения о нарколепсии после иммунизации Pandemrix, CDC провел популяционное исследование и обнаружил, что одобренные FDA прививки от гриппа H1N1 2009 года не были связаны с повышенным риском неврологического расстройства. [43]
Состав вакцин может сильно различаться от одной к другой, и нет двух одинаковых вакцин. CDC составил список вакцин и их составных частей, который легко доступен на их веб-сайте. [44]
Алюминий является адъювантным ингредиентом в некоторых вакцинах. Адъювант — это тип ингредиента, который используется для того, чтобы помочь иммунной системе организма создать более сильный иммунный ответ после вакцинации. [45] Алюминий находится в форме соли (ионная версия элемента) и используется в следующих соединениях: гидроксид алюминия , фосфат алюминия и сульфат алюминия-калия . Для данного элемента ионная форма имеет свойства, отличные от элементарной формы. Хотя возможна токсичность алюминия , соли алюминия эффективно и безопасно использовались с 1930-х годов, когда они впервые были использованы с вакцинами против дифтерии и столбняка . [45] Хотя существует небольшое увеличение вероятности возникновения местной реакции на вакцину с солью алюминия (покраснение, болезненность и отек), повышенного риска каких-либо серьезных реакций не наблюдается. [46] [47]
Некоторые вакцины когда-то содержали соединение под названием тиомерсал или тимеросал, которое является органическим соединением, содержащим ртуть . Ртутьорганические соединения обычно встречаются в двух формах. Катион метилртути (с одним атомом углерода) содержится в рыбе, загрязненной ртутью, и является формой, которую люди могут проглотить в районах, загрязненных ртутью ( болезнь Минамата ), тогда как катион этилртути (с двумя атомами углерода) присутствует в тимеросале, связанном с тиосалицилатом . [48] Хотя оба являются ртутьорганическими соединениями, они не обладают одинаковыми химическими свойствами и взаимодействуют с организмом человека по-разному. Этилртуть выводится из организма быстрее, чем метилртуть, и с меньшей вероятностью вызывает токсические эффекты. [48]
Тимеросал использовался в качестве консерванта для предотвращения роста бактерий и грибков во флаконах, содержащих более одной дозы вакцины. [48] Это помогает снизить риск потенциальных инфекций или серьезных заболеваний, которые могут возникнуть из-за загрязнения флакона с вакциной. Хотя наблюдалось небольшое увеличение риска покраснения и отека места инъекции при использовании вакцин, содержащих тимеросал, не наблюдалось увеличения риска серьезного вреда или аутизма . [49] [50] Несмотря на то, что доказательства подтверждают безопасность и эффективность тимеросала в вакцинах, в 2001 году тимеросал был удален из детских вакцин в Соединенных Штатах в качестве меры предосторожности. [48]
Инициативы Управления по безопасности иммунизации CDC [51]
Система сообщений о побочных эффектах вакцин ( VAERS ) [52] | Центр оценки и исследований биологических препаратов Управления по контролю за продуктами и лекарствами ( FDA ) [53] | Коалиция по иммунизации (IAC) [54]
Vaccine Safety Datalink ( VSD ) [55] |Health Resources and Service Administration ( HRSA ) [56] |Institute for Safe Medication Practices (ISMP) [57]
Проект оценки безопасности клинической иммунизации (CISA) Национальных институтов здравоохранения ( NIH ) [58]
Офис Национальной программы вакцинации ( NVPO ) [59]
Протоколы введения, эффективность и побочные эффекты вакцин контролируются организациями федерального правительства США, включая CDC и FDA, а независимые агентства постоянно пересматривают практику вакцинации. [51] [60] Как и в случае со всеми лекарственными средствами, использование вакцин определяется исследованиями в области общественного здравоохранения , наблюдением и отчетностью перед правительствами и общественностью. [51] [60]
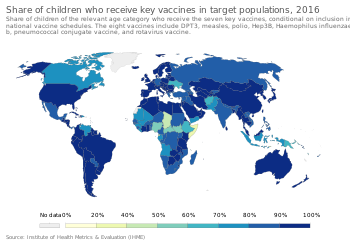

Всемирная организация здравоохранения (ВОЗ) подсчитала, что вакцинация предотвращает 3,5–5 миллионов смертей в год, [10] и до 1,5 миллионов детей умирают каждый год из-за болезней, которые можно было бы предотвратить с помощью вакцинации . [63] Они подсчитали, что 29% смертей детей в возрасте до пяти лет в 2013 году можно было предотвратить с помощью вакцинации. В других развивающихся частях мира они сталкиваются с проблемой снижения доступности ресурсов и вакцинации. Такие страны, как страны Африки к югу от Сахары, не могут позволить себе обеспечить полный спектр детских вакцин. [64]
В 2024 году в отчете ВОЗ/ЮНИСЕФ было обнаружено, что «число детей, получивших три дозы вакцины против дифтерии, столбняка и коклюша (АКДС) в 2023 году — ключевой показатель глобального охвата иммунизацией — замерло на уровне 84% (108 миллионов). Однако число детей, не получивших ни одной дозы вакцины, увеличилось с 13,9 миллиона в 2022 году до 14,5 миллиона в 2023 году. Более половины невакцинированных детей проживают в 31 стране с нестабильными, затронутыми конфликтами и уязвимыми условиями». [65]
Вакцины привели к значительному снижению распространенности инфекционных заболеваний в Соединенных Штатах. В 2007 году исследования, касающиеся эффективности вакцин в отношении показателей смертности или заболеваемости среди лиц, подвергшихся воздействию различных заболеваний, показали почти 100% снижение показателей смертности и около 90% снижение показателей воздействия. [66] Это позволило определенным организациям и штатам принять стандарты для рекомендуемых вакцинаций в раннем детстве. Семьи с низким доходом, которые не могут позволить себе вакцинацию, поддерживаются этими организациями и определенными государственными законами. Программа вакцинации детей и Закон о социальном обеспечении являются двумя основными игроками в поддержке более низких социально-экономических групп. [67] [68]
В 2000 году CDC объявил, что корь была ликвидирована в США (определяется как отсутствие передачи заболевания в течение 12 непрерывных месяцев). [69] Однако с ростом антипрививочного движения в США наблюдается возрождение некоторых заболеваний, предупреждаемых вакцинацией . Вирус кори теперь утратил свой статус ликвидации в США, поскольку число случаев кори продолжает расти в последние годы: в 2018 году было зарегистрировано 17 вспышек, а в 2019 году — 465 вспышек (по состоянию на 4 апреля 2019 года). [70]

До первых прививок, в смысле использования коровьей оспы для прививания людей против оспы , люди прививались в Китае и других местах, прежде чем их скопировали на Западе , с помощью оспы, называемой вариоляцией . Самые ранние намеки на практику вариоляции для оспы в Китае относятся к 10 веку. [71] Китайцы также практиковали старейшее задокументированное использование вариоляции, которое происходит от Вань Цюаня (1499–1582) Douzhen Xinfa (痘疹心法) 1549 года. Они внедрили метод «носовой инсуффляции », применяемый путем вдувания порошкообразного материала оспы, обычно струпьев, в ноздри. Различные методы инсуффляции были зарегистрированы на протяжении шестнадцатого и семнадцатого веков в Китае. [72] : 60 В 1700 году Королевское общество в Лондоне получило два отчета о китайской практике прививок : один от Мартина Листера , который получил отчет от служащего Ост-Индской компании, работавшего в Китае, а другой от Клоптона Хейверса . [73] Во Франции Вольтер сообщает, что китайцы практиковали вариоляцию «в течение этих ста лет».
В 1796 году Эдвард Дженнер , врач из Беркли в Глостершире , Англия, проверил распространенную теорию о том, что человек, заразившийся коровьей оспой, будет невосприимчив к натуральной оспе. Чтобы проверить теорию, он взял пузырьки коровьей оспы у доярки по имени Сара Нелмес, которыми он заразил восьмилетнего мальчика по имени Джеймс Фиппс , а два месяца спустя он привил мальчику оспу, и оспа не развилась. В 1798 году Дженнер опубликовал работу «Исследование причин и последствий вакцинации от оспы» , которая вызвала широкий интерес. Он различал «истинную» и «ложную» коровью оспу (которая не давала желаемого эффекта) и разработал метод «рука в руку» распространения вакцины из пустулы вакцинированного человека . Ранние попытки подтверждения были затруднены заражением оспой, но, несмотря на разногласия в медицинской среде и религиозное неприятие использования животного материала, к 1801 году его отчет был переведен на шесть языков, и более 100 000 человек были вакцинированы. [74] Термин «вакцинация» был введен в 1800 году хирургом Ричардом Даннингом в его тексте «Некоторые наблюдения о вакцинации» . [75]
,_Thomas_Hickey,_1805.jpg/440px-Queens_of_Mysore_(detail),_Thomas_Hickey,_1805.jpg)
В 1802 году шотландский врач Хеленус Скотт вакцинировал десятки детей в Бомбее от оспы, используя вакцину Дженнера от коровьей оспы. [79] В том же году Скотт написал письмо редактору Bombay Courier , в котором заявил, что «теперь в наших силах донести пользу этого важного открытия до каждой части Индии, возможно, до Китая и всего восточного мира». [80] : 243 Впоследствии вакцинация прочно укоренилась в Британской Индии . Кампания по вакцинации началась в новой британской колонии Цейлон в 1803 году. К 1807 году британцы вакцинировали более миллиона индийцев и шри-ланкийцев от оспы. [80] : 244 Также в 1803 году испанская экспедиция Балмиса начала первую трансконтинентальную попытку вакцинации людей от оспы. [81] После эпидемии оспы в 1816 году Королевство Непал заказало вакцину против оспы и обратилось к английскому ветеринару Уильяму Муркрофту с просьбой помочь в запуске кампании по вакцинации. [80] : 265–266 В том же году в Швеции был принят закон, требующий вакцинации детей от оспы в возрасте до двух лет. Пруссия ненадолго ввела обязательную вакцинацию в 1810 году и снова в 1920-х годах, но решила не принимать закон об обязательной вакцинации в 1829 году. Закон об обязательной вакцинации против оспы был введен в провинции Ганновер в 1820-х годах. В 1826 году в Крагуеваце будущий князь Михаил Сербский стал первым человеком, которого привили от оспы в княжестве Сербии. [82] После эпидемии оспы в 1837 году, которая унесла жизни 40 000 человек, британское правительство инициировало политику концентрированной вакцинации , начав с Закона о вакцинации 1840 года, который предусматривал всеобщую вакцинацию и запрещал вариоляцию . [80] : 365 Закон о вакцинации 1853 года ввел обязательную вакцинацию против оспы в Англии и Уэльсе. [83] : 39 Закон был принят после серьезной вспышки оспы в 1851 и 1852 годах. Он предусматривал, что органы, отвечающие за закон о бедных, продолжат бесплатно вакцинировать всех, но записи о вакцинированных детях должны будут храниться сетью регистраторов рождений. [83] : 41 В то время считалось, что добровольная вакцинация не снизила смертность от оспы, [83] : 43 но Закон о вакцинации 1853 года был реализован настолько плохо, что он оказал незначительное влияние на количество вакцинированных детей в Англии и Уэльсе . [83] : 50

Верховный суд США поддержал законы об обязательной вакцинации в знаменательном деле 1905 года «Джейкобсон против Массачусетса» , постановив, что законы могут требовать вакцинации для защиты населения от опасных инфекционных заболеваний. Однако на практике в США был самый низкий уровень вакцинации среди промышленно развитых стран в начале 20 века. Законы об обязательной вакцинации начали применяться в США после Второй мировой войны . В 1959 году ВОЗ призвала к искоренению оспы во всем мире, поскольку оспа все еще была эндемичной в 33 странах. В 1960-х годах в США от осложнений, связанных с вакцинацией, ежегодно умирало от шести до восьми детей. По данным ВОЗ, в 1966 году во всем мире было зарегистрировано около 100 миллионов случаев оспы, что привело к примерно двум миллионам смертей. В 1970-х годах риск заражения оспой был настолько незначительным, что Служба общественного здравоохранения США рекомендовала прекратить плановую вакцинацию от оспы. К 1974 году программа вакцинации против оспы ВОЗ ограничила распространение оспы в некоторых частях Пакистана , Индии, Бангладеш , Эфиопии и Сомали . В 1977 году ВОЗ зарегистрировала последний случай заражения оспой, приобретенный вне лаборатории в Сомали. В 1980 году ВОЗ официально объявила мир свободным от оспы. [84] : 115–116
В 1974 году ВОЗ поставила цель всеобщей вакцинации к 1990 году для защиты детей от шести предотвратимых инфекционных заболеваний: кори , полиомиелита , дифтерии , коклюша , столбняка и туберкулеза . [84] : 119 В 1980-х годах только 20–40 % детей в развивающихся странах были вакцинированы против этих шести заболеваний. В богатых странах число случаев кори резко сократилось после введения вакцины против кори в 1963 году. Данные ВОЗ показывают, что во многих странах снижение вакцинации против кори приводит к возобновлению случаев кори. Корь настолько заразна, что эксперты в области общественного здравоохранения считают, что для контроля над этой болезнью необходим уровень вакцинации в 100 %. [84] : 120 Несмотря на десятилетия массовой вакцинации, полиомиелит остается угрозой в Индии, Нигерии , Сомали , Нигере , Афганистане , Бангладеш и Индонезии . К 2006 году мировые эксперты в области здравоохранения пришли к выводу, что искоренение полиомиелита возможно только при условии улучшения снабжения питьевой водой и санитарных условий в трущобах . [84] : 124 Внедрение комбинированной вакцины АКДС против дифтерии , коклюша и столбняка в 1950-х годах считалось крупным достижением общественного здравоохранения. Но в ходе кампаний по вакцинации, которые охватывали десятилетия, вакцины АКДС стали ассоциироваться с большим количеством случаев с побочными эффектами. Несмотря на то, что улучшенные вакцины АКДС появились на рынке в 1990-х годах, вакцины АКДС стали объектом антивакцинальных кампаний в богатых странах. По мере снижения уровня иммунизации во многих странах увеличились вспышки коклюша . [84] : 128
В 2000 году был создан Глобальный альянс по вакцинам и иммунизации для усиления плановой вакцинации и внедрения новых и недостаточно используемых вакцин в странах с ВВП на душу населения менее 1000 долларов США. [85]
ЮНИСЕФ сообщил о степени, в которой дети пропустили вакцинацию с 2020 года из-за пандемии COVID-19 . К лету 2023 года организация описала программы вакцинации как «возвращающиеся в нужное русло». [86]

Чтобы исключить риск вспышек некоторых заболеваний, в разное время правительства и другие учреждения применяли политику, требующую вакцинации всех людей. Например, закон 1853 года требовал всеобщей вакцинации против оспы в Англии и Уэльсе, со штрафами для людей, которые не соблюдали это требование. [87] Распространенная современная политика вакцинации в США требует, чтобы дети получали рекомендуемые прививки перед поступлением в государственную школу. [88]
Начиная с ранней вакцинации в девятнадцатом веке, эта политика встречала сопротивление со стороны различных групп, коллективно называемых антивакцинаторами , которые возражают по научным, этическим, политическим, медицинским, религиозным и другим причинам. [89] Распространенные возражения заключаются в том, что вакцинация не работает, что обязательная вакцинация представляет собой чрезмерное вмешательство правительства в личные дела или что предлагаемые вакцины недостаточно безопасны. [90] Многие современные политики вакцинации допускают исключения для людей с ослабленной иммунной системой, аллергией на компоненты, используемые в вакцинах, или с сильными возражениями. [91]
В странах с ограниченными финансовыми ресурсами ограниченный охват вакцинацией приводит к большей заболеваемости и смертности из-за инфекционных заболеваний. [92] Более богатые страны могут субсидировать вакцинацию для групп риска, что приводит к более всеобъемлющему и эффективному охвату. Например, в Австралии правительство субсидирует вакцинацию для пожилых людей и коренных австралийцев. [93]
Public Health Law Research, независимая американская организация, в 2009 году сообщила, что нет достаточных доказательств для оценки эффективности требования вакцинации как условия для определенных рабочих мест как средства снижения заболеваемости определенными заболеваниями среди особенно уязвимых групп населения; [94] что есть достаточные доказательства, подтверждающие эффективность требования вакцинации как условия для посещения детских учреждений и школ; [95] и что есть веские доказательства, подтверждающие эффективность постоянных распоряжений, которые позволяют работникам здравоохранения без полномочий выписывать рецепты на вакцинацию в качестве вмешательства в общественное здравоохранение. [96]
Вакцинация дробной дозой уменьшает дозу вакцины, чтобы позволить большему количеству людей быть вакцинированными с данным запасом вакцины, обменивая общественную выгоду на индивидуальную защиту. Основываясь на нелинейных свойствах многих вакцин, она эффективна при болезнях бедности [97] и обещает преимущества во время пандемических волн, например, при COVID-19 [98] , когда запасы вакцины ограничены.
Обвинения в нанесении вреда вакцинами в последние десятилетия появлялись в судебных разбирательствах в США. Некоторые семьи получили существенные награды от сочувствующих присяжных, хотя большинство должностных лиц общественного здравоохранения заявили, что претензии о нанесении вреда были необоснованными. [99] В ответ несколько производителей вакцин прекратили производство, что, по мнению правительства США, могло представлять угрозу для общественного здравоохранения , поэтому были приняты законы, ограждающие производителей от ответственности, вытекающей из исков о нанесении вреда вакцинами. [99] Безопасность и побочные эффекты нескольких вакцин были проверены, чтобы подтвердить жизнеспособность вакцин как барьера против болезней. Вакцина от гриппа была проверена в контролируемых испытаниях и, как было доказано, имела незначительные побочные эффекты, равные таковым у плацебо . [100] Некоторые опасения семей могли возникнуть из-за социальных убеждений и норм, которые заставляют их не доверять или отказываться от вакцинации , что способствовало этому расхождению в побочных эффектах, которые были необоснованными. [101]

Противодействие вакцинации со стороны широкого круга критиков вакцин существовало с самых ранних кампаний по вакцинации. [90] Широко признано, что преимущества предотвращения серьезных заболеваний и смерти от инфекционных заболеваний значительно перевешивают риски редких серьезных побочных эффектов после иммунизации . [103] Некоторые исследования утверждали, что показывают, что текущие графики вакцинации увеличивают младенческую смертность и показатели госпитализации; [104] [105] эти исследования, однако, носят корреляционный характер и, следовательно, не могут продемонстрировать причинно-следственные эффекты, и исследования также подвергались критике за выборку сравнений, о которых они сообщают, за игнорирование исторических тенденций, которые подтверждают противоположный вывод, и за подсчет вакцин способом, который «совершенно произволен и пронизан ошибками». [106] [107]
Возникли различные споры по поводу морали, этики, эффективности и безопасности вакцинации. Некоторые критики вакцинации говорят, что вакцины неэффективны против болезней [108] или что исследования безопасности вакцин неадекватны. [108] Некоторые религиозные группы не разрешают вакцинацию, [109] а некоторые политические группы выступают против обязательной вакцинации по соображениям индивидуальной свободы . [90] В ответ на это возникла обеспокоенность тем, что распространение необоснованной информации о медицинских рисках вакцин увеличивает уровень опасных для жизни инфекций не только у детей, родители которых отказались от вакцинации, но и у тех, кто не может быть вакцинирован из-за возраста или иммунодефицита, которые могут заразиться инфекциями от невакцинированных носителей (см. коллективный иммунитет ). [110] Некоторые родители считают, что вакцинация вызывает аутизм , хотя нет никаких научных доказательств, подтверждающих эту идею. [111] В 2011 году Эндрю Уэйкфилд , ведущий сторонник теории о том, что вакцина MMR вызывает аутизм , был уличён в финансовой мотивации фальсификации данных исследований и впоследствии лишён медицинской лицензии . [112] В Соединённых Штатах люди, отказывающиеся от вакцинации по немедицинским причинам, составили большой процент случаев кори и последующих случаев постоянной потери слуха и смерти, вызванных этой болезнью. [113]
Многие родители не прививают своих детей, потому что считают, что болезни больше не присутствуют из-за вакцинации. [114] Это ложное предположение, поскольку болезни, сдерживаемые программами иммунизации, могут и продолжают возвращаться, если иммунизация прекращается. Эти патогены могут инфицировать вакцинированных людей из-за способности патогена мутировать, когда он может жить в невакцинированных хозяевах. [115] [116]
Идея о связи между вакцинами и аутизмом возникла в статье 1998 года, опубликованной в журнале The Lancet, ведущим автором которой был врач Эндрю Уэйкфилд . Его исследование пришло к выводу, что у восьми из 12 пациентов в возрасте от 3 до 10 лет развились поведенческие симптомы, соответствующие аутизму после вакцинации MMR (прививка от кори , эпидемического паротита и краснухи ). [117] Статья была широко раскритикована за отсутствие научной строгости, и было доказано, что Уэйкфилд сфальсифицировал данные в статье. [117] В 2004 году 10 из первоначальных 12 соавторов (не включая Уэйкфилда) опубликовали опровержение статьи и заявили следующее: «Мы хотим прояснить, что в этой статье не было установлено причинно-следственной связи между вакциной MMR и аутизмом, поскольку данных было недостаточно». [118] В 2010 году The Lancet официально отозвал статью, заявив, что несколько элементов статьи были неверными, включая фальсифицированные данные и протоколы. Статья вызвала гораздо большее движение против вакцинации, особенно в Соединенных Штатах, и даже несмотря на то, что статья была признана мошеннической и была в значительной степени отозвана, один из четырех родителей по-прежнему считает, что вакцины могут вызывать аутизм. [119]
На сегодняшний день все подтвержденные и окончательные исследования показали, что нет никакой корреляции между вакцинами и аутизмом. [120] Одно из исследований, опубликованных в 2015 году, подтверждает, что нет никакой связи между аутизмом и вакциной MMR . Младенцам предоставлялся план медицинского страхования, который включал вакцину MMR, и они постоянно изучались до достижения ими пятилетнего возраста. Не было никакой связи между вакциной и детьми, у которых были нормально развитые братья или сестры или братья или сестры с аутизмом, что делало их более подверженными риску развития аутизма. [121]
Может быть трудно исправить память людей, когда неверная информация получена до получения правильной информации. Несмотря на то, что есть много доказательств, противоречащих исследованию Уэйкфилда, и опровержения были опубликованы большинством соавторов, многие люди продолжают верить и основывать решения на исследовании, поскольку оно все еще остается в их памяти. Проводятся исследования и изыскания для определения эффективных способов исправления дезинформации в общественной памяти . [122]
Вакцинация может быть пероральной, инъекционной (внутримышечной, внутрикожной, подкожной), пункционной, трансдермальной или интраназальной. [123] Несколько недавних клинических испытаний были направлены на доставку вакцин через слизистые поверхности для их усвоения общей иммунной системой слизистой оболочки , что позволяет избежать необходимости инъекций. [124]
Здоровье часто используется как один из показателей для определения экономического процветания страны. Это связано с тем, что более здоровые люди, как правило, лучше подходят для внесения вклада в экономическое развитие страны, чем больные. [125] Для этого есть много причин. Например, человек, вакцинированный от гриппа, не только защищает себя от риска гриппа , но и одновременно предотвращает заражение окружающих. [126] Это приводит к более здоровому обществу, которое позволяет людям быть более экономически продуктивными. Дети, следовательно, могут чаще посещать школу и, как было показано, лучше успевают в учебе. Аналогичным образом, взрослые могут работать чаще, эффективнее и производительнее. [125] [127]
В целом вакцинация приносит обществу чистую выгоду. Вакцины часто отмечаются за счет высоких значений окупаемости инвестиций (ROI), особенно при рассмотрении долгосрочных эффектов. [128] Некоторые вакцины имеют гораздо более высокие значения ROI, чем другие. Исследования показали, что соотношение выгод вакцинации к затратам может существенно различаться — от 27:1 для дифтерии/коклюша до 13,5:1 для кори, 4,76:1 для ветряной оспы и 0,68–1,1:1 для пневмококковой конъюгированной вакцины. [126] Некоторые правительства предпочитают субсидировать расходы на вакцины из-за некоторых высоких значений ROI, приписываемых вакцинации. Соединенные Штаты субсидируют более половины всех вакцин для детей, которые стоят от 400 до 600 долларов за штуку. Хотя большинство детей вакцинируются, взрослое население США по-прежнему не достигает рекомендуемого уровня иммунизации. Эту проблему можно объяснить многими факторами. Многие взрослые, имеющие другие проблемы со здоровьем, не могут быть безопасно иммунизированы, в то время как другие предпочитают не иммунизироваться ради личной финансовой выгоды. Многие американцы недостаточно застрахованы и, как таковые, должны платить за вакцины из своего кармана. Другие несут ответственность за выплату высоких франшиз и доплат. Хотя вакцинация обычно приносит долгосрочные экономические выгоды, многим правительствам трудно оплачивать высокие краткосрочные расходы, связанные с рабочей силой и производством. Следовательно, многие страны пренебрегают предоставлением таких услуг. [126]
Согласно статье 2021 года, вакцинация против гемофильной палочки типа b , гепатита B , вируса папилломы человека , японского энцефалита , кори , менингококка серогруппы A , ротавируса , краснухи , пневмококка и желтой лихорадки предотвратила около 50 миллионов смертей с 2000 по 2019 год. [129] Статья «представляет собой самую масштабную оценку воздействия вакцины до сбоев, связанных с COVID-19». [129] Согласно исследованию, проведенному в июне 2022 года, вакцинация против COVID-19 предотвратила дополнительно от 14,4 до 19,8 миллионов смертей в 185 странах и территориях с 8 декабря 2020 года по 8 декабря 2021 года. [130] [131]
Они подсчитали, что разработка хотя бы одной вакцины для каждого из них обойдется в 2,8–3,7 млрд долларов. Это следует сопоставить с потенциальной стоимостью вспышки. Вспышка атипичной пневмонии в Восточной Азии в 2003 году обошлась в 54 млрд долларов. [132]
Теория игр использует функции полезности для моделирования затрат и выгод, которые могут включать финансовые и нефинансовые затраты и выгоды. В последние годы утверждается, что теория игр может эффективно использоваться для моделирования уровня вакцинации в обществах. Исследователи использовали теорию игр для этой цели, чтобы проанализировать уровень вакцинации в контексте таких заболеваний, как грипп и корь. [133]
Вакцины — наши самые эффективные и экономичные инструменты для профилактики заболеваний, предотвращающие неисчислимые страдания и спасающие десятки тысяч жизней и миллиарды долларов расходов на здравоохранение каждый год.
Вакцины — наиболее эффективный инструмент общественного здравоохранения, когда-либо созданный.
Вакцины по-прежнему являются наиболее эффективным и долгосрочным методом профилактики инфекционных заболеваний во всех возрастных группах.
Вакцины являются наиболее эффективным методом защиты населения от инфекционных заболеваний.