Больничная инфекция , также известная как нозокомиальная инфекция (от греческого nosokomeion , что означает «больница»), — это инфекция , которая приобретается в больнице или другом медицинском учреждении. [1] Чтобы подчеркнуть как больничные, так и небольничные условия, ее иногда называют инфекцией, связанной с здравоохранением . [2] Такая инфекция может быть приобретена в больнице, доме престарелых , реабилитационном учреждении , амбулаторной клинике, диагностической лаборатории или других клинических условиях. Ряд динамических процессов могут приносить загрязнение в операционные и другие помещения в пределах нозокомиальных условий. [3] [4] Инфекция распространяется среди восприимчивых пациентов в клинических условиях различными способами. Медицинский персонал также распространяет инфекцию, в дополнение к загрязненному оборудованию, постельному белью или воздушно-капельным путем. Инфекция может исходить из внешней среды, от другого инфицированного пациента, персонала, который может быть инфицирован, или, в некоторых случаях, источник инфекции не может быть определен. В некоторых случаях микроорганизм происходит из собственной микробиоты кожи пациента , становясь условно-патогенным после операции или других процедур, которые нарушают защитный барьер кожи. Хотя пациент мог заразиться инфекцией от собственной кожи, инфекция все равно считается нозокомиальной, поскольку она развивается в условиях медицинского учреждения. [5] Термин «нозокомиальная инфекция» используется, когда нет доказательств того, что инфекция присутствовала, когда пациент поступил в медицинское учреждение, что означает, что она была приобретена или стала проблематичной после поступления. [5] [6]
В 2002 году в Соединенных Штатах Центры по контролю и профилактике заболеваний подсчитали, что примерно 1,7 миллиона инфекций, связанных с оказанием медицинской помощи, вызванных всеми типами микроорганизмов , включая бактерии и грибки вместе взятые, стали причиной или способствовали 99 000 смертей. [7] В Европе , где проводились обследования в больницах, категория грамотрицательных инфекций, по оценкам, составляет две трети из 25 000 смертей каждый год. [8] Внутрибольничные инфекции могут вызывать тяжелую пневмонию и инфекции мочевыводящих путей , кровотока и других частей тела. [9] [10] Многие типы проявляют устойчивость к противомикробным препаратам , что может осложнить лечение . [11]
В Великобритании в 2017 году от этого заболевания пострадало около 300 000 пациентов, и, по оценкам, это обошлось Национальной службе здравоохранения примерно в 1 миллиард фунтов стерлингов в год. [12]
Недавно было установлено , что постоянные катетеры могут быть причиной внутрибольничных инфекций. [14] Для борьбы с этим осложнением используются процедуры, называемые внутрисосудистой антимикробной блокирующей терапией , которая может уменьшить инфекции, не подверженные воздействию антибиотиков, переносимых через кровь. [15] Введение антибиотиков, включая этанол, в катетер (без его смывания в кровоток) уменьшает образование биопленок . [13]
Контактный путь передачи делится на две подгруппы: прямой контактный путь передачи и косвенный контактный путь передачи.
Наряду с сокращением векторов передачи необходимо учитывать восприимчивость пациентов к внутрибольничным инфекциям. Факторы, которые повышают риск заражения пациентов, включают:
Учитывая связь между инвазивными устройствами и внутрибольничными инфекциями, для обозначения таких инфекций используются специальные термины, позволяющие осуществлять мониторинг и профилактику. Известные инфекции, связанные с устройствами, включают в себя: пневмонию, связанную с вентилятором , инфекции кровотока, связанные с катетером, инфекции мочевыводящих путей, связанные с катетером , и вентрикулит, связанный с устройством . Надзор за этими инфекциями обычно осуществляется и сообщается такими органами, как Европейский центр профилактики и контроля заболеваний и Центры по контролю и профилактике заболеваний . [ необходима цитата ]

Контроль нозокомиальной инфекции заключается в реализации мер QA / QC в секторах здравоохранения , а управление на основе фактических данных может быть осуществимым подходом. Для тех, у кого пневмония, связанная с ИВЛ или приобретенная в больнице, контроль и мониторинг качества воздуха в помещениях больницы должны быть на повестке дня в управлении, [21] тогда как для нозокомиальной ротавирусной инфекции необходимо обеспечить соблюдение протокола гигиены рук . [22] [23] [24]
Чтобы сократить число внутрибольничных инфекций, штат Мэриленд внедрил Программу по внутрибольничным заболеваниям в Мэриленде, которая предусматривает финансовые вознаграждения и штрафы для отдельных больниц. Адаптация политики оплаты Центров по Medicare и Medicaid Services приводит к тому, что неэффективные больницы теряют до 3% своих доходов от стационарного лечения, тогда как больницы, способные сократить внутрибольничные инфекции, могут заработать до 3% вознаграждений. В течение первых двух лет программы уровень осложнений снизился на 15,26% по всем больничным состояниям, отслеживаемым штатом (включая те, которые не охвачены программой), с уровня осложнений с поправкой на риск 2,38 на 1000 человек в 2009 году до уровня 2,02 в 2011 году. Снижение на 15,26% означает более 100 миллионов долларов экономии средств для системы здравоохранения в Мэриленде, причем наибольшая экономия достигается за счет предотвращения инфекций мочевыводящих путей, сепсиса и других тяжелых инфекций, а также пневмонии и других легочных инфекций. Если бы подобные результаты были достигнуты по всей стране, программа Medicare сэкономила бы примерно 1,3 миллиарда долларов за два года, в то время как система здравоохранения США в целом сэкономила бы 5,3 миллиарда долларов. [25]
Больницы имеют протоколы санитарии, касающиеся униформы , стерилизации оборудования , мытья и других профилактических мер. Тщательное мытье рук и/или использование спиртовых протирок всем медицинским персоналом до и после каждого контакта с пациентом является одним из наиболее эффективных способов борьбы с внутрибольничными инфекциями. [26] Более осторожное использование противомикробных препаратов, таких как антибиотики , также считается жизненно важным. [27] Поскольку многие внутрибольничные инфекции, вызванные бактериями, такими как метициллин-резистентный золотистый стафилококк , метициллин-чувствительный золотистый стафилококк и Clostridioides difficile , вызваны нарушением этих протоколов, часто пострадавшие пациенты предъявляют иски о врачебной халатности против соответствующей больницы. [28]
Санитарная обработка поверхностей является частью мер контроля по сокращению внутрибольничных инфекций в медицинских учреждениях. Современные методы дезинфекции, такие как негорючие спиртовые пары в системах с диоксидом углерода, эффективны против гастроэнтерита, метициллин-резистентного золотистого стафилококка и возбудителей гриппа. Клинически доказано, что использование паров перекиси водорода снижает уровень инфицирования и риск заражения. Перекись водорода эффективна против эндоспорообразующих бактерий, таких как Clostridioides difficile , тогда как спирт неэффективен. [29] [ необходим неосновной источник ] Ультрафиолетовые очистители также могут использоваться для дезинфекции палат пациентов, инфицированных Clostridioides difficile или метициллин-резистентным золотистым стафилококком после выписки. [30] [ необходим неосновной источник ]
Несмотря на протокол санитарии, пациенты не могут быть полностью изолированы от инфекционных агентов. Кроме того, пациентам часто назначают антибиотики и другие противомикробные препараты для лечения болезней; это может увеличить давление отбора для появления резистентных штаммов. [31]
Стерилизация — это больше, чем просто дезинфекция. Она убивает все микроорганизмы на оборудовании и поверхностях посредством воздействия химикатов, ионизирующего излучения, сухого тепла или пара под давлением. [32]
Изоляция — это реализация изолирующих мер предосторожности, направленных на предотвращение передачи микроорганизмов обычными путями в больницах. (См. Универсальные меры предосторожности и Меры предосторожности, основанные на передаче .) Поскольку факторы агента и хозяина сложнее контролировать, прерывание передачи микроорганизмов направлено в первую очередь на передачу, например, изоляция инфекционных случаев в специальных больницах и изоляция пациентов с инфицированными ранами в специальных палатах, а также изоляция пациентов, перенесших трансплантацию суставов, в специальных палатах. [ необходима ссылка ]
Частое мытье рук называют единственной наиболее важной мерой для снижения риска передачи микроорганизмов кожи от одного человека к другому или с одного участка на другой у одного и того же пациента. Мытье рук как можно быстрее и тщательнее между контактами с пациентами и после контакта с кровью , биологическими жидкостями , выделениями , экскрементами и оборудованием или предметами, загрязненными ими, является важным компонентом мер предосторожности по контролю инфекций и изоляции. Распространение внутрибольничных инфекций среди пациентов с ослабленным иммунитетом связано с загрязнением рук работников здравоохранения почти в 40% случаев и является сложной проблемой в современных больницах. Лучший способ для работников преодолеть эту проблему — проводить правильные процедуры гигиены рук; именно поэтому в 2005 году ВОЗ запустила Глобальную задачу по безопасности пациентов. [33]
На руках работников здравоохранения могут присутствовать две категории микроорганизмов: транзиторная флора и резидентная флора. Первая представлена микроорганизмами, занесенными работниками из окружающей среды, и бактерии в ней способны выживать на коже человека и иногда размножаться. Вторая группа представлена постоянными микроорганизмами, живущими на поверхности кожи (на роговом слое или непосредственно под ним). Они способны выживать на коже человека и свободно размножаться на ней. Они обладают низкой патогенностью и инфекционностью и создают своего рода защиту от колонизации другими более патогенными бактериями. Кожа работников колонизируется 3,9 × 10 4 – 4,6 × 10 6 КОЕ /см 2 . Микробы, составляющие резидентную флору, включают: Staphylococcus epidermidis , Staphylococcus hominis и Micrococcus , Propionibacterium , Corynebacterium , Dermabacter и Pittosporum spp., в то время как транзиторными организмами являются Staphylococcus aureus , Klebsiella pneumoniae , Acinetobacter, Enterobacter и Candida spp. Целью гигиены рук является устранение транзиторной флоры путем тщательного и правильного мытья рук с использованием различных видов мыла (обычного и антисептического) и гелей на спиртовой основе. Основные проблемы, обнаруженные в практике гигиены рук, связаны с отсутствием доступных раковин и длительным процессом мытья рук. Простым способом решения этой проблемы может быть использование спиртосодержащих средств для обработки рук из-за более быстрого нанесения по сравнению с правильным мытьем рук. [34]
Улучшение мытья рук пациентов также показало снижение частоты внутрибольничных инфекций. Пациенты, прикованные к постели, часто не имеют достаточного доступа к мытью рук во время еды или после прикосновения к поверхностям или обращения с отходами, такими как салфетки. Подчеркивая важность мытья рук и предоставляя дезинфицирующий гель или салфетки в пределах досягаемости кровати, медсестры смогли напрямую снизить частоту инфекций. Исследование, опубликованное в 2017 году, продемонстрировало это путем улучшения обучения пациентов как правильной процедуре мытья рук, так и важным моментам использования дезинфицирующего средства, и успешно снизило частоту энтерококков и золотистого стафилококка . [35]
Все посетители должны следовать тем же процедурам, что и персонал больницы, чтобы адекватно контролировать распространение инфекций. Более того, инфекции с множественной лекарственной устойчивостью могут покинуть больницу и стать частью флоры сообщества, если не будут приняты меры для прекращения этой передачи. [ необходима цитата ]
Неясно, влияют ли лак для ногтей и кольца на частоту возникновения хирургических раневых инфекций. [36]
Помимо мытья рук, перчатки играют важную роль в снижении рисков передачи микроорганизмов. Перчатки носят в больницах по трем важным причинам. Во-первых, они надеваются для обеспечения защитного барьера для персонала, предотвращая крупномасштабное загрязнение рук при прикосновении к крови, биологическим жидкостям, секрециям, выделениям, слизистым оболочкам и поврежденной коже. В Соединенных Штатах Управление по охране труда и технике безопасности предписало ношение перчаток для снижения риска заражения патогенными инфекциями, передающимися через кровь. [37] Во-вторых, перчатки надеваются для снижения вероятности передачи микроорганизмов, присутствующих на руках персонала, пациентам во время инвазивных или других процедур по уходу за пациентами, которые подразумевают прикосновение к слизистым оболочкам пациента и поврежденной коже. В-третьих, их надевают для снижения вероятности передачи этих микроорганизмов другим пациентам через руки персонала, загрязненные микроорганизмами от пациента или фомита . В этой ситуации перчатки необходимо менять между контактами с пациентами, а руки следует мыть после снятия перчаток. [ требуется цитата ]
Известно, что микроорганизмы выживают на неодушевленных поверхностях «прикосновения» в течение длительного периода времени. [38] [39] Это может быть особенно проблематично в больничных условиях, где иммунодефицитные пациенты подвергаются повышенному риску заражения внутрибольничными инфекциями. Пациенты с внутрибольничными инфекциями в основном госпитализируются в различные типы отделений интенсивной терапии (ОИТ). [40]
Известно, что поверхности касания, которые обычно встречаются в больничных палатах, такие как поручни кроватей, кнопки вызова, сенсорные панели, стулья, дверные ручки, выключатели света, поручни, стойки для внутривенных инъекций, дозаторы (спиртовой гель, бумажное полотенце, мыло), тележки для перевязочных материалов, а также столешницы и столешницы могут быть загрязнены Staphylococcus , метициллин-устойчивым Staphylococcus aureus (одним из самых вирулентных штаммов бактерий, устойчивых к антибиотикам) и ванкомицин-устойчивым Enterococcus . [41] Объекты, находящиеся в непосредственной близости от пациентов, имеют самые высокие уровни метициллин-устойчивого Staphylococcus aureus и ванкомицин-устойчивого Enterococcus . Вот почему поверхности касания в больничных палатах могут служить источниками или резервуарами для распространения бактерий с рук работников здравоохранения и посетителей пациентов. [42]
Ряд соединений могут снизить риск роста бактерий на поверхностях, в том числе: медь , серебро и бактерициды . [43]
Было проведено несколько исследований, оценивающих использование бесконтактных систем очистки, в частности использование устройств ультрафиолетового излучения С. Один обзор оказался неубедительным из-за отсутствия или низкого качества доказательств. [44] Другие обзоры обнаружили некоторые доказательства и все больше доказательств их эффективности. [45] [46]
Два вида бактерий, которые чаще всего заражают пациентов, — это грамположительные штаммы метициллин-резистентного золотистого стафилококка и грамотрицательные Acinetobacter baumannii . Хотя антибиотики для лечения заболеваний, вызванных метициллин-резистентным золотистым стафилококком , доступны, для Acinetobacter мало эффективных препаратов . Бактерии Acinetobacter развиваются и становятся невосприимчивыми к антибиотикам, поэтому во многих случаях необходимо использовать антибактериальные препараты полимиксинового типа. «Во многих отношениях это намного хуже, чем MRSA», — сказал специалист из Университета Case Western Reserve . [47]
Еще одно растущее заболевание, особенно распространенное в больницах Нью-Йорка , — это лекарственно-устойчивая грамотрицательная Klebsiella pneumoniae . По оценкам, более 20% инфекций Klebsiella в больницах Бруклина «теперь устойчивы практически ко всем современным антибиотикам, и эти супермикробы теперь распространяются по всему миру». [47]
Бактерии, классифицируемые как грамотрицательные из-за их цвета при окраске по Граму , могут вызывать тяжелую пневмонию и инфекции мочевыводящих путей , кровотока и других частей тела. Их клеточные структуры делают их более трудными для атаки антибиотиками, чем грамположительные организмы, такие как метициллин-устойчивый золотистый стафилококк . В некоторых случаях устойчивость к антибиотикам распространяется на грамотрицательные бактерии, которые могут инфицировать людей за пределами больницы. «Для грамположительных нам нужны лучшие лекарства; для грамотрицательных нам нужны любые лекарства», - сказал Брэд Спеллберг, специалист по инфекционным заболеваниям в Медицинском центре Харбор-UCLA и автор книги Rising Plague о патогенах, устойчивых к лекарствам. [47]
Внутрибольничная пневмония (ВАП) является второй по распространенности нозокомиальной инфекцией и составляет примерно четверть всех инфекций в отделении интенсивной терапии (ОИТ). [48] ВАП, или внутрибольничная пневмония, представляет собой инфекцию нижних дыхательных путей, которая не была инкубационной на момент поступления в больницу и которая клинически проявляется через два или более дней после госпитализации. [49] Вентилятор-ассоциированная пневмония (ВАП) определяется как ВАП у пациентов, получающих искусственную вентиляцию легких. Частота ВАП составляет 10–30% среди пациентов, которым требуется искусственная вентиляция легких в течение >48 часов. [50] Стандартный протокол лечения основан на точных определениях диагноза, микробиологическом подтверждении ВАП и назначении имипенема и ципрофлоксацина в качестве первоначального эмпирического лечения антибиотиками. [51]
Треть внутрибольничных инфекций считаются предотвратимыми. CDC оценивает, что в 2015 году в США 687 000 человек были инфицированы внутрибольничными инфекциями, что привело к 72 000 смертей. [52] Наиболее распространенными внутрибольничными инфекциями являются инфекции мочевыводящих путей , хирургического участка и различные пневмонии . [7]
Альтернативным методом лечения, направленным на локализованные инфекции, является использование облучения ультрафиолетом С. [53]
Используемые методы различаются в разных странах (используемые определения, тип охватываемых внутрибольничных инфекций, обследованные медицинские учреждения, включение или исключение завозных инфекций и т. д.), поэтому международные сравнения показателей внутрибольничных инфекций следует проводить с максимальной осторожностью. [ необходима ссылка ]
В Бельгии распространенность нозокомиальных инфекций составляет около 6,2%. Ежегодно около 125 500 пациентов заражаются нозокомиальными инфекциями, что приводит к почти 3000 смертям. Дополнительные расходы на медицинское страхование оцениваются примерно в €400 млн/год. [54]
Оценки варьировались от 6,7% в 1990 году до 7,4% (у пациентов может быть несколько инфекций). [55] На национальном уровне распространенность среди пациентов в медицинских учреждениях составляла 6,7% в 1996 году, [56] 5,9% в 2001 году [57] и 5,0% в 2006 году. [58] Показатели внутрибольничных инфекций составляли 7,6% в 1996 году, 6,4% в 2001 году и 5,4% в 2006 году. [ необходима цитата ]
В 2006 году наиболее распространенными местами инфекции были инфекции мочевыводящих путей (30,3%), пневмопатия (14,7%), инфекции места операции (14,2%). Инфекции кожи и слизистых оболочек (10,2%), другие респираторные инфекции (6,8%) и бактериальные инфекции/заражение крови (6,4%). [59] Показатели среди взрослых пациентов в отделениях интенсивной терапии составили 13,5% в 2004 году, 14,6% в 2005 году, 14,1% в 2006 году и 14,4% в 2007 году. [60]
По оценкам, внутрибольничные инфекции заставляют пациентов оставаться в больнице на четыре-пять дополнительных дней. Около 2004–2005 годов ежегодно от внутрибольничных инфекций умирало около 9000 человек, из которых около 4200 выжили бы без этой инфекции. [61]
По оценкам, в 2005 году этот показатель составил 8,5% пациентов. [62]
С 2000 года оценки показывают уровень инфицирования около 6,7%, т.е. от 450 000 до 700 000 пациентов, что привело к от 4 500 до 7 000 смертей. [63] Опрос в Ломбардии дал уровень 4,9% пациентов в 2000 году. [64]
Оценки варьируются от 2 до 14%. [65] Согласно общенациональному исследованию, в 2004 году этот показатель составил 7,2%. [66]
В 2012 году Агентство по охране здоровья сообщило, что уровень распространенности внутрибольничных инфекций в Англии составил 6,4% в 2011 году по сравнению с 8,2% в 2006 году [67] , при этом наиболее распространенными типами инфекций были инфекции дыхательных путей , мочевыводящих путей и инфекции в области хирургического вмешательства. [67] В 2018 году сообщалось, что количество внутрибольничных инфекций возросло с 5972 в 2008 году до 48 815 в 2017 году [68].
Центры по контролю и профилактике заболеваний (CDC) подсчитали, что около 1,7 миллиона внутрибольничных инфекций, вызванных всеми типами бактерий, ежегодно вызывают или способствуют 99 000 смертей. [69] По другим оценкам, ежегодно заражаются 10%, или 2 миллиона пациентов, а ежегодные расходы составляют от 4,5 до 11 миллиардов долларов. [70] В США наиболее частым типом внутрибольничных инфекций является инфекция мочевыводящих путей (36%), за которой следуют инфекция в месте хирургического вмешательства (20%), а также инфекция кровотока и пневмония (обе по 11%). [47] [ требуется обновление ]
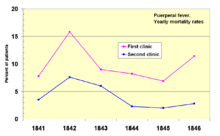
В 1841 году венгерский акушер Игнац Земмельвейс работал в венском родильном доме. Он был «шокирован» уровнем смертности женщин, у которых развилась родильная горячка . Он задокументировал, что смертность была в три раза выше в палате, где студенты-медики принимали роды, чем в соседней палате, где работали студенты -акушеры . [71] Студенты-медики также регулярно работали с трупами . Он сравнил показатели заражения с аналогичной больницей в Дублине, Ирландия , и выдвинул гипотезу , что именно студенты-медики каким-то образом заражали женщин после родов. Он ввел обязательное мытье рук в мае 1847 года, и уровень заражения резко снизился. Луи Пастер предложил микробную теорию болезней и начал свою работу по холере в 1865 году, определив, что именно микроорганизмы связаны с болезнью . [72] [73]