Тромбофилия (иногда называемая гиперкоагуляцией или протромботическим состоянием ) — это нарушение свертываемости крови , которое увеличивает риск тромбоза (образования тромбов в кровеносных сосудах). [1] [2] Такие нарушения можно обнаружить у 50% людей, у которых был эпизод тромбоза (например, тромбоз глубоких вен в ноге), который не был спровоцирован другими причинами. [3] У значительной части населения имеется обнаруживаемая тромбофильная аномалия, но у большинства из них тромбоз развивается только при наличии дополнительного фактора риска. [2]
Для большинства тромбофилий не существует специального лечения, но повторяющиеся эпизоды тромбоза могут быть показанием для долгосрочной профилактической антикоагуляции . [2] Первая серьезная форма тромбофилии, идентифицированная медицинской наукой, дефицит антитромбина , была обнаружена в 1965 году, в то время как наиболее распространенные отклонения (включая фактор V Лейдена ) были описаны в 1990-х годах. [4] [5]

Наиболее распространенными состояниями, связанными с тромбофилией, являются тромбоз глубоких вен (ТГВ) и тромбоэмболия легочной артерии (ТЭЛА), которые в совокупности называются венозной тромбоэмболией (ВТЭ). ТГВ обычно возникает в ногах и характеризуется болью, отеком и покраснением конечности. Это может привести к длительному отеку и тяжести из-за повреждения клапанов в венах. [6] Тромб также может оторваться и мигрировать ( эмболизировать ) в артерии в легких. В зависимости от размера и расположения сгустка это может привести к внезапной одышке , боли в груди , сердцебиению и может осложниться коллапсом , шоком и остановкой сердца . [2] [7]
Венозный тромбоз может также возникнуть в более необычных местах: в венах мозга , печени ( тромбоз воротной вены и тромбоз печеночной вены ), брыжеечной вене , почках ( тромбоз почечной вены ) и венах рук . [2] Менее установлено, увеличивает ли тромбофилия риск артериального тромбоза (который является основной причиной сердечных приступов и инсультов ). [2] [8] [9] Однако более поздние данные свидетельствуют о том, что некоторые формы наследственной тромбофилии связаны с повышенным риском артериального ишемического инсульта . [10]
Тромбофилия связана с повторными выкидышами [11] и, возможно, различными осложнениями беременности, такими как задержка внутриутробного развития , мертворождение , тяжелая преэклампсия и отслойка плаценты [2] .
Дефицит белка C может вызвать пурпуру фульминант , тяжелое нарушение свертываемости крови у новорожденных, которое приводит как к отмиранию тканей, так и к кровотечению в кожу и другие органы. Это состояние также было описано у взрослых. Дефицит белка C и белка S также был связан с повышенным риском некроза кожи при начале лечения антикоагулянтами варфарином или родственными препаратами. [2] [12]
Тромбофилия может быть врожденной или приобретенной. Врожденная тромбофилия относится к врожденным состояниям (и обычно наследственным, в этом случае может использоваться термин « наследственная тромбофилия »), которые увеличивают тенденцию к развитию тромбоза, в то время как, с другой стороны, приобретенная тромбофилия относится к состояниям, которые возникают в более позднем возрасте.
Наиболее распространенными типами врожденной тромбофилии являются те, которые возникают в результате повышенной активности факторов свертывания крови; поэтому их считают изменениями «приобретения функции». [13] Они относительно мягкие в обычном гетерозиготном состоянии и поэтому классифицируются как дефекты «типа II». [14] [15] Наиболее распространенными являются фактор V Лейдена (мутация в гене F5 в позиции 1691) и протромбин G20210A , мутация в протромбине (в позиции 20210 в 3'-нетранслируемой области гена). [1] [16] Сложные гетерозиготы и гомозиготы, хотя и редки, подвержены значительному риску тромбоза. [13]
Редкие формы врожденной тромбофилии обычно вызваны дефицитом естественных антикоагулянтов. Они классифицируются как «тип I» и являются более серьезными по своей склонности вызывать тромбоз. [14] Основными из них являются дефицит антитромбина III , дефицит протеина C и дефицит протеина S. [ 1] [16] Более легкие редкие врожденные тромбофилии представляют собой мутацию фактора XIII [16] и семейную дисфибриногенемию (аномальный фибриноген ). [16] Неясно, являются ли врожденные нарушения фибринолиза (системы, которая разрушает сгустки) основными факторами риска тромбоза. [14] Врожденный дефицит плазминогена , например, в основном вызывает глазные симптомы и иногда проблемы в других органах, но связь с тромбозом была более неопределенной. [17]
Группа крови в значительной степени определяет риск тромбоза. Те, у кого группа крови отличается от группы O, имеют относительный риск в 2–4 раза выше. Группа крови O связана с пониженным уровнем фактора Виллебранда — из-за повышенного клиренса — и фактора VIII, который связан с риском тромбоза. [5]
Ряд приобретенных состояний увеличивают риск тромбоза. Ярким примером является антифосфолипидный синдром [1] [16] , который вызывается антителами против компонентов клеточной мембраны, в частности, волчаночным антикоагулянтом (впервые обнаруженным у людей с системной красной волчанкой, но часто обнаруживаемым у людей без этого заболевания), антителами к кардиолипину и антителами к β 2 -гликопротеину 1 ; поэтому он считается аутоиммунным заболеванием . В некоторых случаях антифосфолипидный синдром может вызывать как артериальный, так и венозный тромбоз. Он также сильнее связан с выкидышем и может вызывать ряд других симптомов (таких как сетчатое ливедо кожи и мигрень ). [18]
Гепарин-индуцированная тромбоцитопения (ГИТ) обусловлена реакцией иммунной системы на антикоагулянтный препарат гепарин (или его производные). [1] Хотя ГИТ названа из-за связанного с ней низкого количества тромбоцитов, ГИТ тесно связана с риском венозного и артериального тромбоза. [19] Пароксизмальная ночная гемоглобинурия (ПНГ) — редкое состояние, возникающее в результате приобретенных изменений в гене PIGA , который играет роль в защите клеток крови от системы комплемента . ПНГ увеличивает риск венозного тромбоза, но также связана с гемолитической анемией (анемией, возникающей в результате разрушения эритроцитов). [20] Как ГИТ, так и ПНГ требуют особого лечения. [19] [20]
Гематологические состояния, связанные с вялым кровотоком, могут повышать риск тромбоза. Например, серповидноклеточная анемия (вызванная мутациями гемоглобина ) считается легким протромботическим состоянием, вызванным нарушением кровотока. [1] Аналогично, миелопролиферативные заболевания , при которых костный мозг вырабатывает слишком много клеток крови, предрасполагают к тромбозу, особенно при истинной полицитемии (избыток эритроцитов) и эссенциальном тромбоцитозе (избыток тромбоцитов). Опять же, эти состояния обычно требуют специального лечения при выявлении. [21]
Рак , особенно метастатический (распространенный в другие части тела), является признанным фактором риска тромбоза. [2] [16] Было предложено несколько механизмов, таких как активация системы коагуляции раковыми клетками или секреция прокоагулянтных веществ. Кроме того, определенные методы лечения рака (например, использование центральных венозных катетеров для химиотерапии ) могут еще больше увеличить риск тромбоза. [22]
Нефротический синдром , при котором белок из кровотока выбрасывается в мочу из-за заболеваний почек, может предрасполагать к тромбозу; [1] это особенно касается более тяжелых случаев (на что указывает уровень альбумина в крови ниже 25 г/л) и если синдром вызван состоянием мембранозной нефропатии . [23] Воспалительные заболевания кишечника ( язвенный колит и болезнь Крона ) предрасполагают к тромбозу, особенно когда заболевание активно. Были предложены различные механизмы. [2] [24]
Беременность связана с повышением риска тромбоза в 2–7 раз. [25] Вероятно, это является результатом физиологической гиперкоагуляции во время беременности , которая защищает от послеродового кровотечения . [26] Эта гиперкоагуляция, в свою очередь, вероятно, связана с высокими уровнями эстрадиола и прогестерона , которые возникают во время беременности. [27]
Эстрогены , используемые в комбинированной гормональной контрацепции и в менопаузальной гормональной терапии (в сочетании с прогестагенами ), связаны с 2-6-кратным увеличением риска венозного тромбоза. Риск зависит от типов используемых гормонов, дозы эстрогена и наличия других факторов риска тромбофилии. [28] Говорят, что за это отвечают различные механизмы, такие как дефицит белка S и ингибитора пути тканевого фактора . [29]
Ожирение долгое время считалось фактором риска венозного тромбоза. Оно более чем вдвое увеличивает риск в многочисленных исследованиях, особенно в сочетании с использованием оральных контрацептивов или в период после операции . У людей с ожирением были описаны различные нарушения коагуляции. Ингибитор активатора плазминогена-1 , ингибитор фибринолиза, присутствует в более высоких уровнях у людей с ожирением. У людей с ожирением также больше циркулирующих микровезикул (фрагментов поврежденных клеток), которые несут тканевой фактор. Агрегация тромбоцитов может быть увеличена, и наблюдаются более высокие уровни коагуляционных белков, таких как фактор Виллебранда, фибриноген, фактор VII и фактор VIII . Ожирение также увеличивает риск рецидива после первоначального эпизода тромбоза. [30]
Ряд состояний, которые связаны с венозным тромбозом, возможно, являются генетическими и, возможно, приобретенными. [16] К ним относятся: повышенные уровни фактора VIII, фактора IX , фактора XI , фибриногена и активируемого тромбином ингибитора фибринолиза , а также сниженные уровни ингибитора пути тканевого фактора . Активированная резистентность протеина C , которая не связана с мутациями фактора V, вероятно, вызвана другими факторами и остается фактором риска тромбоза. [16]
Существует связь между уровнем гомоцистеина в крови и тромбозом, [16] хотя это не было последовательно отмечено во всех исследованиях. [5] Уровень гомоцистеина определяется мутациями в генах MTHFR и CBS , а также уровнем фолиевой кислоты , витамина B6 и витамина B12 , которые зависят от диеты. [14]
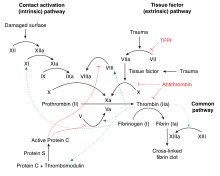
Тромбоз является многофакторной проблемой, поскольку часто существует несколько причин, по которым у человека может развиться тромбоз. Эти факторы риска могут включать любую комбинацию аномалий в стенке кровеносного сосуда, аномалий в кровотоке (например, при иммобилизации) и аномалий в консистенции крови. Тромбофилия вызвана аномалиями в консистенции крови, которая определяется уровнями факторов свертывания и других циркулирующих в крови белков, которые участвуют в «каскаде свертывания». [16]
Нормальная коагуляция инициируется высвобождением тканевого фактора из поврежденной ткани. Тканевый фактор связывается с циркулирующим фактором VIIa . Комбинация активирует фактор X в фактор Xa и фактор IX в фактор IXa. Фактор Xa (в присутствии фактора V ) активирует протромбин в тромбин. Тромбин является центральным ферментом в процессе коагуляции: он генерирует фибрин из фибриногена и активирует ряд других ферментов и кофакторов ( фактор XIII , фактор XI , фактор V и фактор VIII , TAFI), которые усиливают фибриновый сгусток. [14] Процесс ингибируется TFPI (который инактивирует первый шаг, катализируемый фактором VIIa/тканевым фактором), антитромбином (который инактивирует тромбин, фактор IXa, Xa и XIa), протеином C (который ингибирует факторы Va и VIIIa в присутствии протеина S) и протеином Z (который ингибирует фактор Xa). [14]
При тромбофилии нарушается баланс между «прокоагулянтной» и «антикоагулянтной» активностью. Степень дисбаланса определяет вероятность развития тромбоза. Даже небольшие нарушения белков, такие как снижение антитромбина до 70–80% от нормального уровня, могут увеличить риск тромбоза; это контрастирует с гемофилией , которая возникает только в том случае, если уровни факторов свертывания крови значительно снижены. [14]
Помимо воздействия на тромбоз, состояния гиперкоагуляции могут ускорить развитие атеросклероза — артериального заболевания, которое лежит в основе инфаркта миокарда и других форм сердечно-сосудистых заболеваний. [31] [32]

Тесты на тромбофилию включают общий анализ крови (с исследованием мазка крови ), протромбиновое время , частичное тромбопластиновое время , тест на тромбодинамику , тромбиновое время и время рептилазы , волчаночный антикоагулянт , антитела к кардиолипину , антитела к β2 гликопротеину 1 , резистентность активированного протеина C, тесты на фибриноген , фактор V Лейдена и мутацию протромбина , а также базальные уровни гомоцистеина . [2] Тестирование может быть более или менее обширным в зависимости от клинической оценки и отклонений, обнаруженных при первоначальной оценке. [2]
В случае наследственных случаев у пациента должны быть как минимум два аномальных результата анализов, а также семейный анамнез.
Существуют различные мнения относительно того, следует ли обследовать на тромбофилию всех, у кого был неспровоцированный эпизод тромбоза. Даже те, у кого есть форма тромбофилии, не обязательно подвержены риску дальнейшего тромбоза, в то время как рецидивирующий тромбоз более вероятен у тех, у кого был предыдущий тромбоз, даже у тех, у кого нет обнаруживаемых тромбофилических аномалий. [8] [12] [33] Рецидивирующая тромбоэмболия или тромбоз в необычных местах (например, печеночная вена при синдроме Бадда-Киари ) является общепринятым показанием для скрининга. Он, скорее всего, будет экономически эффективным у людей с сильным личным или семейным анамнезом тромбоза. [34] Напротив, сочетание тромбофилии с другими факторами риска может служить показанием для профилактического лечения, поэтому тестирование на тромбофилию может проводиться даже у тех, кто не соответствует строгим критериям для этих тестов. [33] Поиск аномалии коагуляции обычно не проводится у пациентов, у которых тромбоз имеет очевидный триггер. Например, если тромбоз вызван иммобилизацией после недавней ортопедической операции , он считается «спровоцированным» иммобилизацией и операцией, и маловероятно, что исследования дадут клинически значимые результаты. [12] [33]
Когда венозная тромбоэмболия возникает, когда у пациента возникают транзиторные основные факторы риска, такие как длительная неподвижность, хирургическое вмешательство или травма, тестирование на тромбофилию нецелесообразно, поскольку результат теста не изменит назначенное пациенту лечение. [35] [36] В 2013 году Американское общество гематологии в рамках рекомендаций кампании Choose Wisely предостерегло от чрезмерного использования скрининга тромбофилии; ложноположительные результаты тестирования могут привести к тому, что людей необоснованно диагностируют как больных тромбофилией, и им назначают антикоагулянты без клинической необходимости. [35] Исследование 2016 года показало, что в одном академическом медицинском центре за год было потрачено более 1 миллиона долларов на ненадлежащее тестирование на тромбофилию. [37]
В Соединенном Королевстве профессиональные рекомендации дают конкретные показания для тестирования на тромбофилию. Рекомендуется проводить тестирование только после соответствующей консультации, и, следовательно, исследования обычно проводятся не в то время, когда диагностируется тромбоз, а в более позднее время. [12] В определенных ситуациях, таких как тромбоз вен сетчатки , тестирование вообще не рекомендуется, поскольку тромбофилия не считается основным фактором риска. В других редких состояниях, обычно связанных с гиперкоагуляцией, таких как тромбоз церебральных вен и тромбоз воротной вены, недостаточно данных, чтобы с уверенностью утверждать, полезен ли скрининг тромбофилии, и решения о скрининге тромбофилии при этих состояниях, следовательно, не считаются основанными на доказательствах . [12] Если в качестве руководства брать экономическую эффективность ( скорректированные на качество годы жизни в обмен на расходы), то, как правило, неясно, оправдывают ли исследования тромбофилии часто высокую стоимость, [38] если только тестирование не ограничивается отдельными ситуациями. [39]
В 2021 году Американский колледж врачей-пульмонологов предложил одну рекомендацию, связанную с тестированием, в своих рекомендациях по венозной тромбоэмболии. [40] Они рекомендовали учитывать положительный D-димер при принятии решения о продолжении или прекращении антикоагуляции. Положительный D-димер может указывать на то, что продолжающаяся тромботическая тенденция не полностью разрешилась.
В 2023 году Американское общество гематологии выпустило новые рекомендации по тестированию на тромбофилию. [41] Одно отклонение от предыдущих рекомендаций касается пациентов с нехирургическими основными транзиторными факторами риска; тестирование может быть целесообразным. Тестирование на тромбофилию после венозной тромбоэмболии (ВТЭ), спровоцированной хирургическим вмешательством, с другой стороны, не рекомендуется, поскольку риск рецидива низок. Некоторые эксперты утверждают, что неспровоцированная ВТЭ требует бессрочной (пожизненной) антикоагуляции , и поэтому проведение тестирования на тромбофилию не повлияет на лечение. Почти все рекомендации в рекомендациях были основаны на доказательствах с «очень низкой степенью достоверности». [41]
Повторный выкидыш является показанием для скрининга тромбофилии, в частности, для выявления антифосфолипидных антител (антикардиолипиновых IgG и IgM, а также волчаночного антикоагулянта), мутации фактора V Лейдена и протромбина, резистентности активированного протеина C и общей оценки коагуляции с помощью исследования, известного как тромбоэластография . [11]
Женщины, которые планируют использовать оральные контрацептивы, не получают пользы от рутинного скрининга на тромбофилии, поскольку абсолютный риск тромботических событий низок. [41] Если у женщины или у ее близкого родственника был тромбоз, риск развития тромбоза увеличивается. Скрининг этой выбранной группы может быть полезным, [29] но даже при отрицательном результате все равно может указывать на остаточный риск. [12] Поэтому профессиональные рекомендации предполагают, что следует использовать альтернативные формы контрацепции, а не полагаться на скрининг. [12]
Скрининг тромбофилии у людей с артериальным тромбозом обычно считается неблагодарным и, как правило, не рекомендуется [12], за исключением, возможно, необычно молодых пациентов (особенно, если это вызвано курением или использованием гормональных контрацептивов , содержащих эстроген ) и тех, у кого реваскуляризация, такая как аортокоронарное шунтирование , не удалась из-за быстрой окклюзии трансплантата. [9]
На результаты нескольких анализов на тромбофилию может влиять присутствие антикоагулянтов . Поэтому большинство тестов на тромбофилию следует проводить после того, как пациент завершил начальный курс лечения антикоагуляцией. [41] Попытки удалить прямые пероральные антикоагулянты с помощью активированного угля [42] могут оказаться полезными в этом отношении.
Молекулярные тесты, такие как фактор V Лейдена и протромбин G20210A, не зависят от физиологического состояния пациента.

Не существует специального лечения тромбофилии, если только она не вызвана основным заболеванием (например, нефротическим синдромом), когда необходимо лечение основного заболевания. У тех, у кого есть неспровоцированный и/или рецидивирующий тромбоз, или у тех, у кого есть форма тромбофилии с высоким риском, наиболее важным решением является использование антикоагулянтных препаратов, таких как варфарин , на долгосрочной основе для снижения риска дальнейших эпизодов. [3] Этот риск необходимо сопоставить с риском того, что лечение вызовет значительное кровотечение, поскольку зарегистрированный риск сильного кровотечения составляет более 3% в год, и 11% людей с сильным кровотечением могут умереть в результате этого. [3]
Помимо вышеупомянутых форм тромбофилии, риск рецидива после эпизода тромбоза определяется такими факторами, как степень и тяжесть первоначального тромбоза, был ли он спровоцирован (например, иммобилизацией или беременностью), количество предыдущих тромботических событий, мужской пол, наличие фильтра нижней полой вены , наличие рака, симптомы посттромботического синдрома и ожирение . [3] Эти факторы, как правило, более важны при принятии решения, чем наличие или отсутствие обнаруживаемой тромбофилии. [12] [43]
Пациентам с антифосфолипидным синдромом может быть предложена долгосрочная антикоагуляция после первого неспровоцированного эпизода тромбоза. Риск определяется подтипом обнаруженных антител, титром антител (количеством антител), обнаружены ли множественные антитела и обнаружены ли они повторно или только один раз. [18]
Женщинам с тромбофилией, которые планируют беременность или беременны, обычно требуются альтернативы варфарину во время беременности, особенно в первые 13 недель, когда он может вызывать аномалии у будущего ребенка. Низкомолекулярный гепарин (НМГ, такой как эноксапарин ) обычно используется в качестве альтернативы. [44] Варфарин и НМГ можно безопасно использовать при грудном вскармливании. [44]
Когда женщины сталкиваются с повторной потерей беременности из-за тромбофилии, некоторые исследования предполагают, что низкомолекулярный гепарин снижает риск выкидыша. Когда результаты всех исследований анализируются вместе, статистически значимой пользы не может быть продемонстрировано. [45]
У людей без обнаруживаемой тромбофилии кумулятивный риск развития тромбоза к 60 годам составляет около 12%. Около 60% людей с дефицитом антитромбина испытают тромбоз по крайней мере один раз к 60 годам, как и около 50% людей с дефицитом протеина C и около трети людей с дефицитом протеина S. Люди с активированной резистентностью к протеину C (обычно в результате фактора V Лейдена), напротив, имеют немного повышенный абсолютный риск тромбоза, при этом 15% имели по крайней мере одно тромботическое событие к шестидесяти годам. [14] В целом, мужчины чаще, чем женщины, испытывают повторные эпизоды венозного тромбоза. [5]
Люди с фактором V Лейдена имеют относительно низкий риск тромбоза, но могут развить тромбоз при наличии дополнительного фактора риска, такого как иммобилизация. У большинства людей с мутацией протромбина (G20210A) никогда не развивается тромбоз. [14]
Основные тромбофилии («тип 1») встречаются редко. Дефицит антитромбина присутствует у 0,2% населения в целом и у 0,5–7,5% людей с венозным тромбозом. Дефицит протеина C также присутствует у 0,2% населения и может быть обнаружен у 2,5–6% людей с тромбозом. Точная распространенность дефицита протеина S в популяции неизвестна; он обнаружен у 1,3–5% людей с тромбозом. [14]
Малые тромбофилии («тип 2») встречаются гораздо чаще. Фактор V Лейдена присутствует у 5% населения североевропейского происхождения, но гораздо реже у лиц азиатского или африканского происхождения. Среди людей с тромбозом 10% имеют фактор V Лейдена. Среди тех, кто направлен на тестирование на тромбофилию, 30–50% имеют дефект. Мутация протромбина встречается с частотой 1–4% в общей популяции, 5–10% людей с тромбозом и 15% людей, направленных на тестирование на тромбофилию. Как и фактор V Лейдена, эта аномалия нечасто встречается у африканцев и азиатов. [14]
Точная распространенность антифосфолипидного синдрома неизвестна, поскольку разные исследования используют разные определения этого состояния. Антифосфолипидные антитела обнаруживаются у 24% тех, кто направлен на тестирование на тромбофилию. [18]

Немецкий врач Рудольф Вирхов классифицировал отклонения в консистенции крови как фактор развития тромбоза в 1856 году. Точная природа этих отклонений оставалась неясной до тех пор, пока первая форма тромбофилии, дефицит антитромбина , не была обнаружена в 1965 году норвежским гематологом Олавом Эгебергом. [46] Дефицит белка C последовал в 1981 году, когда его описали исследователи из Научно-исследовательского института Скриппса и Центров по контролю и профилактике заболеваний США . [47] Дефицит белка S последовал в 1984 году, когда его описали исследователи из Университета Оклахомы . [4] [5] [48]
Антифосфолипидный синдром был полностью описан в 1980-х годах после различных предыдущих сообщений о специфических антителах у людей с системной красной волчанкой и тромбозом. [18] [49] Синдром часто приписывают британскому ревматологу Грэму Р. В. Хьюзу , и по этой причине его часто называют синдромом Хьюза . [50]
Более распространенные генетические тромбофилии были описаны в 1990-х годах. Многие исследования ранее указывали, что у многих людей с тромбозом наблюдалась резистентность к активированному протеину C. В 1994 году группа в Лейдене , Нидерланды, определила наиболее распространенный основной дефект — мутацию в факторе V, которая сделала его устойчивым к действию активированного протеина C. Дефект был назван фактором V Лейден , поскольку генетические аномалии обычно называют в честь места, где они были обнаружены. [51] Два года спустя та же группа описала распространенную мутацию в гене протромбина, которая вызывала повышение уровня протромбина и небольшое увеличение риска тромбоза. [4] [5] [52]
Предполагается, что в будущем будут обнаружены и другие генетические аномалии, лежащие в основе семейного тромбоза, путем изучения всего генетического кода с целью поиска небольших изменений в генах . [4] [5]