Гипотиреоз (также называемый недостаточной активностью щитовидной железы , пониженной функцией щитовидной железы или гипотиреозом ) — это заболевание эндокринной системы, при котором щитовидная железа не производит достаточного количества гормонов щитовидной железы . [3] Это может вызвать ряд симптомов, таких как плохая переносимость холода , чувство усталости , запор , замедление сердечного ритма , депрессия и увеличение веса . [3] Иногда из-за зоба может наблюдаться отек передней части шеи . [3] Невылеченные случаи гипотиреоза во время беременности могут привести к задержке роста и интеллектуального развития ребенка или к врожденному синдрому дефицита йода . [5]
Во всем мире недостаток йода в рационе является наиболее распространенной причиной гипотиреоза. [8] [9] Тиреоидит Хашимото является наиболее распространенной причиной гипотиреоза в странах с достаточным содержанием йода в рационе. [3] Менее распространенные причины включают предыдущее лечение радиоактивным йодом , повреждение гипоталамуса или передней доли гипофиза , прием некоторых лекарств, отсутствие функционирующей щитовидной железы при рождении или предыдущую операцию на щитовидной железе . [3] [10] Диагноз гипотиреоза при подозрении может быть подтвержден с помощью анализов крови , измеряющих уровень тиреотропного гормона (ТТГ) и тироксина . [3]
Йодирование соли предотвратило гипотиреоз во многих группах населения. [7] Замещение гормонов щитовидной железы левотироксином лечит гипотиреоз. [3] Медицинские работники корректируют дозу в зависимости от симптомов и нормализации уровней тироксина и ТТГ. [3] Препараты для щитовидной железы безопасны во время беременности. [3] Хотя достаточное количество йода с пищей важно, слишком большое его количество может ухудшить определенные формы гипотиреоза. [3]
По оценкам, во всем мире около одного миллиарда человек страдают от дефицита йода; однако неизвестно, как часто это приводит к гипотиреозу. [11] В США гипотиреоз встречается у 0,3–0,4% людей. [8] Считается, что субклинический гипотиреоз, более легкая форма гипотиреоза, характеризующаяся нормальным уровнем тироксина и повышенным уровнем ТТГ, встречается у 4,3–8,5% людей в Соединенных Штатах. [8] Гипотиреоз чаще встречается у женщин, чем у мужчин. [3] Чаще страдают люди старше 60 лет. [3] Известно, что гипотиреоз развивается у собак, как и у кошек и лошадей, хотя и реже. [12] Слово «гипотиреоз» происходит от греческого гипо- «пониженный», тиреос «щит» и эйдос «форма». [13]
Люди с гипотиреозом часто не имеют никаких симптомов или имеют лишь легкие симптомы. Многочисленные симптомы и признаки связаны с гипотиреозом и могут быть связаны с основной причиной или прямым следствием недостаточного количества гормонов щитовидной железы. [14] [ 15] Тиреоидит Хашимото может проявляться массовым эффектом зоба (увеличение щитовидной железы). [14] У женщин среднего возраста симптомы могут быть ошибочно приняты за симптомы менопаузы . [16]
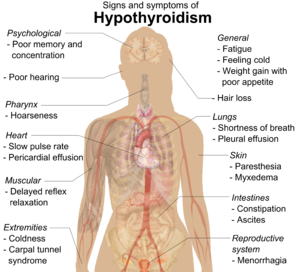
Задержка расслабления после пробы голеностопного рефлекса является характерным признаком гипотиреоза и связана с выраженностью дефицита гормона. [8]
Микседематозная кома — редкое, но опасное для жизни состояние крайнего гипотиреоза. Это может произойти у людей с установленным гипотиреозом, когда у них развивается острое заболевание. Микседематозная кома может быть первым проявлением гипотиреоза. У людей с микседематной комой обычно наблюдается низкая температура тела без дрожи, спутанности сознания , замедление сердечного ритма и снижение дыхательных усилий . Могут быть физические признаки, указывающие на гипотиреоз, такие как изменения кожи или увеличение языка . [18]
Даже легкий или субклинический гипотиреоз приводит к возможному бесплодию и повышенному риску выкидыша . [19] [20] Гипотиреоз на ранних сроках беременности, даже при ограниченных симптомах или при их отсутствии, может увеличить риск преэклампсии , снижения интеллекта у детей, [21] [22 ] [23] [24] и риск детской смертности. примерно в момент рождения . [19] [20] [25] Женщины страдают гипотиреозом в 0,3–0,5% случаев беременности. [25] Субклинический гипотиреоз во время беременности связан с гестационным диабетом , низким весом при рождении, отслойкой плаценты и рождением ребенка до 37 недель беременности . [21] [26] [27] [28]
Новорожденные дети с гипотиреозом могут иметь нормальный вес и рост при рождении (хотя голова может быть больше ожидаемого, а задний родничок может быть открыт). У некоторых могут наблюдаться сонливость, снижение мышечного тонуса , плохой набор веса, хриплый крик, трудности с кормлением, запоры, увеличенный язык , пупочная грыжа , сухость кожи , снижение температуры тела и желтуха . [29] Зоб встречается редко, хотя он может развиться позже у детей, у которых щитовидная железа не вырабатывает функционирующий гормон щитовидной железы . [29] Зоб может также развиться у детей, растущих в районах с дефицитом йода . [30] Нормальный рост и развитие могут быть задержаны, а отсутствие лечения младенцев может привести к умственным нарушениям (в тяжелых случаях IQ на 6–15 баллов ниже). Другие проблемы включают в себя следующие: трудности с крупной и мелкой моторикой и координацией , снижение мышечного тонуса, косоглазие , снижение концентрации внимания и задержка речи . [29] Прорезывание зубов может быть отложено. [31]
У детей старшего возраста и подростков симптомами гипотиреоза могут быть утомляемость, непереносимость холода, сонливость, мышечная слабость, запоры, задержка роста, избыточный вес для роста, бледность, грубая и толстая кожа, повышенное оволосение тела , нерегулярные менструальные циклы у девочек. и задержка полового созревания . Признаки могут включать замедленное расслабление рефлекса лодыжки и замедленное сердцебиение . [29] Зоб может присутствовать при полностью увеличенной щитовидной железе; [29] иногда увеличена только часть щитовидной железы и она может быть узловатой. [32]
Нарушения гормонов щитовидной железы часто встречаются при серьезных психических расстройствах, включая биполярное расстройство ; Клинические исследования показали, что существует высокий уровень дисфункции щитовидной железы при расстройствах настроения и расстройствах шизофренического спектра, что позволяет сделать вывод о необходимости скрининга последнего среди людей с заболеваниями щитовидной железы. [33]
Гипотиреоз вызывается недостаточной функцией самой железы (первичный гипотиреоз), неадекватной стимуляцией тиреотропного гормона гипофиза ( вторичный гипотиреоз) или неадекватным высвобождением тиреотропин-рилизинг гормона из гипоталамуса головного мозга (третичный гипотиреоз). [8] [34] Первичный гипотиреоз встречается примерно в тысячу раз чаще, чем центральный гипотиреоз. [10] Центральный гипотиреоз — это название вторичного и третичного гипотиреоза, поскольку гипоталамус и гипофиз находятся в центре контроля гормонов щитовидной железы.
Дефицит йода является наиболее распространенной причиной первичного гипотиреоза и эндемического зоба во всем мире. [8] [9] В регионах мира с достаточным количеством йода в рационе гипотиреоз чаще всего вызывается аутоиммунным заболеванием тиреоидит Хашимото (хронический аутоиммунный тиреоидит). [8] [9] Болезнь Хашимото может быть связана с зобом. Он характеризуется инфильтрацией щитовидной железы Т-лимфоцитами и аутоантителами против специфических антигенов щитовидной железы, таких как тироидная пероксидаза , тиреоглобулин и рецептор ТТГ . [8]
Более редкой причиной гипотиреоза является доминирование эстрогена . Это одна из наиболее распространенных проблем гормонального дисбаланса у женщин, но она не всегда связана с гипотиреозом. [35] Существует три различных типа эстрогенов: эстрон (Е1), эстрадиол (Е2) и эстриол (Е3), причем эстрадиол самый мощный из трех [35] [ проверка не удалась ] У женщин с доминированием эстрогена уровень эстрадиола составляет 115 пг/мл на 3-й день цикла. Однако доминирование эстрогена связано не только с избытком эстрадиола, но, скорее всего, коррелирует с дисбалансом между эстрадиолом и прогестероном . Женщины, у которых слишком много непреодолимого эстрогена, то есть эстрогена, которому не хватает уравновешивающего прогестерона в организме, обычно имеют несбалансированный уровень щитовидной железы в дополнение к избыточным разрастаниям матки. [36]
Эстрадиол нарушает выработку гормонов щитовидной железы, поскольку высокий уровень эстрогена в крови сигнализирует печени об увеличении выработки тиреоидсвязывающего глобулина (ТБГ). Это белок-ингибитор, который связывается с гормоном щитовидной железы, уменьшая количество Т3 и Т4 , доступных для использования клетками. [37] Без Т 3 и Т 4 клеточная функция организма начинает замедляться.
После родов у женщин примерно у 5% развивается послеродовой тиреоидит , который может возникнуть в течение девяти месяцев после родов. [38] Это характеризуется коротким периодом гипертиреоза, за которым следует период гипотиреоза; 20–40% остаются с постоянным гипотиреозом. [38]
Аутоиммунный тиреоидит (болезнь Хашимото) связан с другими иммуноопосредованными заболеваниями, такими как сахарный диабет 1 типа , пернициозная анемия , миастения , целиакия , ревматоидный артрит и системная красная волчанка . [8] Это может произойти как часть аутоиммунного полиэндокринного синдрома ( тип 1 и тип 2 ). [8]
Ятрогенный гипотиреоз может быть хирургическим (в результате тиреоидэктомии , обычно при узлах или раке щитовидной железы ) или после абляции радиоактивным йодом (обычно при болезни Грейвса ).
Гормон щитовидной железы необходим для нормального функционирования многих тканей организма. У здоровых людей щитовидная железа преимущественно секретирует тироксин (Т4 ) , который в других органах превращается в трийодтиронин (Т3 ) под действием селен -зависимого фермента йодтирониндейодиназы . [41] Трийодтиронин связывается с рецептором гормона щитовидной железы в ядре клеток, где он стимулирует включение определенных генов и выработку определенных белков. [42] Кроме того, гормон связывается с интегрином αvβ3 на клеточной мембране , тем самым стимулируя натрий-водородный антипортер и такие процессы, как образование кровеносных сосудов и рост клеток . [42] В крови почти все гормоны щитовидной железы (99,97%) связаны с белками плазмы, такими как тироксинсвязывающий глобулин ; биологически активен только свободный несвязанный гормон щитовидной железы. [8]
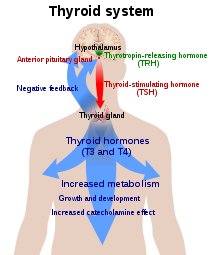
Щитовидная железа — единственный источник гормонов щитовидной железы в организме; для этого процесса необходимы йод и аминокислота тирозин . Йод в кровотоке поглощается железой и включается в молекулы тиреоглобулина . Процесс контролируется тиреотропным гормоном (ТТГ, тиреотропином), который секретируется гипофизом . Недостаток йода или ТТГ может привести к снижению выработки гормонов щитовидной железы. [34]
Ось гипоталамус -гипофиз-щитовидная железа играет ключевую роль в поддержании уровня гормонов щитовидной железы в пределах нормы. Производство ТТГ передней долей гипофиза, в свою очередь, стимулируется тиреотропин-рилизинг-гормоном (ТРГ), высвобождаемым из гипоталамуса. Производство ТТГ и ТРГ снижается под действием тироксина по принципу отрицательной обратной связи . Недостаточное количество ТРГ, что встречается редко, может привести к недостаточному количеству ТТГ и, следовательно, к недостаточному производству гормонов щитовидной железы. [10]
Беременность приводит к заметным изменениям в физиологии гормонов щитовидной железы. Железа увеличивается в размерах на 10%, выработка тироксина увеличивается на 50%, увеличивается потребность в йоде. Многие женщины имеют нормальную функцию щитовидной железы, но имеют иммунологические признаки аутоиммунитета щитовидной железы (о чем свидетельствуют аутоантитела) или испытывают дефицит йода, а также у них развиваются признаки гипотиреоза до или после родов. [43]
Лабораторное тестирование уровня тиреотропного гормона в крови считается лучшим начальным тестом на гипотиреоз; второй уровень ТТГ часто достигается через несколько недель для подтверждения. [44] Уровни могут быть аномальными в контексте других заболеваний, и тестирование ТТГ у госпитализированных людей не рекомендуется, если нет серьезных подозрений на дисфункцию щитовидной железы [8] как причину острого заболевания. [16] Повышенный уровень ТТГ указывает на то, что щитовидная железа не вырабатывает достаточно гормона щитовидной железы, и тогда часто достигаются уровни свободного Т4 . [8] [16] [32] AACE не рекомендует измерять уровень Т 3 при оценке гипотиреоза. [8] В Англии и Уэльсе Национальный институт здравоохранения и передового опыта (NICE) рекомендует регулярное тестирование Т 4 у детей и тестирование Т 3 как у взрослых, так и у детей, если есть подозрение на центральный гипотиреоз и низкий уровень ТТГ. [16] Существует несколько шкал оценки симптомов гипотиреоза; они обеспечивают определенную степень объективности, но имеют ограниченное применение для диагностики. [8]
Многие случаи гипотиреоза связаны с легким повышением уровня креатинкиназы и ферментов печени в крови. Обычно они возвращаются к норме после полного лечения гипотиреоза. [8] Уровни холестерина , липопротеинов низкой плотности и липопротеинов (а) могут быть повышены; [8] влияние субклинического гипотиреоза на липидные параметры менее четко определено. [30]
Очень тяжелый гипотиреоз и микседемная кома обычно связаны с низким уровнем натрия в крови вместе с повышением уровня антидиуретического гормона , а также с острым ухудшением функции почек по ряду причин. [18] Однако в большинстве случаев неясно, является ли связь причинно-следственной. [45]
Диагноз гипотиреоза без каких-либо уплотнений или образований в щитовидной железе не требует визуализации щитовидной железы; однако, если щитовидная железа кажется ненормальной, рекомендуется диагностическая визуализация. [44] Наличие антител против тироидной пероксидазы (ТПО) повышает вероятность того, что узлы щитовидной железы вызваны аутоиммунным тиреоидитом, но если есть какие-либо сомнения, может потребоваться игольная биопсия . [8]
Если уровень ТТГ нормальный или низкий, а уровень свободного Т4 в сыворотке низкий , это указывает на центральный гипотиреоз (недостаточная секреция ТТГ или ТРГ гипофизом или гипоталамусом). Могут быть и другие признаки гипопитуитаризма , такие как нарушения менструального цикла и надпочечниковая недостаточность . Также могут быть симптомы образования гипофиза , такие как головные боли и изменения зрения. Центральный гипотиреоз должен быть дополнительно исследован для определения основной причины. [10] [44]
При манифестном первичном гипотиреозе уровни ТТГ высокие, а уровни Т4 и Т3 низкие . Явный гипотиреоз также может быть диагностирован у тех, у кого ТТГ несколько раз превышает 5 мМЕ/л, имеются соответствующие симптомы и лишь погранично низкий уровень Т 4 . [46] Его также можно диагностировать у людей с уровнем ТТГ более 10 мМЕ/л. [46]
Субклинический гипотиреоз – это биохимический диагноз, характеризующийся повышенным уровнем ТТГ в сыворотке крови при нормальном уровне свободного тироксина в сыворотке. [47] [48] [49] Заболеваемость субклиническим гипотиреозом оценивается в 3-15%, причем более высокая заболеваемость наблюдается у пожилых людей, женщин и людей с более низким уровнем йода. [47] Субклинический гипотиреоз чаще всего вызван аутоиммунными заболеваниями щитовидной железы, особенно тиреоидитом Хашимото . [50] Проявления субклинического гипотиреоза вариабельны, классические признаки и симптомы гипотиреоза могут не наблюдаться. [48] Ежегодно у части людей с субклиническим гипотиреозом у части развивается явный гипотиреоз. У лиц с обнаруживаемыми антителами против тироидной пероксидазы (ТПО) это происходит в 4,3%, а у лиц, у которых антитела не обнаруживаются, это происходит в 2,6%. [8] Помимо обнаруживаемых антител к ТПО, другие факторы риска перехода от субклинического гипотиреоза к манифестному гипотиреозу включают женский пол или людей с более высоким уровнем ТТГ или более низким уровнем нормального уровня свободного Т4 . [47] Людям с субклиническим гипотиреозом и обнаруживаемыми антителами к ТПО, которым не требуется лечение, следует чаще (например, каждые 6 месяцев) повторно проверять функцию щитовидной железы по сравнению с теми, у кого антител нет. [44] [47]
Во время беременности щитовидная железа должна производить на 50% больше гормонов щитовидной железы, чтобы обеспечить достаточное количество гормонов щитовидной железы для развивающегося плода и будущей матери. [28] Во время беременности уровни свободного тироксина могут быть ниже ожидаемых из-за повышенного связывания с глобулином, связывающим щитовидную железу , и снижения связывания с альбумином . Их следует либо скорректировать с учетом стадии беременности [43] , либо вместо этого для диагностики следует использовать общий уровень тироксина. [8] Значения ТТГ также могут быть ниже нормы (особенно в первом триместре ), и нормальный диапазон следует корректировать в зависимости от стадии беременности. [8] [43]
При беременности субклинический гипотиреоз определяется как уровень ТТГ от 2,5 до 10 мМЕ/л при нормальном уровне тироксина, тогда как пациенты с ТТГ выше 10 мМЕ/л считаются явно гипотиреозными, даже если уровень тироксина в норме. [43] Антитела против ТПО могут иметь важное значение при принятии решения о лечении, и поэтому их следует определять у женщин с аномальными функциональными тестами щитовидной железы. [8]
Определение антител к ТПО можно рассматривать как часть оценки привычного выкидыша , поскольку незначительная дисфункция щитовидной железы может быть связана с потерей беременности [8] , но эта рекомендация не является универсальной [51] и наличие антител к щитовидной железе не может предсказать будущий исход. . [52]

Гипотиреоз можно предотвратить у населения, добавляя йод в обычно употребляемые продукты. Эта мера общественного здравоохранения позволила ликвидировать эндемический детский гипотиреоз в странах, где он когда-то был обычным явлением. Помимо поощрения потребления продуктов, богатых йодом, таких как молочные продукты и рыба, многие страны с умеренным дефицитом йода внедрили всеобщее йодирование соли . [53] По инициативе Всемирной организации здравоохранения , [54] 70% населения мира в 130 странах получают йодированную соль. В некоторых странах в хлеб добавляют йодированную соль. [53] Несмотря на это, дефицит йода вновь появился в некоторых западных странах в результате попыток сократить потребление соли. [53]
Беременные и кормящие женщины, которым ежедневно требуется на 66% больше йода, чем небеременным женщинам, все равно могут не получать достаточно йода. [53] [55] Всемирная организация здравоохранения рекомендует беременным и кормящим женщинам суточную дозу 250 мкг. [56] Поскольку многие женщины не могут достичь этого только за счет пищевых источников, Американская ассоциация щитовидной железы рекомендует принимать 150 мкг ежедневной добавки внутрь. [43] [57]
Во многих странах скрининг на гипотиреоз проводится в период новорожденности, как правило, с использованием ТТГ. Это привело к раннему выявлению многих случаев и, таким образом, предотвращению задержки развития. [58] Это наиболее широко используемый скрининговый тест новорожденных во всем мире. [59] В то время как скрининг на основе ТТГ позволит выявить наиболее распространенные причины, для выявления более редких центральных причин неонатального гипотиреоза необходимо дополнение тестирования на Т4 . [29] Если определение Т 4 включить в скрининг, проводимый при рождении, это позволит выявить случаи врожденного гипотиреоза центрального происхождения у 1:16 000–1:160 000 детей. Учитывая, что у этих детей обычно наблюдается дефицит других гормонов гипофиза , раннее выявление этих случаев может предотвратить осложнения. [10]
У взрослых широкомасштабный скрининг населения в целом является предметом дискуссий. Некоторые организации (например, Рабочая группа по профилактическим услугам США ) заявляют, что доказательств недостаточно для поддержки регулярного скрининга, [60] в то время как другие (например, Американская ассоциация щитовидной железы ) рекомендуют либо периодическое тестирование старше определенного возраста для всех полов, либо только для женщины. [8] Целевой скрининг может быть целесообразным в ряде ситуаций, когда гипотиреоз является распространенным: другие аутоиммунные заболевания , сильный семейный анамнез заболеваний щитовидной железы, те, кто получил радиойод или другую лучевую терапию шеи, те, кто ранее перенес операцию на щитовидной железе. , люди с отклонениями от нормы при обследовании щитовидной железы, люди с психическими расстройствами, люди, принимающие амиодарон или литий , а также люди с рядом заболеваний (например, определенными заболеваниями сердца и кожи). [8] Людям с синдромом Дауна рекомендуется проводить ежегодные функциональные тесты щитовидной железы , поскольку они подвергаются более высокому риску заболеваний щитовидной железы. [61] Рекомендации Национального института здравоохранения и совершенствования медицинской помощи (NICE) для Англии и Уэльса рекомендуют проводить тестирование на заболевания щитовидной железы у людей с диабетом 1 типа и впервые возникшей фибрилляцией предсердий , а также предлагают проводить тестирование людям с депрессией или необъяснимой тревогой (все возраста), у детей с аномальным ростом или необъяснимыми изменениями в поведении или успеваемости в школе. [16] При диагностике аутоиммунного заболевания щитовидной железы NICE также рекомендует проводить скрининг на целиакию. [62]
Большинство людей с симптомами гипотиреоза и подтвержденным дефицитом тироксина лечатся синтетической формой тироксина длительного действия, известной как левотироксин ( L -тироксин). [8] [15] У молодых и здоровых людей с явным гипотиреозом можно немедленно начать прием полной заместительной дозы (скорректированной по весу); пожилым людям и людям с сердечно-сосудистыми заболеваниями рекомендуется более низкая начальная доза во избежание чрезмерного приема добавок и риска осложнений. [8] [34] [16] Людям с субклиническим гипотиреозом могут быть достаточны более низкие дозы, тогда как людям с центральным гипотиреозом может потребоваться доза, превышающая среднюю. [8]
Уровни свободного тироксина и ТТГ в крови контролируются, чтобы определить, достаточна ли доза. Это делается через 4–8 недель после начала лечения или изменения дозы левотироксина. После установления адекватной заместительной дозы тесты можно повторить через 6, а затем через 12 месяцев, если не произойдет изменения симптомов. [8] Нормализация ТТГ не означает, что другие отклонения, связанные с гипотиреозом, полностью улучшаются, например, повышенный уровень холестерина . [63]
У людей с центральным/вторичным гипотиреозом ТТГ не является надежным маркером заместительной гормональной терапии, и решения основываются главным образом на уровне свободного Т4 . [8] [10] Левотироксин лучше всего принимать за 30–60 минут до завтрака или через четыре часа после еды, [8] поскольку некоторые вещества, такие как пища и кальций, могут ингибировать всасывание левотироксина. [64] Не существует прямого способа увеличения секреции гормонов щитовидной железы щитовидной железой. [15]
Лечение только лиотиронином не получило достаточного количества исследований, чтобы дать рекомендации по его использованию; из-за более короткого периода полувыведения его нужно будет принимать чаще, чем левотироксин. [8]
Добавление лиотиронина (синтетического Т 3 ) к левотироксину было предложено в качестве меры для лучшего контроля симптомов, но это не было подтверждено исследованиями. [9] [15] [65] В 2007 году Британская ассоциация щитовидной железы заявила, что комбинированная терапия Т 4 и Т 3 имеет более высокий уровень побочных эффектов и не имеет преимуществ по сравнению с одним только Т 4 . [15] [66] Аналогичным образом, американские рекомендации не рекомендуют комбинированную терапию из-за отсутствия доказательств, хотя они признают, что некоторые люди чувствуют себя лучше, получая комбинированное лечение. [8] Рекомендации NICE для Англии и Уэльса не рекомендуют лиотиронин. [16]
Люди с гипотиреозом, которые плохо себя чувствуют, несмотря на оптимальную дозировку левотироксина, могут потребовать дополнительного лечения лиотиронином. В рекомендациях Европейской ассоциации щитовидной железы от 2012 года рекомендуется оказывать поддержку в отношении хронической природы заболевания и исключать другие причины симптомов. Добавление лиотиронина следует рассматривать как экспериментальное, первоначально только на испытательный период продолжительностью 3 месяца и в установленном соотношении к текущей дозе левотироксина. [67] Руководство явно направлено на повышение безопасности этого подхода и противодействие его неизбирательному использованию. [67]
Высушенный экстракт щитовидной железы представляет собой экстракт щитовидной железы животного происхождения [15] , чаще всего свиней . Это комбинированная терапия, содержащая формы Т 4 и Т 3 . [15] Он также содержит кальцитонин (гормон, вырабатываемый щитовидной железой, участвующий в регуляции уровня кальция), Т 1 и Т 2 ; их нет в синтетических гормональных препаратах. [68] Этот экстракт когда-то был основным средством лечения гипотиреоза, но его использование сегодня не подтверждено доказательствами; [9] [15] Британская ассоциация щитовидной железы и американские профессиональные рекомендации не рекомендуют его использование, [8] [66] , как и NICE. [16]
Нет никаких доказательств пользы лечения субклинического гипотиреоза у небеременных женщин, и существует потенциальный риск чрезмерного лечения . [69] Нелеченый субклинический гипотиреоз может быть связан с умеренным увеличением риска развития ишемической болезни сердца , когда уровень ТТГ превышает 10 мМЕ/л. [69] [70] Обзор 2007 года не выявил никакой пользы от заместительной терапии гормонами щитовидной железы, за исключением «некоторых параметров липидного профиля и функции левого желудочка». [71] Нет никакой связи между субклиническим гипотиреозом и повышенным риском переломов костей [72] , а также нет связи со снижением когнитивных функций. [73]
Американские рекомендации рекомендуют рассмотреть возможность лечения у людей с симптомами гипотиреоза, обнаруживаемыми антителами против тироидной пероксидазы, сердечно-сосудистыми заболеваниями в анамнезе или с повышенным риском сердечно-сосудистых заболеваний, если ТТГ повышен, но ниже 10 мМЕ/л. [8] Американские рекомендации также рекомендуют универсальное лечение (независимо от факторов риска) у лиц с заметно повышенным уровнем ТТГ; выше 10 мМЕ/л из-за повышенного риска сердечной недостаточности или смерти из-за сердечно-сосудистых заболеваний. [8] [47] NICE рекомендует пациентам с уровнем ТТГ выше 10 мМЕ/л лечиться так же, как и при явном гипотиреозе. Лицам с повышенным уровнем ТТГ, но ниже 10 мМЕ/л и симптомами, указывающими на гипотиреоз, следует пройти пробное лечение, но с целью остановить его, если симптомы сохраняются, несмотря на нормализацию ТТГ. [16]
Однако недавний метаанализ выявил повышенный риск сердечно-сосудистой смерти при субклиническом гипотиреозе. [74]
Микседематозная кома или тяжелый декомпенсированный гипотиреоз обычно требуют госпитализации в отделение интенсивной терапии , тщательного наблюдения и лечения нарушений дыхания, контроля температуры, артериального давления и уровня натрия. Может потребоваться механическая вентиляция легких , а также восполнение жидкости , вазопрессоры , осторожное согревание и кортикостероиды (при возможной надпочечниковой недостаточности , которая может возникать вместе с гипотиреозом). Тщательной коррекции низкого уровня натрия можно добиться с помощью гипертонических солевых растворов или антагонистов рецепторов вазопрессина . [18] Для быстрого лечения гипотиреоза левотироксин или лиотиронин можно вводить внутривенно , особенно если уровень сознания слишком низкий, чтобы можно было безопасно проглотить лекарство. [18] Хотя введение через назогастральный зонд возможно, это может быть небезопасно и не рекомендуется. [18]
Беременным женщинам с выявленным гипотиреозом рекомендуется тщательно контролировать уровень ТТГ в сыворотке крови. Левотироксин следует использовать для поддержания уровня ТТГ в пределах нормы для этого триместра. Нормальный диапазон первого триместра ниже 2,5 мМЕ/л, а нормальный диапазон второго и третьего триместров ниже 3,0 мМЕ/л. [15] [43] Лечение должно определяться общим (а не свободным) тироксином или индексом свободного Т 4 . Как и в случае с ТТГ, результаты по тироксину следует интерпретировать в соответствии с референсным диапазоном, соответствующим данному этапу беременности. [8] Дозу левотироксина часто необходимо увеличить после подтверждения беременности, [8] [34] [43] , хотя это основано на ограниченных доказательствах, и некоторые рекомендуют, что это не всегда требуется; решения, возможно, придется принимать на основе уровней ТТГ. [75]
Женщинам с антителами против ТПО, которые пытаются забеременеть (естественным путем или с помощью вспомогательных средств), могут потребоваться добавки гормонов щитовидной железы, даже если уровень ТТГ в норме. Это особенно верно, если в прошлом у них были выкидыши или гипотиреоз. [8] Дополнительный прием левотироксина может снизить риск преждевременных родов и, возможно, выкидыша. [76] Рекомендации более строги для беременных женщин с субклиническим гипотиреозом (определяемым как ТТГ 2,5–10 мМЕ/л) с положительным анти-ТПО, ввиду риска манифестного гипотиреоза. Если принято решение не лечить, рекомендуется тщательный мониторинг функции щитовидной железы (каждые 4 недели в первые 20 недель беременности). [8] [43] Если анти-ТПО не является положительным, лечение субклинического гипотиреоза в настоящее время не рекомендуется. [43] Было высказано предположение, что многие из вышеупомянутых рекомендаций могут привести к ненужному лечению в том смысле, что пороговые уровни ТТГ могут быть слишком ограничительными в некоторых этнических группах; в некоторых случаях польза от лечения субклинического гипотиреоза может оказаться незначительной. [75]
Эффективность и безопасность использования китайских лекарственных трав для лечения гипотиреоза неизвестна. [77]
По оценкам, во всем мире около одного миллиарда человек страдают от дефицита йода; однако неизвестно, как часто это приводит к гипотиреозу. [11] По данным крупных популяционных исследований в западных странах с достаточным содержанием йода в рационе, 0,3–0,4% населения страдают манифестным гипотиреозом. У большей части (4,3–8,5%) наблюдается субклинический гипотиреоз. [8] По оценкам, недиагностированный гипотиреоз затрагивает около 4–7% внебольничного населения в США и Европе. [78] Среди людей с субклиническим гипотиреозом у 80% уровень ТТГ ниже отметки 10 мМЕ/л, считающейся порогом для лечения. [49] Дети с субклиническим гипотиреозом часто возвращаются к нормальной функции щитовидной железы, а у небольшой части детей развивается явный гипотиреоз (что прогнозируется по меняющимся уровням антител и ТТГ, наличию целиакии и наличию зоба). [79]
Женщины более склонны к развитию гипотиреоза, чем мужчины. В популяционных исследованиях у женщин в семь раз чаще, чем у мужчин, наблюдался уровень ТТГ выше 10 мЕд/л. [8] Ежегодно у 2–4% людей с субклиническим гипотиреозом развивается манифестный гипотиреоз. Риск выше у людей с антителами против пероксидазы щитовидной железы. [8] [49] По оценкам, субклинический гипотиреоз поражает примерно 2% детей; у взрослых субклинический гипотиреоз чаще встречается у пожилых людей и у белых людей . [48] У людей с синдромом Дауна [29] [61] и синдромом Тернера гораздо выше частота заболеваний щитовидной железы, наиболее распространенным из которых является гипотиреоз . [29]
Очень тяжелый гипотиреоз и микседемная кома встречаются редко: по оценкам, они встречаются у 0,22 на миллион человек в год. [18] Большинство случаев встречается у женщин старше 60 лет, хотя это может произойти во всех возрастных группах. [18]
В большинстве случаев гипотиреоз носит первичный характер. Центральный/вторичный гипотиреоз поражает от 1:20 000 до 1:80 000 населения, или примерно один из каждой тысячи людей с гипотиреозом. [10]
В 1811 году Бернар Куртуа обнаружил, что йод присутствует в морских водорослях , а в 1820 году Жан-Франсуа Куанде связал потребление йода с размером зоба . [80] Гаспар Адольф Шатен предположил в 1852 году, что эндемический зоб является результатом недостаточного потребления йода, а Ойген Бауман продемонстрировал наличие йода в ткани щитовидной железы в 1896 году. [80]
Первые случаи микседемы были выявлены в середине 19 века (1870-е годы), но ее связь с щитовидной железой не была обнаружена до 1880-х годов, когда микседема наблюдалась у людей после удаления щитовидной железы (тиреоидэктомии). [81] Связь была дополнительно подтверждена в конце 19-го века, когда люди и животные, которым удалили щитовидную железу, показали улучшение симптомов после трансплантации ткани щитовидной железы животных. [9] Тяжесть микседемы и связанный с ней риск смертности и осложнений вызвали интерес к поиску эффективных методов лечения гипотиреоза. [81] Трансплантация ткани щитовидной железы продемонстрировала некоторую эффективность, но рецидивы гипотиреоза были относительно частыми и иногда требовали многократных повторных трансплантаций ткани щитовидной железы. [81]
В 1891 году английский врач Джордж Редмэйн Мюррей ввёл подкожно вводимый экстракт щитовидной железы овцы [82] , а вскоре после этого и пероральный препарат. [9] [83] Очищенный тироксин был представлен в 1914 году, а в 1930-х годах стал доступен синтетический тироксин, хотя высушенный экстракт щитовидной железы животных по-прежнему широко использовался. Лиотиронин был идентифицирован в 1952 году. [9]
Ранние попытки титрования терапии гипотиреоза оказались трудными. После того, как было обнаружено, что гипотиреоз вызывает снижение основного обмена , это использовалось в качестве маркера для корректировки терапии в начале 20 века (около 1915 года). [81] Однако известно, что низкая скорость основного обмена является неспецифической и также присутствует при недостаточном питании. [81] Первым лабораторным тестом, который помог оценить статус щитовидной железы, был анализ связанного с белками сыворотки йода, который начал использоваться примерно в 1950-х годах.
В 1971 г. был разработан радиоиммуноанализ тиреотропного гормона (ТТГ), который явился наиболее специфичным маркером для оценки статуса щитовидной железы у больных. [81] У многих людей, лечение которых основывалось на уровне основного обмена, минимизации симптомов гипотиреоза или на основе йода, связанного с белками сыворотки, было обнаружено избыточное количество гормонов щитовидной железы. [81] В следующем году, в 1972 году, был разработан радиоиммуноанализ Т 3 , а в 1974 году — радиоиммуноанализ Т 4 . [81]

В ветеринарной практике собаки являются видом, наиболее часто страдающим от гипотиреоза. Большинство случаев возникает в результате первичного гипотиреоза, среди которого выделяют два типа: лимфоцитарный тиреоидит, который, вероятно, имеет иммунную природу и приводит к разрушению и фиброзу щитовидной железы, и идиопатическую атрофию, приводящую к постепенному замещению щитовидной железы. железы жировой клетчаткой. [12] [84] Часто наблюдается вялость, непереносимость холода, непереносимость физических упражнений и увеличение веса. Кроме того, у собак с гипотиреозом наблюдаются изменения кожи и проблемы с фертильностью, а также ряд других симптомов. [84] У собак наблюдаются признаки микседемы с выступанием кожных складок на лбу, встречаются случаи микседемной комы. [12] Диагноз может быть подтвержден с помощью анализа крови, поскольку само по себе клиническое впечатление может привести к гипердиагностике. [12] [84] Лимфоцитарный тиреоидит связан с выявляемыми антителами против тиреоглобулина , хотя на поздних стадиях заболевания они обычно становятся неопределяемыми. [84] Лечение заключается в заместительной терапии гормонами щитовидной железы. [12]
К другим видам, которые поражаются реже, относятся кошки и лошади, а также другие крупные домашние животные. У кошек гипотиреоз обычно является результатом другого медицинского лечения, такого как хирургическое вмешательство или лучевая терапия. У молодых лошадей врожденный гипотиреоз регистрировался преимущественно в Западной Канаде и был связан с диетой матери. [12]