Митральная регургитация ( МР ), также известная как митральная недостаточность или митральная некомпетентность , представляет собой форму клапанного порока сердца, при которой митральный клапан недостаточен и не закрывается должным образом, когда сердце перекачивает кровь . [3] [4] [5] Это аномальное затекание крови назад – регургитация из левого желудочка через митральный клапан в левое предсердие при сокращении левого желудочка. [4] Митральная регургитация является наиболее распространенной формой порока сердца . [3]
Митральная регургитация, также известная как митральная недостаточность или митральная некомпетентность, представляет собой обратный ток крови из левого желудочка через митральный клапан в левое предсердие , когда левый желудочек сокращается, что приводит к систолическому шуму , иррадиирующему в левую подмышку. . [5] [3]
Митральная регургитация может присутствовать в течение многих лет, прежде чем появятся какие-либо симптомы. [1] Симптомы, связанные с МР, зависят от того, в какой фазе заболевания находится человек. Лица с острой МР обычно имеют выраженную симптоматику и имеют признаки и симптомы острой декомпенсированной застойной сердечной недостаточности (т. е. одышку , легочную недостаточность). отеки , ортопноэ и пароксизмальная ночная одышка ). [6] В острых случаях единственными отличительными признаками могут быть шум и тахикардия . [7]
Лица с хронической компенсированной МР могут протекать бессимптомно в течение длительных периодов времени, с нормальной толерантностью к физической нагрузке и без признаков сердечной недостаточности. Однако со временем может наступить декомпенсация, и у пациентов может развиться объемная перегрузка (застойная сердечная недостаточность). Симптомы перехода в декомпенсированную фазу могут включать утомляемость, одышку, особенно при физической нагрузке, и отеки ног. Кроме того, может развиться нерегулярный сердечный ритм, известный как мерцательная аритмия . [6]
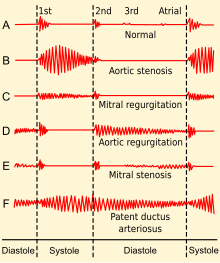
Результаты клинического обследования зависят от тяжести и продолжительности МР. Митральный компонент первого тона сердца обычно мягкий, со смещением в сторону верхушечного толчка [6] , часто с подъемом . [7] За первым тоном сердца следует высокий голосовистолический шум на верхушке, иррадиирующий в спину или ключичную область. [6] Его продолжительность, как следует из названия, составляет всю систолу. Громкость шума плохо коррелирует с тяжестью срыгивания. За ним может последовать громкий, ощутимый звук P2 , [6], который лучше всего слышен в положении лежа на левом боку. [7] Обычно выслушивается третий тон сердца . [6]
У пациентов с пролапсом митрального клапана может наблюдаться голосистолический шум или часто средне-поздний систолический щелчок и поздний систолический шум. Случаи с поздним систолическим шумом регургитации все еще могут быть связаны со значительными гемодинамическими последствиями. [8]
Митральная регургитация в результате повреждения или разрыва сосочковых мышц может быть осложнением сердечного приступа и привести к кардиогенному шоку . [9]

Аппарат митрального клапана состоит из двух створок клапана: митрального кольца , которое образует кольцо вокруг створок клапана, и сосочковых мышц , которые привязывают створки клапана к левому желудочку и предотвращают их выпадение в левое предсердие. Также присутствуют сухожильные хорды , которые соединяют створки клапана с сосочковыми мышцами. Дисфункция любой из этих частей аппарата митрального клапана может вызвать регургитацию. [ нужна цитата ]
Наиболее распространенной причиной МР в развитых странах является пролапс митрального клапана . [10] Это наиболее распространенная причина первичной митральной регургитации в США , на которую приходится около 50% случаев. Миксоматозная дегенерация митрального клапана чаще встречается у женщин, а также с преклонным возрастом, что вызывает растяжение створок клапана и сухожильных хорд. Такое удлинение препятствует полному сближению створок клапана при его закрытии, в результате чего створки клапана выпадают в левое предсердие, тем самым вызывая МР. [ нужна цитата ]
Ишемическая болезнь сердца вызывает МР вследствие сочетания ишемической дисфункции сосочковых мышц и дилатации левого желудочка. Это может привести к последующему смещению сосочковых мышц и расширению кольца митрального клапана . [ нужна цитата ]
Другими типичными причинами являются ревматическая лихорадка (РФ), синдром Марфана и синдромы Элерса-Данлоса . [6] Стеноз митрального клапана (МСК) иногда может быть причиной митральной регургитации (МР) в том смысле, что стенотический клапан ( кальцинированный и с ограниченным диапазоном движений) допускает обратный поток (регургитацию), если он слишком тугой и деформирован для закрытия. полностью. В большинстве случаев МК вызван РЧ, поэтому можно сказать, что МВС иногда является проксимальной причиной ИМ/МР (то есть стенотического ИМ/МР), а РЧ часто является дистальной причиной МК, ИМ/МР или того и другого. МР и пролапс митрального клапана также часто встречаются при синдромах Элерса-Данлоса . [11]
Вторичная митральная регургитация возникает вследствие дилатации левого желудочка , вызывающей растяжение кольца митрального клапана и смещение сосочковых мышц. Эта дилатация левого желудочка может быть вызвана любой причиной дилатационной кардиомиопатии, включая аортальную недостаточность , неишемическую дилатационную кардиомиопатию и некомпактную кардиомиопатию . Поскольку сосочковые мышцы, хорды и створки клапана при таких состояниях обычно нормальны, это также называют функциональной митральной регургитацией . [12]
Острая МР чаще всего вызвана эндокардитом , преимущественно S. aureus . [6] Разрыв или дисфункция сосочковой мышцы также являются частыми причинами в острых случаях, [6] дисфункция, которая может включать пролапс митрального клапана. [7]
Патофизиологию МР можно разделить на три фазы патологического процесса: острую фазу, хроническую компенсированную фазу и хроническую декомпенсированную фазу. [ нужна цитата ]

Острая МР (которая может возникнуть из-за внезапного разрыва сухожильных хорд или сосочковых мышц) вызывает внезапную объемную перегрузку как левого предсердия, так и левого желудочка. В левом желудочке развивается перегрузка объемом, поскольку при каждом сокращении ему приходится перекачивать не только тот объем крови, который поступает в аорту (прямой сердечный выброс или прямой ударный объем), но и кровь, которая срыгивает в левое предсердие (регургитирующий объем). объем). Комбинация прямого ударного объема и регургитирующего объема известна как общий ударный объем левого желудочка. [13]
В остром периоде ударный объем левого желудочка увеличен (увеличена фракция выброса ); это происходит из-за более полного опорожнения сердца. Однако по мере прогрессирования объем ЛЖ увеличивается, а сократительная функция ухудшается, что приводит к дисфункции ЛЖ и снижению фракции выброса. [14] Увеличение ударного объема объясняется механизмом Франка-Старлинга , при котором повышенная преднагрузка желудочков растягивает миокард так, что сокращения становятся более сильными. [ нужна цитата ]
Объем регургитации вызывает перегрузку объемом и перегрузку давлением левого предсердия и левого желудочка. Повышенное давление в левой части сердца может препятствовать оттоку крови из легких через легочные вены и приводить к застою в легких . [13]
Если МР развивается медленно, в течение нескольких месяцев или лет, или если острую фазу невозможно контролировать медикаментозной терапией, человек переходит в хроническую компенсированную фазу заболевания. На этой фазе в левом желудочке развивается эксцентрическая гипертрофия, чтобы лучше справляться с ударным объемом, превышающим нормальный. Эксцентрическая гипертрофия и увеличение диастолического объема в совокупности приводят к увеличению ударного объема (до уровня, значительно превышающего нормальный), так что прямой ударный объем (прямой сердечный выброс) приближается к нормальному уровню. В левом предсердии объемная перегрузка вызывает увеличение левого предсердия. предсердия, что позволяет снизить давление наполнения в левом предсердии. Это улучшит отток из легочных вен, а признаки и симптомы застоя в легких уменьшатся. [ нужна цитата ]
Эти изменения в левом желудочке и левом предсердии улучшают состояние низкого сердечного выброса и застой в легких, возникающие в острой фазе заболевания. Лица в хронической компенсированной фазе могут протекать бессимптомно и иметь нормальную толерантность к физической нагрузке. [15]
Человек может находиться в компенсированной фазе МР в течение многих лет, но в конечном итоге у него развивается дисфункция левого желудочка, что является признаком хронической декомпенсированной фазы МР. В настоящее время неясно, что заставляет человека вступать в декомпенсированную фазу этого заболевания. Однако декомпенсированная фаза характеризуется перегрузкой кальцием внутри кардиомиоцитов . [ нужна цитата ]
В этой фазе миокард желудочков уже не способен адекватно сокращаться, чтобы компенсировать объемную перегрузку, вызванную митральной регургитацией, и ударный объем левого желудочка уменьшится. Уменьшение ударного объема приводит к уменьшению прямого сердечного выброса и увеличению конечно-систолического объема. Увеличение конечно-систолического объема приводит к увеличению давления наполнения левого желудочка и увеличению легочного венозного застоя. У человека снова могут появиться симптомы застойной сердечной недостаточности. [15]
Во время этой фазы левый желудочек начинает расширяться. Это вызывает расширение кольца митрального клапана, что может ухудшить степень МР. Расширенный левый желудочек также вызывает увеличение напряжения стенки сердечной камеры. Хотя фракция выброса меньше в хронической декомпенсированной фазе, чем в острой фазе или хронической компенсированной фазе, она все же может находиться в нормальном диапазоне (т.е. : > 50 процентов) и может не снижаться до поздней стадии заболевания. Снижение фракции выброса у человека с МР и отсутствием других нарушений сердечной деятельности должно сигнализировать врачу о том, что заболевание может находиться в декомпенсированной фазе. [ нужна цитата ]
Существует множество диагностических тестов, которые дают аномальные результаты при наличии МР. Эти тесты позволяют предположить диагноз МР и могут указать врачу на необходимость дальнейшего обследования. Например, электрокардиограмма (ЭКГ) при длительной МР может демонстрировать признаки увеличения левого предсердия и дилатации левого желудочка. Фибрилляция предсердий также может отмечаться на ЭКГ у лиц с хронической митральной регургитацией. ЭКГ может не выявить ни одного из этих признаков при острой МР. [ нужна цитата ]
Для количественной оценки МР обычно используются методы визуализации, такие как эхокардиография или магнитно-резонансная ангиография сердца.
Рентгенограмма грудной клетки у лиц с хронической МР характеризуется увеличением левого предсердия и левого желудочка, а затем возможно кальцинозом митрального клапана . [16]

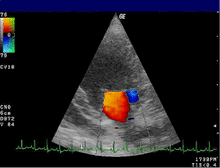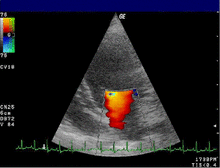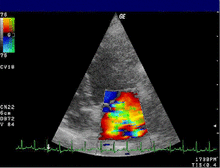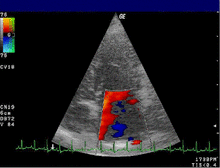
Эхокардиограмма обычно используется для подтверждения диагноза МР. [16] Цветной допплеровский режим на трансторакальной эхокардиограмме (ТТЭ) выявляет струю крови, текущую из левого желудочка в левое предсердие во время систолы желудочка . Кроме того, он может выявить расширение левого предсердия и желудочка и снижение функции левого желудочка. [6] Чреспищеводная эхокардиограмма при необходимости может дать более четкие изображения, поскольку также можно просмотреть заднюю часть сердца. [17]
Митральный зубец P представляет собой широкий зубец P с раздвоенными зубцами в нескольких или многих отведениях с выраженным поздним отрицательным компонентом зубца P в отведении V 1 и может наблюдаться при МР, а также при митральном стенозе и, потенциально, любой причине перегрузка левого предсердия. [18]
Степень тяжести МР можно количественно оценить по регургитирующей фракции , которая представляет собой процент ударного объема левого желудочка, который регургитирует в левое предсердие. [ нужна цитата ]
где V митральный и V аортальный — соответственно объемы крови, протекающей вперед через митральный клапан и аортальный клапан во время сердечного цикла . Методы, которые использовались для оценки фракции регургитации при митральной регургитации, включают эхокардиографию, катетеризацию сердца, быструю компьютерную томографию и МРТ сердца. Эхокардиографический метод измерения фракции регургитации заключается в определении прямого потока через митральный клапан (из левого предсердия). в левый желудочек) во время диастолы желудочков и сравнивая его с потоком из левого желудочка через аортальный клапан в систолу желудочков . Этот метод предполагает, что аортальный клапан не имеет аортальной недостаточности . Другой способ количественной оценки степени МР заключается в определении площади регургитационного потока на уровне клапана. Это известно как площадь регургитирующего отверстия и коррелирует с размером дефекта митрального клапана. Одним из конкретных эхокардиографических методов, используемых для измерения площади отверстия, является измерение площади проксимальной изоскоростной поверхности (PISA). Недостаток использования PISA для определения площади регургитационного отверстия митрального клапана заключается в том, что он измеряет поток в определенный момент сердечного цикла , что может не отражать среднюю производительность регургитирующей струи. [ нужна цитата ]

Лечение МР зависит от остроты заболевания и наличия сопутствующих признаков нарушения гемодинамики. Как правило, медикаментозная терапия неизлечивает и используется при легкой и умеренной регургитации или у пациентов, неспособных переносить хирургическое вмешательство. [15]
При острой МР, возникшей вследствие механического дефекта сердца (например, разрыва сосочковой мышцы или сухожильных хорд), методом выбора является операция на митральном клапане. Если у пациента до хирургического вмешательства наблюдается гипотензия, можно установить внутриаортальный баллонный насос для улучшения перфузии органов и уменьшения степени МР. [6]
Если у человека с острой МР давление нормотензивное, можно использовать вазодилататоры для уменьшения постнагрузки , наблюдаемой на левый желудочек, и тем самым уменьшения фракции регургитации. Наиболее часто используемым сосудорасширяющим средством является нитропруссид . [20]
Людей с хронической МР можно также лечить сосудорасширяющими средствами, чтобы уменьшить постнагрузку. [6] При хроническом состоянии наиболее часто используемыми препаратами являются ингибиторы АПФ и гидралазин . Исследования показали, что применение ингибиторов АПФ и гидралазина может отсрочить хирургическое лечение МР. [21] [22] Однако действующие рекомендации по лечению МР ограничивают использование вазодилататоров лицами с гипертонией . Любую гипертензию лечат агрессивно, [7] например, диуретиками и диетой с низким содержанием натрия . [6] Как при гипертензии, так и при нормотензии также показаны дигоксин и антиаритмические средства . [6] [7] Кроме того, хроническая антикоагулянтная терапия назначается при сопутствующем пролапсе митрального клапана [7] или фибрилляции предсердий . [6]
Хирургическое вмешательство лечит регургитацию митрального клапана. Существует два хирургических варианта лечения МР: замена митрального клапана и пластика митрального клапана . [6] Ремонт митрального клапана предпочтительнее замены митрального клапана там, где восстановление осуществимо, поскольку биопротезные клапаны имеют ограниченный срок службы - от 10 до 15 лет, тогда как синтетические замещающие клапаны требуют постоянного использования препаратов, разжижающих кровь, чтобы снизить риск инсульта. Существует две основные категории подходов к восстановлению митрального клапана: резекция пролапсированного сегмента клапана (иногда называемая подходом «Карпентье») и установка искусственных хорд для «закрепления» пролапсированного сегмента клапана к сосочковой мышце (иногда называемая «подходом Карпентьера»). подход «Давид»). При резекционном подходе любая выпавшая ткань иссекается, фактически удаляя отверстие, через которое вытекает кровь. При подходе с использованием искусственных хорд шовный материал из ePTFE (расширенного политетрафторэтилена или Gore-Tex ) используется для замены сломанных или растянутых сухожилий хорд, возвращая естественную ткань в физиологическое положение и тем самым восстанавливая естественную анатомию клапана. При использовании обоих методов аннулопластичное кольцо обычно прикрепляется к кольцу или отверстию митрального клапана, чтобы обеспечить дополнительную структурную поддержку. В некоторых случаях при использовании метода «двойного отверстия» (или «Альфьери») для восстановления митрального клапана отверстие митрального клапана зашивается посередине, оставляя два конца еще открытыми. Это гарантирует, что митральный клапан закроется, когда левый желудочек перекачивает кровь, но позволяет митральному клапану открыться на двух концах, чтобы наполнить левый желудочек кровью перед перекачкой. Как правило, операция на митральном клапане требует операции на «открытом сердце», при которой сердце останавливают и пациента помещают на аппарат искусственного кровообращения ( аортокоронарное шунтирование ). Это позволяет проводить сложную операцию в спокойной обстановке. [ нужна цитата ]
Из-за физиологического стресса, связанного с операцией на открытом сердце, пожилые и очень больные пациенты могут подвергаться повышенному риску и не могут быть кандидатами на этот тип операции. Как следствие, предпринимаются попытки определить средства коррекции МР на работающем сердце. Например, метод Альфьери был воспроизведен с использованием метода чрескожного катетера , при котором устанавливается устройство « MitraClip », удерживающее середину митрального клапана закрытой. [23] [24]
Показаниями к хирургическому вмешательству при хронической МР являются признаки дисфункции левого желудочка с фракцией выброса менее 60%, тяжелая легочная гипертензия с систолическим давлением в легочной артерии более 50 мм рт. ст. в состоянии покоя или 60 мм рт. ст. во время активности, а также впервые возникшая фибрилляция предсердий . [ нужна цитата ]
Значительная регургитация митрального клапана встречается примерно у 2% населения, одинаково поражая мужчин и женщин. [26] Это один из двух наиболее распространенных пороков сердца у пожилых людей, [27] и самый распространенный тип порока сердца в странах с низким и средним уровнем дохода . [3]
В исследовании 595 элитных футболистов мужского пола в возрасте 18–38 лет и 47 людей, не занимающихся малоподвижным образом жизни, митральная регургитация была обнаружена у 20% футболистов и 15% в контрольной группе. Было обнаружено, что у футболистов с митральной регургитацией диаметр митрального кольца больше, чем у спортсменов без регургитации, а диаметр левого предсердия был больше у спортсменов с МР. [28]