Операция по удалению катаракты , также называемая операцией по замене хрусталика , представляет собой удаление естественного хрусталика глаза , в котором образовалась катаракта , непрозрачная или мутная область. [1] Естественный хрусталик глаза обычно заменяют имплантатом искусственной интраокулярной линзы (ИОЛ). [2]
Со временем метаболические изменения волокон хрусталика приводят к развитию катаракты, вызывающей ухудшение или потерю зрения. Некоторые дети рождаются с врожденной катарактой , и факторы окружающей среды могут привести к образованию катаракты. Ранние симптомы могут включать сильные блики от источников света и небольших источников света в ночное время, а также снижение остроты зрения при низком уровне освещенности. [3] [4]
Во время операции по удалению катаракты мутный естественный хрусталик удаляется из задней камеры либо путем эмульгирования на месте, либо путем его вырезания. [2] ИОЛ обычно имплантируется на свое место (PCIOL) или, реже, перед камерой, чтобы восстановить полезный фокус. Операция по удалению катаракты обычно проводится офтальмологом в амбулаторных условиях хирургического центра или больницы. Обычно используется местная анестезия ; Процедура обычно быстрая и практически не вызывает боли и незначительного дискомфорта. Восстановление, достаточное для большинства повседневных действий, обычно происходит в течение нескольких дней, а полное восстановление — около месяца. [5]
Более 90% операций успешно восстанавливают зрение, а уровень осложнений низкий. Дневной уход, крупнообъемная, минимально инвазивная факоэмульсификация с малым разрезом и быстрым послеоперационным восстановлением стала стандартом лечения катаракты в развитых странах . [2] В развивающихся странах популярна ручная хирургия катаракты с малым разрезом (MSICS), которая значительно более экономична по времени, капитальному оборудованию и расходным материалам, но обеспечивает сопоставимые результаты . [6] Обе процедуры имеют низкий риск серьезных осложнений, [7] [8] и являются окончательным методом лечения нарушений зрения из-за помутнения хрусталика. [9]
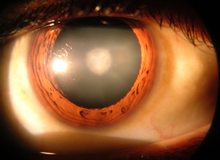
Хирургия катаракты является наиболее распространенным применением операции по удалению хрусталика и обычно связана с заменой хрусталика. Он используется для удаления естественного хрусталика глаза, когда у него развилась катаракта — помутнение области хрусталика, вызывающее ухудшение зрения . [4] [10] Катаракта обычно развивается медленно и может поражать один или оба глаза. [4] Ранние симптомы могут включать блеклые цвета, нечеткость или двоение в глазах , ореолы вокруг источников света, чувствительность к яркому свету и куриную слепоту . Конечным результатом является слепота. [4] Процедура обычно является выборной, но удаление хрусталика может быть частью травматологической операции в случаях серьезного повреждения глаза. Хрусталик обычно заменяют внутриглазным имплантатом, когда это практически осуществимо, поскольку удаление хрусталика также лишает глаз способности фокусироваться на любом расстоянии. [2]
Катаракта чаще всего возникает из-за старения, но также может быть вызвана травмой или радиационным воздействием , присутствовать с рождения или может развиться как осложнение глазной хирургии, направленной на решение других проблем со здоровьем. [4] [11] Катаракта образуется, когда в хрусталике накапливаются скопления белков или желто-коричневого пигмента, что снижает передачу света на сетчатку в задней части глаза. [4] Катаракту можно диагностировать при осмотре глаз . [4]
Ранние симптомы катаракты можно облегчить, надев подходящие очки ; если это не помогает, единственным эффективным методом лечения является операция по удалению катаракты. [4] Операция с использованием имплантатов обычно приводит к улучшению зрения и улучшению качества жизни : однако во многих странах эта процедура недоступна. [4] [11] [12] [13]



В настоящее время во всем мире широко используются два основных класса хирургических процедур по удалению катаракты: факоэмульсификация и экстракапсулярная экстракция катаракты. Внутрикапсульная экстракция катаракты была заменена там, где доступны возможности для хирургического вмешательства под микроскопом, за исключением случаев, когда капсулу хрусталика невозможно сохранить, а кушетка больше не используется в основной медицине.
При факоэмульсификации (фако) естественный хрусталик фрагментируется ультразвуковым датчиком и удаляется путем отсасывания. В более позднем и менее распространенном варианте, операции факоэмульсификации с фемтосекундным лазером, используется лазер для разреза роговицы, выполнения капсулотомии , обеспечивающей доступ к хрусталику, и инициации фрагментации хрусталика, что снижает энергетические затраты на факоэмульсификацию. [7] Небольшой размер разреза, используемый при факоэмульсификации, обычно позволяет выполнить закрытие разреза без швов. [7]
Вэкстракапсульная экстракция катаракты (ECCE) и ее вариация, ручная хирургия катаракты с малым разрезом (MSICS), хрусталик извлекается из капсулы и вручную извлекается из глаза целиком или после разделения на небольшое количество существенных частей. [9] В базовой версии ВОДМ используется больший разрез длиной 10–12 мм (0,39–0,47 дюйма) и обычно требуются наложение швов. Это требование привело к появлению варианта, известного как MSICS, который обычно не требует наложения швов, поскольку из-за своей геометрии разрез должен самозатягиваться под внутренним давлением. [2] Сравнительные испытания MSICS против факотерапии при плотной катаракте не выявили существенной разницы в результатах, хотя MSICS имел более короткое время операции и значительно более низкие затраты. [6] MSICS был признан методом выбора в развивающихся странах, поскольку он обеспечивает высококачественные результаты с меньшим хирургическим астигматизмом , чем стандартное ВОДМ, отсутствие проблем, связанных с швами, быструю реабилитацию и меньшее количество послеоперационных посещений. MSICS, как правило, прост и быстр в освоении для хирурга, экономически эффективен и применим практически ко всем типам катаракты. [8] ЭКМО с использованием большого разреза во многом стало экстренной процедурой для устранения осложнений во время операции и для лечения катаракты, которая, как ожидается, будет трудной для удаления. [14]
В большинстве операций устанавливается ИОЛ. Складные линзы обычно используются для факоразреза диаметром 2–3 мм (0,08–0,12 дюйма), тогда как нескладные линзы можно устанавливать через более крупный внекапсулярный разрез.
Интракапсулярная экстракция катаракты (ИКЭК) – это удаление хрусталика и окружающей капсулы хрусталика одним куском. Процедура имеет относительно высокий уровень осложнений по сравнению с методами, при которых капсула удерживается на месте, из-за необходимости большого разреза, давления на стекловидное тело при удалении инкапсулированной линзы и удаления барьера между камерами. глаза, что облегчает миграцию стекловидного тела в переднюю камеру. Поэтому он был в значительной степени заменен и редко проводится в странах, где легко доступны операционные микроскопы и высокотехнологичное оборудование. [2] После удаления хрусталика методом ICCE имплантат интраокулярной линзы можно установить либо в переднюю камеру, либо вшить в цилиарную борозду . [Примечание 1] [7] Криоэкстракция – это метод, используемый в ICCE для извлечения хрусталика с помощью криозонда , охлажденный кончик которого прилипает к ткани хрусталика в точке контакта путем замораживания криогенным веществом, таким как жидкий азот , что облегчает его удаление. [15] Криоэкстракцию по-прежнему можно использовать для удаления подвывихнутых (частично смещенных) хрусталиков. [16]
Коучинг – самая ранняя документированная форма хирургии катаракты. Он включает в себя смещение хрусталика глаза, удаление катаракты с оптической оси, но оставление ее внутри глаза. Хрусталик не заменяется, и глаз не может сфокусироваться ни на каком расстоянии. [17]
Факоэмульсификация является наиболее часто выполняемой процедурой катаракты в развитых странах [18] , но высокие капитальные затраты и затраты на техническое обслуживание аппарата для факоэмульсификации и соответствующего одноразового оборудования сделали ECCE и MSICS наиболее часто выполняемыми процедурами в развивающихся странах. [2] Операция по удалению катаракты обычно проводится амбулаторно или в дневном стационаре, что дешевле, чем госпитализация и пребывание на ночь, а дневная операция имеет аналогичные медицинские результаты. [19]
Осмотр глаз или предоперационная оценка проводится для подтверждения наличия катаракты и определения пригодности пациента к операции: [2]
Противопоказаниями к операции по удалению катаракты являются катаракта, не вызывающая нарушений зрения, а также заболевания, прогнозирующие высокий риск неудовлетворительных результатов операции. [2] например:
.jpg/440px-Hinterkammerlinse_01_(fcm).jpg)



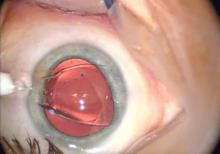

После удаления катаракты обычно имплантируют интраокулярную линзу взамен поврежденного естественного хрусталика. Складную ИОЛ можно имплантировать через разрез размером от 1,8 до 2,8 мм (от 0,071 до 0,110 дюйма), тогда как жесткая линза из полиметилметакрилата (ПММА) требует разреза большего размера. Складные ИОЛ изготавливаются из силикона , гидрофобного или гидрофильного акрилового материала соответствующей преломляющей силы и вводятся с помощью специального инструмента. [29] ИОЛ вводится через разрез, обычно в капсульный мешок, из которого была удалена караракта (имплантация в мешке). Иногда может потребоваться имплантация борозды перед капсульным мешком, но позади радужной оболочки из-за разрыва задней капсулы или зонального диализа (недостаточная поддержка капсульного мешка). Для этого требуется ИОЛ с другой преломляющей силой из-за ее расположения дальше по оптической оси . [30]
Соответствующая преломляющая сила ИОЛ выбирается так же, как рецепт на очки или контактные линзы, чтобы обеспечить желаемый рефракционный результат. Предоперационные измерения, включая кривизну роговицы, осевую длину и измерение бело-белого цвета [Примечание 3], используются для оценки необходимой мощности ИОЛ. Эти методы включают в себя несколько формул и бесплатные онлайн-калькуляторы, которые используют аналогичные входные данные. [31] История операции LASIK , которая изменяет кривизну роговицы, требует различных расчетов, чтобы принять это во внимание. [31]
Монофокальные ИОЛ обеспечивают точно сфокусированное зрение только на одном расстоянии; дальний, промежуточный или ближний. Людям, носящим эти линзы, возможно, придется носить очки или контактные линзы во время чтения или работы за компьютером. Эти линзы обычно имеют равномерную сферическую кривизну. [32]
Также доступны другие конструкции мультифокальных интраокулярных линз , которые фокусируют свет от удаленных и близких объектов и действуют аналогично бифокальным или трифокальным очкам. Предоперационный отбор пациентов и хорошее консультирование необходимы, чтобы избежать нереалистичных ожиданий и послеоперационного недовольства пациентов, а также, возможно, необходимости замены линзы. [33] Приемлемость этих линз улучшилась, и исследования показали хорошие результаты у пациентов, отобранных по ожидаемой совместимости. [34]
Операция по удалению катаракты может быть выполнена для устранения проблем со зрением на обоих глазах. Если подходят оба глаза, обычно рекомендуется рассмотреть вариант моновидения . Эта процедура включает в себя установку ИОЛ, обеспечивающей зрение вблизи, в один глаз и использование ИОЛ, обеспечивающей зрение вдаль для другого глаза. Хотя большинство людей могут приспособиться к использованию монофокальных ИОЛ с различным фокусным расстоянием , некоторые не могут это компенсировать и могут испытывать нечеткость зрения как на близком, так и на дальнем расстоянии. ИОЛ, оптимизированную для зрения вдаль, можно комбинировать с ИОЛ, которая оптимизирует зрение на промежуточном расстоянии вместо зрения вблизи, как вариант монозрения. [29]
Одна модель линзы, предназначенная для изменения фокуса с использованием естественных рефлексов глаза, имеет две шарнирные стойки на противоположных краях, которые смещают линзу вдоль оптической оси, когда к гаптическим петлям на внешних концах стоек прикладывается внутренняя поперечная сила. компоненты передают движение точек контакта устройству — при отдаче при уменьшении той же силы. Хрусталик имплантируется в капсулу хрусталика глаза , где вместо этого для фокусировки имплантата используются сокращения цилиарного тела , которые фокусируют глаз с помощью естественного хрусталика. [2] [35]
ИОЛ, используемые при коррекции астигматизма, имеют разную кривизну по двум ортогональным осям, как на поверхности тора : по этой причине их называют торическими линзами. Интраоперационная аберрометрия [примечание 4] может использоваться для помощи хирургу в установке торических линз и минимизации астигматических ошибок. [36] [37]
Первые асферические ИОЛ были разработаны в 2004 году; у них более плоская периферия, чем середина линзы, что улучшает контрастную чувствительность. Эффективность асферических ИОЛ зависит от ряда условий, и они не всегда могут принести значительную пользу. [38]
Некоторые ИОЛ способны поглощать ультрафиолетовый и высокоэнергетический синий свет , имитируя таким образом функции естественного хрусталика глаза, который обычно фильтрует потенциально вредные частоты. Кокрейновский обзор 2018 года показал, что вряд ли существует значительная разница в зрении вдаль между линзами с синим фильтром и простыми линзами, и не смог выявить разницу в контрастной чувствительности или различении цветов. [39] [40]
ИОЛ с регулируемым светом была одобрена Управлением по контролю за продуктами и лекарствами США (FDA) в 2017 году. [41] Этот тип ИОЛ имплантируется в глаз, а затем обрабатывается ультрафиолетом, чтобы изменить кривизну хрусталика перед его фиксацией на глазу. окончательная сила. [42]
В некоторых случаях может оказаться необходимым или желательным установить дополнительную линзу поверх уже имплантированной, также в заднюю капсулу. Этот тип размещения ИОЛ называется «комбинированными» ИОЛ и обычно рассматривается, когда визуальный результат первой имплантации не является оптимальным. [43] В таких случаях имплантация другой ИОЛ поверх существующей считается более безопасной, чем замена исходной линзы. Этот подход также может быть использован у людей, которым необходима высокая степень коррекции зрения. [44]
Стоимость – важный аспект этих линз. Хотя Medicare покрывает стоимость монофокальных ИОЛ в США, людям придется доплачивать разницу в цене, если они выберут более дорогие линзы. [45]
Подготовку можно начать за три-семь дней до операции с предоперационного применения НПВП и глазных капель с антибиотиками. [8] Если ИОЛ устанавливается за радужной оболочкой, зрачок расширяется с помощью капель, чтобы лучше визуализировать катаракту. Капли, сужающие зрачок, предназначены для вторичной имплантации ИОЛ перед радужкой, когда катаракта уже удалена без первичной имплантации ИОЛ. [46]
Операцию можно проводить на носилках или в откидывающемся смотровом кресле. Веки и окружающую кожу протирают дезинфицирующим средством, например 10% раствором повидон-йода , и местно наносят повидон-йод на глаза. Лицо накрывают тканью или простыней с отверстием для оперативного глаза. Веко держат открытым с помощью зеркала , чтобы свести к минимуму моргание во время операции. [47] Боль обычно минимальна в правильно анестезированных глазах, хотя ощущение давления и дискомфорт от яркого света операционного микроскопа являются обычным явлением. [7]
Большинство операций по удалению катаракты проводятся под местной анестезией , что позволяет пациенту вернуться домой в тот же день. Процедуры хрусталика и катаракты обычно выполняются в амбулаторных условиях; в США к 2012 году 99,9% операций по лечению хрусталика и катаракты проводились амбулаторно. [48]
Обычно используется местная , субтеноновая , перибульбарная или ретробульбарная местная анестезия , обычно вызывающая незначительный дискомфорт или вообще не вызывающая дискомфорта. [49] [46] Инъекции могут использоваться для блокирования регионарных нервов и предотвращения движения глаз. [7] Чаще всего используются местные анестетики: их закапывают на глазное яблоко (до операции) или на глазное яблоко (во время операции). [46] Пероральную или внутривенную седацию для уменьшения тревоги можно комбинировать с местной анестезией. Общая анестезия и ретробульбарные блокады исторически использовались при внутрикапсулярной хирургии катаракты и могут применяться у детей и взрослых, чьи медицинские или психиатрические проблемы существенно влияют на их способность оставаться неподвижными во время процедуры. [7] [46]
При факоэмульсификации используется аппарат с ультразвуковым наконечником с наконечником из титана или хирургической нержавеющей стали , который вибрирует на ультразвуковой частоте (обычно 40 кГц ) для эмульгирования ткани хрусталика, которая аспирируется коаксиальной кольцевой аспирационной трубкой. Второй инструмент, который иногда называют «взломщиком» или «чоппером», можно использовать через небольшой боковой разрез, чтобы разбить твердое ядро катаракты на более мелкие кусочки, что облегчает эмульгирование и удаление мягкой части хрусталика вокруг ядра. . После завершения факоэмульсификации ядра хрусталика и кортикального материала для удаления оставшегося периферического материала хрусталика используется система ирригации-аспирации (ИА). Процедура проводится под хирургическим микроскопом. [7]
Хирургия факоэмульсификации с использованием фемтосекундного лазера является более поздней разработкой, которая может иметь меньше побочных эффектов на роговицу и желтое пятно , чем ручная факоэмульсификация. Лазер используется для разреза роговицы и капсулотомии , обеспечивающей доступ к хрусталику, и инициации фрагментации хрусталика, что снижает затраты энергии на факоэмульсификацию. Он обеспечивает высокоточное и эффективное дробление линз при более низких уровнях мощности и хорошем оптическом качестве. Однако по состоянию на 2022 год не было доказано, что этот метод имеет значительные визуальные, рефракционные преимущества или преимущества в безопасности по сравнению с ручной факоэмульсификацией, и он имеет более высокую стоимость. [2] [50] [51]
Вход в глаз осуществляется через минимальный туннельный разрез у края роговицы. [7] Разрезы при хирургии катаракты развивались вместе с методами удаления катаракты и установки ИОЛ. При факоэмульсификации ширина зависит от требований к установке ИОЛ. При использовании складных ИОЛ часто можно использовать разрезы размером менее 3,5 мм (0,14 дюйма). Форма, положение и размер разреза влияют на способность к самозаживлению, склонность к развитию астигматизма и способность хирурга проводить инструменты через отверстие. [52] Более задний разрез упрощает закрытие раны и уменьшает индуцированный астигматизм, но с большей вероятностью повредит близлежащие кровеносные сосуды . [7] Для доступа к передней камере с помощью дополнительных инструментов может потребоваться один или два меньших боковых разреза под углом от 60 до 90 градусов от основного разреза. [47]
Офтальмологические вискохирургические устройства (OVD), класс прозрачных гелеобразных материалов, вводятся в переднюю камеру в начале процедуры для поддержки, стабилизации и защиты глазного яблока, для поддержания формы и объема глаза, а также для растянуть капсулу хрусталика во время имплантации ИОЛ. [53] Их консистенция позволяет хирургическим инструментам проходить через них, хотя они не растекаются и сохраняют свою форму при низком напряжении сдвига . OVD также будет препятствовать дрейфу фрагментов линзы по камере. OVD доступны в нескольких составах, которые можно комбинировать или использовать индивидуально в зависимости от процедуры. [7]
Хрусталик находится внутри капсулы, поддерживаемой цилиарным телом, между водянистой и стекловидным телом, позади отверстия в радужке.Капсулогексис — это процесс разрыва круглого отверстия в передней мембране капсулы хрусталика для доступа к хрусталику внутри. При факоэмульсификации обычно используется передний непрерывный криволинейный капсулорексис для создания круглого отверстия с гладкими краями, через которое хирург может эмульгировать ядро хрусталика, а затем имплантировать интраокулярную линзу. [54]
Внешний (кортикальный) слой катаракты затем отделяется от капсулы с помощью нежного, непрерывного потока или пульсирующей дозы жидкости из канюли , которая вводится под передний капсульный лоскут, вдоль края отверстия капсулорексиса , на этапе, называемом гидродиссекцией. . [55] [56] При гидроделинации жидкость впрыскивается в тело хрусталика через кору напротив ядра катаракты, которая отделяет затвердевшее ядро от более мягкой оболочки коры, протекая вдоль границы раздела между ними. В результате меньшее твердое ядро легче эмульгируется. На этом этапе задняя кора служит буфером, защищая мембрану задней капсулы. Меньший размер отделенного ядра позволяет его разбить, используя более мелкие и менее периферийные канавки фако-наконечником, и образует более мелкие фрагменты после растрескивания или измельчения. Задняя кора также сохраняет форму капсулы на этом этапе, что снижает риск разрыва задней капсулы. [57]
После ядерного растрескивания или измельчения (при необходимости) катаракта сокращается до мелких фрагментов с помощью ультразвука , которые одновременно аспирируются. Оставшийся материал коры хрусталика (наружный слой хрусталика) из капсульного мешка осторожно аспирируют и при необходимости оставшиеся эпителиальные клетки из капсулы удаляют путем капсульной полировки. [58] Сложенную замещающую интраокулярную линзу имплантируют, обычно в оставшуюся заднюю капсулу, и проверяют, правильно ли она развернулась и встала на место. Торическая ИОЛ также должна быть расположена по правильной оси, чтобы противодействовать астигматизму. [2]
Многие этапы, выполняемые во время MSICS, аналогичны, если не идентичны, этапам факоэмульсификации; основные различия связаны с альтернативным методом разреза и экстракции катаракты из капсулы и глаза.
Ручная хирургия катаракты с малым разрезом (MSICS) является развитием ВОДМ; хрусталик вынимают из глаза через самогерметизирующийся туннель, проведённый через склеру. Хорошо построенный склеральный туннель удерживается закрытым за счет внутреннего давления, водонепроницаем и не требует наложения швов. Рана относительно меньше, чем при ЭКМВ, но все же заметно больше, чем факорана.
Небольшой разрез передней камеры глаза делается на уровне лимба роговицы или рядом с ним , где встречаются роговица и склера , либо в верхней, либо в височной области. [8] Преимущества меньшего разреза включают использование минимального количества швов и сокращение времени восстановления. [2] Разрез MSICS небольшой по сравнению с более ранним разрезом ECCE, но значительно больше, чем тот, который использовался при факоэмульсификации. Точная геометрия разреза важна, поскольку она влияет на самозаживление раны и степень астигматизма, вызванного искажением роговицы во время заживления. Обычно используется склерокорнеальный или склеральный туннельный разрез, поскольку при правильном выполнении он снижает риск индуцированного астигматизма. [6] [47] Склерокорнеальный туннель, трехэтапный разрез, начинается с неглубокого разреза, перпендикулярного склере, за которым следует разрез через склеру и роговицу примерно параллельно внешней поверхности, а затем скошенный разрез в передней части. камера. Эта структура обеспечивает свойство самозапечатывания, поскольку внутреннее давление сжимает поверхности разреза. [8] Уздеточные швы [Примечание 5] могут использоваться для стабилизации глазного яблока во время разреза склерокорнеального туннеля, а также во время извлечения ядра и эпинуклеуса через туннель. [8] Глубину передней камеры и положение задней капсулы можно поддерживать во время операции с помощью OVD или фиксатора передней камеры, который представляет собой вспомогательную канюлю, обеспечивающую достаточный поток забуференного физиологического раствора (BSS) для поддержания стабильности формы. камеры и внутреннего давления. [59] [60] Затем выполняется передняя капсулотомия , чтобы открыть переднюю поверхность капсулы хрусталика для доступа к хрусталику. [61] Часто используется метод непрерывного криволинейного капсулорексиса, капсулотомия консервным ножом или капсулотомия конверта . [59] Линзу можно разделить на две или более частей одинакового размера с помощью сжимающей петли, лезвий или других устройств. Затем катарактальную линзу или ее фрагменты удаляют из капсулы и передней камеры с использованием гидроэкспрессии, [Примечание 6] , вискоэкспрессии, [Примечание 7] или более прямых механических методов. [59] [62] [63] После удаления катаракты ИОЛ обычно вставляют в заднюю капсулу. [7] При повреждении задней мембраны капсулы ИОЛ можно вставить в цилиарную борозду [30] илиВозможно применение метода приклеивания интраокулярных линз . [64]
Экстракапсулярная экстракция катаракты (ECCE), также известная как ручная экстракапсулярная экстракция катаракты, представляет собой удаление почти всего естественного хрусталика одним куском, при этом большая часть эластичной капсулы хрусталика (задней капсулы) остается нетронутой, что позволяет имплантировать интраокулярную линзу. [2] Хрусталик удаляется вручную через разрез роговицы или склеры длиной 10–12 мм (0,39–0,47 дюйма) . Хотя он требует более крупного разреза и наложения швов, этот метод может быть предпочтителен для очень твердых катаракт, для которых потребуется относительно большая подача ультразвуковой энергии, что вызывает больший нагрев, а также в других ситуациях, в которых факоэмульсификация проблематична. [14]
Наиболее часто используемыми процедурами являются факоэмульсификация и ручная хирургия катаракты с малым разрезом (MSICS). В любой из этих процедур иногда может возникнуть необходимость перейти на ECCS, чтобы решить проблему, которую лучше решить с помощью более крупного разреза. [14] Это может произойти в случае разрыва задней капсулы, расхождения оболочек, [Примечание 8] выпавшего ядра [Примечание 9] с фрагментом ядра, превышающим половину размера катаракты, [14] проблематичного капсулорексиса с твердой катарактой. , [14] или очень плотная катаракта, при которой тепло, выделяемое при факоэмульсификации, может привести к необратимому повреждению роговицы. [14] Аналогично, переход от MSICS к ECCE целесообразен, когда ядро слишком велико для разреза MSICS, [14] , а также в тех случаях, когда во время MSICS на нанофтальмическом глазу обнаруживается деформация ядра. [Примечание 10] [14]
После установки ИОЛ, OVD, которые были введены для стабилизации передней камеры, защиты роговицы от повреждения и растяжения капсулы катаракты во время имплантации ИОЛ, удаляются из глаза, чтобы предотвратить послеоперационную вязкоэластическую глаукому, серьезное повышение внутриглазного давления. . Это делается путем отсасывания из ирригационно-аспирационного инструмента и замены буферным физиологическим раствором (BSS). Сплоченные OVD имеют тенденцию прилипать к себе, что облегчает их удаление. [53] Удаление OVD из-за имплантата снижает риск и величину послеоперационных скачков давления или растяжения капсулы. [7] На последнем этапе рану герметизируют, увеличивая давление внутри глазного яблока с помощью BSS, который прижимает внутреннюю ткань к внешней ткани разреза, удерживая ее закрытой. Хирург проверит, не протекает ли жидкость из разреза, поскольку подтекание раны увеличивает риск проникновения в глаз микроорганизмов, что предрасполагает его к эндофтальмиту . Если это не обеспечивает удовлетворительного прилегания, можно наложить шов. Затем рану увлажняют, закапывают глазные капли с комбинацией антибиотика и стероидов и можно наложить повязку на глаза, иногда дополняемую повязкой. [7]
Может быть показано использование повязки на глаз, обычно в течение нескольких часов после операции и в течение нескольких дней во время сна. Местные кортикостероиды или нестероидные противовоспалительные препараты (НПВП) используются для контроля воспаления в сочетании с местными антибиотиками для предотвращения инфекции в послеоперационном периоде. Обычно их назначают самостоятельно в виде глазных капель в течение нескольких недель. [7]
Разрыв задней капсулы , разрыв задней мембраны естественной капсулы хрусталика , является наиболее частым осложнением во время операции по удалению катаракты, частота которого колеблется от 0,5% до 5,2%. [2] Фрагменты ядра могут попасть через разрыв в камеру стекловидного тела, а извлечение фрагментов не всегда желательно и редко бывает успешным. Остальные фрагменты, как правило, следует сначала стабилизировать и предотвратить попадание стекловидного тела в переднюю камеру. Для удаления фрагментов лучше всего обратиться к витреоретинальному специалисту. [7] Хирургическое лечение разрыва может включать процедуру каркаса интраокулярной линзы , [65] переднюю витрэктомию и иногда альтернативное планирование имплантации ИОЛ либо в цилиарную борозду (пространство между радужной оболочкой и цилиарным телом), либо в передняя камера впереди радужной оболочки или реже пришита к склере. Разрыв задней капсулы может вызвать отек роговицы, кистозный макулярный отек и задержку фрагментов хрусталика; это также связано с шестикратным увеличением риска эндофтальмита и девятнадцатикратным увеличением риска отслойки сетчатки. [2] [66]
Супрахориоидальное кровоизлияние — редкое осложнение внутриглазных операций, возникающее при кровотечении из поврежденных цилиарных артерий в пространство между сосудистой оболочкой и склерой . [67] Это потенциально опасная для зрения патология, которую необходимо немедленно лечить, чтобы сохранить зрительные функции. Факторы риска супрахориоидального кровоизлияния включают интраокулярную линзу передней камеры (ACIOL), аксиальную миопию , пожилой возраст, атеросклероз , глаукому, систолическую гипертензию , тахикардию , увеит и перенесенные глазные операции. [7]
Частота интраоперационного синдрома гибкой радужки варьируется от 0,5% до 2,0%. [2] Частота травм радужной оболочки или цилиарного тела составляет около 0,6–1,2%. [2] Другие осложнения включают неспособность аспирировать все фрагменты хрусталика, в результате чего некоторые из них остаются в передней камере, [66] и послеоперационные ожоги, вызванные перегревом кончика факоэмульсификатора, когда ультразвуковая мощность продолжается, а линии ирригации или аспирации заблокированы - поток через эти линии используются для того, чтобы кончик оставался прохладным. Ожоги разреза могут затруднить закрытие и вызвать астигматизм роговицы. [7]

Осложнения после операции по удалению катаракты встречаются относительно редко. Задняя отслойка стекловидного тела (ЗВД) не угрожает напрямую зрению, но может увеличить риск развития витреоретинальных заболеваний в будущем. Это может быть более проблематично для молодых глаз, поскольку многие люди старше 60 лет уже прошли через ПВД. ПВД может сопровождаться вспышками периферического света и увеличением количества мушек . [68]
У некоторых людей развивается помутнение задней капсулы (ПЗК), также называемое «послекатарактой». После операции по удалению катаракты клетки задней капсулы обычно подвергаются гиперплазии и клеточной миграции как часть физиологических изменений, проявляющихся в виде утолщения, помутнения и помутнения задней капсулы хрусталика, которая остается после удаления катаракты, для размещения ИОЛ. Это может ухудшить остроту зрения и обычно может быть безопасно и безболезненно исправлено с помощью Nd:YAG-лазера для очистки центральной части затемненного заднего полюса капсулы ( задняя капсулотомия ). [69] Это создает четкую центральную зрительную ось, что улучшает остроту зрения. [70] При очень толстых затемненных задних капсулах может потребоваться ручная хирургическая капсулэктомия. В случае замены ИОЛ задняя капсулотомия может позволить стекловидному телу мигрировать в переднюю камеру через отверстие, ранее закрытое ИОЛ, и его придется удалить. Помутнение задней капсулы достигает частоты около 28,4% к пяти годам и зависит от многих факторов, включая возраст, материал линзы ИОЛ, конструкцию линзы, количество остаточной коры хрусталика, воспаление глаз в анамнезе и размер капсулорексиса. [2] [71]
Отслойка сетчатки обычно встречается с частотой 1 на 1000 (0,1%); однако люди, перенесшие операцию по удалению катаракты, подвергаются повышенному риску (0,5–0,6%) развития регматогенной отслойки сетчатки (RRD) — наиболее распространенной формы заболевания. [72] Хирургия катаракты увеличивает скорость разжижения стекловидного тела , что приводит к увеличению частоты RRD. [73] Когда происходит разрыв сетчатки, стекловидная жидкость попадает в пространство между сетчаткой и пигментным эпителием сетчатки (ПЭС) и проявляется в виде вспышек света ( фотопсия ), темных мушек и потери периферического зрения. [72] Синдром токсического переднего сегмента (TASS), неинфекционное воспалительное состояние, также может возникнуть после операции по удалению катаракты: его обычно лечат местными кортикостероидами в высоких дозах и с высокой частотой. [74]
Эндофтальмит — серьезная инфекция внутриглазных тканей, обычно возникающая в результате осложнений внутриглазных операций или проникающей травмы, и одна из наиболее тяжелых. Он редко возникает как осложнение операции по удалению катаракты из-за профилактического использования антибиотиков, но есть некоторые опасения, что чистый разрез роговицы может предрасполагать к увеличению эндофтальмита, хотя ни одно убедительное исследование не подтвердило это подозрение. [75] В качестве профилактической меры можно использовать внутрикамерное введение антибиотиков. Метаанализ показал, что частота развития эндофтальмита после факоэмульсификации составляет 0,092%. Риск повышается в связи с такими факторами, как диабет, пожилой возраст, большие разрезы [29] и сообщение стекловидного тела с передней камерой, вызванное разрывом задней капсулы. Риск заражения стекловидного тела как минимум в шесть раз выше, чем для водного . [76] Эндофтальмит обычно проявляется в течение двух недель после процедуры и проявляется такими проявлениями, как снижение остроты зрения, покраснение глаз и боль. Гипопион возникает примерно в 80% случаев. Около 80% инфекций вызваны коагулазонегативными стафилококками и золотистым стафилококком . Лечение включает пункцию стекловидного тела и инъекции антибиотиков широкого спектра действия. Результаты могут быть тяжелыми даже при лечении и могут варьироваться от постоянного снижения остроты зрения до полной потери светоощущения, в зависимости от микробиологической этиологии . [2]
Может возникнуть глаукома , которую очень трудно контролировать. Обычно оно связано с воспалением, особенно при попадании фрагментов ядра в полость стекловидного тела. Некоторые эксперты рекомендуют раннее вмешательство путем витрэктомии задней части плана при возникновении этого состояния. В большинстве случаев повышенное послеоперационное внутриглазное давление носит преходящий и доброкачественный характер и обычно возвращается к исходному уровню в течение 24 часов без вмешательства. У пациентов с глаукомой может наблюдаться дальнейшая потеря поля зрения или потеря фиксации , а также более вероятно возникновение скачков внутриглазного давления. [77] С другой стороны, вторичная глаукома является важным осложнением операции по поводу врожденной катаракты: у пациентов это состояние может развиться даже через несколько лет после операции по удалению катаракты, поэтому они нуждаются в пожизненном наблюдении . [78]
Механическая зрачковая блокада проявляется, когда передняя камера становится мельче в результате препятствия току внутриглазной жидкости через зрачок стекловидным телом или ИОЛ. [79] Это вызвано контактом края зрачка с прилегающей структурой, которая блокирует поток водянистой жидкости через сам зрачок. Затем радужная оболочка выпячивается вперед и закрывает угол между радужкой и роговицей, блокируя дренаж через трабекулярную сеть и вызывая повышение внутриглазного давления. Механическая зрачковая блокада в основном выявляется как осложнение имплантации интраокулярной линзы в передней камере, но известно, что она иногда возникает и после имплантации задней ИОЛ. [80]
Иногда может быть выполнена периферическая иридэктомия , чтобы минимизировать риск развития зрачковой блокады глаукомы . [7] Хирургическая иридэктомия может выполняться вручную или с помощью Nd:YAG-лазера . Лазерная периферическая иридотомия может быть выполнена как до, так и после операции по удалению катаракты. [81]
Отек макулы , центральной части сетчатки, приводит к макулярному отеку и может возникнуть через несколько дней или недель после операции. Большинство таких случаев можно успешно лечить. Сообщалось, что профилактическое использование нестероидных противовоспалительных препаратов в некоторой степени снижает риск макулярного отека. [82]
Синдром увеита-глаукомы-гифемы — осложнение, вызванное механическим раздражением неправильно расположенной ИОЛ над радужкой, цилиарным телом или радужно-роговичным углом. [83]
Другие возможные осложнения включают повышенное внутриглазное давление ; [79] отек или отек роговицы, который иногда связан с преходящим или постоянным затуманиванием зрения ( псевдофакичная буллезная кератопатия ); смещение или вывих имплантата ИОЛ; незапланированная высокая аномалия рефракции — близорукая или гиперметропическая — вследствие ошибок ультразвуковой биометрии (измерение длины глаза и расчет необходимой силы интраокулярной линзы ); цианопсия , которая часто возникает в течение нескольких дней, недель или месяцев после удаления катаракты; и помутнения , которые обычно появляются после операции. [40]
Может потребоваться замена, [Примечание 11] удаление [Примечание 12] или изменение положения [Примечание 13] ИОЛ после операции по любой из следующих причин: [79]
Операция по удалению катаракты и имплантация ИОЛ имеют самые безопасные и высокие показатели успеха среди всех процедур, связанных с уходом за глазами. Однако, как и при любом типе хирургического вмешательства, сохраняется некоторый уровень риска. [7]
Большинство осложнений операции по удалению катаракты не приводят к долгосрочным нарушениям зрения, но некоторые серьезные осложнения могут привести к необратимой слепоте. [84] Обзор неблагоприятных результатов, влияющих на пациентов Medicare, зарегистрированных в период с 2004 по 2006 год, показал, что средняя частота одного или нескольких тяжелых послеоперационных осложнений составляет 0,5%, причем за период исследования этот показатель снизился примерно на 20%. Наиболее важными выявленными факторами риска были диабетическая ретинопатия и сочетание операции по удалению катаракты с другой внутриглазной процедурой в тот же день. В исследовании 97% операций не сочетались с другими внутриглазными процедурами; оставшиеся 3% были объединены с хирургическим вмешательством на сетчатке , роговице или глаукоме в тот же день. [84]

После операции по удалению катаракты могут возникнуть побочные эффекты, такие как зернистость, слезотечение, нечеткость зрения, двоение в глазах, а также покраснение или налитость крови в глазах, хотя обычно они проходят через несколько дней. Полное восстановление после операции может занять от четырех до шести недель. [85] Пациентам обычно советуют избегать попадания воды в глаза в течение первой недели после операции и избегать плавания в течение двух-трех недель в качестве консервативного подхода, чтобы свести к минимуму риск бактериальной инфекции . [7] Большинство людей могут вернуться к нормальной деятельности на следующий день после операции факоэмульсификации. [86] В зависимости от процедуры им следует избегать вождения в течение как минимум 24 часов после операции, в основном из-за эффектов анестезии, возможного отека, влияющего на концентрацию внимания, и расширения зрачков, вызывающего чрезмерный яркий свет. При первом послеоперационном осмотре хирург обычно оценивает, подходит ли зрение пациента для вождения. [86]
При использовании самозаживляющихся ран с небольшим разрезом при факоэмульсификации некоторые послеоперационные ограничения, характерные для интракапсулярных и экстракапсулярных процедур, не имеют значения. Ограничения на подъем и наклоны были призваны снизить риск открытия раны, поскольку натуживание повышает внутриглазное давление. Однако при самозаживляющемся туннельном разрезе более высокое давление закрывает рану более плотно. Обычное использование щитка обычно не требуется, поскольку непреднамеренное давление пальца на глаз не приведет к открытию правильно структурированного разреза, который должен открываться только при точечном давлении. [7] После операции пациентам необходимо предотвратить загрязнение, избегая тереть глаза, а также не пользоваться косметикой для глаз, кремами для лица или лосьонами. Также следует избегать любого контакта с чрезмерной пылью, ветром, пыльцой или грязью. Кроме того, людям рекомендуется носить солнцезащитные очки в яркие дни, поскольку глаза становятся более чувствительными к яркому свету в течение длительного периода после операции. [87]
Местные противовоспалительные препараты и антибиотики обычно используются в виде глазных капель, чтобы снизить риск воспаления и инфекции. Для защиты глаз во время сна могут быть назначены щиток или повязка. Глаз проверят, чтобы убедиться, что ИОЛ остается на месте, и как только она полностью стабилизируется (примерно через шесть недель), будет проведена проверка зрения, чтобы проверить, нужны ли рецептурные линзы. [2] [85] В случаях, когда фокусное расстояние ИОЛ оптимизировано для зрения вдаль, обычно необходимы очки для чтения для фокусировки вблизи. [88]
В некоторых случаях люди недовольны оптической коррекцией, обеспечиваемой первоначальными имплантатами, что делает необходимым их удаление и замену; это может произойти с более сложными конструкциями ИОЛ, поскольку ожидания пациента могут не совпадать с компромиссами, присущими этим конструкциям, или они могут быть не в состоянии учесть разницу в фокусировке монофокальных линз на расстоянии и вблизи. [33] Пациенту не следует заниматься контактными, экстремальными видами спорта или аналогичными видами деятельности до тех пор, пока это не будет разрешено глазным хирургом. [89]
После полного выздоровления острота зрения зависит от основного состояния глаза, выбора ИОЛ и любых отдаленных осложнений, связанных с операцией. Более 90% операций успешно восстанавливают нормальное зрение с низким уровнем осложнений. [90] Всемирная организация здравоохранения (ВОЗ) рекомендует, чтобы по крайней мере 80% глаз после операции имели остроту зрения от 6/6 до 6/18 (от 20/20 до 20/60), что считается достаточно хорошим показателем остроты зрения. исход; ожидается, что этот процент достигнет не менее 90% при наилучшей коррекции. Острота зрения от 6/18 до 6/60 (от 20/60 до 20/200) считается пограничной, тогда как значение ниже 6/60 (20/200) считается плохим. Пограничные или плохие результаты по зрению обычно зависят от предоперационных состояний, таких как глаукома, макулярная болезнь и диабетическая ретинопатия . [91]
Результаты рефракции с использованием формул расчета мощности, основанных на предоперационных биометрических данных , оставляют людей в пределах 0,5 диоптрии от цели (соответствует остроте зрения 6/7,5 (20/25) при нацеливании на расстояние) в 55% случаев и в пределах одной диоптрии (коррелирует с 6/12 (20/40) при прицеливании на расстояние) в 85% случаев. Развитие технологии интраоперационного волнового фронта продемонстрировало, что расчеты мощности обеспечивают улучшенные результаты, обеспечивая у 80% пациентов точность в пределах 0,5 диоптрий (6/7,5 (20/25) или лучше). [37]
Десятилетнее проспективное исследование рефракционных результатов, проведенное Службой хирургии катаракты Национальной службы здравоохранения Великобритании (NHS) с 2006 по 2016 год, показало среднюю разницу между целевой и конечной рефракцией -0,07 диоптрий со стандартным отклонением 0,67 и средним значением . абсолютная погрешность 0,50 диоптрии. 88,76% находились в пределах одной диоптрии целевой рефракции и 62,36% - в пределах 0,50 диоптрии. [92]
Согласно исследованию 2009 года, проведенному в Швеции, факторы, влияющие на прогнозируемую ошибку рефракции, включали пол, остроту зрения до операции и глаукому, а также другие заболевания глаз. Операция на втором глазу, дегенерация желтого пятна, возраст и диабет не повлияли на прогнозируемый результат. Ошибка прогнозирования со временем уменьшалась, что, вероятно, связано с использованием усовершенствованного оборудования и методов, включая более точную биометрию . [93] Американское исследование 2013 года, в котором приняли участие почти два миллиона пациентов, перенесших двустороннюю операцию по удалению катаракты, показало, что немедленная последовательная двусторонняя операция по удалению катаракты статистически связана с худшими визуальными результатами, чем отсроченная последовательная двусторонняя операция по удалению катаракты; однако разница была небольшой и могла не иметь клинического значения. [94]
Существует тенденция к незначительному изменению послеоперационной рефракции в течение нескольких лет. Небольшое общее миопическое смещение было зарегистрировано в 33,6%, а небольшое гиперметропическое смещение — в 45,2% глаз, а у остальных 21,2% в исследовании не было зарегистрировано никаких изменений. Большинство изменений произошло в течение первого года после операции. [95]
Факоэмульсификация через коаксиальный разрез [Примечание 14] может быть связана с меньшим астигматизмом, чем в среднем при бимануальных разрезах, [Примечание 15] , но разница оказалась небольшой, а доказательства статистически неопределенными. [96] [97]

Хирургия катаракты имеет долгую историю в Европе, Азии и Африке. Кушинг был оригинальной формой хирургии катаракты и использовался с древности. Его до сих пор иногда можно встретить в традиционной медицине в некоторых частях Африки и Азии. В 1753 году Сэмюэл Шарп выполнил первое зарегистрированное хирургическое удаление всего хрусталика и капсулы хрусталика, что эквивалентно внутрикапсулярной экстракции катаракты. Хрусталик извлекали из глаза через лимбальный разрез. [98]
В 1884 году Карл Коллер стал первым хирургом, который применил раствор кокаина к роговице в качестве местного анестетика. [99] [100] К началу 20-го века стандартной хирургической процедурой была интракапсулярная экстракция катаракты (ICCE). [7] В 1949 году Гарольд Ридли представил концепцию имплантации интраокулярной линзы (ИОЛ), которая сделала зрительную реабилитацию после операции по удалению катаракты более эффективным, действенным и комфортным процессом. [98]
Внутрикапсулярная криоэкстракция была излюбленной формой экстракции катаракты с конца 1960-х до начала 1980-х годов с использованием наконечника зонда , охлаждаемого жидким азотом, для примораживания инкапсулированной линзы к зонду. [17] [15] [101] В 1967 году Чарльз Кельман представил факоэмульсификацию , при которой используется ультразвуковая энергия для эмульгирования ядра хрусталика и удаления катаракты путем аспирации без большого разреза. Этот метод хирургии уменьшил необходимость длительного пребывания в больнице и сделал амбулаторное хирургическое вмешательство стандартом. [102] Офтальмологические вискохирургические устройства (OVD), которые были представлены в 1972 году, облегчают процедуру и повышают общую безопасность, особенно факоэмульсификации, поддерживая форму глаза при пониженном давлении и защищая внутренние ткани глаза, не мешая операция. [98]
В начале 1980-х годов Даниэль Арон-Роза и его коллеги представили лазер на иттрий-алюминиевом гранате с примесью неодима (лазер Nd:YAG) для задней капсулотомии. [7] В 1985 году Томас Маццокко разработал и имплантировал первую складную ИОЛ, а Грэм Барретт и его коллеги впервые начали использовать складные линзы из силикона, акрила и гидрогеля. [7] В 1987 году М. Блюменталь и Ж. Моисеев описали использование уменьшенного размера разреза при ВОДМ. Они использовали прямой склеральный туннельный разрез длиной 6,5–7 мм (0,26–0,28 дюйма) на расстоянии 2 мм (0,079 дюйма) позади лимба с двумя боковыми портами и фиксатором передней камеры. [59] В 1989 году M. McFarland представил архитектуру самозаживляющегося разреза, а в 1990 году SLPallin описал разрез в форме шеврона, который минимизировал риск индуцированного астигматизма. [59]
«Видение 2020: Право на зрение» , глобальная инициатива Международного агентства по предотвращению слепоты (IAPB), была направлена на сокращение или устранение основных причин предупреждаемой слепоты во всем мире к 2020 году. Программы, учрежденные в рамках «Видения 2020», способствовали планированию и разработке. и реализация устойчивых национальных программ по уходу за глазами, включая техническую поддержку и пропаганду. [103] IAPB и ВОЗ запустили программу 18 февраля 1999 г. [104] [105]
Инициативе «Видение 2020» удалось внести предотвратимую слепоту в глобальную повестку дня в области здравоохранения. Причины не были устранены, но в их распространении произошли существенные изменения, которые объясняют глобальными демографическими сдвигами. Остающиеся проблемы в лечении предупреждаемой слепоты включают численность населения, гендерное неравенство в доступе к офтальмологической помощи и наличие профессиональной рабочей силы. [105]
Доступ к хирургии катаракты сильно различается в зависимости от страны и региона. Даже в развитых странах доступность может значительно различаться между сельскими и более густонаселенными районами.
Глобальная ситуация со здоровьем катаракты улучшается, но этот прогресс не уменьшил потребность в хирургии катаракты, которая все еще неадекватна во многих частях мира. Пожилые люди, женщины и более низкий социально-экономический статус связаны с более высоким количеством нелеченых катаракт. [106]
Катаракта имеет наиболее неравномерное глобальное распределение неинфекционных глазных заболеваний, при этом бремя катаракты более сконцентрировано в странах с более низким социально-экономическим статусом. Слепота также коррелирует с нехваткой офтальмологов, а плотность офтальмологов коррелирует с более высоким национальным доходом. В странах с высоким уровнем дохода насчитывалось в среднем 76,2 офтальмологов, а в странах с низким уровнем дохода — в среднем 3,7 офтальмологов на миллион жителей. Страны с самым высоким социально-экономическим уровнем, как правило, имеют лучшие результаты операций по удалению катаракты. В странах с низкими доходами также, как правило, отсутствуют адекватные условия для подготовки хирургов. [106]
В 2016 году в государствах-членах ЕС было сделано около 4,5 миллионов операций по удалению катаракты. Частота операций в целом варьировалась от 12 000 до 4 000 на миллион жителей. Самый высокий показатель был в Португалии - 14 000 на миллион, а самый низкий - в Ирландии и Словакии - 2 000 на миллион. Цифры не совсем сопоставимы, поскольку в некоторых странах в подсчеты включены только операции в больницах. В период с 2011 по 2016 год доля амбулаторных операций увеличилась почти во всех государствах ЕС [107].
По оценкам, распределение офтальмологов в Азии колеблется от более чем 114 на миллион населения в Японии до ни одного в Микронезии .В Южной Азии самая высокая в мире стандартизированная по возрасту распространенность нарушений зрения от умеренной до тяжелой степени (17,5%) и легких нарушений зрения (12,2%). Катаракта традиционно была основной причиной слепоты в менее развитых странах региона, и, несмотря на улучшение объема и качества операций по удалению катаракты, уровень хирургических операций в некоторых из этих стран остается низким. [108]
Катаракта распространена в Китае ; по состоянию на 2022 год их предполагаемая общая распространенность среди китайцев старше 50 лет составляла 27,45%. Общий уровень охвата операциями по удалению катаракты составил 9,19%. Распространенность катаракты и хирургическое вмешательство по поводу катаракты также существенно различаются в зависимости от региона. [109]
Уровень хирургического лечения катаракты в Индии вырос с чуть более 700 операций на миллион человек в год в 1981 году до 6000 на миллион человек в год в 2011 году, приближаясь таким образом к предполагаемой потребности в 8000-8700 операций на миллион человек в год, необходимой для устранения катаракты. слепота в стране. Рост показателя был частично связан с такими факторами, как повышение эффективности за счет совершенствования хирургических методов, применения дневной хирургии, улучшения дизайна операционной и эффективной командной работы с достаточным количеством персонала. [110]

Катаракта является основной причиной слепоты в Африке и затрагивает примерно половину из примерно семи миллионов слепых людей на континенте, и ожидается, что это число будет увеличиваться с ростом населения примерно на 600 000 человек в год. По оценкам, по состоянию на 2005 год количество операций по удалению катаракты составляло около 500 операций на миллион человек в год. Достигнут прогресс в сборе информации об эпидемиологии , распространении и влиянии катаракты на африканском континенте, но остаются серьезные проблемы и барьеры, ограничивающие дальнейший доступ к надежным данным. [111]
Эти барьеры связаны с осведомленностью, принятием и стоимостью; в некоторых исследованиях также сообщалось, что динамика сообщества и семьи является обескураживающим фактором. Большинство исследований, проведенных на местном уровне, показали, что частота операций по удалению катаракты была ниже у женщин. Более высокий охват хирургией катаракты, обнаруженный в некоторых местах в Южной Африке , Ливии и Кении , позволяет предположить, что многие препятствия на пути к хирургическому вмешательству можно преодолеть. [112]
По данным Международного агентства по предотвращению слепоты , в некоторых странах Африки к югу от Сахары на миллион человек приходится около одного офтальмолога, а Национальный центр биотехнологической информации указал процент взрослых старше 50 лет в западных странах Африки к югу от Сахары, у которых Развитая слепота, вызванная катарактой, составляет около 6% — самый высокий показатель в мире. [113]
Математическая модель, использующая данные обследования в странах Африки к югу от Сахары, показала, что заболеваемость катарактой значительно варьируется по всему континенту, при этом частота необходимых хирургических вмешательств для поддержания уровня остроты зрения 6/18 (20/60) варьируется от примерно 1200 до примерно 4500. операций в год на миллион человек в зависимости от района. Такие различия могут быть связаны с генетическими или культурными различиями, а также с ожидаемой продолжительностью жизни . [114]
.jpg/440px-SP_faz_multirão_de_catarata_para_operar_6_mil._(25839494537).jpg)
Четырехлетнее лонгитюдное исследование 19 стран Латинской Америки, опубликованное в 2010 году, показало, что за этот период в большинстве стран увеличилось количество хирургических операций, причем рост составил до 186%, но все еще не удалось обеспечить адекватный хирургический охват. Исследование также показало значительную корреляцию между валовым национальным доходом на душу населения и уровнем операций по удалению катаракты в участвующих странах. [115]
В исследовании, опубликованном в 2014 году, было обнаружено, что средневзвешенная частота региональных операций по удалению катаракты увеличилась на 70% с 2005 по 2012 год, увеличившись с 1562 до 2672 операций по удалению катаракты на миллион жителей. Средневзвешенное число офтальмологов на миллион жителей в регионе составило примерно 62. Охват хирургией катаракты широко варьировался в Латинской Америке: от 15% в Сальвадоре до 77% в Уругвае . Среди препятствий были названы стоимость операции и недостаточная осведомленность о доступном хирургическом лечении. Число доступных офтальмологов оказалось достаточным, но количество тех, кто практиковал глазную хирургию, было неизвестно. [116]
Исследование 2009 года показало, что распространенность катарактальной слепоты среди людей 50 лет и старше колеблется от 0,5% в Буэнос-Айресе до 2,3% в некоторых частях Гватемалы . Плохое зрение из-за катаракты варьировалось от 0,9% в Буэнос-Айресе до 10,7% в некоторых частях Перу . Охват хирургическими операциями по удалению катаракты варьировался от хорошего в некоторых частях Бразилии до плохого в Парагвае , Перу и Гватемале. Результаты остроты зрения после операции по удалению катаракты были близки к рекомендациям ВОЗ в Буэнос-Айресе, где более 80% послеоперационных глаз имели остроту зрения 6/18 (20/60) или выше, но колебались от 60% до 79% в в большинстве других регионов и составляла менее 60% в Гватемале и Перу. [117]
По оценкам, в 2020 году насчитывалось 43,3 миллиона слепых и 295 миллионов человек с умеренными и тяжелыми нарушениями зрения (MSVI), 55% из которых составляли женщины. Стандартизированная по возрасту глобальная распространенность слепоты снизилась на 28,5% в период с 1990 по 2020 год, но стандартизированная по возрасту распространенность МСВИ увеличилась на 2,5%. Катаракта оставалась ведущей причиной слепоты в мире в 2020 году. [105]
Катаракта ухудшает зрение и снижает качество жизни. Улучшение зрения помогает в повседневной деятельности, включая производительность труда и образование. Операция по удалению катаракты снижает риск падений и слабоумия. Оно может предотвратить инвалидность и является очень экономически эффективным, поэтому оно приносит большие социально-экономические выгоды, но спрос велик, а затраты остаются большим финансовым бременем для систем общественного здравоохранения. [106]
Стоимость операции по удалению катаракты зависит от типа процедуры, проводится ли она в частном порядке или в государственной больнице, проводится ли она амбулаторно (дневной уход) или в стационаре, а также от экономического положения людей в стране. область, край. Из-за высокой стоимости оборудования факоэмульсификация обычно дороже, чем ECCE и MSICS. [6]
Исследование 2021 года показало, что периоперационные процедуры до и после операции значительно различаются у разных хирургов и учреждений, что предполагает возможность больших объемов ненужных расходов во всем мире. Стандартизированные передовые методы периоперационных процедур могут повысить безопасность пациентов и потенциально снизить ненужные затраты и ненужные диагностические процедуры. [118]
Возможное в большинстве случаев восстановление функционального зрения или улучшение зрения имеет большой социальный и экономический эффект; пациенты могут иметь возможность вернуться к оплачиваемой работе или продолжить свою предыдущую работу и не могут стать зависимыми от поддержки со стороны своей семьи или общества в целом. Исследования показывают устойчивое улучшение качества жизни, финансового положения, физического и психического благополучия. Операция по удалению катаракты является одним из наиболее экономически эффективных медицинских вмешательств, поскольку ее экономическая выгода значительно превышает стоимость лечения. [119] [120]
По оценкам Доклада о состоянии здравоохранения в мире за 1998 год, 19,34 миллиона человек были двусторонне слепыми из-за возрастной катаракты, и катаракта была причиной 43% всех случаев слепоты. Ожидалось, что это число и доля увеличится из-за роста населения, а также увеличения продолжительности жизни примерно вдвое, что приведет к увеличению числа людей старше 60 лет. По оценкам, глобальный рост слепоты из-за катаракты составляет не менее пяти миллионов в год; Для целей планирования используется показатель 1000 новых случаев на миллион населения в год. Средние результаты операций по удалению катаракты улучшаются, следовательно, операция показана на более ранней стадии прогрессирования катаракты, что увеличивает число операбельных случаев. Чтобы сократить отставание больных, необходимо оперировать больше людей в год, чем только новых случаев. [121]
По состоянию на 1998 год уровень операций в экономически развитых странах составлял от 4000 до 6000 на миллион населения в год, что было достаточно для удовлетворения спроса. Индия увеличила количество операций по удалению катаракты (CSR) до более чем 3000, но этого не было сочтено достаточным для сокращения отставания. В странах Латинской Америки и Азии со средним уровнем дохода уровень КСО составляет от 500 до 2000 на миллион в год, тогда как в Китае, большинстве стран Африки и бедных странах Азии этот показатель составляет менее 500. В Индии и Юго-Восточной Азии этот показатель требует угнаться за приростом — не менее 3000 на миллион населения в год; в Африке и других частях мира с меньшим процентом пожилых людей в краткосрочной перспективе может быть достаточно показателя в 2000 человек. [121]
Помимо прямых затрат, сопутствующие хирургические осложнения могут потребовать дальнейшего вмешательства. В странах с высоким уровнем дохода экологические издержки также имеют тенденцию быть выше. По оценкам, стоимость операции по факоэмульсификации в больнице Великобритании более чем в 20 раз превышает стоимость эквивалентной операции в индийской больнице. Некоторые из ненужных затрат могут быть связаны с нормативными требованиями, которые основаны на предполагаемой безопасности, а не на фактической безопасности. [106] [122]
_PHIL_4284_lores.jpg/440px-Cataracts_due_to_Congenital_Rubella_Syndrome_(CRS)_PHIL_4284_lores.jpg)
В целом, удаление плотной катаракты у детей раннего возраста является более актуальным из-за риска развития амблиопии . Для оптимального зрительного развития новорожденных и детей раннего возраста визуально значимую одностороннюю врожденную катаракту следует выявлять и удалять до достижения ребенком возраста шести недель, тогда как визуально значимую двустороннюю врожденную катаракту следует удалять до достижения 10-недельного возраста. [3] Врожденные катаракты, которые слишком малы, чтобы повлиять на зрение, не удаляются и не лечатся, но могут находиться под наблюдением офтальмолога на протяжении всей жизни пациента. Обычно пациенты с небольшой врожденной катарактой, не повреждающей зрение, заболевают в более позднем возрасте, хотя на это могут уйти десятилетия. [123]
По состоянию на 2015 год [обновлять]стандартом медицинской помощи при педиатрической хирургии катаракты у детей старше двух лет является первичная имплантация задней интраокулярной линзы (ИОЛ). Считается, что первичная имплантация ИОЛ в возрасте до семи месяцев не имеет преимуществ перед афакией. [124] Согласно исследованию 2015 года, первичную имплантацию ИОЛ в возрастных группах от семи месяцев до двух лет следует рассматривать у детей, которым требуется операция по удалению катаракты. [124] Исследование возможности регенерации детских хрусталиков из эпителиальных клеток хрусталика показало интересные результаты в небольшом исследовании, опубликованном в 2016 году. [125] [126]
У большинства пациентов имеется двусторонняя катаракта; Хотя операция на одном глазу может восстановить функциональное зрение, операция на втором глазу имеет много преимуществ, поэтому большинство пациентов оперируют на каждом глазу в отдельные дни. Операция на обоих глазах в один и тот же день в виде отдельных процедур известна как немедленно последовательная двусторонняя хирургия катаракты; это может уменьшить количество посещений больниц, тем самым снижая риск заражения во время эпидемии . Непосредственная последовательная двусторонняя хирургия катаракты также обеспечивает значительную экономию средств и более быструю зрительную реабилитацию и нейроадаптацию. [Примечание 16] Другим показанием является значительная катаракта на обоих глазах у пациентов, для которых два курса анестезии и хирургическое вмешательство не подходят. Риск одновременных двусторонних осложнений низкий. [127] [128]
Операция по удалению катаракты у мелких животных, таких как собаки и кошки, представляет собой рутинную офтальмологическую процедуру с вероятностью успеха около 90% и обычно лучше подходит для глаз с относительно недавним развитием катаракты. Наличие других глазных проблем может снизить вероятность успеха. Процедуры аналогичны процедурам для людей. Вероятно, будет использоваться общая анестезия [129] , но при хирургии катаракты у собак также применялись субтеноновые инъекции и протокол нейромышечных блокад низкими дозами . [130]
{{cite journal}}: CS1 maint: несколько имен: список авторов ( ссылка ){{cite journal}}: CS1 maint: DOI неактивен по состоянию на февраль 2024 г. ( ссылка ){{cite journal}}: CS1 maint: DOI неактивен по состоянию на январь 2024 г. ( ссылка )