
Младенческая смертность — это смерть младенца до достижения им первого дня рождения. [1] Распространенность младенческой смертности в популяции можно описать с помощью коэффициента младенческой смертности ( КМС ), который представляет собой число смертей младенцев в возрасте до одного года на 1000 живорождений. [1] Аналогичным образом, коэффициент детской смертности , также известный как коэффициент смертности детей в возрасте до пяти лет, сравнивает коэффициент смертности детей в возрасте до пяти лет. [2]
В 2013 году основной причиной детской смертности в Соединенных Штатах были врожденные дефекты. [3] Другими основными причинами детской смертности являются асфиксия при рождении , пневмония , неонатальная инфекция , диарея , малярия , корь , недоедание , [4] врожденные пороки развития, осложнения при срочных родах, такие как аномальное предлежание плода, выпадение пуповины или затяжные роды . [5] Одной из наиболее распространенных предотвратимых причин детской смертности является курение во время беременности. [6] Отсутствие дородового ухода, употребление алкоголя во время беременности и употребление наркотиков также вызывают осложнения, которые могут привести к детской смертности. [7] [ неудачная проверка ] На уровень детской смертности влияют многие ситуативные факторы, такие как уровень образования беременной женщины, экологические условия, политическая инфраструктура и уровень медицинской поддержки. [8] Улучшение санитарии , доступ к чистой питьевой воде, иммунизация против инфекционных заболеваний и другие меры общественного здравоохранения могут помочь снизить уровень детской смертности.
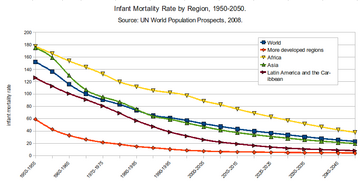
В 1990 году во всем мире умерло 8,8 миллионов младенцев в возрасте до одного года [9] из 12,6 миллионов случаев смерти детей в возрасте до пяти лет. [10] Более 60% случаев смерти детей в возрасте до пяти лет считаются предотвратимыми с помощью недорогих мер, таких как непрерывное грудное вскармливание , вакцинация и улучшение питания. [11] Глобальный уровень смертности детей в возрасте до пяти лет в 1950 году составлял 22,5%, а в 2015 году снизился до 4,5%. [10] За тот же период уровень младенческой смертности снизился с 65 смертей на 1000 живорождений до 29 смертей на 1000. [12] Во всем мире 5,4 миллиона детей умерли до своего пятого дня рождения в 2017 году; [13] к 2021 году это число сократилось до 5 миллионов детей. [14]
Уровень детской смертности (а не уровень младенческой смертности) был показателем, используемым для мониторинга прогресса в достижении Четвертой цели Целей развития тысячелетия Организации Объединенных Наций на 2015 год. Сокращение детской смертности было установлено в качестве целевого показателя в Целях устойчивого развития — Цель номер 3: Обеспечение здоровой жизни и содействие благополучию для всех в любом возрасте. [15] По состоянию на январь 2022 года [update]анализ 200 стран показал, что 133 уже достигли цели ЦУР, а 13 других имеют тенденцию к достижению цели к 2030 году. [16] Во всем мире уровень младенческой смертности (КМС) резко колеблется, и, по данным Biotechnology and Health Sciences, образование и ожидаемая продолжительность жизни в стране являются ведущими показателями КМС. [17] Это исследование проводилось в 135 странах в течение 11 лет, при этом на африканском континенте наблюдался самый высокий уровень младенческой смертности среди всех изученных регионов — 68 смертей на 1000 живорождений. [17]
Коэффициент младенческой смертности (КМС) — это число смертей на 1000 живорождений детей в возрасте до одного года. Коэффициент для данного региона — это число детей, умерших в возрасте до одного года, деленное на число живорождений в течение года, умноженное на 1000. [18]
Формы младенческой смертности:
Причины младенческой смертности или прямые причины смерти отличаются от вкладов в IMR, поскольку способствующие факторы повышают риск смерти, но не вызывают смерть напрямую. [20] Экологические и социальные барьеры, которые препятствуют доступу к основным медицинским ресурсам, способствуют повышению уровня младенческой смертности, 86% младенческих смертей вызваны инфекциями , преждевременными родами , осложнениями во время родов, перинатальной асфиксией и родовыми травмами. Многие из этих распространенных причин можно предотвратить с помощью недорогих мер. [18] Хотя 99% младенческих смертей происходит в развивающихся странах, наибольшее процентное снижение младенческой смертности происходит в странах, где уже низкие показатели младенческой смертности. [18] [21] В Соединенных Штатах основным источником риска младенческой смертности является вес младенца при рождении, при этом более низкий вес при рождении увеличивает риск; [22] причины низкого веса при рождении включают социально-экономические, психологические, поведенческие и экологические факторы. [23]
Существует три основные причины детской смертности: состояния, связанные с преждевременными родами , врожденные аномалии и СВДС (синдром внезапной детской смерти). [24] В Северной Каролине в период с 1980 по 1984 год 37,5% случаев детской смертности были вызваны недоношенностью, врожденные аномалии составили 17,4%, а СВДС — 12,9%. [24]
Преждевременные роды (ПРТ) определяются как рождение до гестационного возраста 37 недель, в отличие от срочных родов на 40 неделе. Это может быть далее подразделено различными способами, одним из которых является: «умеренно преждевременные (32–36 недель), очень преждевременные (28–31 неделя) и крайне преждевременные (<28 недель)». [25] Более низкий гестационный возраст увеличивает риск детской смертности. [26]
В период с 1990 по 2010 год недоношенность была второй ведущей причиной смертности новорожденных и детей в возрасте до пяти лет в мире. [27] Общий уровень смертности от преждевременных родов в 2010 году составил 11,1% (15 миллионов смертей) во всем мире и был самым высоким в странах с низким и средним уровнем дохода в странах Африки к югу от Сахары и Южной Азии (60% всех преждевременных родов), по сравнению со странами с высоким уровнем дохода в Европе или Соединенных Штатах. [27] [ неудачная проверка ] Страны с низким уровнем дохода также имеют ограниченные ресурсы для удовлетворения потребностей недоношенных детей, что увеличивает риск детской смертности. Уровень выживаемости в этих странах для детей, родившихся до 28 недель беременности, составляет 10% по сравнению с 90% уровнем выживаемости в странах с высоким уровнем дохода. [28] В Соединенных Штатах в период с 1980 по 2000 год наблюдалось снижение общего числа случаев детской смертности, несмотря на значительное увеличение преждевременных родов. [29]
На основании различных клинических проявлений выделяют три основные подгруппы преждевременных родов: те, которые происходят из-за спонтанных преждевременных родов, те, которые происходят из-за спонтанного разрыва плодных оболочек ( амниотического мешка ), и те, которые вызваны медицинскими причинами. [30] Оба спонтанных фактора рассматриваются как результат схожих причин; следовательно, остаются две основные классификации: спонтанные и вызванные медицинскими причинами. [31] Риск спонтанных преждевременных родов увеличивается при «экстремальном возрасте матери (как молодой, так и пожилой), коротких интервалах между беременностями, многоплодной беременности, вспомогательных репродуктивных технологиях, предшествующих преждевременных родах, семейном анамнезе, злоупотреблении психоактивными веществами, курении сигарет, низком социально-экономическом статусе матери, позднем или отсутствующем дородовом уходе, низком весе матери до беременности, бактериальном вагинозе , заболеваниях пародонта и плохом наборе веса во время беременности». [32] Преждевременные роды, вызванные медицинскими причинами, часто проводятся, когда продолжающаяся беременность представляет значительные риски для беременной матери или плода; наиболее распространенными причинами являются преэклампсия , диабет, материнские заболевания, дистресс плода или проблемы развития. [25] Несмотря на эти факторы риска, основные причины преждевременной детской смерти часто неизвестны, и примерно 65% всех случаев не связаны с каким-либо известным фактором риска. [26]
Детская смертность, вызванная преждевременными родами, в основном объясняется незрелостью развития, которая влияет на множество систем органов в организме младенца. [33] Основные затронутые системы организма включают дыхательную систему, что может привести к гипоплазии легких , респираторному дистресс-синдрому , бронхолегочной дисплазии (хроническому заболеванию легких) и апноэ . [33] Другие системы организма, которые полностью развиваются на более позднем гестационном этапе, включают желудочно-кишечную систему , кожу, иммунную систему , сердечно-сосудистую систему и гематологическую систему . [33] Недостаточное развитие этих систем увеличивает риск детской смертности. [ необходима ссылка ]
Понимание биологических причин и предикторов PTB важно для выявления и предотвращения преждевременных родов и детской смертности. Хотя точные механизмы, ответственные за индукцию преждевременных родов, часто неизвестны, многие из основных факторов риска связаны с воспалением. Примерно «80% преждевременных родов, которые происходят при <1000 г или на <28–30 неделях беременности», связаны с воспалением. [ необходима цитата ] Было показано, что биомаркеры воспаления, включая С-реактивный белок , ферритин , различные интерлейкины , хемокины , цитокины , дефензины и бактерии , связаны с повышенным риском инфекции или преждевременных родов, связанных с воспалением. Биологические жидкости использовались для анализа этих маркеров в надежде понять патологию преждевременных родов, но они не всегда полезны, если не получены в соответствующие гестационные сроки. Например, такие биомаркеры, как фибронектин, являются точными предикторами преждевременных родов на сроке более 24 недель беременности, но имеют плохую прогностическую ценность до этого срока. [34] Кроме того, понимание рисков, связанных с различными сроками беременности, является полезным фактором определения смертности, связанной с гестационным возрастом. [29]
Синдром внезапной детской смерти (СВДС) определяется как внезапная смерть младенца в возрасте до одного года без какой-либо причины, выявленной после тщательного расследования. СВДС чаще встречается в западных странах. [35] Центры по контролю и профилактике заболеваний США сообщают , что СВДС является основной причиной смерти младенцев в возрасте от одного месяца до одного года жизни. [36] Несмотря на то, что исследователи не уверены в том, что вызывает СВДС, они обнаружили, что укладывание младенцев спать на спину, а не на живот, снижает риск. Такие кампании, как Back to Sleep , использовали это исследование, чтобы снизить уровень смертности от СВДС на 50%. [37] Хотя точная причина неизвестна, «модель тройного риска» представляет три фактора, которые вместе могут способствовать СВДС: курение во время беременности, возраст младенца и стресс от таких условий, как сон на животе, совместный сон , перегрев и закрытие лица или головы. [35] В начале 1990-х годов утверждалось, что иммунизация может способствовать повышению риска СВДС; однако более поздние исследования подтверждают идею о том, что вакцинация снижает риск СВДС. [38]
В Соединенных Штатах около 3500 случаев смерти младенцев связаны со сном, в эту категорию входит СВДС. [39] Чтобы сократить количество случаев смерти младенцев, связанных со сном, Американская академия педиатрии рекомендует обеспечить младенцев безопасными условиями для сна, грудным вскармливанием и иммунизацией в соответствии с рекомендуемым графиком иммунизации . Они рекомендуют не использовать соску- пустышку и избегать воздействия дыма, алкоголя и запрещенных наркотиков во время и после беременности. [39]
Врожденные пороки развития присутствуют при рождении и включают такие состояния, как расщелина губы и неба, синдром Дауна и пороки сердца. Некоторые врожденные пороки развития могут быть более вероятными, когда мать употребляет алкоголь, но они также могут быть вызваны генетикой или неизвестными факторами. [40] Врожденные пороки развития оказали значительное влияние на детскую смертность, но недоедание и инфекционные заболевания остаются основными причинами смерти в менее развитых странах. Например, в странах Карибского бассейна и Латинской Америки в 1980-х годах врожденные пороки развития составляли всего 5% младенческих смертей, в то время как недоедание и инфекционные заболевания составляли от 7% до 27% младенческих смертей. [41] В более развитых странах, таких как Соединенные Штаты, наблюдался рост детской смертности из-за врожденных пороков развития, в основном проблем с сердцем и центральной нервной системой. В 20 веке наблюдалось снижение количества смертей младенцев от сердечных заболеваний, с 1979 по 1997 год снижение составило 39%. [42]
Причины детской смертности и смертей, связанных с заболеваниями, включают: низкую массу тела при рождении, синдром внезапной детской смерти , недоедание, врожденные пороки развития, инфекционные заболевания и низкий уровень доходов на здравоохранение, включая забытые тропические болезни .
Американская академия педиатрии рекомендует, чтобы младенцы нуждались в нескольких дозах вакцин, таких как вакцина против дифтерии, столбняка и коклюша , вакцина против гемофильной инфекции типа b (Hib) , вакцина против гепатита B (HepB) , инактивированная вакцина против полиомиелита (IPV) и пневмококковая вакцина (PCV). Исследования, проведенные Комитетом по проверке безопасности иммунизации Института медицины, пришли к выводу, что нет никакой связи между этими вакцинами и риском СВДС у младенцев. [43] : 77–78
Низкий вес при рождении составляет 60–80% детской смертности в развивающихся странах. В журнале New England Journal of Medicine говорится, что «самые низкие показатели смертности наблюдаются среди младенцев весом от 3000 до 3500 г (от 6,6 до 7,7 фунта). Для младенцев, рожденных весом 2500 г (5,5 фунта) или меньше, уровень смертности быстро увеличивается с уменьшением веса, и большинство младенцев весом 1000 г (2,2 фунта) или меньше умирают. По сравнению с младенцами с нормальным весом при рождении, дети с низким весом при рождении почти в 40 раз чаще умирают в неонатальном периоде; для младенцев с очень низким весом при рождении относительный риск неонатальной смерти почти в 200 раз выше». [ Эта цитата нуждается в цитировании ] Детская смертность из-за низкого веса при рождении обычно является прямой причиной, вытекающей из других медицинских осложнений, таких как преждевременные роды, плохое питание матери, отсутствие дородового ухода , материнские болезни во время беременности и негигиеничные условия в доме. [18] Вес при рождении и продолжительность беременности являются двумя наиболее важными предикторами шансов младенца на выживание и его общего здоровья. [44]
По данным New England Journal of Medicine , «за последние два десятилетия уровень детской смертности (смертность в возрасте до одного года на тысячу живорождений) в Соединенных Штатах резко снизился». [ Эта цитата нуждается в цитате ] Уровень низкой массы тела при рождении среди афроамериканцев остается в два раза выше, чем у белых людей. Низкая масса тела при рождении, основная причина детской смертности, может быть предотвращена эффективными программами по предотвращению низкой массы тела при рождении, которые представляют собой сочетание здравоохранения, образования, окружающей среды, психической модификации, [ уточнить ] и государственной политики. [45] Преждевременные роды являются основной причиной смерти новорожденных во всем мире. [46] Несмотря на то, что в Америке более высокий уровень выживаемости недоношенных детей, процент американцев, которые рожают преждевременно, сопоставим с таковыми в развивающихся странах. Причины этого включают подростковую беременность , рост беременности после 35 лет, рост использования экстракорпорального оплодотворения (что увеличивает риск многоплодных родов), ожирение и диабет. Кроме того, беременные женщины, не имеющие доступа к медицинской помощи, реже посещают врача, что повышает риск преждевременных родов. [47]
Недоедание или недоедание определяется как недостаточное потребление питательных веществ, таких как белки и витамины, что отрицательно влияет на рост, энергию и развитие людей во всем мире. [48] Это особенно распространено во время беременности и среди младенцев и детей в возрасте до 5 лет, которые живут в развивающихся странах в более бедных регионах Африки, Азии и Латинской Америки. [49] Дети особенно уязвимы, поскольку у них еще не полностью развилась сильная иммунная система , и они зависят от своих родителей, которые обеспечивают необходимое питание и потребление питательных веществ. По оценкам, около 3,5 миллионов детей умирают каждый год в результате детского или материнского недоедания, при этом задержка роста , низкая масса тела и низкая масса тела при рождении составляют около 2,2 миллиона связанных с этим смертей. [50] Социально-экономические и экологические факторы способствуют недоеданию, равно как и пол, местоположение и культурные практики, связанные с грудным вскармливанием . [51] Трудно оценить наиболее насущный фактор, поскольку они могут переплетаться и различаться в разных регионах.
Дети, страдающие от недоедания, могут иметь недостаточный вес и страдать от задержки роста или истощения . В Африке число детей с задержкой роста возросло, в то время как в Азии больше всего детей в возрасте до 5 лет, страдающих от истощения. [52] Недостаточное количество питательных веществ отрицательно влияет на физическое и когнитивное развитие, увеличивая восприимчивость к серьезным проблемам со здоровьем. Дефицит микроэлементов связан с анемией , усталостью, слепотой , зобом , плохим развитием мозга и смертью. [53] Недоедание также снижает способность иммунной системы бороться с инфекциями, что приводит к более высоким показателям смертности от таких болезней, как малярия, респираторные заболевания и диарея. [54]
Фолиевая кислота во время беременности является одним из способов борьбы с дефицитом железа. Несколько мер общественного здравоохранения, используемых для снижения уровня железодефицитной анемии, включают добавление йода в соль или питьевую воду и включение витамина А и поливитаминных добавок в рацион. [18] Дефицит этого витамина вызывает определенные типы анемии (низкий уровень эритроцитов в крови). [55]
Дети, рожденные в странах с низким и средним уровнем дохода в странах Африки к югу от Сахары и Южной Азии, подвержены наибольшему риску неонатальной смерти. Бактериальные инфекции кровотока, легких и мозговой оболочки ( менингит ) являются причиной 25% неонатальных смертей во всем мире. Новорожденные могут получить инфекции во время родов от бактерий, присутствующих в родовых путях, человек может не знать об инфекции, или у него может быть невылеченное воспалительное заболевание органов малого таза или заболевание, передающееся половым путем . Эти бактерии также могут перемещаться по вагинальному каналу в амниотический мешок, окружающий ребенка, вызывая внутриутробную передачу. Материнская инфекция, передающаяся через кровь, является еще одним путем бактериальной инфекции. Неонатальная инфекция более вероятна при преждевременном разрыве плодных оболочек (PROM) амниотического мешка. [56]
Семь из десяти детских смертей происходят из-за инфекционных заболеваний, таких как острая респираторная инфекция , диарея , корь и малярия . Острые респираторные инфекции, такие как пневмония , бронхит и бронхиолит, составляют 30% детских смертей; 95% случаев пневмонии происходят в развивающихся странах. Диарея является второй по величине причиной детской смертности в мире, в то время как малярия является причиной 11% детских смертей. Корь является пятой по величине причиной детской смертности. [18] [57]
Уровень младенческой смертности является одним из показателей здоровья и социальных условий нации. Его причины представляют собой совокупность ряда показателей, каждый из которых имеет свои собственные отдельные отношения друг с другом и с различными другими социальными факторами. Таким образом, IMR часто можно рассматривать как индикатор для измерения уровня социально-экономического неравенства в стране. [44] [58]
Органическое загрязнение воды является лучшим показателем детской смертности, чем расходы на здравоохранение на душу населения. Вода, загрязненная отходами жизнедеятельности животных, является домом для различных патогенов, включая множество паразитарных и микробных инфекций. [59] Районы с низким социально-экономическим статусом более подвержены неадекватной сантехнической инфраструктуре и плохо обслуживаемым объектам. [18] Климат и география часто играют роль в санитарных условиях. Например, недоступность чистой воды усугубляет плохие санитарные условия. [59]
Сжигание неэффективного топлива удваивает частоту острых респираторных инфекций у детей в возрасте до 5 лет. [18] Люди, которые живут в районах с более высоким уровнем загрязнения воздуха твердыми частицами, как правило, имеют больше проблем со здоровьем независимо от возраста. Краткосрочные и долгосрочные последствия загрязнения воздуха связаны с повышением уровня смертности, включая младенческую. Загрязнение воздуха неизменно связано с постнатальной смертностью из-за респираторных эффектов и синдрома внезапной детской смерти (СВДС). В частности, загрязнение воздуха тесно связано с СВДС в Соединенных Штатах на постнеонатальной стадии. [60] Высокая детская смертность усугубляется тем, что новорожденные являются уязвимой подгруппой, на которую влияет загрязнение воздуха. [61] Новорожденные, которые родились в таких условиях, не являются исключением, и беременные женщины, подвергающиеся ежедневному воздействию большего загрязнения воздуха, должны находиться под пристальным наблюдением врачей, в том числе после рождения ребенка. Дети, которые живут в районах с меньшим загрязнением воздуха, имеют больше шансов дожить до своего первого дня рождения, что означает, что дети, которые живут в условиях более высокого загрязнения воздуха, подвергаются большему риску детской смертности. В районах с более высоким уровнем загрязнения воздуха также выше вероятность наличия более высокой плотности населения, более высокого уровня преступности и более низкого уровня доходов, что может привести к более высокому уровню детской смертности. [62]
Ключевым загрязнителем в показателях детской смертности является оксид углерода . Угарный газ — это бесцветный, не имеющий запаха газ, который может убить, и особенно опасен для младенцев из-за их незрелой дыхательной системы. [63] Другим важным загрязнителем, который может иметь пагубные последствия для плода, является пассивное курение.
[В] 2006 году более 42 000 американцев умерли от болезней, связанных с пассивным курением, в том числе более 41 000 взрослых и почти 900 младенцев. Целых 36% младенцев, умерших от низкого веса при рождении, вызванного воздействием курения матери в утробе матери, были чернокожими, как и 28% умерших от респираторного дистресс-синдрома, 25% умерших от других респираторных заболеваний и 24% умерших от синдрома внезапной детской смерти.
— Американский журнал общественного здравоохранения
По сравнению с некурящими женщинами, рожавшими первого ребенка, женщины, выкуривавшие менее одной пачки сигарет в день, имели на 25% больший риск смертности, а те, кто выкуривал одну или более пачек в день, имели на 56% больший риск. Среди женщин, рожавших второго или более детей, курящие женщины имели на 30% большую смертность, чем некурящие.
— Американский журнал эпидемиологии
Современные исследования в Соединенных Штатах расовых различий в детской смертности предполагают связь между институционализированным расизмом и высокими показателями детской смертности среди афроамериканцев. В синтезе [ неправильном синтезе? ] этого исследования было отмечено, что «детская смертность среди афроамериканцев остается повышенной из-за социальных соглашений, которые существуют между группами, и жизненного опыта, реагирующего на результирующую динамику власти этих соглашений». [23]
Важно отметить, что показатели детской смертности не снижаются среди афроамериканцев, если их социально-экономическое положение улучшается. Паркер Домингес из Университета Южной Калифорнии [64] добился определенного прогресса в определении причин этого, утверждая, что чернокожие женщины в США более подвержены психологическому стрессу, чем женщины других рас. Стресс является ведущим фактором в начале родов, и поэтому высокий уровень стресса во время беременности может привести к преждевременным родам, которые могут оказаться фатальными для младенца. [65]
Ранняя детская травма включает физическое, сексуальное и психологическое насилие над ребенком от рождения до пяти лет. Травма в раннем детстве оказывает экстремальное воздействие на протяжении всей жизни и является значительным фактором детской смертности. Развивающиеся органы хрупкие, когда младенца трясут, бьют, душат или насилуют, воздействие оказывается экспоненциально более разрушительным, чем когда то же самое насилие происходит с полностью развитым телом. [ факт или мнение? ] Исследования показывают, что 1-2 из 100 000 детей в США ежегодно получают смертельные травмы, и разумно предположить, что эта статистика занижает фактическую смертность. [66] [67] Почти три четверти (70,6%) детских смертей в 2018 финансовом году были связаны с детьми младше 3 лет, а дети младше 1 года составили половину (49,4%) всех смертей. [66] В частности, правильная идентификация случаев смерти из-за пренебрежения является проблематичной, а дети, умершие внезапно, неожиданно или по непреднамеренным причинам, часто имеют предотвратимые факторы риска, которые по сути аналогичны факторам в семьях, где с детьми плохо обращаются. [ необходима ссылка ]
Существует прямая связь между возрастом, в котором происходит жестокое обращение или травма, и риском смерти. Чем младше ребенок, тем опаснее жестокое обращение. [68] [ не удалось проверить ]
Конфигурация семьи, [69] [70] пол ребенка, социальная изоляция, отсутствие поддержки, юный возраст матери, семейное положение, бедность , неблагоприятный детский опыт родителей и методы воспитания [71] — все это, как полагают, способствует повышению риска. [66]

Социальный класс является основным фактором детской смертности, как в прошлом, так и сегодня. В период с 1912 по 1915 год Детское бюро в Соединенных Штатах изучило данные по восьми городам и почти 23 000 живорождений. Они обнаружили, что более низкие доходы , как правило, коррелируют с более высокой детской смертностью. В случаях, когда у отца не было дохода, уровень детской смертности был на 357% выше, чем у лиц с самым высоким доходом ($1250+). [72] : 5 Различия между расами также были очевидны. У афроамериканских матерей детская смертность на 44% выше, чем в среднем; [72] однако исследования показывают, что социально-экономические факторы не полностью объясняют расовые различия в детской смертности. [23]

Хотя младенческая смертность обычно отрицательно коррелирует с ВВП, рецессия может иметь некоторые полезные краткосрочные эффекты. Исследование 2009 года в The Economist показало, что замедление экономики снижает загрязнение воздуха, что приводит к снижению уровня младенческой смертности. В конце 1970-х и начале 1980-х годов влияние рецессии на качество воздуха, по оценкам, спасло около 1300 младенцев в США. [73] Только во время глубоких рецессий младенческая смертность увеличивается. По словам Норберта Шади и Марка-Франсуа Смитца, рецессии, когда ВВП на душу населения падает на 15% или более, увеличивают IMR. [74]
Социальный класс диктует, какие медицинские услуги доступны человеку. Различия, вызванные социально-экономическими факторами, были подчеркнуты достижениями в области медицинских технологий . Развитые страны, особенно Соединенные Штаты, увидели расхождение в IMR между теми, кто живет в бедности и не может позволить себе медицинские передовые ресурсы, и теми, кто может. [58]
Развивающиеся страны с демократическими правительствами, как правило, более восприимчивы к общественному мнению, социальным движениям и группам особых интересов по таким вопросам, как детская смертность. Напротив, недемократические правительства больше интересуются корпоративными проблемами, чем проблемами здравоохранения. Демократический статус влияет на зависимость страны от ее экономического состояния через экспорт, инвестиции транснациональных корпораций и международных кредитных учреждений. [75]
Уровни социально-экономического развития и глобальной интеграции обратно пропорциональны уровню детской смертности в стране, что означает, что по мере их увеличения коэффициент младенческой смертности снижается. [18] [76] Внутреннее воздействие страны в значительной степени зависит от ее положения в мировой экономике, что оказывает неблагоприятное воздействие на выживание детей в развивающихся странах. [59] Страны могут испытывать непропорциональное воздействие торговли и стратификации в рамках глобальной системы, [77] что способствует глобальному разделению труда и искажает внутреннюю экономику развивающихся стран. Зависимость развивающихся стран может снизить темпы экономического роста, увеличить неравенство доходов на международном и внутринациональном уровнях и отрицательно повлиять на благосостояние населения страны. Коллективное сотрудничество между странами играет роль в политике развития в более бедных странах мира. [75] [ необходимо дальнейшее объяснение ]
Эти экономические факторы представляют собой проблемы для политики правительства в области общественного здравоохранения . [59] Если способность страны получать собственные доходы будет поставлена под угрозу, правительства потеряют финансирование своих программ здравоохранения, включая те, которые направлены на снижение показателей детской смертности. [75] Менее развитые страны сталкиваются с более высоким уровнем уязвимости к возможным негативным последствиям глобализации и торговли по сравнению с более развитыми странами. [59]
Даже при сильной экономике и экономическом росте (измеряемом валовым национальным продуктом страны ) достижения медицинских технологий могут ощущаться не всеми, что увеличивает социальное неравенство. [58] В Англии с 2014 по 2017 год рост детской смертности непропорционально сильно ощущался в самых бедных регионах, где ранее наблюдавшаяся тенденция к снижению была обращена вспять, и ежегодно на 100 000 живорождений приходилось дополнительно 24 случая детской смертности. [78]
Уровень детской смертности коррелирует с войной , политическими беспорядками и коррупцией в правительстве . [18] В большинстве случаев в районах, затронутых войной, будет наблюдаться значительное увеличение уровня детской смертности. Наличие войны во время планирования беременности не только является стрессом для матери и плода, но и имеет ряд пагубных последствий. [ необходима цитата ]
На показатели детской смертности в районах, охваченных войной, влияют и многие другие существенные факторы. Системы здравоохранения в развивающихся странах в разгар войны часто разрушаются, а получение основных медицинских принадлежностей и ухода становится все более затруднительным. Во время югославских войн в 1990-х годах в Боснии наблюдалось 60%-ное снижение детской иммунизации. Предотвратимые заболевания могут быстро стать эпидемиями во время войны. [79]
Многие развивающиеся страны полагаются на иностранную помощь для получения базового питания, а транспортировка помощи становится значительно более сложной во время войны. В большинстве ситуаций средний вес населения существенно снизится. [80] Будущие матери еще больше страдают от отсутствия доступа к еде и воде. Во время югославских войн в Боснии число недоношенных детей увеличилось, а средний вес при рождении снизился. [79]
В последние годы было несколько случаев систематического изнасилования как орудия войны. Женщины, которые забеременели в результате изнасилования во время войны, сталкиваются с еще более серьезными проблемами при рождении здорового ребенка. Исследования показывают, что люди, которые подвергаются сексуальному насилию до или во время беременности, с большей вероятностью сталкиваются с детской смертью. [81] [82] [83] Причины детской смертности после насилия во время беременности варьируются от физических побочных эффектов первоначальной травмы до психологических эффектов, которые приводят к плохой адаптации в обществе. [84] Многие женщины, которые забеременели в результате изнасилования в Боснии, были изолированы от своих родных городов, что делало жизнь после родов экспоненциально более сложной. [ необходима ссылка ]
Высокие показатели младенческой смертности наблюдаются в развивающихся странах, где финансовые и материальные ресурсы ограничены и где существует высокая терпимость к младенческой смертности. Есть ряд развивающихся стран, где определенные культурные ситуации, такие как предпочтение мальчиков младенцам по сравнению с девочками, являются нормой. [18] В развивающихся странах, таких как Бразилия, показатели младенческой смертности обычно не регистрируются из-за отсутствия регистрации свидетельств о смерти. [85] Другая культурная причина младенческой смертности, например, то, что происходит в Гане, заключается в том, что «помимо очевидных, таких как колеи на дорогах, существуют предрассудки против жен или новорожденных, покидающих дом». [86] Это еще больше затрудняет для беременных женщин и новорожденных получение необходимого лечения, которое им доступно.
В Соединенных Штатах культурные влияния и привычки образа жизни могут быть причиной некоторых случаев детской смертности. Примерами являются подростковая беременность , ожирение , диабет и курение . Все это возможные причины преждевременных родов, которые являются второй по величине причиной детской смертности. [47] Согласно журналу Американской медицинской ассоциации, «риск постнеонатальной смертности (от 28 до 364 дней) был самым высоким среди континентальных пуэрториканцев» по сравнению с неиспаноязычными детьми. Этнические различия сопровождаются более высокой распространенностью поведенческих факторов риска и социально-демографическими проблемами, с которыми сталкивается каждая этническая группа. [44]
Исторически сложилось так, что у мальчиков были более высокие показатели детской смертности, чем у девочек, причем разница зависела от экологических, социальных и экономических условий. В частности, мальчики биологически более уязвимы к инфекциям и состояниям, связанным с недоношенностью и развитием. До 1970 года причинами детской смертности мальчиков были инфекции и хронические дегенеративные заболевания. Однако с 1970 года мужской половой фаворитизм в некоторых культурах привел к сокращению разрыва в детской смертности между мальчиками и девочками. Кроме того, медицинские достижения привели к большему влиянию на уровень выживаемости мальчиков, чем девочек, из-за изначально высокого уровня детской смертности мальчиков. [87]
Генетические компоненты приводят к тому, что новорожденные девочки имеют биологическое преимущество, когда дело доходит до выживания в первый день рождения, по сравнению с новорожденными мальчиками, у которых меньше шансов выжить в младенчестве. Поскольку уровень детской смертности снизился во всем мире, гендерное соотношение изменилось с мужчин, находящихся в биологическом невыгодном положении, на женщин, сталкивающихся с социальным невыгодным положением. [87] В некоторых развивающихся странах существуют социальные и культурные модели, которые благоприятствуют мальчикам, а не девочкам, с точки зрения их будущего потенциала заработка. Этнический состав страны, однородный или неоднородный , может объяснить социальные установки и практику. Неоднородные уровни являются сильным предиктором детской смертности. [76] [ требуется проверка ]
Интервал между родами — это время между родами. Роды с интервалом не менее трех лет связаны с самым низким уровнем смертности. Чем больше интервал между родами, тем ниже риск осложнений при родах или младенческой, детской или материнской смертности . [19] [88] Зачатие менее чем через шесть месяцев после родов, аборта или выкидыша связано с более высокими показателями преждевременных родов и низкого веса при рождении, а также увеличивает вероятность хронического и общего недоедания. В 55 развивающихся странах 57% зарегистрированных беременностей имели интервалы между родами менее трех лет, а 26% — менее двух лет. Хотя только 20% молодых родителей сообщают о желании родить еще одного ребенка в течение двух лет, только 40% предпринимают такие шаги, как планирование семьи , чтобы достичь этого. [19]
Известно, что незапланированные беременности и интервалы между родами менее двадцати четырех месяцев коррелируют с низким весом при рождении и осложнениями при родах. Кроме того, матери, которые и так невысокого роста, как правило, рожают детей с меньшим весом, чем в среднем, тем самым увековечивая цикл недостаточного веса . [18] [19] [88]
Чтобы снизить уровень детской смертности во всем мире, врачи, правительства и неправительственные организации работали над созданием институтов, программ и политик для достижения лучших результатов в области здравоохранения. Текущие усилия сосредоточены на развитии человеческих ресурсов, укреплении систем медицинской информации, предоставлении медицинских услуг и т. д. Улучшения в таких областях направлены на усиление региональных систем здравоохранения и содействие усилиям по снижению уровня смертности.
Сокращение детской смертности возможно на любом этапе развития страны. [21] Сокращение показателей является свидетельством того, что страна развивается в области человеческих знаний, социальных институтов и физического капитала . Правительства могут снизить уровень смертности, удовлетворяя совокупную потребность в образовании (например, всеобщее начальное образование ), питании и доступе к основным услугам по охране здоровья матери и ребенка. Целенаправленная политика имеет потенциал для оказания помощи тем, кто наиболее подвержен риску детской и младенческой смертности, включая сельское, бедное и мигрантское население. [89]
Снижение вероятности рождения детей с низким весом и заболевания пневмонией может быть достигнуто за счет улучшения качества воздуха. [ требуется ссылка ] Улучшение гигиены может предотвратить детскую смертность. Домашние технологии хлорирования , фильтрации и использования солнечной дезинфекции для органического загрязнения воды могут сократить случаи диареи у детей на 48%. [18] [57] [59] Улучшения в снабжении продовольствием и санитарии , как было показано, работают для наиболее уязвимых групп населения в США, в том числе среди афроамериканцев. [58]
Содействие изменению поведения , например, мытью рук с мылом, может значительно снизить уровень детской смертности от респираторных и диарейных заболеваний. [90] По данным ЮНИСЕФ, мытье рук с мылом перед едой и после посещения туалета может спасти жизни детей за счет снижения смертности от диареи и острых респираторных инфекций. [91]
Сосредоточение внимания на профилактике преждевременных родов и родов с низким весом среди всех групп населения может помочь устранить случаи детской смертности и уменьшить неравенство в здравоохранении в пределах сообществ. В Соединенных Штатах эти две цели снизили региональные показатели детской смертности, но на национальном уровне еще предстоит достичь дальнейшего прогресса. [44]
Увеличение человеческих ресурсов, таких как врачи , медсестры и другие специалисты в области здравоохранения, увеличит количество квалифицированных помощников и количество людей, способных делать прививки от таких болезней, как корь. Увеличение количества квалифицированных специалистов коррелирует с более низкой материнской, младенческой и детской смертностью. С добавлением одного врача на 10 000 человек существует потенциал для 7,08 случаев детской смертности на 10 000 человек. [92]
В некоторых частях США специальные программы направлены на снижение уровня детской смертности. Одной из таких программ является «Best Babies Zone» (BBZ), базирующаяся в Калифорнийском университете в Беркли . BBZ использует подход жизненного цикла для устранения структурных причин плохих результатов родов и токсического стресса в трех районах США. Используя решения, разработанные сообществом, конечная цель Best Babies Zone заключается в достижении равенства в области здравоохранения в сообществах, которые непропорционально затронуты детской смертностью. [93]
Определенные шаги могут помочь снизить вероятность осложнений во время беременности. Регулярное посещение дородовых осмотров поможет повысить шансы ребенка на рождение в более безопасных условиях и выживание. [94] Кроме того, прием добавок, включая фолиевую кислоту , может помочь снизить вероятность врожденных дефектов, которые являются основной причиной детской смертности. [7] Многие страны ввели обязательное добавление фолиевой кислоты в свои продукты питания, что значительно снизило частоту врожденных дефектов, известных как spina bifida у новорожденных. [95] Аналогичным образом, обогащение соли йодом, называемое йодированием соли , помогло снизить негативные исходы родов, связанные с низким уровнем йода во время беременности. [96]
Воздержание от алкоголя также может снизить вероятность нанесения вреда плоду, поскольку употребление любого количества алкоголя во время беременности может привести к расстройствам фетального алкогольного спектра (FASD) или другим врожденным дефектам, связанным с алкоголем. [97] Также было показано, что употребление табака во время беременности значительно увеличивает риск преждевременных родов или рождения ребенка с низким весом, что является основными причинами детской смертности. [98] Беременным женщинам следует проконсультироваться со своими врачами, чтобы наилучшим образом контролировать любые уже имеющиеся заболевания , чтобы избежать осложнений как для своего здоровья, так и для здоровья плода. Люди с ожирением подвержены повышенному риску развития осложнений во время беременности, включая гестационный диабет или преэклампсию. Кроме того, у них выше вероятность преждевременных родов или рождения ребенка с врожденными дефектами. [99] [96]
Правильное питание новорожденных и младенцев может помочь сохранить их здоровье и избежать осложнений со здоровьем в раннем детстве. Американская академия педиатрии рекомендует исключительно грудное вскармливание младенцев в течение первых 6 месяцев жизни и продолжение грудного вскармливания по мере введения других источников пищи в течение следующих 6 месяцев жизни (до 1 года). [100] Младенцы в возрасте до 6 месяцев, находящиеся исключительно на грудном вскармливании, имеют более низкий риск смертности по сравнению с младенцами, которых кормят грудью часть времени или не кормят вообще. [101] По этой причине специалисты в области здравоохранения отдают предпочтение грудному вскармливанию, а не искусственному вскармливанию.
Центры по контролю и профилактике заболеваний (CDC) определяют младенцев как детей в возрасте от 1 месяца до 1 года. [102] Для этих младенцев CDC рекомендует следующие прививки: гепатит B (HepB), ротавирус (RV), гемофильная инфекция типа B (HIB), пневмококковая конъюгированная (PCV13), инактивированный полиовирус (IPV < 18 лет), грипп , ветряная оспа , корь , свинка , краснуха (MMR) и дифтерия , столбняк , бесклеточный коклюш (DTapP < 7 лет). [103] Каждая из этих прививок делается в определенных возрастных диапазонах в зависимости от вакцинации и должна быть сделана серией из 1-3 доз в течение времени в зависимости от вакцинации. [103]
Эффективность этих прививок можно увидеть сразу же после их внедрения в общество. [104] После появления пневмококковой конъюгированной вакцины (PCV13) в Соединенных Штатах в 2000 году Всемирная организация здравоохранения (ВОЗ) сообщила, что исследования, проведенные в 2004 году, показали 57%-ное снижение инвазивных [b] пенициллин-резистентных штаммов заболевания и 59%-ное снижение штаммов с множественной лекарственной устойчивостью . [104] Это снижение было еще более значительным для детей в возрасте до 2 лет, где исследования выявили 81%-ное снижение тех же штаммов. [104]
Как упоминалось в предыдущем разделе, [c] синдром внезапной детской смерти (СВДС) является основной причиной детской смертности в возрасте от 1 месяца до 1 года. [36] Прививки, сделанные в соответствии с надлежащими рекомендациями, показали снижение риска СВДС на 50%. [39] [105] По этой причине Американская академия педиатрии (AAP) и Центр по контролю и профилактике заболеваний (CDC) рекомендуют проводить иммунизацию в соответствии со своими рекомендациями. [39] [106]
Было хорошо задокументировано, что повышение уровня образования среди матерей, общин и местных работников здравоохранения приводит к лучшему планированию семьи , улучшению здоровья детей и снижению уровня детской смертности. В зонах высокого риска, таких как страны Африки к югу от Сахары, было продемонстрировано, что повышение уровня образования женщин приводит к снижению детской смертности примерно на 35%. [107] Аналогичным образом, скоординированные усилия по обучению работников здравоохранения в общинах диагностике, лечению, профилактике недоедания, отчетности и направлениям на лечение снизили детскую смертность среди детей в возрасте до 5 лет на целых 38%. [108] Кампании общественного здравоохранения, сосредоточенные вокруг первых 1000 дней жизни, были успешными в предоставлении экономически эффективных программ дополнительного питания, а также в оказании помощи молодым матерям в санитарии, гигиене и грудном вскармливании. [109] Увеличение потребления питательных веществ и улучшение санитарных привычек оказывают положительное влияние на здоровье, особенно на развивающихся детей. Кампании по повышению уровня образования и общественного здравоохранения предоставляют знания и средства для практики лучших привычек и приводят к снижению уровня детской смертности. [ необходима ссылка ]
Снижение ВВП приводит к повышению уровня детской смертности. [110] Снижение доходов домохозяйств уменьшает расходы на продукты питания и здравоохранение, что влияет на качество жизни и снижает доступ к медицинским услугам, которые обеспечивают полноценное развитие и выживание. Аналогичным образом, увеличение доходов домохозяйств означает больший доступ к питательным веществам и здравоохранению, что снижает риски, связанные с недоеданием и детской смертностью. [111] Более того, увеличение совокупных доходов домохозяйств приведет к улучшению медицинских учреждений, водоснабжения и канализационной инфраструктуры для всего сообщества. [111]

Уровень младенческой смертности очень сильно коррелирует с вероятностью государственного краха и является одним из лучших его предсказателей. [112] Таким образом, коэффициент младенческой смертности также является полезным показателем уровня здоровья ( развития ) страны и является компонентом индекса физического качества жизни .
Метод расчета IMR часто сильно различается между странами, поскольку он основан на том, как они определяют живорождение и сколько недоношенных детей рождается в стране. В зависимости от критерия живорождения в стране, системы регистрации актов гражданского состояния и практики отчетности отчетность может быть непоследовательной или заниженной. [113] Сообщаемый IMR предоставляет одну статистику, которая отражает уровень жизни в каждой стране. Изменения в уровне детской смертности «отражают устойчивые социальные и технические возможности, которые становятся привязанными к популяции». [21] Всемирная организация здравоохранения (ВОЗ) определяет живорождение как любого младенца, родившегося с демонстрацией независимых признаков жизни, включая дыхание, сердцебиение, пульсацию пуповины или определенное движение произвольных мышц. [114] Это определение используется в Австрии, [115] а также в Германии, но с одним небольшим изменением: движение мышц не считается признаком жизни. [116] Многие страны, включая некоторые европейские государства (например, Францию) и Японию, учитывают только случаи, когда младенец дышит при рождении, как живорождение, что делает их зарегистрированные показатели КМС несколько ниже и увеличивает их показатели перинатальной смертности . [117] В других странах, например, в Чешской Республике и Болгарии, требования к живорождению еще выше. [118]
Хотя во многих странах существуют системы регистрации актов гражданского состояния и особые методы отчетности, в статистике часто встречаются неточности, особенно в сельских общинах развивающихся стран. В этих общинах используются некоторые другие альтернативные методы расчета уровня детской смертности, например, популярные отчеты о смерти и опросы домохозяйств. Исследования показали, что при сравнении трех источников информации — официальных реестров, опросов домохозяйств и популярных репортеров — популярные репортеры о смерти являются наиболее точными; популярные репортеры о смерти включают акушерок, могильщиков, строителей гробов, священников и других, по сути, людей, которые знали больше всего о смерти ребенка. В развивающихся странах доступ к реестрам актов гражданского состояния и другим государственным системам, которые регистрируют рождения и смерти, затруднен для бедных семей по нескольким причинам. Эти трудности вынуждают семьи принимать радикальные меры, такие как проведение неофициальных церемоний погребения для своих умерших младенцев. В результате государственная статистика будет неточно отражать уровень детской смертности в стране. Популярные репортеры о смерти имеют информацию из первых рук, и при условии, что эта информация может быть собрана и сопоставлена, они могут предоставить надежные, точные данные о количестве смертей в стране, а также значимые причины смертей, которые можно измерить и изучить. [85]
ЮНИСЕФ использует статистическую методологию для учета различий в отчетности между странами:
ЮНИСЕФ собирает оценки младенческой смертности по странам, полученные из всех источников и методов оценки, полученных либо из стандартных отчетов, прямой оценки из наборов микроданных, либо из ежегодного упражнения ЮНИСЕФ. Чтобы разобраться в различиях между оценками, полученными из разных источников с помощью разных методов, ЮНИСЕФ разработал в сотрудничестве с ВОЗ, ВБ и СОООН методологию оценки, которая минимизирует ошибки, заложенные в каждой оценке, и гармонизирует тенденции с течением времени. Поскольку оценки не обязательно являются точными значениями, используемыми в качестве входных данных для модели, они часто не признаются официальными оценками ММС, используемыми на уровне страны. Однако, как упоминалось ранее, эти оценки минимизируют ошибки и максимизируют согласованность тенденций с течением времени. [119]
Еще одной проблемой при сравнении показателей младенческой смертности является практика подсчета слабых или недоношенных детей, которые умирают до нормальной даты родов, как выкидыши , или подсчета тех, кто умирает во время или сразу после родов, как мертворожденных . Таким образом, качество документации страны по перинатальной смертности может значительно повлиять на точность ее статистики младенческой смертности. Этот момент подкрепляется демографом Энсли Коулом , который считает высокие соотношения зарегистрированных мертворождений к младенческим смертям в Гонконге и Японии в первые 24 часа после рождения сомнительными. Поскольку эта закономерность согласуется с высоким соотношением полов среди мужчин и женщин, зарегистрированным при рождении в этих странах, это говорит о двух вещах: что многие младенцы женского пола, которые умирают в первые 24 часа, неправильно регистрируются как мертворождения, а не как младенческие смерти; и что эти страны не следуют рекомендациям ВОЗ по отчетности о живорождениях по сравнению с младенческими смертями. [120]
Еще одним, казалось бы, парадоксальным открытием является то, что когда страны с плохим медицинским обслуживанием вводят новые медицинские центры и услуги, вместо снижения сообщаемые показатели IMR часто увеличиваются на некоторое время. Это происходит главным образом потому, что улучшение доступа к медицинской помощи часто сопровождается улучшением регистрации рождений и смертей. Смерти, которые могли произойти в отдаленной или сельской местности и не были сообщены правительству, теперь могут быть сообщены новым медицинским персоналом или учреждениями. Таким образом, даже если новые медицинские услуги снижают фактический показатель IMR, сообщаемый показатель IMR может увеличиться. [ необходима цитата ]
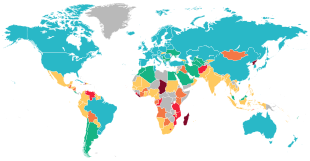
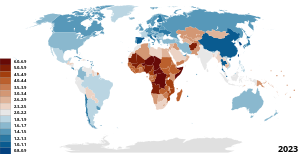
Различия в показателях детской смертности между странами огромны и продолжают расти, несмотря на прогресс в снижении общего показателя младенческой смертности. Среди примерно 200 стран мира только в Сомали не наблюдалось снижения уровня смертности детей в возрасте до 5 лет за последние два десятилетия. В 2011 году глобальный уровень смертности детей в возрасте до 5 лет составил 51 случай смерти на 1000 рождений. Самый низкий показатель был в Сингапуре — 2,6, а самый высокий — в Сьерра-Леоне — 185 случаев смерти детей на 1000 рождений. В США этот показатель составил 8 случаев смерти детей в возрасте до 5 лет на 1000 рождений. [121]
Коэффициент младенческой смертности (КМС) — это не только статистика, но и отражение социально-экономического развития, поскольку он фактически отражает наличие медицинских услуг в стране. КМС — это эффективный ресурс для департаментов здравоохранения, принимающих решения о распределении медицинских ресурсов, а также формулирующий глобальные стратегии здравоохранения и помогающий оценить их успешность. Использование КМС помогает устранить недостатки других жизненно важных статистических систем для глобального здравоохранения, поскольку большинство из них игнорируют показатели младенческой смертности среди бедных. В сельской местности остается определенное количество незарегистрированных случаев младенческой смертности, поскольку у них либо нет концепции отчетности о ранней младенческой смертности, либо они не знают о важности КМС. [85]
Включение или исключение новорожденных с высоким риском из сообщаемых IMR может вызвать проблемы при сравнении. Многие страны, включая США, Швецию и Германию, считают живым любого новорожденного, демонстрирующего какие-либо признаки жизни, независимо от месяца беременности или размера новорожденного. Все страны, указанные в таблице, приняли определения ВОЗ в конце 1980-х или начале 1990-х годов [124] , и они используются во всем Европейском союзе. [125] Однако в 2009 году CDC США опубликовал отчет, в котором говорилось, что на американские показатели младенческой смертности повлияли высокие показатели недоношенных детей в США по сравнению с европейскими странами. В нем также излагались различия в требованиях к отчетности между США и Европой, отмечая, что Франция, Чешская Республика, Ирландия, Нидерланды и Польша не сообщают обо всех случаях живорождения с весом менее 500 г и/или сроком беременности 22 недели. [126] [127] [128] Однако различия в отчетности вряд ли являются основным объяснением высокого уровня детской смертности в Соединенных Штатах по сравнению со странами с аналогичным уровнем экономического развития. Скорее, в отчете сделан вывод о том, что основной причиной более высокого уровня детской смертности в США по сравнению с Европой было гораздо большее количество преждевременных родов. [128]
До 1990-х годов Россия и Советский Союз не учитывали ни живорождение, ни младенческую смерть крайне недоношенных детей, которые родились живыми, но не прожили по крайней мере семь дней (младенцы, родившиеся весом менее 1000 г, гестационным возрастом менее 28 недель или длиной менее 35 см, которые дышали, имели сердцебиение или демонстрировали произвольные мышечные движения). [129] Хотя такие крайне недоношенные дети обычно составляли всего около 0,5% всех живорожденных детей, их исключение приводило к предполагаемому снижению зарегистрированного показателя младенческой смертности на 22%–25%. [d] В некоторых случаях также, возможно, потому , что [ предположение? ] больницы или региональные департаменты здравоохранения несли ответственность за снижение показателя младенческой смертности в своей зоне обслуживания , младенческие смерти, которые произошли на 12-м месяце, статистически «переносились» на 13-й месяц (т. е. на второй год жизни) и, таким образом, больше не классифицировались как младенческая смерть. [130] [131]
В некоторых сельских развивающихся районах, таких как северо-восточная Бразилия, рождение младенцев часто не регистрируется, что приводит к расхождениям между уровнем младенческой смертности (IMR) и фактическим числом младенческих смертей. Доступ к системам регистрации актов гражданского состояния для регистрации рождений и смертей младенцев является чрезвычайно сложной и дорогостоящей задачей для бедных родителей, живущих в сельской местности. Правительство и бюрократия, как правило, проявляют нечувствительность к этим родителям и делают широкие заявления об отказе от ответственности в отчетах IMR о том, что информация не была должным образом предоставлена, что приводит к расхождениям. Мало что было сделано для решения основных структурных проблем с системами регистрации актов гражданского состояния, касающихся отсутствия отчетности в сельских районах, что создало разрыв между официальным и популярным пониманием детской смерти. [85]
Также утверждается, что бюрократическое разделение регистрации смертей от культурных ритуалов смерти является причиной неточности показателя младенческой смертности (IMR). Регистры смертей часто не учитывают культурные последствия и важность младенческой смертности. Эти системы могут быть точным представлением социально-экономической ситуации в регионе, если статистика верна, что, к сожалению, не всегда так. Альтернативный метод сбора и обработки статистики о младенческой и детской смертности — через «популярных репортеров о смерти», которые культурно связаны с младенцами и могут предоставить более точную статистику. [85] Согласно этнографическим данным, «популярные репортеры о смерти» относятся к людям, которые имели внутренние знания об anjinhos , включая могильщика, привратника, акушерку, народных целителей и т. д. — всех ключевых участников погребальных ритуалов. [85] Объединение методов обследований домохозяйств, реестров актов гражданского состояния и опроса «популярных репортеров о смерти» может повысить достоверность показателей детской смертности. Однако остаются барьеры, которые влияют на достоверность статистики детской смертности, включая политико-экономические решения: цифры преувеличиваются, когда распределяются международные фонды; и занижаются во время перевыборов. [85] [ проверка не удалась ]
Бюрократическое разделение жизненно важных сообщений о смерти и культурных ритуалов смерти отчасти проистекает из структурного насилия . [132] Людям, живущим в сельских районах Бразилии, нужны средства на проживание и проезд, чтобы сообщать о рождении в офис Бразильской лиги помощи, это сдерживает регистрацию, поскольку часто эти люди имеют низкий доход и не могут позволить себе такие расходы, [85] аналогичные барьеры существуют при выборе сообщения о детской смертности. Финансовые ограничения, такие как зависимость от пищевых добавок, также могут привести к искаженным данным о детской смертности. [85]
В развивающихся странах, таких как Бразилия, смерти малоимущих младенцев регулярно не регистрируются в системе регистрации актов гражданского состояния, что искажает статистику. Культурная обоснованность и контекстуальная обоснованность могут использоваться для обоснования значения смертности со статистической точки зрения. [ необходимо разъяснение ] На северо-востоке Бразилии они достигли этой точки зрения, проведя этнографическое исследование в сочетании с альтернативным методом обследования детской смертности. Эти типы методов могут разрабатывать качественные данные, которые приведут к лучшему отображению IMR региона. [85]
Политико-экономические причины, как было замечено, искажали данные о детской смертности в прошлом, когда губернатор Сеара разработал свою президентскую кампанию по снижению уровня детской смертности во время своего пребывания у власти. Используя этот новый способ обследования, эти случаи можно минимизировать и устранить, в целом создавая точные и надежные данные. [85] [ релевантно? ]
Глобальный показатель младенческой смертности, а также показатель младенческой смертности как для менее развитых стран (НРС), так и для более развитых стран (РСС) значительно снизился в период с 1960 по 2001 год. Согласно отчету «Состояние матерей в мире », подготовленному организацией Save the Children , мировой показатель младенческой смертности снизился со 126 в 1960 году до 57 в 2001 году. [134] Глобальный показатель неонатальной смертности, NMR, снизился с 36,6 в 1990 году до 18,0 в 2017 году. [135]
Однако IMR был и остается выше в НРС. В 2001 году IMR для 91 НРС был примерно в 10 раз больше, чем для 8 стран с низким и средним уровнем дохода. В среднем для НРС IMR в 17 раз выше, чем для стран с низким и средним уровнем дохода. [ необходимо разъяснение ] Кроме того, хотя и НРС, и страны с низким и средним уровнем дохода добились значительного снижения IMR, темпы снижения были ниже в менее развитых странах, чем среди более развитых стран. Среди многих стран с низким и средним уровнем дохода также наблюдаются существенные различия в уровне детской смертности на субнациональном уровне. [136]
Поскольку самый низкий показатель в Монако составляет 1,80, а самый высокий в Афганистане — 121,63, то их разделяет коэффициент примерно в 67.
Исследование, опубликованное в British Medical Journal в 2019 году, показало, что уровень детской смертности в Англии увеличился на 24 дополнительных случая смерти младенцев на 100 000 живорождений в год. Не было никаких существенных изменений по сравнению с ранее существовавшей тенденцией в самых богатых районах, таким образом, рост непропорционально затронул самые бедные районы страны и был в значительной степени обусловлен ростом детской бедности в результате устойчивого сокращения пособий по социальному обеспечению, доступных семьям с детьми. [138]

Из 27 наиболее развитых стран в США самый высокий уровень детской смертности, несмотря на то, что страна тратит на здравоохранение больше, чем любая другая страна, на душу населения. [139] Значительные расовые и социально-экономические различия в США влияют на IMR, в отличие от других развитых стран с более однородным населением. В частности, IMR сильно варьируется в зависимости от расы в США. Поэтому средний IMR для страны в целом не является справедливым представлением широких различий, которые существуют между слоями населения. [140] Было изучено много теорий относительно того, почему существуют эти расовые различия, при этом социально-экономические факторы обычно выступают в качестве разумного объяснения. Однако по этому вопросу было проведено больше исследований, и наибольший прогресс связан с идеей стресса и его влиянием на беременность. [ необходима ссылка ]
В 1850-х годах уровень детской смертности в Соединенных Штатах оценивался в 216,8 на 1000 белых младенцев и 340,0 на 1000 афроамериканских младенцев, [ необходима ссылка ] , но в наше время показатели значительно снизились. Это снижение показателя произошло в основном благодаря современным улучшениям в базовом здравоохранении и технологиях, а также медицинским достижениям. [141] За последнее столетие уровень детской смертности снизился на 93%. [44] В целом, показатели на 1000 рождений резко снизились с 20 смертей в 1970 году до 6,9 смертей в 2003 году. В 2003 году основными причинами детской смертности в Соединенных Штатах были врожденные аномалии, расстройства, связанные с незрелостью, СПИД и осложнения у матерей. [ необходима цитата ] Курение во время беременности снизилось до 10,2%, при этом 12,4% этих рождений были с низким весом при рождении , по сравнению с 7,7% рождений с низким весом при рождении у некурящих. В целом, дети, рожденные с низким весом при рождении, увеличились до 8,1% в период с 2003 по 2004 год. [142] По данным New York Times , «основной причиной высокого уровня являются преждевременные роды, и было отмечено 10% увеличение таких родов с 2000 по 2006 год». Однако в период с 2007 по 2011 год уровень преждевременных родов снижался с каждым годом. В 2011 году 11,73% детей родились до 37-й недели беременности, что ниже пикового значения в 12,80% в 2006 году. [143]
Экономические расходы на роды и уход за новорожденными в Соединенных Штатах относительно высоки. Обычные роды обходятся в среднем в 9 775 долларов США, а кесарево сечение — в 15 041 доллар США. [144] [ проверка не удалась ] Преждевременные роды в США оцениваются в 51 600 долларов США на ребенка, а общие годовые расходы составляют 26,2 миллиарда долларов США. [145] Несмотря на эти расходы, в нескольких отчетах говорится, что уровень детской смертности в Соединенных Штатах значительно выше, чем в других развитых странах. [23] [146] [147] Оценки различаются; в « Справочнике фактов ЦРУ» США занимают 55-е место в мире в 2014 году с показателем 6,17, в то время как по данным ООН за 2005–2010 годы США занимают 34-е место. [ необходима полная цитата ]
Различия в измерениях могут играть существенную роль в несоответствии между США и другими странами. Нежизнеспособное рождение в США может быть зарегистрировано как мертворождение в странах с аналогичным уровнем развития, таких как Япония, Швеция, Норвегия, Ирландия, Нидерланды и Франция, тем самым снижая их IMR. [128] Неонатальная интенсивная терапия также чаще применяется в США к минимально жизнеспособным младенцам, хотя было обнаружено, что такие вмешательства увеличивают как расходы, так и инвалидность. Исследование, проведенное после внедрения Закона о защите новорожденных, рожденных живыми, 2002 года, показало, что всеобщая реанимация младенцев, рожденных между 20 и 23 неделями, увеличила бремя неонатальных расходов на 313,3 млн долларов, одновременно уменьшая годы жизни с поправкой на качество на 329,3. [148]

Подавляющее большинство исследований, проведенных в конце двадцатого и начале двадцать первого века, показывают, что афроамериканские младенцы имеют более чем в два раза больше шансов умереть в первый год жизни, чем белые младенцы. Хотя снижение произошло с 13,63 смертей в 2005 году до 11,46 смертей на 1000 живорождений в 2010 году, неиспаноязычные чернокожие родители продолжали сообщать о показателе в 2,2 раза выше, чем у неиспаноязычных белых родителей. [149]
Результаты современных исследований продемонстрировали, что общенациональные расовые различия в детской смертности связаны с опытом родителя после родов и что эти различия не могут быть полностью объяснены социально-экономическими, поведенческими или генетическими факторами. [23] Испаноязычный парадокс , эффект, наблюдаемый в других показателях здоровья, проявляется и в уровне детской смертности. Испаноязычные родители после родов наблюдают IMR, сопоставимый с неиспаноязычными белыми родителями после родов, даже с более низким уровнем образования и экономического статуса. [150] Согласно исследованию CARDIA (развитие риска коронарной артерии у молодых взрослых) Мустилло, «самостоятельно сообщенный опыт расовой дискриминации был связан с преждевременными родами и родами с низким весом, и такой опыт может способствовать черно-белым различиям в дородовых результатах». [151] Например, исследование в Северной Каролине пришло к выводу, что «белые женщины, не окончившие среднюю школу, имеют более низкий уровень детской смертности, чем чернокожие выпускники колледжей». [152] Аналогичным образом, десятки исследований населения показывают, что «субъективный или воспринимаемый опыт расовой дискриминации тесно связан с повышенным риском детской смертности и плохими перспективами здоровья будущих поколений афроамериканцев». [23]
Хотя в предыдущих частях этой статьи рассматривались расовые различия в уровне детской смертности, для выявления различий необходимо более пристальное внимание к влиянию расовых различий внутри страны. У неиспаноязычных чернокожих женщин самый высокий уровень детской смертности — 11,3, тогда как IMR среди белых женщин составляет 5,1. [153]
Хотя популярный аргумент заключается в том, что из-за тенденции к более низкому социально-экономическому статусу чернокожих женщин существует повышенная вероятность того, что ребенок будет страдать, и хотя это действительно коррелирует, эта теория не согласуется с данными по IMR латиноамериканцев в Соединенных Штатах. Латиноамериканцы почти так же склонны испытывать бедность, как и чернокожие в США, однако уровень детской смертности латиноамериканцев гораздо ближе к уровню белых женщин, чем к уровню чернокожих женщин. Уровень бедности среди чернокожих составляет 24,1%, а среди латиноамериканцев — 21,4%; если есть прямая корреляция, то IMR этих двух групп должен быть довольно схожим, однако у чернокожих IMR вдвое больше, чем у латиноамериканок. [154] Кроме того, для чернокожих женщин, которые вышли из бедности или никогда не испытывали ее изначально, их IMR не намного ниже, чем у их сверстниц, испытывающих более высокий уровень бедности.
Тьян Паркер Домингес из Университета Южной Калифорнии предлагает теорию, объясняющую непропорционально высокий IMR среди чернокожих женщин в Соединенных Штатах. Она говорит, что афроамериканские женщины испытывают стресс гораздо чаще, чем любая другая группа в стране. Стресс вырабатывает определенные гормоны, которые могут вызывать роды и способствовать другим проблемам беременности. Учитывая, что преждевременные роды являются одной из основных причин смерти младенцев в возрасте до одного года, ранние роды являются законной проблемой. Идея стресса как фактора IMR охватывает социально-экономический статус, поскольку Паркер Домингес говорит, что для женщин из низшего класса стресс возникает из-за нестабильной семейной жизни и хронического беспокойства о бедности, в то время как для женщин из среднего класса борьба с расизмом, реальным или мнимым, может быть экстремальным стрессором. [155]
Другие полагают, что чернокожие женщины предрасположены к более высокому IMR, то есть, говоря по предкам, все женщины африканского происхождения должны испытывать повышенный уровень. Эта теория быстро опровергается при рассмотрении африканских иммигрантов, родившихся за границей, эти женщины происходят из совершенно другого социального контекста и не склонны к более высокому IMR, испытываемому чернокожими женщинами, родившимися в Америке. [155] Арлин Джеронимус, профессор Школы общественного здравоохранения Мичиганского университета, называет это явление « выветриванием ». Она утверждает, что постоянное сталкивание с неблагоприятными условиями и расовыми предрассудками приводит к тому, что результаты родов у чернокожих женщин ухудшаются с возрастом. Таким образом, молодые чернокожие женщины могут испытывать стресс во время беременности из-за социальных и экономических факторов, но женщины старшего возраста испытывают стресс с усугубляющейся скоростью и, следовательно, имеют осложнения беременности помимо экономических факторов. [156]
Мэри О. Херст, профессор кафедры общественного здравоохранения в Университете Святой Екатерины, исследовала влияние сегрегации на афроамериканское сообщество, чтобы выяснить, способствовало ли это высокому уровню IMR у чернокожих детей. [157] Херст утверждает, что жилищная сегрегация способствует высоким показателям из-за политических, экономических и медицинских последствий, которые она накладывает на чернокожих матерей независимо от их социально-экономического статуса. Расизм, экономическое неравенство и сексизм в сегрегированных сообществах — все это примеры ежедневных стрессоров, с которыми сталкиваются беременные чернокожие женщины, и факторы риска для состояний, которые могут повлиять на их беременность, таких как преэклампсия и гипертония . [ необходима ссылка ]
Studies have also shown that high IMR is due to the inadequate care that pregnant African Americans receive compared to other women in the country.[158] In another study, it was shown that Black patients were more likely to receive ibuprofen after surgery instead of oxycodone.[159] This unequal treatment stems from the idea that there are racial medical differences and is also rooted in racial biases and controlled images of black women. Because of this unequal treatment, research on maternal and prenatal care received by African American women and their infants,[160] finds that black women do not receive the same urgency in medical care; they are also not taken as seriously regarding pain they feel or complications they think they are having, as exemplified by the complications tennis-star Serena Williams faced during her delivery.[161]
Several peer-reviewed articles have documented a difference in the levels of care a black patient receives regardless of whether they have insurance. For white women IMR drops after age 20, and remains the same until she is in her 40s; for black women IMR does not decrease when accounting for higher education, nor change based on age, suggesting that there is a racial element.[162] There is another element that must be considered: the effect of the intersection of race and gender. Misogynoir is a commonly cited and overlooked issue.[163] Black feminists have often been cited as the backbone of numerous Civil Rights events, but they feel overlooked when it comes to meaningful change that positively changes the lives of Black women specifically.[164] During the June 2020 Black Lives Matter protests, many black feminists criticized the movement for excluding them.[165] When examined through this lens, the increased rates of IMR of African American women becomes a matter of equity and an issue of social justice.
Strides have been made, however, to combat this epidemic. In Los Angeles County, health officials have partnered with non-profits around the city to help black women after the delivery of their child. One non-profit that has made a large impact on many lives is Great Beginnings For Black Babies in Inglewood. The non-profit centers around helping women deal with stress by forming support networks, keeping an open dialogue around race and family life, and also finding these women a secure place in the workforce.[166]
Some research argues that to end the high infant mortality rate of black children, the country needs to fix the social and societal issues that plague African Americans,[167] such as institutional racism, mass incarceration, poverty, and health care disparities that are present amongst the African American population. Following this theory, if institutional inequalities are addressed and repaired by the United States Government, this will reduce daily stressors for African Americans, and African American women in particular, and lessen the risk of complications in pregnancy and infant mortality. Others argue that increasing diversity in the health care industry can help reduce the IMR as more representation can tackle deep-rooted racial biases and stereotypes that exist towards African American women.[168] Another attempt to reduce high IMR among black children is the use of doulas throughout pregnancy.[160]

It was in the early 1900s when countries around the world started to notice that there was a need for better child health care services; first in Europe, and then with the United States creating a campaign to decrease the infant mortality rate. With this program, they were able to lower the IMR from 100 deaths to 10 deaths per every 1,000 births.[169] When infant mortality began being noticed as a national problem it was viewed a social problem, and middle class American women with an educational background started to create a movement to provide housing for families of a lower social class. Through this movement they were able to establish public health care and government agencies, which in turn made more sanitary and healthier environments for infants. Medical professionals helped further the cause for infant health by creating the field of pediatrics, which is devoted to the medical care of children.[170]
In the 20th century decreases in infant mortality around the world were linked to several common trends, including social programs, improved sanitation, improved access to healthcare, and improved education, as well as scientific advancements like the discovery of penicillin and the development of safer blood transfusions.[171]
In the United States, improving infant mortality in the early half of the 20th century meant tackling environmental factors. By improving sanitation, especially access to safe drinking water, the United States dramatically decreased infant mortality, which had been a growing concern in the United States since the 1850s.[172] During this time the United States also endeavored to increase education and awareness regarding infant mortality. Pasteurization of milk also helped the United States combat infant mortality in the early 1900s, as it helped curb disease in infants.[173] These factors, on top of a general increase in the standard of living in urban areas, helped the United States make dramatic improvements to their rates of infant mortality in the early 20th century.
Although the overall infant mortality rate was sharply dropping during this time, within the United States infant mortality varied greatly among racial and socio-economic groups. Between 1915 and 1933 the change in infant mortality per 1,000 births was, for the white population, 98.6 down to 52.8 per 1,000, and for the black population, 181.2 to 94.4 per 1,000 - studies imply that this has a direct correlation with relative economic conditions between these populations.[174] Additionally, infant mortality in southern states was consistently 2% higher than other regions in the US across a 20-year period starting in 1985. Southern states also tend to perform worse on predictors for higher infant mortality, such as per capita income and poverty rate.[175]
In the latter half of the 20th century, a focus on greater access to medical care for women spurred declines in infant mortality in the United States. The implementation of Medicaid, granting wider access to healthcare, contributed to a dramatic decrease in infant mortality, as did greater access to legal abortion and family-planning care, such the IUD and the birth control pill.[176]
By 1984, the United States' decreasing infant mortality slowed. Funding for the federally subsidized Medicaid and Maternal and Infant Care programs was reduced, and availability of prenatal care decreased for low-income parents.[177]
The growth of medical resources in the People's Republic of China's during the latter half of the 20th century partly explains its dramatic improvement regarding infant mortality during this time. The Rural Cooperative Medical System, which was founded in the 1950s, granted healthcare access to previously underserved rural populations, and is estimated to have covered 90% of China's rural population throughout the 1960s. The Cooperative Medical System achieved an infant mortality rate of 25.09 per 1,000; while it was later defunded, leaving many rural populations to rely on an expensive fee-for-service system, the rate continued to decline.[178] As the Cooperative Medical System was replaced, the change caused a socio-economic gap in accessibility to medical care in China, however this was not reflected in its declining infant mortality rate; prenatal care was increasingly used, and delivery assistance remained accessible.[179]
China's one-child policy, adopted in the 1980s, negatively impacted its infant mortality. Women carrying unapproved pregnancies faced state consequences and social stigma and were thus less likely to use prenatal care. Additionally, economic realities and long-held cultural factors incentivized male offspring, leading some families who already had sons to avoid prenatal care or professional delivery services, and causing China to have unusually high female infant mortality rates during this time.[180]
Related statistical categories:
{{cite journal}}: CS1 maint: DOI inactive as of April 2024 (link)