Внутрибольничная инфекция , также известная как нозокомиальная инфекция (от греческого nosokomeion , что означает «больница»), представляет собой инфекцию , приобретаемую в больнице или другом медицинском учреждении. [1] Чтобы подчеркнуть как больничную, так и внебольничную ситуацию, ее иногда называют внутрибольничной инфекцией . [2] Такую инфекцию можно заразить в больнице, доме престарелых , реабилитационном учреждении , поликлинике, диагностической лаборатории или других клинических учреждениях. Ряд динамических процессов может привести к заражению операционных и других помещений внутрибольничных учреждений. [3] [4] Инфекция передается восприимчивому пациенту в клинических условиях различными путями. Медицинский персонал также распространяет инфекцию, помимо зараженного оборудования, постельного белья или капель воздуха. Инфекция может возникнуть из внешней среды, от другого инфицированного пациента, от персонала, который может быть инфицирован, а в некоторых случаях источник инфекции не может быть определен. В некоторых случаях микроорганизм возникает из собственной микробиоты кожи пациента и становится условно-патогенным после хирургического вмешательства или других процедур, нарушающих защитный кожный барьер. Хотя пациент мог заразиться инфекцией через собственную кожу, инфекция по-прежнему считается внутрибольничной, поскольку она развивается в медицинских учреждениях. [5] Внутрибольничная инфекция, как правило, не имеет доказательств того, что она присутствовала на момент поступления пациента в медицинское учреждение, что означает, что она была приобретена после госпитализации. [5] [6]
По оценкам Центров по контролю и профилактике заболеваний США, в 2002 году примерно 1,7 миллиона инфекций, связанных со здравоохранением, вызванных всеми типами микроорганизмов , включая бактерии и грибы вместе взятые, вызвали или способствовали 99 000 смертей. [7] В Европе , где проводились обследования больниц , на категорию грамотрицательных инфекций, по оценкам, приходится две трети из 25 000 смертей каждый год. [8] Внутрибольничные инфекции могут вызывать тяжелую пневмонию и инфекции мочевыводящих путей , кровотока и других частей тела. [9] [10] Многие типы демонстрируют устойчивость к противомикробным препаратам , что может осложнить лечение . [11]
В Великобритании в 2017 году пострадало около 300 000 пациентов, и, по оценкам, это обходится Национальной службе здравоохранения примерно в 1 миллиард фунтов стерлингов в год. [12]
В последнее время внутренние катетеры были выявлены при внутрибольничных инфекциях. [14] Для борьбы с этим осложнением используются процедуры, называемые внутрисосудистой антимикробной блокирующей терапией , которые могут уменьшить количество инфекций, не подвергающихся воздействию антибиотиков, передающихся через кровь. [15] Введение в катетер антибиотиков, в том числе этанола (без смывания его в кровоток), уменьшает образование биопленок . [13]
Контактную передачу разделяют на две подгруппы: прямоконтактную передачу и непрямую контактную передачу.
Наряду с сокращением числа векторов передачи необходимо учитывать восприимчивость пациентов к внутрибольничным инфекциям. К факторам, повышающим риск заражения пациентов, относятся:
Учитывая связь между инвазивными устройствами и внутрибольничными инфекциями, для обозначения таких инфекций используются специальные термины, позволяющие осуществлять мониторинг и профилактику. Отмеченные инфекции, связанные с устройством, включают вентилятор-ассоциированную пневмонию , катетер-ассоциированные инфекции кровотока, катетер-ассоциированные инфекции мочевыводящих путей и аппарат-ассоциированный вентрикулит . Надзор за этими инфекциями обычно проводится и сообщается такими организациями, как Европейский центр профилактики и контроля заболеваний и Центры контроля и профилактики заболеваний . [ нужна цитата ]

Борьба с внутрибольничной инфекцией заключается во внедрении мер обеспечения / контроля качества в секторах здравоохранения , а управление, основанное на фактических данных, может быть осуществимым подходом. Для пациентов с вентилятор-ассоциированной или внутрибольничной пневмонией контроль и мониторинг качества воздуха в больничных помещениях должен быть в повестке дня руководства [21] , тогда как в случае нозокомиальной ротавирусной инфекции необходимо соблюдать протокол гигиены рук . [22] [23] [24]
Чтобы сократить количество внутрибольничных инфекций, штат Мэриленд реализовал Программу Мэриленда по внутрибольничным заболеваниям, которая предусматривает финансовые вознаграждения и штрафы для отдельных больниц. Адаптация политики оплаты услуг Центров Medicare и Medicaid приводит к тому, что плохо работающие больницы теряют до 3% своих доходов от стационарного лечения, тогда как больницы, которые способны снизить уровень внутрибольничных инфекций, могут заработать до 3% в виде вознаграждений. В течение первых двух лет действия программы уровень осложнений снизился на 15,26% по всем внутрибольничным заболеваниям, отслеживаемым штатом (включая те, которые не охвачены программой), с уровня осложнений с поправкой на риск 2,38 на 1000 человек в 2009 году до уровня 2,02 в 2011 году. Снижение на 15,26% означает экономию более 100 миллионов долларов для системы здравоохранения в Мэриленде, при этом наибольшая экономия достигается за счет предотвращения инфекций мочевыводящих путей, сепсиса и других тяжелых инфекций, а также пневмонии и других легочных инфекций. . Если бы аналогичные результаты могли быть достигнуты по всей стране, программа Medicare сэкономила бы примерно 1,3 миллиарда долларов за два года, в то время как система здравоохранения США в целом сэкономила бы 5,3 миллиарда долларов. [25]
В больницах действуют санитарные протоколы, касающиеся униформы , стерилизации оборудования , мытья и других профилактических мер. Тщательное мытье рук и/или использование спиртовых протираний всем медицинским персоналом до и после каждого контакта с больным является одним из наиболее эффективных способов борьбы с внутрибольничными инфекциями. [26] Более осторожное использование противомикробных препаратов, таких как антибиотики , также считается жизненно важным. [27] Поскольку многие внутрибольничные инфекции, вызванные такими бактериями, как метициллин-резистентный золотистый стафилококк , метициллин-чувствительный золотистый стафилококк и Clostridium difficile, вызваны нарушением этих протоколов, часто пострадавшие пациенты предъявляют претензии в отношении медицинской халатности. больница, о которой идет речь. [28]
Дезинфекция поверхностей является частью мер контроля, направленных на снижение внутрибольничных инфекций в медицинских учреждениях. Современные методы дезинфекции, такие как использование негорючих спиртовых паров в системах с углекислым газом, эффективны против гастроэнтерита, метициллин-резистентного золотистого стафилококка и возбудителей гриппа. Клинически доказано, что использование паров перекиси водорода снижает уровень инфицирования и риск заражения. Перекись водорода эффективна против бактерий, образующих эндоспоры, таких как Clostridium difficile , в отношении которых алкоголь неэффективен. [29] [ необходим неосновной источник ] Устройства для очистки ультрафиолетом также можно использовать для дезинфекции палат пациентов, инфицированных Clostridium difficile или метициллин-резистентным золотистым стафилококком, после выписки. [30] [ нужен неосновной источник ]
Несмотря на санитарно-гигиенический протокол, больных нельзя полностью изолировать от возбудителей инфекции. Кроме того, пациентам часто назначают антибиотики и другие противомикробные препараты для лечения болезней; это может усилить давление отбора , приводящее к появлению устойчивых штаммов. [31]
Стерилизация — это нечто большее, чем просто дезинфекция. Он убивает все микроорганизмы на оборудовании и поверхностях под воздействием химических веществ, ионизирующего излучения, сухого тепла или пара под давлением. [32]
Изоляция – это осуществление мер предосторожности, направленных на предотвращение передачи микроорганизмов обычными путями в больницах. (См. Универсальные меры предосторожности и Меры предосторожности, связанные с передачей инфекции .) Поскольку возбудителя и факторы хозяина сложнее контролировать, прекращение передачи микроорганизмов направлено в первую очередь на передачу, например, изоляция инфекционных больных в специальных больницах и изоляция пациентов с инфицированными ранами в специальных больницах. палаты, а также изоляция больных с трансплантацией суставов в отдельных палатах. [ нужна цитата ]
Частое мытье рук называют единственной наиболее важной мерой по снижению риска передачи кожных микроорганизмов от одного человека к другому или от одного места к другому у одного и того же пациента. Мытье рук как можно быстрее и тщательнее между контактами с пациентами и после контакта с кровью , биологическими жидкостями , выделениями , выделениями , а также оборудованием или предметами, загрязненными ими, является важным компонентом инфекционного контроля и мер предосторожности в изоляции. Распространение внутрибольничных инфекций среди пациентов с ослабленным иммунитетом почти в 40% случаев связано с заражением рук медицинских работников и является актуальной проблемой в современных больницах. Лучший способ решить эту проблему для работников — проводить правильные процедуры гигиены рук; именно поэтому ВОЗ запустила в 2005 году ГЛОБАЛЬНУЮ программу безопасности пациентов. [33]
На руках медицинских работников могут присутствовать две категории микроорганизмов: транзиторная флора и резидентная флора. Первый представлен микроорганизмами, взятыми работниками из окружающей среды, и находящиеся в нем бактерии способны выживать на коже человека, а иногда и размножаться. Вторую группу представляют постоянные микроорганизмы, обитающие на поверхности кожи (на роговом слое или непосредственно под ним). Они способны выживать на коже человека и свободно расти на ней. Они имеют низкую патогенность и инфекционность и создают своеобразную защиту от колонизации другими, более патогенными бактериями. Кожа рабочих колонизирована 3,9×10 4 – 4,6×10 6 КОЕ /см 2 . Микробами, составляющими резидентную флору, являются: Staphylococcus epidermidis , Staphylococcus hominis и Microccocus , Propionibacterium , Corynebacterium , Dermobacterium и Pitosporum spp., а транзиторными микроорганизмами являются Staphylococcus aureus и Klebsiella pneumoniae , а также Acinetobacter, Enterobacter и Candida spp. Цель гигиены рук — устранение транзиторной флоры путем тщательного и правильного мытья рук с использованием различных видов мыла (обычного и антисептического) и гелей на спиртовой основе. Основные проблемы, возникающие в практике гигиены рук, связаны с отсутствием доступных раковин и трудоемкостью мытья рук. Простым способом решения этой проблемы может быть использование протирочных средств для рук на спиртовой основе, поскольку их нанесение происходит быстрее по сравнению с правильным мытьем рук. [34]
Также было показано, что более тщательное мытье рук пациентами снижает уровень внутрибольничных инфекций. Пациенты, прикованные к постели, часто не имеют возможности вымыть руки во время еды, после прикосновения к поверхностям или работы с отходами, такими как салфетки. Подчеркивая важность мытья рук и предоставляя дезинфицирующий гель или салфетки рядом с кроватью, медсестры смогли напрямую снизить уровень заражения. Исследование, опубликованное в 2017 году, продемонстрировало это, улучшив обучение пациентов как правильному мытью рук, так и важному времени использования дезинфицирующего средства, и успешно снизило уровень энтерококков и золотистого стафилококка . [35]
Все посетители должны соблюдать те же процедуры, что и персонал больницы, чтобы адекватно контролировать распространение инфекций. Более того, инфекции с множественной лекарственной устойчивостью могут покинуть больницу и стать частью общественной флоры , если не будут приняты меры по прекращению этой передачи. [ нужна цитата ]
Неясно, повлиял ли лак для ногтей или кольца на уровень инфицирования хирургических ран. [36]
Помимо мытья рук важную роль в снижении риска передачи микроорганизмов играют перчатки . Перчатки в больницах носят по трем важным причинам. Во-первых, их надевают для обеспечения защитного барьера для персонала, предотвращая крупномасштабное загрязнение рук при соприкосновении с кровью, биологическими жидкостями, выделениями, выделениями, слизистыми оболочками и неповрежденной кожей. В Соединенных Штатах Управление по охране труда обязало носить перчатки, чтобы снизить риск заражения патогенными микроорганизмами, передающимися через кровь . [37] Во-вторых, перчатки носят, чтобы снизить вероятность передачи микроорганизмов, присутствующих на руках персонала, пациентам во время инвазивных или других процедур ухода за пациентами, которые включают прикосновение к слизистым оболочкам пациента и неповрежденной коже. В-третьих, их носят, чтобы снизить вероятность того, что руки персонала, загрязненные микроорганизмами пациента или фомита, могут передать эти микроорганизмы другому пациенту. В этой ситуации перчатки необходимо менять между контактами с пациентами, а руки следует мыть после снятия перчаток. [ нужна цитата ]
Известно, что микроорганизмы выживают на неодушевленных «прикосновенных» поверхностях в течение длительных периодов времени. [38] [39] Это может быть особенно проблематично в больницах, где пациенты с иммунодефицитом подвергаются повышенному риску заражения нозокомиальными инфекциями. Больных с внутрибольничными инфекциями преимущественно госпитализируют в отделения интенсивной терапии (ОИТ) различных типов. [40]
Сенсорные поверхности, обычно встречающиеся в больничных палатах, такие как перила кроватей, кнопки вызова, сенсорные панели, стулья, дверные ручки, выключатели, поручни, стойки для внутривенных вливаний, дозаторы (спиртовой гель, бумажные полотенца, мыло), перевязочные тележки, стойки и Известно, что столешницы заражены стафилококком , метициллин-резистентным золотистым стафилококком (одним из наиболее вирулентных штаммов устойчивых к антибиотикам бактерий) и ванкомицин-резистентным энтерококком . [41] Объекты, находящиеся в непосредственной близости от пациентов, содержат самые высокие уровни метициллин-резистентного золотистого стафилококка и ванкомицин-резистентного энтерококка . Вот почему сенсорные поверхности в больничных палатах могут служить источниками или резервуарами распространения бактерий от рук медицинских работников и посетителей к пациентам. [42]
Ряд соединений могут снизить риск роста бактерий на поверхностях, в том числе медь , серебро и бактерициды . [43]
Был проведен ряд исследований по оценке использования систем бесконтактной очистки, в частности использования устройств с ультрафиолетом C. Один обзор оказался безрезультатным из-за отсутствия или низкого качества доказательств. [44] В других обзорах были обнаружены некоторые доказательства их эффективности, и их становится все больше. [45] [46]
Двумя видами бактерий, наиболее вероятными для заражения пациентов, являются грамположительные штаммы метициллин-резистентного Staphylococcus aureus и грамотрицательные Acinetobacter baumannii . Хотя доступны антибиотики для лечения заболеваний, вызванных метициллин-резистентным Staphylococcus aureus , эффективных препаратов против Acinetobacter мало . Бактерии Acinetobacter развиваются и становятся невосприимчивыми к антибиотикам, поэтому во многих случаях необходимо использовать антибактериальные препараты полимиксинового типа. «Во многих отношениях это намного хуже, чем MRSA», — сказал специалист из Университета Кейс Вестерн Резерв . [47]
Еще одним растущим заболеванием, особенно распространенным в больницах Нью-Йорка , является устойчивая к лекарствам грамотрицательная Klebsiella pneumoniae . По оценкам, более 20% случаев заражения клебсиеллой в больницах Бруклина «теперь устойчивы практически ко всем современным антибиотикам, и эти супербактерии сейчас распространяются по всему миру». [47]
Бактерии, классифицируемые как грамотрицательные из-за их цвета на окраске по Граму , могут вызывать тяжелую пневмонию и инфекции мочевыводящих путей , кровотока и других частей тела. Их клеточная структура делает их более трудными для воздействия антибиотиками, чем грамположительные организмы, такие как устойчивый к метициллину Staphylococcus aureus . В некоторых случаях устойчивость к антибиотикам распространяется на грамотрицательные бактерии, которые могут заразить людей за пределами больницы. «Для грамположительных нам нужны лекарства получше; для грамотрицательных нам нужны любые лекарства», — сказал Брэд Спеллберг, специалист по инфекционным заболеваниям в Медицинском центре Харбор-Калифорнийский университет в Лос-Анджелесе и автор книги «Rising Plague » об устойчивых к лекарствам патогенах. . [47]
Госпитальная пневмония (ГП) является второй по распространенности нозокомиальной инфекцией и составляет примерно четверть всех инфекций в отделениях интенсивной терапии (ОРИТ). [48] ГАП, или нозокомиальная пневмония, представляет собой инфекцию нижних дыхательных путей, которая не находилась в инкубационном состоянии на момент госпитализации и клинически проявляется через два или более дней после госпитализации. [49] Вентилятор-ассоциированная пневмония (ВАП) определяется как ГАП у пациентов, находящихся на искусственной вентиляции легких. Частота ВАП составляет 10–30% среди пациентов, которым требуется искусственная вентиляция легких в течение >48 часов. [50] Стандартный протокол лечения основан на точном определении диагноза, микробиологическом подтверждении ВАП и назначении имипенема плюс ципрофлоксацина в качестве первоначального эмпирического лечения антибиотиками. [51]
Треть внутрибольничных инфекций считаются предотвратимыми. По оценкам CDC, в 2015 году 687 000 человек в США были инфицированы внутрибольничными инфекциями, что привело к 72 000 смертей. [52] Наиболее распространенными внутрибольничными инфекциями являются инфекции мочевыводящих путей , области хирургического вмешательства и различные пневмонии . [7]
Альтернативным лечением локализованных инфекций является использование облучения ультрафиолетом C. [53]
Используемые методы различаются от страны к стране (используемые определения, тип охваченных внутрибольничных инфекций, обследуемые медицинские учреждения, включение или исключение завозных инфекций и т. д.), поэтому международные сравнения показателей внутрибольничных инфекций следует проводить с предельной осторожностью. [ нужна цитата ]
В Бельгии распространенность внутрибольничных инфекций составляет около 6,2%. Ежегодно около 125,5 тыс. больных заражаются внутрибольничной инфекцией, что приводит к почти 3 тыс. смертей. Дополнительные расходы на медицинское страхование оцениваются примерно в 400 миллионов евро в год. [54]
Оценки варьировались от 6,7% в 1990 г. до 7,4% (у пациентов может быть несколько инфекций). [55] На национальном уровне распространенность среди пациентов в медицинских учреждениях составляла 6,7% в 1996 г., [56] 5,9% в 2001 г. [57] и 5,0% в 2006 г. [58] Уровень внутрибольничных инфекций составлял 7,6% в 1996 г., 6,4% в 2001 году и 5,4% в 2006 году .
В 2006 г. наиболее распространенными локализациями инфекции были инфекции мочевыводящих путей (30,3%), пневмопатии (14,7%), инфекции области хирургического вмешательства (14,2%). Инфекции кожи и слизистых оболочек (10,2%), другие респираторные инфекции (6,8%) и бактериальные инфекции/заражение крови (6,4%). [59] Среди взрослых пациентов, находящихся в отделениях интенсивной терапии, этот показатель составлял 13,5% в 2004 г., 14,6% в 2005 г., 14,1% в 2006 г. и 14,4% в 2007 г. [60]
По оценкам, внутрибольничные инфекции заставляют пациентов оставаться в больнице еще на четыре-пять дней. Примерно в 2004–2005 годах от внутрибольничной инфекции ежегодно умирало около 9 000 человек, из которых около 4 200 выжили бы без этой инфекции. [61]
В 2005 г. этот показатель оценивался в 8,5% пациентов [62] .
По оценкам, с 2000 года уровень инфицирования составляет около 6,7%, т.е. от 450 000 до 700 000 пациентов, что привело к от 4 500 до 7 000 смертей. [63] Исследование, проведенное в Ломбардии, дало показатель 4,9% пациентов в 2000 году. [64]
Оценки варьируются от 2 до 14%. [65] Национальное исследование дало показатель 7,2% в 2004 году. [66]
В 2012 году Агентство по охране здоровья сообщило, что уровень распространенности внутрибольничных инфекций в Англии составил 6,4% в 2011 году по сравнению с показателем 8,2% в 2006 году [67] , причем наиболее распространенными типами являются инфекции дыхательных путей , мочевыводящих путей и области хирургического вмешательства. зарегистрированных инфекций. [67] В 2018 году сообщалось, что число внутрибольничных инфекций выросло с 5972 в 2008 году до 48815 в 2017 году. [68]
По оценкам Центров по контролю и профилактике заболеваний (CDC), около 1,7 миллиона внутрибольничных инфекций, вызванных всеми типами бактерий, вместе взятых, вызывают или способствуют 99 000 смертей каждый год. [69] По другим оценкам, 10%, или 2 миллиона, пациентов в год заражаются, а ежегодные затраты варьируются от 4,5 до 11 миллиардов долларов. [70] В США наиболее частым типом госпитальной инфекции является инфекция мочевыводящих путей (36%), за ней следуют инфекции в области хирургического вмешательства (20%), а также инфекции кровотока и пневмония (обе по 11%). [47] [ нужно обновить ]
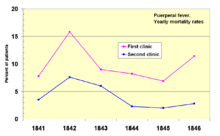
В 1841 году в венском родильном доме работал Игнац Земмельвейс , венгерский акушер . Он был «шокирован» уровнем смертности женщин, у которых развилась послеродовая лихорадка . Он задокументировал, что смертность в палате, где рожали студенты-медики, была в три раза выше, чем в соседней палате, где работали студенты -акушеры . [71] Студенты-медики также регулярно работали с трупами . Он сравнил уровень заражения с аналогичной больницей в Дублине, Ирландия , и предположил , что именно студенты-медики каким-то образом заражали женщин после родов. В мае 1847 года он ввел обязательное мытье рук , и уровень заражения резко снизился. Луи Пастер предложил микробную теорию болезней и начал свою работу по холере в 1865 году, определив, что именно микроорганизмы связаны с болезнью . [72] [73]