Лейкоциты (научное название лейкоциты ), также называемые иммунными клетками или иммуноцитами , представляют собой клетки иммунной системы , которые участвуют в защите организма как от инфекционных заболеваний , так и от инородных захватчиков. Лейкоциты включают три основных подтипа; гранулоциты , лимфоциты и моноциты . [1]
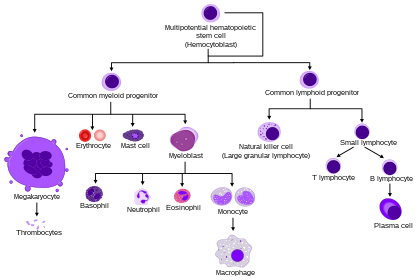
Все лейкоциты производятся и происходят из мультипотентных клеток костного мозга , известных как гемопоэтические стволовые клетки . [2] Лейкоциты встречаются по всему организму, включая кровь и лимфатическую систему . [3] Все лейкоциты имеют ядра , что отличает их от других клеток крови , безъядерных эритроцитов (эритроцитов) и тромбоцитов . Различные лейкоциты обычно классифицируются по клеточному происхождению ( миелоидные клетки или лимфоидные клетки ). Лейкоциты являются частью иммунной системы организма. Они помогают организму бороться с инфекциями и другими заболеваниями. Типами лейкоцитов являются гранулоциты (нейтрофилы, эозинофилы и базофилы) и агранулоциты ( моноциты и лимфоциты (Т-клетки и В-клетки)). [4] Миелоидные клетки ( миелоциты ) включают нейтрофилы , эозинофилы , тучные клетки , базофилы и моноциты . [5] Моноциты подразделяются на дендритные клетки и макрофаги . Моноциты, макрофаги и нейтрофилы являются фагоцитирующими . Лимфоидные клетки ( лимфоциты ) включают Т-клетки (подразделяемые на Т-хелперы , Т-клетки памяти , цитотоксические Т-клетки ), В-клетки (подразделяемые на плазматические клетки и В-клетки памяти ) и естественные клетки-киллеры . Исторически лейкоциты классифицировали по их физическим характеристикам ( гранулоциты и агранулоциты ), но сейчас эта система классификации используется реже. Лейкоциты, вырабатываемые в костном мозге , защищают организм от инфекций и болезней . Избыток лейкоцитов обычно возникает из-за инфекции или воспаления. Реже высокий уровень лейкоцитов может указывать на определенные виды рака крови или заболевания костного мозга.
Количество лейкоцитов в крови часто является индикатором заболевания , и поэтому количество лейкоцитов является важной частью общего анализа крови . Нормальное количество лейкоцитов обычно составляет от 4 × 10 9 /л до 1,1 × 10 10 /л. В США это обычно выражается как от 4000 до 11000 лейкоцитов на микролитр крови. [6] Лейкоциты составляют примерно 1% от общего объёма крови у здорового взрослого человека, [7] что делает их значительно менее многочисленными, чем эритроциты — от 40% до 45% . Однако этот 1% крови имеет большое значение для здоровья, ведь от него зависит иммунитет . Увеличение числа лейкоцитов сверх верхних пределов называется лейкоцитозом . Это нормально, если это часть здорового иммунного ответа, который случается часто. Иногда это заболевание является аномальным, если оно имеет неопластическое или аутоиммунное происхождение. Снижение ниже нижней границы называется лейкопенией . Это указывает на ослабление иммунной системы.
Название «лейкоциты» происходит от внешнего вида образца крови после центрифугирования . Белые клетки обнаруживаются в лейкоцитной пленке — тонком, обычно белом слое ядросодержащих клеток между осадочными эритроцитами и плазмой крови . Научный термин лейкоцит напрямую отражает его описание. Оно происходит от греческих корней leuk – «белый» и cyt – «клетка». Иногда лейкоцитовая пленка может быть зеленой, если в образце содержится большое количество нейтрофилов из-за вырабатываемого ими гемсодержащего фермента миелопероксидазы . [ нужна цитата ]

Все лейкоциты имеют ядро, что отличает их от безъядерных эритроцитов и тромбоцитов. Типы лейкоцитов можно классифицировать стандартными способами. Две пары самых широких категорий классифицируют их либо по структуре ( гранулоциты или агранулоциты ), либо по клеточному происхождению (миелоидные клетки или лимфоидные клетки). Эти самые широкие категории можно разделить на пять основных типов: нейтрофилы , эозинофилы , базофилы , лимфоциты и моноциты . [5] Хороший способ запомнить относительные пропорции WBC: «Никогда не позволяйте обезьянам есть бананы». [9] Эти типы отличаются своими физическими и функциональными характеристиками. Моноциты и нейтрофилы являются фагоцитами . Можно классифицировать и другие подтипы.
Гранулоциты отличаются от агранулоцитов формой ядра (дольчатое или круглое, то есть полиморфно-ядерное или мононуклеарное) и гранулами цитоплазмы ( присутствуют или отсутствуют, точнее, видимы при световой микроскопии или таким образом не видны). Другая дихотомия связана с происхождением: миелоидные клетки (нейтрофилы, моноциты, эозинофилы и базофилы) отличаются от лимфоидных клеток (лимфоцитов) гемопоэтической линией ( линия клеточной дифференциации ). [10] Лимфоциты можно далее классифицировать как Т-клетки, В-клетки и естественные клетки-киллеры.

Нейтрофилы являются наиболее распространенными лейкоцитами, составляющими 60-70% циркулирующих лейкоцитов. [7] Они защищают от бактериальной или грибковой инфекции. Обычно они первыми реагируют на микробную инфекцию; их активность и гибель в большом количестве образуют гной . Их обычно называют полиморфно-ядерными (ПМЯ) лейкоцитами, хотя в техническом смысле ПМН относятся ко всем гранулоцитам. У них многодольчатое ядро, состоящее из трех-пяти долей, соединенных тонкими тяжами. [13] Это придает нейтрофилам вид, что они имеют несколько ядер, отсюда и название полиморфно-ядерные лейкоциты. Цитоплазма может выглядеть прозрачной из-за мелких гранул, которые при окрашивании становятся бледно-сиреневыми. Нейтрофилы активны в фагоцитозе бактерий и присутствуют в большом количестве в гное ран. Эти клетки не способны обновлять свои лизосомы (используемые для переваривания микробов) и умирают после фагоцитоза нескольких патогенов. [14] Нейтрофилы являются наиболее распространенным типом клеток, наблюдаемым на ранних стадиях острого воспаления. Согласно различным оценкам, средняя продолжительность жизни инактивированных нейтрофилов человека в кровообращении составляет от 5 до 135 часов. [15] [16]
Эозинофилы составляют около 2–4% лейкоцитов циркулирующей крови. Это количество колеблется в течение дня, в зависимости от сезона и во время менструации . Он повышается в ответ на аллергию, паразитарные инфекции, коллагеновые заболевания, заболевания селезенки и центральной нервной системы. В крови они редки, но многочисленны в слизистых оболочках дыхательных, пищеварительных и нижних мочевых путей. [13]
В первую очередь они борются с паразитарными инфекциями. Эозинофилы также являются преобладающими воспалительными клетками при аллергических реакциях. Наиболее важные причины эозинофилии включают такие аллергии, как астма, сенная лихорадка и крапивница; и паразитарные инфекции. Они выделяют химические вещества, которые уничтожают крупных паразитов, таких как анкилостомы и ленточные черви, которые слишком велики для фагоцитирования одного лейкоцита. В целом их ядра двудольчатые. Доли соединены тонкой нитью. [13] Цитоплазма полна гранул, которые приобретают характерный розово-оранжевый цвет с окрашиванием эозином .
Базофилы несут главную ответственность за аллергическую и антигенную реакцию, высвобождая химический гистамин , вызывающий расширение кровеносных сосудов . Поскольку они являются самыми редкими из лейкоцитов (менее 0,5% от общего количества) и имеют общие физико-химические свойства с другими клетками крови, их трудно изучать. [17] Их можно узнать по нескольким грубым темно-фиолетовым гранулам, придающим им синий оттенок. Ядро двух- или трехлопастное, но его трудно увидеть из-за множества крупных гранул, скрывающих его.
Они выделяют два химических вещества, которые помогают защитить организм: гистамин и гепарин . Гистамин отвечает за расширение кровеносных сосудов и увеличение притока крови к поврежденным тканям. Это также делает кровеносные сосуды более проницаемыми, поэтому нейтрофилы и белки свертывания могут легче проникать в соединительную ткань. Гепарин является антикоагулянтом, который ингибирует свертывание крови и способствует перемещению лейкоцитов в определенную область. Базофилы также могут выделять химические сигналы, которые привлекают эозинофилы и нейтрофилы к месту инфекции. [13]
Лимфоциты гораздо чаще встречаются в лимфатической системе, чем в крови. Лимфоциты отличаются наличием глубоко окрашенного ядра, которое может быть эксцентричным по расположению, и относительно небольшим количеством цитоплазмы. Лимфоциты включают в себя:
Моноциты, самый крупный тип лейкоцитов, разделяют функцию «пылесоса» ( фагоцитоза ), как и нейтрофилы, но живут гораздо дольше, поскольку у них есть дополнительная роль: они представляют фрагменты патогенов Т-клеткам, чтобы патогены можно было распознать. еще раз и убил. Это вызывает появление реакции антител. Моноциты в конечном итоге покидают кровоток и становятся тканевыми макрофагами , которые удаляют остатки мертвых клеток, а также атакуют микроорганизмы. Нейтрофилы не могут эффективно справиться ни с остатками мертвых клеток, ни с атакующими микроорганизмами. В отличие от нейтрофилов, моноциты способны заменять свое лизосомальное содержимое и, как полагают, имеют гораздо более продолжительную активную жизнь. Они имеют почковидное ядро и обычно не гранулированы. Они также обладают обильной цитоплазмой.
Некоторые лейкоциты мигрируют в ткани организма, чтобы поселиться в этом месте, а не оставаться в крови. Часто эти клетки имеют конкретные названия в зависимости от того, в какой ткани они располагаются, например фиксированные макрофаги в печени, которые стали известны как клетки Купфера . Эти клетки по-прежнему играют роль в иммунной системе.
Две широко используемые категории нарушений лейкоцитов количественно делят их на те, которые вызывают их чрезмерное количество ( пролиферативные расстройства), и те, которые вызывают недостаточное количество ( лейкопении ). [18] Лейкоцитоз обычно здоров (например, при борьбе с инфекцией ), но он также может быть дисфункциональным пролиферативным. Пролиферативные нарушения лейкоцитов можно классифицировать как миелопролиферативные и лимфопролиферативные . Некоторые из них являются аутоиммунными , но многие являются неопластическими .
Другой способ классификации нарушений лейкоцитов — качественный. Существуют различные заболевания, при которых количество лейкоцитов нормальное, но клетки не функционируют нормально. [19]
Неоплазия лейкоцитов может быть доброкачественной , но часто бывает злокачественной . Из различных опухолей крови и лимфы рак лейкоцитов можно в общих чертах классифицировать как лейкозы и лимфомы , хотя эти категории частично совпадают и часто группируются вместе.
Ряд заболеваний может вызвать снижение количества лейкоцитов. Этот тип лейкоцитов с пониженным содержанием обычно представляет собой нейтрофилы. В этом случае снижение можно назвать нейтропенией или гранулоцитопенией. Реже может наблюдаться снижение количества лимфоцитов (так называемая лимфоцитопения или лимфопения). [18]
Нейтропения может быть приобретенной или внутренней . [20] Снижение уровня нейтрофилов в лабораторных анализах связано либо со снижением выработки нейтрофилов, либо с увеличением их удаления из крови. [18] Следующий список причин не является полным.
Симптомы нейтропении связаны с основной причиной снижения нейтрофилов. Например, наиболее распространенной причиной приобретенной нейтропении является прием лекарств, поэтому у человека могут наблюдаться симптомы передозировки или токсичности лекарств . Лечение также направлено на первопричину нейтропении. [21] Одним из серьезных последствий нейтропении является то, что она может увеличить риск заражения. [19]
Определяется как общее количество лимфоцитов ниже 1,0x10 9 /л, наиболее часто поражаются клетки CD4+ Т-клетки. Как и нейтропения, лимфоцитопения может быть приобретенной или внутренней и имеет множество причин. [19] Это не полный список.
Как и при нейтропении, симптомы и лечение лимфоцитопении направлены на первопричину изменения количества клеток.
Увеличение количества лейкоцитов в кровообращении называется лейкоцитозом . [18] Чаще всего это увеличение вызвано воспалением . [18] Существует четыре основные причины: увеличение производства в костном мозге, увеличение высвобождения из хранилищ в костном мозге, снижение прикрепления к венам и артериям, снижение поглощения тканями. [18] Лейкоцитоз может поражать одну или несколько клеточных линий и может быть нейтрофильным, эозинофильным, базофильным, моноцитозом или лимфоцитозом.
Нейтрофилия — увеличение абсолютного числа нейтрофилов в периферическом кровообращении . Нормальные показатели крови варьируются в зависимости от возраста. [19] Нейтрофилия может быть вызвана непосредственным нарушением клеток крови (первичное заболевание). Оно также может возникнуть как следствие основного заболевания (вторичное). Большинство случаев нейтрофилии являются вторичными по отношению к воспалению. [21]
Основные причины [21]
Вторичные причины [21]
Нормальным считается количество эозинофилов менее 0,65 × 10 .9 /л. [19] Количество эозинофилов выше у новорожденных и варьируется в зависимости от возраста, времени (меньше утром и выше ночью), физических упражнений, окружающей среды и воздействия аллергенов. [19] Эозинофилия никогда не является нормальным лабораторным явлением. Всегда следует прилагать усилия для обнаружения основной причины, хотя причина не всегда может быть найдена. [19]
Полный подсчет клеток крови — это анализ крови , который включает общее количество лейкоцитов и дифференциальный подсчет, то есть количество каждого типа лейкоцитов. Референтные диапазоны анализов крови указывают типичные показатели у здоровых людей.
Нормальное общее количество лейкоцитов у взрослого человека составляет от 4000 до 11 000 на мм 3 крови.
Дифференциальный подсчет лейкоцитов: количество/(%) разных типов лейкоцитов на кубический мм. крови. Ниже приведены референтные диапазоны для различных типов лейкоцитов. [23]
