Множественная миелома ( ММ ), также известная как плазматическая миелома и просто миелома , представляет собой рак плазматических клеток , типа белых кровяных клеток , которые обычно вырабатывают антитела . [6] Часто изначально никаких симптомов не наблюдается. [10] По мере прогрессирования могут возникать боли в костях , анемия , почечная недостаточность и инфекции. [10] Осложнения могут включать гиперкальциемию и амилоидоз . [3]
Причина множественной миеломы неизвестна. [4] Факторы риска включают ожирение , воздействие радиации , семейный анамнез, возраст и определенные химические вещества. [5] [11] [12] Существует повышенный риск множественной миеломы в определенных профессиях. [13] Это связано с профессиональным воздействием ароматических углеводородных растворителей, играющих роль в возникновении множественной миеломы. [14] Множественная миелома является результатом многоэтапной злокачественной трансформации и почти всегда возникает из предраковой стадии моноклональной гаммапатии неопределенного значения (MGUS). По мере того, как MGUS развивается в MM, достигается другая предстадия заболевания, известная как тлеющая миелома (SMM) . [15]
При ММ аномальные плазматические клетки вырабатывают аномальные антитела , которые могут вызывать проблемы с почками и чрезмерно густую кровь . [10] Плазменные клетки также могут образовывать массу в костном мозге или мягких тканях. [10] Когда присутствует одна опухоль, она называется плазмоцитомой ; если их больше одной, это называется множественной миеломой. [10] Множественная миелома диагностируется на основании анализов крови или мочи, обнаруживающих аномальные белки антител (часто с использованием электрофоретических методов, выявляющих наличие моноклонального спайка в результатах, называемого m-спайком), биопсии костного мозга , обнаруживающей раковые плазматические клетки, и медицинской визуализации, обнаруживающей поражения костей. [6] Другим распространенным результатом является высокий уровень кальция в крови . [6]
Множественная миелома считается поддающейся лечению, но в целом неизлечимой. [3] Ремиссии могут быть достигнуты с помощью стероидов , химиотерапии , таргетной терапии и трансплантации стволовых клеток . [3] Бисфосфонаты и лучевая терапия иногда используются для уменьшения боли от поражений костей. [3] [6] Недавно в схемы лечения были включены новые подходы, использующие терапию CAR-T-клетками . [16]
В 2020 году во всем мире болезнь была диагностирована у 175 000 человек, в то время как в том же году от нее умерло около 117 000 человек. В США прогнозы предполагают, что в 2023 году болезнь будет диагностирована у 35 000 человек, и в том же году от нее умрут около 12 000 человек. [17] В 2020 году в США насчитывалось около 170 405 человек с миеломой [18]
Трудно судить о статистике смертности, поскольку методы лечения этого заболевания быстро совершенствуются. Согласно данным, касающимся людей, у которых это заболевание было диагностировано в период с 2013 по 2019 год, около 60% прожили пять лет или более после постановки диагноза, а около 34% прожили десять лет или более. [18] Люди, у которых недавно диагностировали это заболевание, теперь имеют лучшие перспективы благодаря улучшению методов лечения. [19]
Заболевание обычно возникает в возрасте около 60 лет и чаще встречается у мужчин, чем у женщин. [6] Оно редко встречается у людей моложе 40 лет . [6] Слово миелома происходит от греческого myelo- «костный мозг» и -oma «опухоль». [20]
Поскольку миелома может поражать многие органы, симптомы и признаки сильно различаются. Усталость и боль в костях являются наиболее распространенными симптомами при проявлении. Критерии CRAB ранее были эталоном, используемым для установления наличия активной множественной миеломы (в отличие от более ранней, как правило, бессимптомной, «тлеющей» формы заболевания). Критерии CRAB следующие: [21] [2] [22]
С 2014 года [обновлять]диагностические критерии были расширены и обновлены IMWG (Международной рабочей группой по миеломе), чтобы добавить три события, определяющих миелому, любое из которых указывает на наличие активной множественной миеломы. Каждое из этих трех событий может произойти до появления любого из критериев CRAB, тем самым делая больше людей подходящими для лечения миеломными препаратами раньше. [22]

Боль в костях поражает почти 70% людей с множественной миеломой и является одним из наиболее распространенных симптомов. [2] : 653 [23] Боль в костях при миеломе обычно затрагивает позвоночник и ребра и усиливается при активности. Постоянная локализованная боль может указывать на патологический перелом кости . Вовлечение позвонков может привести к компрессии спинного мозга или кифозу . Миеломная болезнь костей обусловлена сверхэкспрессией активатора рецептора лиганда ядерного фактора κ B ( RANKL ) стромой костного мозга . RANKL активирует остеокласты , которые резорбируют кость. Возникающие в результате поражения костей носят литический характер (вызывают разрушение) и лучше всего видны на простых рентгенограммах, которые могут показывать «пробитые» резорбтивные поражения (включая вид «капли дождя» на рентгенограмме черепа ). Разрушение кости также приводит к выбросу ионов кальция в кровь, что приводит к гиперкальциемии и связанным с ней симптомам. [24]
Анемия, обнаруживаемая при миеломе, обычно нормоцитарная и нормохромная . Она возникает в результате замены нормального костного мозга инфильтрирующими опухолевыми клетками и ингибирования нормальной продукции эритроцитов ( кроветворения ) цитокинами . [25]
Нарушение функции почек может развиваться как остро , так и хронически и с любой степенью тяжести. [26] [27] Наиболее распространенной причиной почечной недостаточности при множественной миеломе являются белки, секретируемые злокачественными клетками. Клетки миеломы продуцируют моноклональные белки различных типов, чаще всего иммуноглобулины (антитела) и свободные легкие цепи , что приводит к аномально высокому уровню этих белков в крови. В зависимости от размера этих белков они могут выводиться через почки. Почки могут быть повреждены под воздействием белков или легких цепей. Повышенная резорбция костей приводит к гиперкальциемии и вызывает нефрокальциноз , тем самым способствуя почечной недостаточности. Амилоидоз занимает отдаленное третье место в причинах. У людей с амилоидозом высокие уровни амилоидного белка , который может выводиться через почки и вызывать повреждение почек и других органов. [28] [29]
Легкие цепи вызывают множество эффектов, которые могут проявляться как синдром Фанкони ( почечный канальцевый ацидоз II типа ). [28]
Сопутствующие инфекции распространены при множественной миеломе, поскольку заболевание нарушает функционирование компонентов крови, которые обычно противостоят патогенам. Наиболее распространенными инфекциями являются пневмонии, инфекции мочевыводящих путей и сепсис. [30] Наибольший риск возникновения инфекции приходится на первые несколько месяцев после начала новой лекарственной терапии, поскольку многие лекарственные терапии еще больше подавляют нормальный иммунный ответ. [31]
Инфекции (и «неблагоприятные события» для всех заболеваний) классифицируются по стандартизированной шкале. [32] При некоторых видах терапии миеломы более 30% людей переносят инфекцию «3-й степени» или выше (многие люди переносят несколько таких инфекций), [33] требующую вмешательства, по крайней мере, антибиотиков. [32] Из людей, которые умирают в течение 6 месяцев после постановки диагноза миеломы, от 20% до 50% умирают от сопутствующих инфекций. [30]
Клиническая оценка иммунного ответа человека обычно выполняется с помощью лабораторного теста, который измеряет уровни различных иммуноглобулинов в крови. Существует пять разновидностей иммуноглобулинов, обозначенных суффиксами -A, -D, -E, -G и -M. [34] В совокупности уровень иммуноглобулинов может быть повышен при заболевании, но большинство таких повышенных антител являются моноклональными из-за клональных плазматических клеток и, таким образом, неэффективны. Такие неэффективные антитела обычно являются разновидностями иммуноглобулинов -A и -G. [34] Когда показатель эффективных антител падает ниже порогового значения (состояние, называемое гипогаммаглобулинемией ), [35] дополнительные иммуноглобулины могут быть предоставлены путем периодических инфузий для снижения риска побочных инфекций. [33]
Некоторые симптомы (например, слабость , спутанность сознания и усталость ) могут быть вызваны анемией или гиперкальциемией. Головная боль , изменения зрения и ретинопатия могут быть результатом повышенной вязкости крови в зависимости от свойств парапротеина . Наконец, могут возникнуть корешковая боль , потеря контроля над кишечником или мочевым пузырем (из- за вовлечения спинного мозга, приводящего к сдавлению спинного мозга ) или синдром запястного канала и другие невропатии (из-за инфильтрации периферических нервов амилоидом ). Это может привести к параплегии в поздних случаях. [ требуется ссылка ]
Если заболевание хорошо контролируется, неврологические симптомы могут возникнуть в результате современных методов лечения, некоторые из которых могут вызывать периферическую невропатию, проявляющуюся в виде онемения или боли в руках, ногах и голенях. [ необходима цитата ]
Первоначальные симптомы могут включать боль, онемение, отек, расширение челюсти, подвижность зубов и рентгенопрозрачность . [36] Множественная миелома во рту может имитировать распространенные проблемы с зубами, такие как периапикальный абсцесс или пародонтальный абсцесс , гингивит , пародонтит или другие разрастания или массы десен. [37]
Причина возникновения множественной миеломы, как правило, неизвестна. [4]
Исследования показали семейную предрасположенность к миеломе. [42] [43] Гиперфосфорилирование ряда белков — белков паратарг — тенденция, которая наследуется аутосомно-доминантным образом, по-видимому, является распространенным механизмом в этих семьях. Эта тенденция чаще встречается у афроамериканцев с миеломой и может способствовать более высоким показателям миеломы в этой группе. [42]
В исследовании, посвященном изучению связи между профессиональным воздействием ароматических углеводородных растворителей ( бензол и его многочисленные производные), были получены доказательства того, что эти растворители играют роль в возникновении множественной миеломы. [14] Возникновение множественной миеломы может чаще происходить в определенных профессиях. Риск возникновения множественной миеломы выше в таких профессиях, как пожарный, парикмахер, а также в сельскохозяйственных и промышленных профессиях. [44] Риск в определенных профессиях обусловлен воздействием различных химических веществ. Повторное воздействие химических веществ увеличивает риск множественной миеломы. Было замечено, что использование пестицидов и опасных химических веществ в таких профессиях, как пожаротушение и сельское хозяйство, приводит к повышению риска множественной миеломы. [13] Другие профессии, такие как промышленные профессии, также подвержены повышенному риску множественной миеломы. Промышленные рабочие подвергаются воздействию химических веществ, содержащих ароматические углеводородные растворители. [14] [13]
Воздействие ароматических углеводородных растворителей, бензола , толуола и ксилена , может увеличить риск множественной миеломы. Увеличенная продолжительность, высокая интенсивность воздействия или повторное воздействие были связаны с повышенным риском множественной миеломы до 63%. [14] Было изучено время от воздействия до постановки диагноза, и диагноз после воздействия отставал по крайней мере на 20 лет. [14] Когда было выявлено воздействие одного химического вещества, обычно было выявлено воздействие другого углеводородного растворителя. [14] Множественная миелома поражает больше мужчин, пожилых людей и афроамериканцев. Эти группы населения также имеют более высокую частоту воздействия, чем их женские коллеги. [14]
Редко вирус Эпштейна-Барр (ВЭБ) ассоциируется с множественной миеломой, особенно у людей с иммунодефицитом из-за, например, ВИЧ/СПИДа , трансплантации органов или хронического воспалительного заболевания, такого как ревматоидный артрит . [45] ВЭБ-положительная множественная миелома классифицируется Всемирной организацией здравоохранения (2016) как одна из форм лимфопролиферативных заболеваний, связанных с вирусом Эпштейна-Барр , и называется плазматической миеломой, связанной с вирусом Эпштейна-Барр . ВЭБ-положительное заболевание чаще встречается при плазмоцитоме , чем при множественной миеломе плазматического рака. [46] Ткани, вовлеченные в заболевание ВЭБ+, обычно показывают очаги клеток ВЭБ+ с появлением быстро пролиферирующих незрелых или плохо дифференцированных плазматических клеток. [46] Клетки экспрессируют продукты генов ВЭБ, таких как EBER1 и EBER2. [47] Хотя EBV способствует развитию и/или прогрессированию большинства лимфопролиферативных заболеваний, связанных с вирусом Эпштейна-Барр, его роль в множественной миеломе неизвестна. [48] Однако люди, которые являются EBV-положительными с локализованной плазмоцитомой(ами), с большей вероятностью прогрессируют до множественной миеломы по сравнению с людьми с EBV-отрицательной плазмоцитомой(ами). Это предполагает, что EBV может играть роль в прогрессировании плазмоцитом в системную множественную миелому. [47]

В-лимфоциты начинаются в костном мозге и перемещаются в лимфатические узлы. По мере развития они созревают и демонстрируют различные белки на своих клеточных поверхностях (клеточные поверхностные антигены). Когда они активируются для секреции антител, они известны как плазматические клетки. [49]
Множественная миелома развивается в В-лимфоцитах после того, как они покидают часть лимфатического узла, известную как зародышевый центр . Нормальный тип клеток, наиболее тесно связанный с клетками ММ, обычно считается либо активированной В-клеткой памяти , либо предшественником плазматических клеток, плазмобластом . [ 50]
Иммунная система держит пролиферацию В-клеток и секрецию антител под строгим контролем. Когда хромосомы и гены повреждаются, часто через перестройку, этот контроль теряется. Часто ген-промотор перемещается (или транслоцируется) в хромосому, где он стимулирует ген антитела к перепроизводству. [ необходима цитата ]
Хромосомная транслокация между геном тяжелой цепи иммуноглобулина (на хромосоме 14 , локус q32) и онкогеном (часто 11q13, 4p16.3, 6p21, 16q23 и 20q11 [51] ) часто наблюдается у людей с множественной миеломой. Эта мутация приводит к нарушению регуляции онкогена, что считается важным инициирующим событием в патогенезе миеломы. [52] Результатом является пролиферация клона плазматических клеток и геномная нестабильность, которая приводит к дальнейшим мутациям и транслокациям. Аномалия хромосомы 14 наблюдается примерно в 50% всех случаев миеломы. Делеция (частей) хромосомы 13 также наблюдается примерно в 50% случаев.
Продукция цитокинов [53] (особенно ИЛ-6 ) плазматическими клетками вызывает большую часть их локализованных повреждений, таких как остеопороз , и создает микросреду, в которой злокачественные клетки процветают. Ангиогенез (образование новых кровеносных сосудов) увеличивается. [ необходима цитата ]
Образующиеся антитела откладываются в различных органах, что приводит к почечной недостаточности, полинейропатии и различным другим симптомам, связанным с миеломой.
Эпигенетические модификации , такие как метилирование ДНК или модификации гистонов , являются ключевыми для установления и прогрессирования заболевания. [54] В исследовании, в котором изучался профиль метилирования ДНК клеток множественной миеломы и нормальных плазматических клеток , наблюдалось постепенное деметилирование от стволовых клеток к плазматическим клеткам с сайт-специфическим усилением метилирования. [55] Потеря метилирования связана с активацией генов , а усиление метилирования коррелирует с подавлением генов. Нарушенный паттерн метилирования при множественной миеломе приводит к активации специфических онкогенов и репрессии специфических генов-супрессоров опухолей . Наблюдаемый паттерн метилирования CpG в интронных областях с хроматиновыми метками, связанными с энхансерами, при множественной миеломе аналогичен недифференцированным предшественникам и стволовым клеткам. Эти результаты могут представлять собой эпигенетическое перепрограммирование de novo при множественной миеломе, приводящее к приобретению паттерна метилирования, связанного со стволовостью. [56]
Другие исследования выявили специфичный для множественной миеломы паттерн подавления генов, связанный с аномальными модификациями гистонов, вызванными нарушением регуляции поликомбного репрессивного комплекса 2 (PRC2). [57] [58] Повышенная экспрессия субъединицы PRC2, EZH2, была описана как общая черта множественной миеломы, приводящая к накоплению и перераспределению триметилирования лизина 27 гистона H3, которое прогрессирует с тяжестью заболевания. [59]
Генетические аномалии при множественной миеломе делят заболевание на две основные группы: гипердиплоидную множественную миелому и негипердиплоидную множественную миелому. Гипердиплоидная ММ связана с хорошим прогнозом и включает трисомии нечетных хромосом. Негипердиплоидная ММ имеет худший исход и характеризуется транслокациями на хромосоме 14, которые приводят к экспрессии онкогенов. Эти транслокации могут быть t(11;14), t(6;14), t(4;14), t(14;16), t(14;20). [60] Другие генетические изменения - это амплификация 1q, делеция 1p, делеция 17, делеция 13, сверхэкспрессия MYC и точечные мутации в ключевых путях.
Ассоциированные генетические мутации включают ATM , BRAF , CCND1 , DIS3 , FAM46C , KRAS , NRAS и TP53 . [61]
Генетические и эпигенетические изменения происходят постепенно. Первоначальное изменение, часто включающее одну транслокацию хромосомы 14, устанавливает клон плазматических клеток костного мозга, который вызывает бессимптомное расстройство MGUS , которое является предраковым расстройством, характеризующимся повышенным количеством плазматических клеток в костном мозге или циркуляцией миеломного белка иммуноглобулина. Дальнейшие генетические или эпигенетические изменения производят новый клон плазматических клеток костного мозга, обычно происходящий от исходного клона, который вызывает более серьезное, но все еще бессимптомное предраковое расстройство - тлеющую множественную миелому. Эта миелома характеризуется повышением количества плазматических клеток костного мозга или уровней циркулирующего миеломного белка выше, чем наблюдается при MGUS. [62]
Последующие генетические и эпигенетические изменения приводят к появлению нового, более агрессивного клона плазматических клеток, что вызывает дальнейшее повышение уровня циркулирующего миеломного белка, дальнейшее повышение количества плазматических клеток костного мозга или развитие одного или нескольких из определенного набора симптомов «CRAB», которые являются основой для диагностики злокачественной множественной миеломы и лечения этого заболевания. [63]
В небольшом проценте случаев множественной миеломы дальнейшие генетические и эпигенетические изменения приводят к развитию клона плазматических клеток, который перемещается из костного мозга в кровеносную систему , проникает в отдаленные ткани и тем самым вызывает самую злокачественную из всех дискразий плазматических клеток — лейкоз плазматических клеток . [39] [64] [65] Таким образом, фундаментальная генетическая нестабильность в плазматических клетках или их предшественниках приводит к прогрессированию:
Моноклональная гаммапатия неопределенного значения → вялая множественная миелома → множественная миелома → плазмоклеточный лейкоз
Будучи бессимптомными, моноклональная гаммапатия неопределенного значения и вялая множественная миелома обычно диагностируются случайно, путем обнаружения белка миеломы в тестах электрофореза сывороточного белка, проводимых для других целей. MGUS является относительно стабильным состоянием, поражающим 3% людей в возрасте 50 лет и 5% людей в возрасте 70 лет; оно прогрессирует до множественной миеломы со скоростью 0,5–1% случаев в год; вялая множественная миелома делает это со скоростью 10% в год в течение первых 5 лет, но затем резко падает до 3% в год в течение следующих 5 лет и затем до 1% в год. [39] [40]
В целом, около 2–4% случаев множественной миеломы в конечном итоге переходят в лейкоз плазматических клеток . [64]
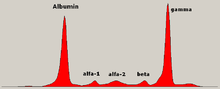
Уровень глобулина может быть нормальным при установленном заболевании. Врач может запросить электрофорез белка крови и мочи, который может показать наличие полосы парапротеина (моноклонального белка или белка М ) с уменьшением или без уменьшения других (нормальных) иммуноглобулинов (известного как иммунный парез). Одним из типов парапротеина является белок Бенс-Джонса , который представляет собой парапротеин мочи, состоящий из свободных легких цепей. Количественные измерения парапротеина необходимы для установления диагноза и мониторинга заболевания. Парапротеин представляет собой специфический иммуноглобулин (или фрагмент иммуноглобулина), первоначально вырабатываемый мутировавшей плазматической клеткой, которая начала размножаться, и который теперь вырабатывается всей линией злокачественных клеток. [66]
Теоретически, множественная миелома может продуцировать все классы иммуноглобулинов, но парапротеины IgG являются наиболее распространенными, за ними следуют IgA и IgM . Миеломы IgD и IgE встречаются очень редко. Кроме того, легкие и/или тяжелые цепи (строительные блоки антител) могут секретироваться изолированно: κ- или λ-легкие цепи или любой из пяти типов тяжелых цепей (α-, γ-, δ-, ε- или μ-тяжелые цепи). Люди без признаков моноклонального белка могут иметь «несекреторную» миелому (не продуцирующую иммуноглобулины); это составляет около 3% всех людей с множественной миеломой. [67]
Дополнительные результаты могут включать повышенный уровень кальция (когда остеокласты разрушают кость, высвобождая его в кровоток), повышенный уровень креатинина в сыворотке из-за снижения функции почек , что в основном обусловлено отложениями парапротеинов в почках, хотя в отложениях могут также содержаться полные иммуноглобулины, белок Тамма-Хорсфалла и альбумин . [68]
Другие полезные лабораторные тесты включают количественное измерение IgA, IgG и IgM для поиска иммунного пареза и бета-2 микроглобулина, который дает прогностическую информацию. В мазке периферической крови часто наблюдается образование столбиков эритроцитов , хотя это не является специфическим.
Недавнее внедрение коммерческого иммуноанализа для измерения свободных легких цепей потенциально предлагает улучшение в мониторинге прогрессирования заболевания и ответа на лечение, особенно там, где парапротеин трудно точно измерить электрофорезом (например, при миеломе легких цепей или там, где уровень парапротеина очень низок). Первоначальные исследования также предполагают, что измерение свободных легких цепей также может быть использовано в сочетании с другими маркерами для оценки риска прогрессирования MGUS в множественную миелому. [69]
Этот анализ, анализ свободных легких цепей сыворотки, недавно был рекомендован Международной рабочей группой по миеломе для скрининга, диагностики, прогнозирования и мониторинга дискразий плазматических клеток . [70]
Биопсия костного мозга обычно проводится для оценки процента костного мозга, занятого плазматическими клетками. Этот процент используется в диагностических критериях миеломы. Иммуногистохимия (окрашивание определенных типов клеток с использованием антител против поверхностных белков) может обнаружить плазматические клетки, которые экспрессируют иммуноглобулин в цитоплазме и иногда на поверхности клеток; миеломные клетки часто являются CD56 , CD38 , CD138 и CD319 положительными и CD19 , CD20 и CD45 отрицательными. [21] Проточная цитометрия часто используется для установления клональной природы плазматических клеток, которые обычно экспрессируют только легкую цепь каппа или лямбда. Цитогенетика также может проводиться при миеломе в прогностических целях, включая специфичную для миеломы флуоресцентную гибридизацию in situ и виртуальный кариотип . [ необходима цитата ]
Плазматические клетки, наблюдаемые при множественной миеломе, имеют несколько возможных морфологий. Во-первых, они могут иметь вид нормальной плазматической клетки, большой клетки, в два или три раза превышающей по размеру периферический лимфоцит. Поскольку они активно вырабатывают антитела, аппарат Гольджи обычно производит светлую область, прилегающую к ядру, называемую перинуклеарным гало. Единственное ядро (с одним ядрышком внутри с везикулярным ядерным хроматином) является эксцентричным, смещенным обильной цитоплазмой. Другие распространенные морфологии, наблюдаемые, но не обычные для нормальных плазматических клеток, включают:
Исторически CD138 использовался для выделения клеток миеломы в диагностических целях. Однако этот антиген быстро исчезает ex vivo . Однако недавно было обнаружено, что поверхностный антиген CD319 (SLAMF7) значительно более стабилен и позволяет надежно изолировать злокачественные плазматические клетки из задержанных или даже криоконсервированных образцов. [73]
Прогноз сильно варьируется в зависимости от различных факторов риска. Клиника Майо разработала модель стратификации риска, названную стратификацией Майо для миеломы и терапии, адаптированной к риску (mSMART), которая делит людей на категории высокого и стандартного риска. [74] Люди с делецией хромосомы 13 или гиподиплоидией по традиционной цитогенетике, t(4;14), t(14;16), t(14;20) или 17p - по молекулярно-генетическим исследованиям или с высоким индексом маркировки плазматических клеток (3% или более) считаются имеющими миелому высокого риска. [75]
Диагностическое обследование человека с подозрением на множественную миелому обычно включает в себя обследование скелета . Это серия рентгеновских снимков черепа, осевого скелета и проксимальных длинных трубчатых костей. Активность миеломы иногда проявляется в виде «литических поражений» (с локальным исчезновением нормальной кости из-за резорбции) или в виде «выбитых поражений» на рентгеновском снимке черепа («череп в виде капли дождя»). Поражения также могут быть склеротическими , что выглядит как рентгеноконтрастные . [76] В целом, рентгеноконтрастность миеломы составляет от -30 до 120 единиц Хаунсфилда (HU). [77] Магнитно-резонансная томография более чувствительна, чем простая рентгенография, при обнаружении литических поражений и может заменить обследование скелета, особенно при подозрении на заболевание позвоночника. Иногда для измерения размера плазмоцитом мягких тканей проводится КТ . Ядерная медицина Сканирование костей, как правило, не имеет никакой дополнительной ценности при обследовании людей с миеломой (отсутствие образования новой костной ткани; литические поражения плохо визуализируются при ядерном сканировании костей).
В 2003 году IMG [21] согласовала диагностические критерии симптоматической миеломы, бессимптомной миеломы и MGUS, которые впоследствии были обновлены в 2009 году: [78]
Примечание: Повторные инфекции у человека, у которого нет ни одного признака CRAB, не являются достаточными для постановки диагноза миеломы. Людей, у которых нет признаков CRAB, но есть признаки амилоидоза, следует рассматривать как больных амилоидозом, а не миеломой. CRAB-подобные аномалии распространены при многочисленных заболеваниях, и эти аномалии следует считать напрямую связанными с соответствующим нарушением плазматических клеток, и следует предпринять все усилия для исключения других основных причин анемии, почечной недостаточности и т. д.
В 2014 году IMWG дополнительно обновила свои критерии, включив в них биомаркеры злокачественности. [70] [79] Эти биомаркеры включают >60% клональных плазматических клеток, соотношение вовлеченных/не вовлеченных свободных легких цепей в сыворотке ≥ 100 (концентрация вовлеченной свободной легкой цепи должна быть ≥ 100 мг/л) и более одного очагового поражения ≥ 5 мм по данным МРТ. [70] [79] Вместе эти биомаркеры и критерии CRAB известны как миелома-определяющие события (MDEs). У человека должно быть >10% клональных плазматических клеток и любой MDE, чтобы поставить диагноз миеломы. [70] Критерии биомаркеров были добавлены для того, чтобы тлеющие люди с множественной миеломой с высоким риском развития множественной миеломы могли быть диагностированы до того, как произойдет повреждение органов, поэтому у них будет лучший прогноз. [79]
Сопутствующие состояния включают солитарную плазмоцитому (отдельную опухоль плазматических клеток, обычно лечимую облучением ), дискразию плазматических клеток (когда симптомы вызывают только антитела, например, AL-амилоидоз ), периферическую нейропатию, органомегалию, эндокринопатию, моноклональное плазматическое заболевание клеток и изменения кожи .
При множественной миеломе стадирование помогает в прогнозировании, но не определяет решения о лечении. Система стадирования Дьюри-Салмона использовалась исторически и была заменена Международной системой стадирования (ISS), опубликованной Международной рабочей группой по миеломе в 2005 году. [80] Пересмотренная ISS (R-ISS) была опубликована в 2015 году и включает цитогенетику и лактатдегидрогеназу (LDH). [81] : 1730–1 [82] [83] : 732–3
Риск множественной миеломы можно немного снизить, поддерживая нормальный вес тела. [84]
Большинство лекарственных терапий используют несколько агентов, например, так называемые «триплетные» или «квадратные» терапии. Многие такие группы включают одно или несколько моноклональных антител (например, изатуксимаб или даратумумаб ), иммуномодулирующий агент (например, леналидомид или помалидомид ) и ингибитор протеасом (например, или бортезомиб , карфилзомиб или иксазомиб ) в сочетании со стероидом (например, дексаметазон ). [85]
В то время как триплетная терапия была стандартом лечения в течение многих лет, в современной практике чаще всего применяются квадруплеты препаратов. [85] Такие комбинированные терапии обычно обозначаются инициалами, используя заглавные буквы для торговых марок препаратов и строчные буквы для дженериков, например, VRd для Velcade (торговая марка для бортезомиба ), Revlimid (торговая марка для леналидомида ) и дексаметазона. Аналогично с DKRd, где D представляет Darzalex (торговая марка для даратумумаба ), а K представляет Kyprolis (торговая марка для карфилзомиба ). [86] (Новая практика заключается в том, чтобы не называть такие препараты « химиотерапией », потому что они не являются традиционными неспецифическими внутриклеточными ядами, которые действуют классическим «химическим» способом, ингибируя митоз или вызывая повреждение ДНК. [87] [88] )
Обычно эффективность каждого препарата со временем снижается, поскольку рак развивает механизмы лекарственной устойчивости, такие как клональная эволюция или генетические мутации. Отчасти по этой причине множественная миелома исторически не лечилась на стадии «тлеющего течения», поскольку используемые препараты могут затем иметь сниженную эффективность, если болезнь переходит в симптоматическую стадию. Таким образом, стандартом лечения было «бдительное ожидание», пока болезнь тлела. [89] Однако все больше усилий прилагаются для изучения того, могут ли лекарственные терапии, применяемые на стадии тлеющего течения, предотвратить переход болезни в активную стадию. Примерами являются клинические испытания GEM-CESAR, [90] ASCENT [91] и Immuno-PRISM [92] .
После того, как лекарственная терапия снизила раковое бремя пациента, некоторые пациенты проходят трансплантацию костного мозга (более правильно называть аутологичной трансплантацией гемопоэтических стволовых клеток , или ASCT) для дальнейшего подавления заболевания. Однако эта процедура недоступна для слабых пациентов, [93] поскольку она по сути перезагружает аспекты иммунной системы и требует перестройки естественной защиты, например, путем введения детских вакцин. [94]
Все чаще изучаются методы точной медицины , при этом исследования показывают, что определенные варианты и генетические подтипы заболевания более благоприятно реагируют на некоторые лекарственные терапии, чем другие. [95] Например, некоторые исследования показывают, что пациенты с генетической транслокацией t(11,14) (присутствующей примерно у 15-20% пациентов с множественной миеломой) могут получить особую пользу от терапии Венетоклаксом (которая одобрена FDA для других видов рака крови, но пока недоступна для пациентов с множественной миеломой, за исключением клинических испытаний). [95] [96]
В то время как лекарственная терапия обычно требует месяцев или лет лечения, терапия CAR-T предлагает альтернативу однократному лечению (хотя и предполагает длительное пребывание в больнице). Более того, лечение CAR-T, по-видимому, обеспечивает более глубокую и продолжительную ремиссию заболевания, чем существующие препараты. [97] Однако в настоящее время такая терапия одобрена FDA только для пациентов на поздних стадиях заболевания и доступна только в определенных медицинских центрах. [98]
Предстоящая терапия, которая также использует иммунный ответ Т-клеток , представляет собой класс препаратов, называемых биспецифическими активаторами Т-клеток (BITE), или иногда просто биспецифическими антителами . Первым препаратом в этом классе, одобренным для лечения множественной миеломы, является Теклистамаб , но его использование в настоящее время зарезервировано для пациентов на поздних стадиях заболевания. [99] Другой препарат BITE, Талкветамаб , находится на стадии изучения; другие находятся в стадии разработки. [100] (Текущие клинические испытания изучают терапию BITE для тлеющих и недавно диагностированных пациентов. [92] )
Некоторые пациенты ищут клинические испытания лекарств, поскольку они обеспечивают степень медицинского надзора, отсутствующую в большинстве других клинических учреждений, не говоря уже о доступе к новым препаратам, которые кажутся более многообещающими, чем существующие методы лечения. Некоторые пациенты временно переезжают в городские районы, где такие испытания доступны.
Крупнейшие институты по исследованию рака предлагают большинство клинических испытаний, но некоторые испытания (особенно на поздней стадии, испытания фазы 3) доступны в спутниковых сетях, которые охватывают сотни больниц. Национальные институты здравоохранения США ведут каталог клинических испытаний. [101] В США в таких городах, как Нью-Йорк, Бостон, Хьюстон и Рочестер, проводятся ведущие исследования множественной миеломы; в глобальном масштабе другие ведущие программы по исследованию миеломы находятся в Университете Саламанки, Испания, и в Свободном университете Брюсселя, среди прочих.
Медицинская информация быстро устаревает в быстро меняющихся областях медицины, таких как методы лечения множественной миеломы, поэтому онкологи в небольших медицинских центрах могут не быть в состоянии быть в курсе последних новостей литературы по всем соответствующим дисциплинам. Это привело к появлению организаций, которые работают над информированием пациентов о последних достижениях в этой области, например, предлагая вебинары с участием выдающихся исследователей и практиков, которые специализируются на множественной миеломе; примерами таких организаций являются Международный фонд миеломы и Фонд исследований множественной миеломы . Некоторые пациенты, заинтересованные в том, чтобы следить за последними достижениями, просматривают материалы крупных гематологических онкологических конференций, таких как Конференция Американского общества гематологов (ASH), [102] Конференция Американского общества клинической онкологии (ASCO), [103] Саммит IMF IMWG и Ежегодная конференция Европейской гематологической ассоциации (EHA). [104]
Лечение показано при миеломе с симптомами. Если нет никаких симптомов, но присутствует парапротеин, типичный для миеломы, и диагностический костный мозг без повреждения органов-мишеней, лечение обычно откладывается или ограничивается клиническими испытаниями. [105] Лечение множественной миеломы направлено на уменьшение популяции клональных плазматических клеток и, следовательно, на уменьшение симптомов заболевания.
Предпочтительным лечением для лиц моложе 65 лет является высокодозная химиотерапия, обычно с использованием схем на основе бортезомиба и леналидомида –дексаметазона [106] , за которой следует трансплантация стволовых клеток. Исследование 2016 года пришло к выводу, что трансплантация стволовых клеток является предпочтительным методом лечения множественной миеломы. [107] Существует два типа трансплантации стволовых клеток для лечения множественной миеломы. [108] При аутологичной трансплантации гемопоэтических стволовых клеток (ASCT) собственные стволовые клетки пациента собираются из его собственной крови. Пациенту назначают высокодозную химиотерапию, а затем стволовые клетки пациента трансплантируют обратно пациенту. Этот процесс не является излечивающим, но продлевает общую выживаемость и полную ремиссию. При аллогенной трансплантации стволовых клеток стволовые клетки здорового донора трансплантируются пострадавшему человеку. Аллогенная трансплантация стволовых клеток имеет потенциал для излечения, но используется у очень небольшого процента людей (и в рецидивирующих ситуациях, а не как часть первоначального лечения). [51] Кроме того, смертность, связанная с лечением, составляет 5–10 % при аллогенной трансплантации стволовых клеток.
Люди старше 65 лет и люди с серьезными сопутствующими заболеваниями часто не могут переносить трансплантацию стволовых клеток. Для этих людей стандартом лечения была химиотерапия мелфаланом и преднизоном. Недавние исследования среди этой группы населения предполагают улучшение результатов при новых схемах химиотерапии, например, бортезомибом. [109] [110] Лечение бортезомибом, мелфаланом и преднизоном имело предполагаемую общую выживаемость 83% в течение 30 месяцев, леналидомид плюс низкая доза дексаметазона - 82% выживаемость в течение 2 лет, а мелфалан, преднизон и леналидомид имели 90% выживаемость в течение 2 лет. Прямые исследования, сравнивающие эти схемы, не проводились по состоянию на 2008 год [обновлять]. [111]
Существует поддержка непрерывной терапии с использованием нескольких лекарственных комбинаций противомиеломных препаратов бортезомиб , леналидомид и талидомид в качестве первоначального лечения множественной миеломы, не подлежащей трансплантации. [112] Необходимы дальнейшие клинические исследования для определения потенциального вреда этих препаратов и их влияния на качество жизни человека. [112] В обзоре 2009 года отмечалось: «Глубокий венозный тромбоз и тромбоэмболия легочной артерии являются основными побочными эффектами талидомида и леналидомида. Леналидомид вызывает большую миелосупрессию, а талидомид вызывает большую седацию. Периферическая нейропатия и тромбоцитопения, вызванные химиотерапией, являются основными побочными эффектами бортезомиба». [113] Добавление подкожного даратумумаба к индукционной и консолидационной терапии бортезомибом, леналидомидом и дексаметазоном, а также к поддерживающей терапии леналидомидом обеспечило улучшение выживаемости без прогрессирования среди пациентов, имеющих право на трансплантацию, с недавно диагностированной множественной миеломой. [114]
Лечение сопутствующего синдрома гипервязкости может потребоваться для предотвращения неврологических симптомов или почечной недостаточности. [115] [116]
У большинства людей, включая тех, кто лечился с помощью ASCT, происходит рецидив после первоначального лечения. Поддерживающая терапия с использованием длительного курса низкотоксичных препаратов часто используется для предотвращения рецидива. Метаанализ 2017 года показал, что поддерживающая терапия после ASCT с леналидомидом улучшает выживаемость без прогрессирования и общую выживаемость у людей со стандартным риском. [117] Клиническое исследование 2012 года показало, что люди с заболеванием среднего и высокого риска получают пользу от поддерживающей схемы на основе бортезомиба. [118]
Причины рецидива включают эволюцию заболевания, либо из-за селективного давления, оказываемого лечением, либо из-за мутаций de novo и/или если заболевание было недостаточно представлено в первоначальной биопсии. [81] Рецидив в течение первых 18 месяцев после постановки диагноза считается функциональной множественной миеломой высокого риска. [81] В зависимости от состояния человека, предыдущих методов лечения и продолжительности ремиссии варианты лечения рецидива заболевания включают повторное лечение исходным препаратом, использование других препаратов (таких как мелфалан, циклофосфамид, талидомид или дексаметазон, по отдельности или в комбинации) и вторую аутологичную трансплантацию стволовых клеток.
Позже в ходе болезни она становится рефрактерной (устойчивой) к ранее эффективному лечению. Эта стадия называется рецидивирующей/рефрактерной множественной миеломой (RRMM). Методы лечения, которые обычно используются для лечения RRMM, включают дексаметазон, ингибиторы протеасом (например, бортезомиб и карфилзомиб ), иммуномодулирующие имидные препараты (например, талидомид, леналидомид и помалидомид ) и некоторые моноклональные антитела (например, изатуксимаб против CD38 или антитела, нацеленные на CD319 ). Ожидаемая продолжительность жизни возросла в последние годы, [119] и разрабатываются новые методы лечения. [ необходима медицинская цитата ]
Почечная недостаточность при множественной миеломе может быть острой (обратимой) или хронической (необратимой). Острая почечная недостаточность обычно проходит, когда уровни кальция и парапротеина приходят в норму. Лечение хронической почечной недостаточности зависит от типа почечной недостаточности и может включать диализ .
Одобрено несколько новых вариантов лечения запущенных форм заболевания:
Талкветаман (Talvey) и элранатамаб (Elrexfio) были одобрены для медицинского применения в Соединенных Штатах в августе 2023 года. [131] [132] [133] [134]
Трансплантация стволовых клеток может использоваться для лечения множественной миеломы. [3] Трансплантация стволовых клеток сопряжена с риском реакции «трансплантат против хозяина» . Мезенхимальные стромальные клетки могут снизить смертность от всех причин, если они используются в терапевтических целях, а терапевтическое использование МСК может повысить полный ответ на острую и хроническую РТПХ, но доказательства очень неопределенны. [135] Данные свидетельствуют о том, что МСК в профилактических целях приводят к незначительной или нулевой разнице в смертности от всех причин, рецидиве злокачественных заболеваний и частоте острой РТПХ. [135] Данные свидетельствуют о том, что МСК в профилактических целях снижают частоту хронической РТПХ. [135]
Плериксафор (Мозобил) был одобрен для медицинского применения в США в 2008 году. [136]
Мотиксафортид (Афексда) был одобрен для медицинского применения в США в сентябре 2023 года. [137]
Помимо прямого лечения пролиферации плазматических клеток, бисфосфонаты (например, памидронат или золедроновая кислота ) обычно назначают для профилактики переломов; также было замечено, что они оказывают прямое противоопухолевое действие даже у людей без известных заболеваний скелета. [ необходима цитата ] При необходимости для лечения анемии можно использовать переливание эритроцитарной массы или эритропоэтина .
Химиотерапия и трансплантация стволовых клеток могут вызывать нежелательные кровотечения и могут потребовать переливания тромбоцитов. Было замечено, что переливание тромбоцитов для людей, проходящих химиотерапию или трансплантацию стволовых клеток для профилактики кровотечений, по-разному влияло на количество участников с кровотечением, количество дней, в которые произошло кровотечение, смертность, вторичную по отношению к кровотечению, и количество переливаний тромбоцитов в зависимости от способа их использования (терапевтическое, в зависимости от порогового значения, различные схемы дозирования или профилактическое). [139] [140]
Добавление физических упражнений к стандартному лечению взрослых пациентов с гематологическими злокачественными новообразованиями, такими как множественная миелома, может привести к незначительному или отсутствию разницы в смертности, качестве жизни и физическом функционировании. [141] Эти упражнения могут привести к небольшому снижению депрессии. [141] Кроме того, аэробные физические упражнения, вероятно, снижают утомляемость. Данные об эффекте и серьезных побочных эффектах весьма неопределенны [141]
Многочисленные национальные руководства по лечению рака рекомендуют раннюю паллиативную помощь людям с запущенной множественной миеломой на момент постановки диагноза и всем, у кого наблюдаются выраженные симптомы. [142] [143]
Паллиативная помощь уместна на любой стадии множественной миеломы и может предоставляться наряду с лечебным лечением. Помимо устранения симптомов рака, паллиативная помощь помогает контролировать нежелательные побочные эффекты, такие как боль и тошнота, связанные с лечением. [144] [145]
Профилактика полости рта, соблюдение правил гигиены и устранение источников инфекции во рту перед началом лечения рака могут снизить риск инфекционных осложнений. Перед началом терапии бисфосфонатами следует оценить состояние зубов человека, чтобы оценить факторы риска для предотвращения развития остеонекроза челюсти, связанного с приемом лекарств (MRONJ). Если есть какие-либо симптомы или рентгенологические признаки MRONJ, такие как боль в челюсти, шатающиеся зубы или отек слизистой оболочки, рекомендуется раннее направление к хирургу-стоматологу. Следует избегать удаления зубов в течение активного периода лечения, а пораженный зуб следует лечить нехирургическими методами лечения корневых каналов. [146]
В целом, 5-летняя выживаемость в Соединенных Штатах составляет около 54%. [147] При высокодозной терапии с последующей аутологичной трансплантацией стволовых клеток медиана выживаемости в 2003 году оценивалась примерно в 4,5 года по сравнению со медианой около 3,5 лет при «стандартной» терапии. [148]
Международная система стадирования может помочь предсказать выживаемость, при этом медиана выживаемости (в 2005 году) составила 62 месяца для заболевания 1 стадии, 45 месяцев для заболевания 2 стадии и 29 месяцев для заболевания 3 стадии. [80] Медианный возраст на момент постановки диагноза составляет 69 лет. [147]
Кариотипирование массива SNP может обнаружить изменения числа копий, имеющие прогностическое значение, которые могут быть пропущены целевой панелью FISH. [149]
В следующей таблице представлен прогностический эффект различных генетических данных при множественной миеломе, при этом хромосомные транслокации обозначены буквой t, а затем следует их стандартная номенклатура: [150]


Во всем мире множественная миелома поразила 488 000 человек и привела к 101 100 смертельным случаям в 2015 году. [8] [9] Это больше, чем 49 000 в 1990 году. [152]
Миелома является 17-м по распространенности видом рака в Великобритании: в 2011 году это заболевание было диагностировано у 4800 человек. Это 16-я по распространенности причина смерти от рака: в 2012 году от нее умерло около 2700 человек. [153]
В Соединенных Штатах в 2016 году было зарегистрировано около 30 330 новых случаев заболевания и 12 650 смертей. [7] Эти цифры основаны на предположениях, сделанных с использованием данных 2011 года, в которых число пострадавших оценивалось в 83 367 человек, число новых случаев — в 6,1 на 100 000 человек в год, а смертность — в 3,4 на 100 000 человек в год.
Множественная миелома является вторым по распространенности раком крови (10%) после неходжкинской лимфомы . [154] Она составляет около 1,8% всех новых случаев рака и 2,1% всех случаев смерти от рака. [7]
Множественная миелома поражает немного больше мужчин, чем женщин. Афроамериканцы и коренные жители островов Тихого океана имеют самое большое зарегистрированное число новых случаев этого заболевания в Соединенных Штатах, а азиаты - самое низкое. Результаты одного исследования показали, что число новых случаев миеломы составляет 9,5 случаев на 100 000 афроамериканцев и 4,1 случаев на 100 000 американцев кавказской национальности. [155] Среди афроамериканцев миелома является одной из 10 основных причин смерти от рака. [156]
Множественная миелома была диагностирована у собак, [157] кошек и лошадей. [158]
У собак множественная миелома составляет около 8% всех гемопоэтических опухолей. Множественная миелома встречается у пожилых собак и не особенно связана ни с самцами, ни с самками. Ни одна порода не представляется чрезмерно представленной в проведенных обзорах случаев. [159] Диагностика у собак обычно задерживается из-за первоначальной неспецифичности и диапазона возможных клинических признаков. Диагностика обычно включает исследования костного мозга, рентгенографию и исследования плазменного белка. У собак исследования белка обычно выявляют повышение моноклонального гамма-глобулина в равном количестве случаев как IgA или IgG. [159] В редких случаях повышение глобулина составляет IgM, что называется макроглобулинемией Вальденстрема . [160] Прогноз для начального контроля и возвращения к хорошему качеству жизни у собак хороший; 43% собак, начавших комбинированный химиотерапевтический протокол, достигли полной ремиссии. Долгосрочная выживаемость нормальная, медиана составляет 540 дней. [159] Болезнь в конечном итоге рецидивирует, становясь устойчивой к доступным методам лечения. [ необходима медицинская ссылка ] Осложнения в виде почечной недостаточности, сепсиса или боли могут привести к смерти животного, часто в результате эвтаназии . [ необходима медицинская ссылка ]
{{cite journal}}: |author1=имеет общее название ( помощь )CS1 maint: числовые имена: список авторов ( ссылка )