Брадикардия , также называемая брадиаритмией , представляет собой частоту сердечных сокращений в состоянии покоя менее 60 ударов в минуту (BPM). [1] Хотя брадикардия может быть результатом различных патологических процессов, обычно она является физиологической реакцией на сердечно-сосудистую тренировку или обусловлена бессимптомной атриовентрикулярной блокадой 1-го типа .
Частота сердечных сокращений в состоянии покоя менее 50 ударов в минуту часто является нормой во время сна у молодых и здоровых взрослых людей и спортсменов . [2] В крупных популяционных исследованиях взрослых без сопутствующих заболеваний сердца частота сердечных сокращений в состоянии покоя 45-50 ударов в минуту, по-видимому, является нижней границей нормы в зависимости от возраста и пола. [3] [4] Брадикардия чаще всего обнаруживается у пожилых людей, поскольку возраст и прогрессирование сопутствующих заболеваний сердца способствуют ее развитию. [5]
Брадикардия может быть связана с симптомами усталости , одышки , головокружения , спутанности сознания и откровенного обморока из-за снижения прямого притока крови к мозгу, легким и скелетным мышцам. [6] Типы симптомов часто зависят от этиологии медленного сердечного ритма, классифицируемого по анатомическому расположению дисфункции в системе проводимости сердца . [2] Как правило, эти классификации включают широкие категории дисфункции синусового узла (SND), атриовентрикулярной блокады и других заболеваний проводящей ткани. [5] Однако брадикардия может также возникать без дисфункции собственной системы проводимости, возникая вторично по отношению к лекарствам, включая бета-блокаторы , блокаторы кальциевых каналов , антиаритмические средства и другие холинергические препараты. Избыточная активность блуждающего нерва или гиперчувствительность каротидного синуса являются неврологическими причинами транзиторной симптоматической брадикардии. Гипотиреоз и метаболические нарушения являются другими распространенными внешними причинами брадикардии. [6]
Лечение брадикардии обычно назначается пациентам с симптомами, независимо от минимальной частоты сердечных сокращений во время сна или наличия сопутствующих нарушений сердечного ритма (см.: Синусовая пауза ), которые часто встречаются при этом состоянии. [6] Было показано, что нелеченная СНД увеличивает будущий риск сердечной недостаточности и обмороков, что иногда требует радикального лечения с помощью имплантированного кардиостимулятора . [7] [5] При атриовентрикулярных причинах брадикардии часто требуется имплантация постоянного кардиостимулятора, когда не найдено никаких обратимых причин заболевания. [6] [2] Как при СНД, так и при атриовентрикулярных блокадах медикаментозная терапия играет небольшую роль, если только пациент не является гемодинамически нестабильным , что может потребовать использования таких лекарств, как атропин и изопротеренол , и вмешательств, таких как транскутенозная стимуляция, до тех пор, пока не будет проведено соответствующее обследование и выбрано долгосрочное лечение. [2] Хотя бессимптомные брадикардии редко требуют лечения, рекомендуется консультация с врачом, особенно у пожилых людей. [ необходима ссылка ]
Термин «относительная брадикардия» может относиться к частоте сердечных сокращений ниже ожидаемой при определенном болезненном состоянии, часто при лихорадочном заболевании. [8] Хронотропная некомпетентность (ХН) относится к неадекватному повышению частоты сердечных сокращений в периоды повышенной нагрузки, часто из-за физических упражнений, и является важным признаком СНД и показанием к имплантации кардиостимулятора. [5] [2]
Слово «брадикардия» происходит от греческого βραδύς bradys «медленный» и καρδία kardia «сердце». [9]
Сердце — это специализированная мышца, содержащая повторяющиеся единицы кардиомиоцитов , или клеток сердечной мышцы. Как и большинство клеток, кардиомиоциты поддерживают строго регулируемое отрицательное напряжение в состоянии покоя и способны распространять потенциалы действия , подобно нейронам. [10] В состоянии покоя отрицательное клеточное напряжение кардиомиоцита может быть повышено выше определенного порога (так называемая деполяризация ) входящим потенциалом действия, заставляя миоцит сокращаться . Когда эти сокращения происходят скоординированно, предсердия и желудочки сердца будут качать кровь, доставляя ее к остальной части тела. [10]
Обычно возникновение потенциала действия, вызывающего сокращение кардиомиоцитов, происходит из синоатриального узла (узла СА). Это скопление специализированной проводящей ткани расположено в правом предсердии, около входа в верхнюю полую вену . [11] Узел СА содержит клетки водителя ритма, которые демонстрируют «автоматичность» и могут генерировать импульсы, которые проходят через сердце и создают устойчивое сердцебиение. [11]
В начале сердечного цикла узел SA генерирует электрический потенциал действия, который распространяется по правому и левому предсердиям , вызывая сокращение предсердий сердечного цикла . [11] Этот электрический импульс передается в атриовентрикулярный узел (узел AV), еще одну специализированную группу клеток, расположенную в основании правого предсердия, которая является единственным анатомически нормальным электрическим соединением между предсердиями и желудочками. Импульсы, проходящие через узел AV, замедляются перед тем, как перейти в желудочки, [12] обеспечивая надлежащее заполнение желудочков перед сокращением. Узлы SA и AV тесно регулируются волокнами автономной нервной системы, что позволяет центральной нервной системе регулировать сердечный выброс во время повышенных метаболических потребностей.
После замедления проводимости через атриовентрикулярный узел потенциал действия, первоначально произведенный в узле SA, теперь проходит через систему Гиса-Пуркинье. Пучок Гиса берет начало в узле AV и быстро разделяется на левую и правую ветви, каждая из которых направляется в отдельный желудочек. Наконец, эти ветви пучка заканчиваются в мелких волокнах Пуркинье , которые иннервируют миокардиальную ткань. Система Гиса-Пуркинье проводит потенциалы действия гораздо быстрее, чем они могут распространяться между клетками миокарда, позволяя всему миокарду желудочков сокращаться за меньшее время, улучшая насосную функцию. [11]

Большинство патологических причин брадикардии возникают в результате повреждения этой нормальной системы сердечной проводимости на разных уровнях: синоатриального узла, атриовентрикулярного узла или повреждения проводящей ткани между этими узлами или после них.
Брадикардия, вызванная изменениями активности синусового узла, делится на три типа.
Синусовая брадикардия — это синусовый ритм менее 50 ударов в минуту. [5] Потенциалы действия сердца генерируются из СА-узла и распространяются через в остальном нормальную проводящую систему, но они происходят с низкой скоростью. Это распространенное состояние, встречающееся как у здоровых людей, так и у тех, кто считается хорошо подготовленными спортсменами. [1] Исследования показали, что 50–85% подготовленных спортсменов имеют доброкачественную синусовую брадикардию по сравнению с 23% общей популяции, изученной в исследовании. [13] Сердечная мышца спортсменов имеет более высокий ударный объем , требующий меньше сокращений для циркуляции того же объема крови. [14] Бессимптомная синусовая брадикардия уменьшается в распространенности с возрастом.
Синусовые аритмии — это нарушения сердечного ритма, характеризующиеся изменениями продолжительности сердечного цикла более 120 миллисекунд (самый длинный цикл — самый короткий цикл). [2] Это наиболее распространенный тип аритмии среди населения в целом, который обычно не имеет существенных последствий. Обычно они возникают у молодых людей, спортсменов или после приема лекарств, таких как морфин. Типы синусовой аритмии делятся на респираторные и нереспираторные. [2]
Респираторная синусовая аритмия относится к физиологически нормальному изменению частоты сердечных сокращений из-за дыхания. Во время вдоха активность блуждающего нерва снижается, что снижает парасимпатическую иннервацию синоатриального узла и приводит к увеличению частоты сердечных сокращений. Во время выдоха частота сердечных сокращений падает из-за обратного процесса. [2]
Нереспираторные причины синусовой аритмии включают синусовую паузу, синусовую остановку и синоатриальную выходную блокаду . Синусовая пауза и остановка включают замедление или остановку автоматической генерации импульсов из синусового узла. Это может привести к асистолии или остановке сердца, если желудочковые ритмы замещения не создают резервных источников сердечных потенциалов действия. [2]
Синоатриальная выходная блокада — это похожее нереспираторное явление временной потери синоатриальных импульсов. Однако, в отличие от синусовой паузы, потенциал действия все еще генерируется в узле SA, но либо не может покинуть узел, либо задерживается, предотвращая или задерживая деполяризацию предсердий и последующую систолу желудочков. Таким образом, длительность паузы в сердечных сокращениях обычно кратна интервалу PP, как видно на электрокардиографии. Как и синусовая пауза, синоатриальная выходная блокада может быть симптоматичной, особенно при увеличенной продолжительности паузы. [2]
Синдром внутреннего заболевания синусового узла, называемый синдромом слабости синусового узла или дисфункцией синусового узла , охватывает состояния, которые включают симптоматическую синусовую брадикардию или постоянную хронотропную недостаточность, синоатриальную блокаду , остановку синусового узла и синдром тахикардии-брадикардии. [2] Эти состояния могут быть вызваны повреждением самого собственного синусового узла и часто сопровождаются нарушением проводимости АВ-узла и снижением резервной активности водителя ритма. [15] Состояние также может быть вызвано дисфункцией автономной нервной системы, которая регулирует узел, и обычно усугубляется приемом лекарств. [2]
Брадикардия также может быть результатом ингибирования потока потенциалов действия через атриовентрикулярный (АВ) узел. Хотя это может быть нормальным для молодых пациентов из-за чрезмерного тонуса блуждающего нерва, симптоматическая брадикардия из-за дисфункции АВ-узла у пожилых людей обычно вызвана структурным заболеванием сердца, ишемией миокарда или возрастным фиброзом. [16]
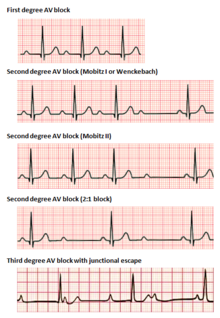
Атриовентрикулярные блокады делятся на три категории, ранжированные по степени тяжести. АВ-блокада диагностируется с помощью поверхностной ЭКГ, что обычно достаточно для локализации причинного поражения блока без необходимости проведения инвазивного электрофизиологического исследования . [2]
При АВ-блокаде 1-й степени электрические импульсы, возникающие в СА-узле (или другом эктопическом фокусе над желудочками), проводятся со значительной задержкой через АВ-узел. Это состояние диагностируется с помощью ЭКГ, с интервалами PR , превышающими 200 миллисекунд. [2] Интервал PR представляет собой промежуток времени между началом предсердной деполяризации и началом желудочковой деполяризации, представляя поток электрических импульсов между СА- и АВ-узлами. Несмотря на термин «блокада», ни один импульс не теряется полностью при этой проводимости, а просто задерживается. Место причинного поражения может быть где угодно между АВ-узлом и системой Гиса-Пуркинье, но чаще всего обнаруживается в самом АВ-узле. [17] Как правило, изолированное удлинение PR при АВ-блокаде 1-й степени не связано с повышенной смертностью или госпитализацией. [18]
АВ-блокада 2-й степени характеризуется периодически потерянной проводимостью импульсов между СА-узлом и желудочками. 2-я степень блокады классифицируется на два типа. Блокада типа Мобитц 1, также известная под эпонимом Венкебах , классически демонстрирует сгруппированные паттерны сердечных сокращений на ЭКГ. На протяжении всей группы интервал PR постепенно удлиняется до тех пор, пока не произойдет выпадение проводимости, в результате чего на поверхностной ЭКГ после последнего зубца P не будет виден комплекс QRS. После задержки группировка повторяется, при этом интервал PR снова укорачивается до исходного уровня. [17] Тип 1 АВ-блокада 2-й степени из-за заболевания в АВ-узле (в отличие от системы Гиса-Пуркинье) редко требует вмешательства с имплантацией кардиостимулятора. [17]
2-я степень, АВ-блокада типа Мобитц 2 — это еще один феномен периодически выпадающих комплексов QRS после характерных группировок ударов, наблюдаемых на поверхностной ЭКГ. Интервалы PR и RR в этом состоянии постоянны, за ними следует внезапная АВ-блокада и выпадающий комплекс QRS. [17] Поскольку блокады типа 2 обычно возникают из-за поражений ниже АВ-узла, способность желудочковых ритмов поддерживать сердечный выброс нарушается. Часто требуется имплантация постоянного кардиостимулятора. [16]
АВ -узловой ритм , или атриовентрикулярная узловая брадикардия, обычно вызывается отсутствием электрического импульса от синусового узла . Это обычно проявляется на электрокардиограмме с нормальным комплексом QRS, сопровождаемым инвертированной волной P либо до, во время или после комплекса QRS. [14]
Ускользающий ритм АВ-соединения — это задержанное сердечное сокращение, возникающее из эктопического очага где-то в АВ-соединении. Это происходит, когда скорость деполяризации узла SA падает ниже скорости узла AV . [14] Эта аритмия может также возникать, когда электрические импульсы из узла SA не достигают узла AV из-за блокады SA или AV. [19] Это защитный механизм сердца, компенсирующий СА-узел, который больше не управляет кардиостимулирующей активностью, и является одним из ряда резервных участков, которые могут взять на себя функцию водителя ритма, когда узел SA не справляется с этим. Это будет проявляться более длинным интервалом PR . Ускользающий комплекс АВ-соединения — это нормальная реакция, которая может быть результатом чрезмерного тонуса блуждающего нерва на СА-узле. Патологические причины включают синусовую брадикардию, остановку синусового узла, блокаду выхода из синуса или АВ-блокаду. [14]
Идиовентрикулярный ритм , также известный как атриовентрикулярная брадикардия или желудочковый замещающий ритм, представляет собой частоту сердечных сокращений менее 50 ударов в минуту. Это механизм безопасности, когда происходит отсутствие электрического импульса или стимулов из предсердия . [14] Импульсы, возникающие внутри или ниже пучка Гиса в АВ-узле, будут создавать широкий комплекс QRS с частотой сердечных сокращений от 20 до 40 ударов в минуту. Те, что выше пучка Гиса, также известные как узловые, обычно будут находиться в диапазоне от 40 до 60 ударов в минуту с узким комплексом QRS. [20] [21] При блокаде сердца третьей степени около 61% происходит в системе ножек пучка Гиса-Пуркинье, 21% - в АВ-узле и 15% - в пучке Гиса. [21] АВ-блокаду можно исключить с помощью ЭКГ, указывающей на «соотношение 1:1 между зубцами P и комплексами QRS». [20] Желудочковая брадикардия возникает при синусовой брадикардии, остановке синуса и AV-блокаде. Лечение часто состоит из введения атропина и кардиостимуляции . [14]
Для младенцев брадикардия определяется как частота сердечных сокращений менее 100 ударов в минуту (норма составляет около 120–160 ударов в минуту). У недоношенных детей чаще, чем у доношенных, случаются приступы апноэ и брадикардии; их причина не совсем понятна. Приступы могут быть связаны с центрами внутри мозга, которые регулируют дыхание, которые могут быть не полностью развиты. Осторожное прикосновение к ребенку или легкое покачивание инкубатора почти всегда заставят ребенка снова начать дышать, что увеличивает частоту сердечных сокращений. Стандартная практика отделения интенсивной терапии новорожденных заключается в электронном мониторинге сердца и легких. [ необходима цитата ]
Брадикардия может иметь множество причин , как сердечных, так и несердечных.
Несердечные причины обычно вторичны и могут включать употребление или злоупотребление наркотиками , метаболические или эндокринные проблемы, особенно гипотиреоз , электролитный дисбаланс , неврологические факторы, вегетативные рефлексы , ситуационные факторы, такие как длительный постельный режим и аутоиммунные заболевания . [22] В состоянии покоя, хотя тахикардия чаще наблюдается при нарушениях окисления жирных кислот , острая брадикардия может возникать реже. [23]
Сердечные причины включают острую или хроническую ишемическую болезнь сердца , сосудистую болезнь сердца, клапанную болезнь сердца или дегенеративную первичную электрическую болезнь. В конечном счете, причины действуют тремя механизмами: подавленная автоматия сердца, блок проводимости или выпадение пейсмейкеров и ритмов. [24]
В целом, к брадикардии приводят два типа проблем: нарушения СА-узла и нарушения АВ-узла. [25]
При дисфункции СА-узла (иногда называемой синдромом слабости синусового узла) может наблюдаться нарушение автоматизма или нарушение проведения импульса из СА-узла в окружающую ткань предсердия («выходной блок»). Синоатриальные блокады второй степени можно обнаружить только с помощью 12-канальной ЭКГ. [26] Трудно, а иногда и невозможно, назначить механизм какой-либо конкретной брадикардии, но лежащий в основе механизм не имеет клинического значения для лечения, которое одинаково в обоих случаях синдрома слабости синусового узла: постоянный кардиостимулятор . [24]
Нарушения AV-проводимости (AV-блокада; первичная AV-блокада , вторичная AV-блокада I типа , вторичная AV-блокада II типа , третичная AV-блокада ) могут быть результатом нарушения проводимости в AV-узле или в любом месте ниже него, например, в пучке Гиса. Клиническая значимость, относящаяся к AV-блокадам, выше, чем к SA-блокадам. [26]
Различные лекарства могут вызывать или усугублять брадикардию. [5] К ним относятся бета-блокаторы , такие как пропранолол , блокаторы кальциевых каналов, такие как верапамил и дилтиазем , сердечные гликозиды , такие как дигоксин , альфа-2-агонисты, такие как клонидин , и литий , среди прочих. [5] [27] Бета-блокаторы могут замедлять частоту сердечных сокращений до опасного уровня, если назначать их вместе с блокаторами кальциевых каналов. [28]
Хроническое употребление кокаина было связано с брадикардией. [29] [30] [31] Десенсибилизация β-адренорецепторов была предложена как возможная причина этого. [29] [31] Однако, в отличие от кокаина, метамфетамин не был связан с брадиаритмиями. [29]
Брадикардия также является частью рефлекса ныряния у млекопитающих . [32]
Было обнаружено, что COVID-19 является причиной брадикардии. [33]
Диагноз брадикардии у взрослых ставится на основании частоты сердечных сокращений менее 60 ударов в минуту [1] , хотя в некоторых исследованиях используется частота сердечных сокращений менее 50 ударов в минуту [ 34] . Обычно это определяется либо пальпацией, либо ЭКГ. [1] Если возникают симптомы, определение электролитов может помочь установить основную причину. [28]
У многих здоровых молодых людей, и особенно хорошо тренированных спортсменов, наблюдается синусовая брадикардия, которая протекает без симптомов. [5] Это может включать частоту сердечных сокращений менее 50 или 60 ударов в минуту или даже менее 40 ударов в минуту. [5] Таким людям, у которых нет симптомов, лечение не требуется. [5]
Временная корреляция симптомов с брадикардией необходима для диагностики симптоматической брадикардии. [5] Иногда это может быть затруднительно. [5] Проба с пероральным теофиллином может использоваться в качестве диагностического средства у людей с брадикардией, вызванной дисфункцией синусового узла (ДСУ), чтобы помочь соотнести симптомы. [5] Теофиллин увеличивает частоту сердечных сокращений в состоянии покоя и улучшает субъективные симптомы у большинства людей с брадикардией из-за ДСУ. [5]
Лечение брадикардии зависит от того, стабильно или нестабильно состояние человека. [1] [34] [5]
Экстренное лечение не требуется, если у человека нет симптомов или они минимальны. [34]
Лечение хронической симптоматической брадикардии в первую очередь требует корреляции симптомов. [5] После того, как симптомы будут четко связаны с брадикардией, можно обеспечить постоянную стимуляцию сердца для увеличения частоты сердечных сокращений, и симптомы улучшатся. [5]
У людей, которые не желают проходить имплантацию кардиостимулятора или не являются кандидатами на кардиостимуляцию, хронический пероральный теофиллин , антагонист аденозиновых рецепторов , может рассматриваться для лечения симптоматической брадикардии. [5] [35] Другие положительные хронотропы также использовались для лечения брадикардии, включая вазодилататор и антигипертензивный агент гидралазин , альфа-1-блокатор празозин , антихолинергические средства и симпатомиметические средства, такие как бета-1-агонисты . [35] Однако побочные эффекты , такие как ортостатическая гипотензия при применении гидралазина, празозина и антихолинергических средств и миокардиальная токсичность при применении симпатомиметиков, а также ограниченные данные по этому показанию, препятствуют их рутинному и долгосрочному использованию. [35]
Если присутствует гипотиреоз , который является причиной симптоматической брадикардии, симптомы хорошо поддаются заместительной терапии гормонами щитовидной железы . [5]
Прекращение приема лекарств , вызывающих или усугубляющих брадикардию, таких как бета-блокаторы , блокаторы кальциевых каналов , блокаторы натриевых каналов и блокаторы калиевых каналов , может улучшить симптомы. [5] Если прекращение приема этих лекарств невозможно из-за клинической необходимости, можно рассмотреть кардиостимуляцию с продолжением приема лекарств. [5] Бета-блокаторы с внутренней симпатомиметической активностью (т. е. частичной агонистической активностью), такие как пиндолол , имеют меньший риск брадикардии и могут быть полезны в качестве замены чистых бета-блокаторов, таких как пропранолол , атенолол и метопролол . [36] [37] [38]
Если состояние человека нестабильно, первоначально рекомендуемым лечением является внутривенное введение атропина . [34] Дозы менее 0,5 мг не следует использовать, так как они могут еще больше снизить скорость. [34] Если это неэффективно, следует использовать внутривенное вливание инотропа ( дофамин , адреналин ) или чрескожную стимуляцию . [34] Трансвенозная стимуляция может потребоваться, если причина брадикардии не обратима быстро. [34] Метилксантины, такие как теофиллин и аминофиллин, также используются при лечении острой брадикардии, вызванной дисфункцией синусового узла (ДСУ). [5]
Детям рекомендуется давать кислород, поддерживать дыхание и делать непрямой массаж сердца . [39] [40]
В клинической практике синусовая брадикардия может наблюдаться у пожилых людей старше 65 лет и молодых спортсменов обоих полов. [1] Центры по контролю и профилактике заболеваний США сообщили в 2011 году, что 15,2% взрослых мужчин и 6,9% взрослых женщин имели клинически определенную брадикардию ( частота пульса в состоянии покоя ниже 60 ударов в минуту). [41]