Право на смерть — это концепция, основанная на мнении, что люди имеют право закончить свою жизнь или пройти добровольную эвтаназию . Обладание этим правом часто даруется с пониманием того, что человеку с неизлечимой болезнью , неизлечимой болью или без воли к продолжению жизни должно быть разрешено закончить свою собственную жизнь, воспользоваться помощью в самоубийстве или отказаться от лечения, продлевающего жизнь. Вопрос о том, кто, если кто-либо, может быть уполномочен принимать это решение, часто является предметом дискуссий.
Религиозные взгляды на самоубийство варьируются от одобрения практики « ненасильственного » самоубийства посредством поста и голодания в индуизме ( Прайопавеша ) и джайнизме ( Сантхара ) до рассмотрения его как тяжкого греха , как в католицизме и исламе .
Сохранение и ценность жизни привели ко многим медицинским достижениям в лечении пациентов. Новые устройства и развитие паллиативной помощи позволили людям жить дольше, чем раньше. До этих медицинских достижений и ухода продолжительность жизни тех, кто был без сознания, в минимальном бессознательном состоянии и в вегетативном состоянии, была короткой, поскольку они не могли получить помощь с основными потребностями, такими как дыхание и питание. Развитие медицинских технологий поднимает вопрос о качестве жизни пациентов, которые больше не находятся в сознании. Например, право на самоопределение ставит под сомнение определение качества и святости жизни — если у человека есть право на жизнь, то право на смерть должно следовать его примеру. [1] [2] В этике возникают вопросы о том, может ли право на смерть сосуществовать с правом на жизнь. Если утверждается, что право на жизнь неотчуждаемо , то от него нельзя отказаться и, следовательно, оно может быть несовместимо с правом на смерть. [3] Второй спор существует в биоэтике по поводу того, является ли право на смерть всеобщим, применяется ли оно только при определенных обстоятельствах (например, неизлечимая болезнь ) или существует ли оно вообще. Также утверждается, что «право на жизнь» не является синонимом «обязанности жить». С этой точки зрения право на жизнь может сосуществовать с правом на смерть. [4]
Право на смерть поддерживается и отвергается многими. Аргументы в пользу этого права включают:
Аргументы против включают:
Например, суд в американском штате Монтана постановил, что право на смерть распространяется только на тех, у кого есть опасные для жизни заболевания. Сторонник самоубийства с помощью врача Людвиг Минелли , эксперт по эвтаназии Шон У. Эшер и профессор биоэтики Джейкоб М. Аппель , напротив, утверждают, что все дееспособные люди имеют право покончить с собой. Аппель предположил, что право на смерть является проверкой на общую свободу данного общества. [6] Профессор социальной работы Александр Бариль предложил создать этику ответственности, «основанную на подходе к самоубийству, направленном на снижение вреда и непринуждение. [Он] предполагает, что помощь в самоубийстве должна быть вариантом для людей, склонных к суициду». [7] Он утверждал, что голос людей, склонных к суициду, рассматривается как незаконный и что существуют «предписания жить и жить в будущем», когда субъекты, склонные к суициду, подвергаются притеснениям и заставляют молчать. [8] [9] Бариль предлагает использовать слово «суицидизм» для описания «[...] репрессивной системы (вытекающей из несуицидальных перспектив), функционирующей на нормативном, дискурсивном, медицинском, правовом, социальном, политическом, экономическом и эпистемическом уровнях, в которой люди, склонные к суициду, сталкиваются с многочисленными формами несправедливости и насилия [...]» [7] [10] Он предлагает создавать более безопасные пространства и прислушиваться к людям, склонным к суициду, не навязывая им «волю к жизни». [9]
Закон о самоопределении пациентов 1991 года , принятый Конгрессом США по просьбе финансового подразделения Medicare, разрешает пожилым пациентам Medicare/Medicaid (и, как следствие, всем «терминальным» пациентам) подготовить предварительное распоряжение, в котором они выбирают или решают отказаться от продлевающего жизнь и/или спасающего жизнь лечения как средства сокращения своей жизни и, таким образом, страданий до верной смерти. Согласно Закону, лечение, от которого отказались в предварительном распоряжении, не должно быть доказано как «бесполезное с медицинской точки зрения» в соответствии с какой-либо существующей процедурой надлежащей правовой процедуры, разработанной в соответствии с законами штата, например, TADA в Техасе. [11]
Право на смерть, также известное как право на смерть, является этической и юридической концепцией, которая поддерживает свободу человека прекратить свою жизнь или пройти добровольную эвтаназию. Это право обычно ассоциируется с людьми, страдающими от неизлечимой болезни или не имеющими воли к продолжению жизни, и оно может позволить им прекратить свою собственную жизнь, отказаться от лечения, продлевающего жизнь, или выбрать ассистированное самоубийство или эвтаназию. Вопрос о том, кто должен иметь возможность осуществлять это право, часто является центральным в дебатах.
Некоторые ученые и философы, такие как Дэвид Бенатар, подходят к этому спору с точки зрения антинатализма . Поскольку люди не имеют власти действовать в момент своего рождения, никто не должен иметь власти над решением человека продолжать жить или умереть. [12]
Сторонники права на смерть часто связывают его с идеей, что тело и жизнь человека принадлежат исключительно ему самому, и он должен иметь свободу распоряжаться ими по своему усмотрению, понимая, что право на жизнь не подразумевает обязанности или обязательства жить. Однако законный государственный интерес в предотвращении нерациональных самоубийств обычно выступает против. Например, Авиталь Пилпель и Лоуренс Амсель утверждают: [13]
«Современные сторонники рационального самоубийства или права на смерть обычно требуют, исходя из соображений рациональности, чтобы решение о прекращении жизни было автономным выбором человека (т. е. не под давлением врачей или семьи, заставляющих «сделать то, что правильно» и совершить самоубийство), чтобы выбор был «лучшим вариантом в данных обстоятельствах» (желаемым стоиками или утилитаристами), а также чтобы учитывались другие естественные условия, такие как стабильность решения, отсутствие импульсивности , отсутствие психического заболевания, обдуманность и т. д.»

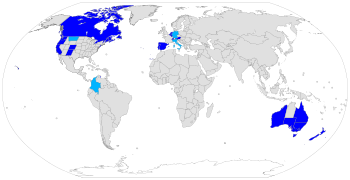
По состоянию на 2023 год некоторые формы добровольной эвтаназии являются законными в Австралии , Бельгии , [14] Канаде , [15] Колумбии , [ 15] Люксембурге , [16] Нидерландах , [14] Новой Зеландии , Испании и Швейцарии . [14]
Поскольку эвтаназия является проблемой здравоохранения, в соответствии с конституцией Австралии ее законодательное регулирование и регулирование возложены на правительства штатов и территорий .
Эвтаназия была законной на Северной территории в период с 1996 по 1997 год в результате принятия парламентом территории Закона о правах неизлечимо больных 1995 года . Будучи территорией, а не штатом, федеральное правительство под руководством премьер-министра Джона Говарда внесло поправки в Закон о самоуправлении Северной территории 1978 года (среди прочего), чтобы гарантировать, что территории Австралии больше не смогут принимать законы об эвтаназии. [17] Однако это было отменено в декабре 2022 года с принятием Закона о восстановлении прав территории. Федеральное правительство не может законодательно ограничивать вопросы здравоохранения для австралийских штатов и территорий таким же образом. [18]
Программы добровольной помощи при смерти действуют в следующих штатах: Виктория с 19 июня 2019 года, [19] Западная Австралия с 1 июля 2021 года, [20] Тасмания с 23 октября 2022 года, [21] Квинсленд с 1 января 2023 года, [22] и Южная Австралия с 31 января 2023 года. [23] Новый Южный Уэльс стал последним штатом, принявшим закон об оказании помощи при смерти в мае 2022 года, который вступил в силу 28 ноября 2023 года. [24]
В 2002 году бельгийский парламент легализовал эвтаназию. [25]
В августе 2011 года судья Верховного суда Британской Колумбии потребовал ускорить рассмотрение иска о праве на смерть, чтобы Глория Тейлор могла получить помощь врача в самоубийстве. У нее была болезнь Лу Герига . [26] Она умерла от инфекции в 2012 году . [27]
6 февраля 2015 года Верховный суд Канады постановил, что отказ в праве на помощь в самоубийстве является неконституционным. Постановление суда ограничивает самоубийства с помощью врача «дееспособным взрослым человеком, который явно согласен на прекращение жизни и имеет тяжелое и неизлечимое медицинское состояние, включая болезнь, заболевание или инвалидность, которое вызывает длительные страдания, невыносимые для человека в обстоятельствах его или ее состояния». Постановление было приостановлено на 12 месяцев, чтобы позволить канадскому парламенту разработать новый конституционный закон для замены существующего. [28] Решение суда включает требование о том, что должны быть строгие ограничения, которые «скрупулезно контролируются». Это потребует, чтобы свидетельство о смерти было заполнено независимым медицинским экспертом, а не лечащим врачом, чтобы гарантировать точность сообщения о причине смерти. [29] Канадская медицинская ассоциация (CMA) сообщила, что не все врачи были готовы помочь в смерти пациента из-за юридических осложнений и пошли против того, за что выступал врач. Многие врачи заявили, что они должны иметь право голоса, когда дело касается помощи пациенту в прекращении жизни. [30] Однако в конце 2015 года считалось, что ни один врач не будет принужден это делать, но CMA предлагала образовательные сессии для своих членов относительно процесса, который будет использоваться. [31]
17 июня 2016 года законопроект, разрешающий эвтаназию на территории Канады, был принят обеими палатами парламента Канады и получил королевское одобрение . [32] [15]
20 мая 1997 года Конституционный суд Колумбии декриминализировал убийство из благочестивых побуждений в отношении неизлечимо больных пациентов, заявив, что «врач-автор не может нести ответственность за помощь в самоубийстве неизлечимо больного пациента», и призвал Конгресс урегулировать эвтаназию «в кратчайшие сроки». [33]
15 декабря 2014 года Конституционный суд дал Министерству здравоохранения и социальной защиты населения 30 дней на публикацию рекомендаций, которые сектор здравоохранения должен использовать для того, чтобы гарантировать неизлечимо больным пациентам, желающим пройти эвтаназию, их право на достойную смерть. [34]
В феврале 2020 года Федеральный конституционный суд постановил, что право на личную идентичность в конституционном праве Германии охватывает право на самоопределение смерти, которое, в свою очередь, содержит право на самоубийство. Примечательно, что это право не ограничивается неизлечимо больными пациентами, а вместо этого находит свои границы в требовании, чтобы выбор был автономным. [35] Это постановление вызвало споры, и противники утверждали, что постановление может позволить оказывать давление со стороны сверстников на помощь в самоубийстве. [36]
С 2018 года Верховный суд Индии легализовал пассивную эвтаназию в Индии в деле Аруны Шанбауг при соблюдении строгих условий, а именно: необходимо согласие пациента (или родственников), а также пациент должен быть неизлечимо болен или находиться в вегетативном состоянии.
Нидерланды легализовали добровольную эвтаназию в 2002 году. Согласно голландскому законодательству, эвтаназия и помощь в самоубийстве могут осуществляться только врачами, и это законно только в случаях « безнадежных и невыносимых» страданий. На практике это означает, что она ограничена лицами с серьезными и неизлечимыми заболеваниями (включая психические заболевания ) и в значительных страданиях, таких как боль, гипоксия или истощение. Помощь кому-либо в самоубийстве без соответствия квалификациям голландского закона об эвтаназии является незаконной. [37] Эти критерии касаются просьбы пациента, страданий пациента (невыносимых), infaust prognosis (безнадежных), информации, предоставленной пациенту, отсутствия разумных альтернатив, консультации другого врача и применяемого метода прекращения жизни. [37]
Эвтаназия легальна в Новой Зеландии. В 2015 году адвокат, больная раком, Лекреция Силс подала в Высокий суд дело ( Силс против Генерального прокурора ), чтобы оспорить закон Новой Зеландии о ее праве умереть с помощью ее лечащего врача, попросив сделать заявление о том, что ее лечащий врач не будет рисковать осуждением. [38] [39] Однако законодательство о легализации эвтаназии для неизлечимо больных пациентов было вынесено на голосование на всеобщих выборах 2020 года и было проголосовано в пользу легализации. Законопроект о выборе конца жизни вступил в силу 7 ноября 2021 года.
Перу законодательно запрещает эвтаназию. [40] В 2020 году Ана Эстрада подала иск против закона, направленный на декриминализацию этой практики. [40]
Термин «право на смерть» трактовался по-разному, включая вопросы самоубийства, пассивной эвтаназии, активной эвтаназии, ассистированного самоубийства и самоубийства с помощью врача. [41]
В Соединенных Штатах общественная поддержка права умереть посредством самоубийства с помощью врача со временем возросла. В опросе 2005 года исследовательский центр Pew обнаружил, что 70% участников говорят, что существуют обстоятельства, при которых пациенту следует позволить умереть; однако только 46% участников одобрили законы, разрешающие врачам помогать пациентам в прекращении их жизни. [42] В мае 2018 года в отчете опроса Гэллапа было объявлено, что 72% респондентов заявили, что врачам должно быть юридически разрешено помогать неизлечимо больным пациентам умирать. [43] Однако фрейминговые эффекты использования таких выражений, как «самоубийство» вместо «прекращение жизни», могут снизить уровень одобрения на 10–15%. [44]
Опрос врачей, проведенный в 2014 году, показал, что 54% респондентов согласились с тем, что самоубийство с помощью врача должно быть разрешено. [44] В тщательном опросе врачей, проведенном в 1996 году, менее 20% врачей сообщили, что они получали просьбы от пациентов об эвтаназии, и менее 5% выполнили их. [45] В 2020 году сводка данных Закона штата Орегон о достойной смерти показала, что количество рецептов на смертельные дозы лекарств увеличилось на 25% с 2019 года и неуклонно растет с 1998 года. [46] Из пациентов, получивших эти рецепты, 66% в конечном итоге умерли от приема лекарств. [46]
Движение за право умереть в Соединенных Штатах началось с дела Карен Куинлан в 1975 году и продолжает поднимать биоэтические вопросы о качестве жизни человека и юридической процедуре смерти. Куинлан, 21 год, потеряла сознание после употребления алкоголя и транквилизаторов на вечеринке. [47] Вскоре у нее начались проблемы с дыханием, из-за чего в ее мозг перестал поступать кислород. Это привело к тому, что она впала в коматозное состояние, в котором для поддержания ее жизни и дыхания использовались респиратор и зонд для кормления. [48] [47] У Куинлан не было доверенности или завещания, и она не выражала своих желаний окружающим, если с ней что-то случится, что затрудняло принятие решения о том, каким должен быть следующий шаг.
Родители Куинлан понимали, что их дочь никогда не проснется и что продление ее жизни может быть более разрушительным и не будет качественной. [47] [49] Ее отец добивался права быть законным опекуном Куинлан и ходатайствовал об удалении респиратора, который поддерживал ее жизнь. Однако суд утверждал, что удаление респиратора, которое приведет к смерти Куинлан, будет считаться незаконным, неестественным и неэтичным. Адвокат Куинлан выдвинул контраргумент, что удаление респиратора позволит Куинлан умереть естественной смертью, что является естественным и этичным. Куинланы выиграли судебное дело и были назначены законными опекунами своей дочери. Респиратор был удален в 1976 году, но Куинлан продолжала жить без него до 1985 года. [48] [49] Дело продолжает поднимать биоэтические вопросы качества жизни и юридической процедуры смерти. Это также поднимает множество важных вопросов, которые все еще решаются по сей день. [49] [50] Одним из критических моментов, которые поднимает дело Куинлан, является право пациента отказаться или прекратить лечение. Случаи, в которых пациент отказывался или прекращал лечение, были тогда неслыханными и противоречили медицинской этике в сохранении жизни. Дебаты о предоставлении пациентам права на самоопределение были спорными, и они будут оцениваться в течение следующих нескольких десятилетий в разных штатах. Дело также подняло вопрос о том, разрешено ли членам семьи и близким пациента участвовать в процессе принятия решений. Поскольку у Куинлан не было письменных документов, она не озвучивала никаких решений и не назначала доверенных лиц, между семьей Куинлан и государством началась длительная юридическая тяжба по определению наилучших интересов Куинлан и определению того, хочет ли она жить или умереть. Это оказало значительное влияние на использование и установление предварительных указаний, устных указаний, доверенностей и завещаний о жизни. [51]

Другим крупным делом, которое еще больше способствовало распространению движения за право умереть и использованию завещаний о жизни, предварительных распоряжений и использования доверенности, было дело Крузан против директора Департамента здравоохранения Миссури . В 1983 году Крузан попала в автомобильную аварию, в результате которой она навсегда осталась в вегетативном состоянии. Ее статус взрослого человека и отсутствие предварительного распоряжения, завещания о жизни или доверенности привели к долгой юридической тяжбе семьи Крузан в ходатайстве об удалении ее зонда для кормления, который поддерживал ее жизнь после аварии. Крузан сказала другу, что ни при каких обстоятельствах она не захочет продолжать жить, если когда-либо окажется в вегетативном состоянии, но это было недостаточно сильное заявление, чтобы удалить зонд для кормления. [52] В конце концов, семья Крузан выиграла дело и удалила трубку своей дочери. Дело вызвало большие дебаты о том, должно ли право на смерть быть одобрено от штата к штату или в масштабах всей страны. [53]
Дело Терри Скьяво произошло между 1990 и 2005 годами. Это дело было спорным из-за разногласий между ближайшими членами семьи Скьяво и ее мужем. В делах Куинлан и Крузан семья смогла принять единогласное решение о состоянии своих дочерей. Скьяво перенесла остановку сердца, которая привела к ее обмороку, и вскоре после этого у нее начались проблемы с дыханием. Недостаток кислорода в ее мозге вызвал необратимое повреждение мозга, оставив ее в вегетативном состоянии и потребовав зонд для кормления и аппарат искусственной вентиляции легких, чтобы поддерживать ее жизнь. Скьяво не оставила никаких предварительных указаний и не обсуждала со своими родителями или мужем, чего бы она хотела, если бы с ней что-то случилось. Вскоре после этого ее муж был назначен ее законным опекуном. [53]
Годы спустя ее муж решил удалить зонд для кормления Скьяво, так как шансы на ее пробуждение были ничтожно малы. Однако семья Скьяво выступила против этого решения и обратилась в суд. Дело было очень бурным, длилось несколько лет и в нем участвовали штат и его законодатели, прежде чем было принято решение. [53] Это вызвало биоэтические дебаты о прекращении жизни Скьяво против разрешения ей продолжать жить в постоянном вегетативном состоянии. Те, кто выступал за сохранение жизни Скьяво, заявили, что удаление зонда было бы этически безнравственно, поскольку они не знают, чего бы она хотела. Они подвергли сомнению ее физическое и психическое состояние и заявили, что у нее может быть некоторое сознание; таким образом, она заслуживает того, чтобы продолжать жить. Те, кто выступал за удаление зонда, утверждали о самоопределении и о том, что качество ее жизни ухудшилось. [53] [54] [55] Дело Скьяво является самым последним и значимым делом о праве на смерть, которое пропагандирует идею о наличии предварительного распоряжения или завещания о жизни. Оно также дополнительно рассматривает другие осложнения, которые могут возникнуть, такие как семейные разногласия, которые должны были быть учтены при рассмотрении дела о праве на смерть. [53] [55]
Поскольку здоровье граждан считается полицейской властью, регулирование которой оставлено на усмотрение отдельных штатов, Верховный суд США вынес решение по вопросу о самоубийстве с помощью врача и праве человека на смерть только в 1997 году. В том году Верховный суд рассмотрел две апелляции, в которых утверждалось, что законы Нью-Йорка ( Вакко против Куилла [56] ) и Вашингтона ( Вашингтон против Глаксберга [57] ), которые сделали самоубийство с помощью врача уголовным преступлением, нарушили положение о равной защите Четырнадцатой поправки. [58] Единогласным голосованием Суд постановил, что не существует конституционного права на самоубийство с помощью врача, и подтвердил запреты штатов на самоубийство с помощью врача. Хотя в Нью-Йорке сохранились законы, запрещающие самоубийство с помощью врача, решение Суда также оставило другим штатам возможность решать, разрешать ли им самоубийство с помощью врача или нет.
С 1994 года законы об оказании помощи при самоубийстве были приняты в следующих штатах США: Орегон (Закон о достойной смерти, 1994 г.), Вашингтон (Закон о достойной смерти, 2008 г.), Вермонт (Закон о выборе и контроле пациента в конце жизни, 2013 г.), Калифорния (Закон о вариантах ухода из жизни, 2015 г.), Колорадо (Закон о вариантах ухода из жизни, 2016 г.), округ Колумбия (Закон о достойной смерти, округ Колумбия, 2016 г.), Гавайи (Закон о нашей заботе, нашем выборе, 2018 г.), Мэн (Закон о достойной смерти, 2019 г.), Нью-Джерси (Закон о помощи неизлечимо больным, 2019 г.) и Нью-Мексико (Закон Элизабет Уайтфилд о вариантах ухода из жизни, 2021 г.) приняли законодательство, устанавливающее протокол для практики самоубийства с помощью врача. [59] [60] Закон в этих штатах позволяет неизлечимо больным взрослым пациентам просить у своих врачей смертельные лекарства. В 2009 году Верховный суд Монтаны постановил, что ничто в законе штата не запрещает самоубийство с помощью врача и обеспечивает правовую защиту врачей в случае, если они назначают смертельные лекарства по просьбе пациента. В Калифорнии губернатор подписал спорный законопроект о самоубийстве с помощью врача, California End of Life Option Act , в октябре 2015 года, который был принят во время специальной законодательной сессии, призванной рассмотреть вопрос о финансировании Medi-Cal, [61] после того, как он был отклонен во время обычной законодательной сессии. [62]
В начале 2014 года судья второго округа Нью-Мексико Нан Нэш постановила, что неизлечимо больные пациенты имеют право помогать умирать в соответствии с конституцией штата, то есть, сделав законным назначение врачом смертельно больному пациенту смертельной дозы лекарства. [63] Окончательное решение будет принято по результатам апелляции генерального прокурора Нью-Мексико на это постановление. Организации постоянно добиваются легализации самоопределения неизлечимо больных пациентов в штатах, где право на прекращение жизни запрещено. [64]
Медицинская перспектива
Американская медицинская ассоциация (AMA) — это национальная ассоциация, которая выступает в защиту врачей и предоставляет рекомендации по лучшим практикам оказания медицинской помощи. AMA отвечает за поддержание Кодекса этики, который состоит из двух частей: Принципов медицинской этики и Мнений Совета AMA по этическим и судебным вопросам. [65] Роль врачей в праве пациента на смерть обсуждается в медицинском сообществе, однако AMA представила заявление с мнением по этому вопросу.
Мнение относительно самоубийства с помощью врача
Пациенты, которые неизлечимо больны или страдают от изнурительных болезней, могут решить, что они предпочитают умереть, чем продолжать страдать. Врачи обязуются « не навредить », и, участвуя в оказании помощи при самоубийстве, врачи по сути причиняют вред своим пациентам. Вместо того, чтобы участвовать в оказании помощи при самоубийстве, врачи должны оказывать паллиативную помощь, чтобы минимизировать страдания пациентов. Вот рекомендации для врачей из Кодекса медицинской этики Мнение 5.7 [66] относительно ухода в конце жизни:
Индуизм признает право умереть для тех, кто страдает от неизлечимых болезней или тех, у кого нет желаний, амбиций и ответственности. Смерть допускается ненасильственными способами, такими как пост до состояния голодания ( Prayopavesa ). [67] В джайнизме есть похожая практика, называемая Santhara . Другие религиозные взгляды на самоубийство различаются по своей терпимости и включают отрицание права, а также осуждение акта. В католической вере самоубийство считается тяжким грехом. [68]