Гастроэнтерология (от греческого gastḗr — «живот», -énteron «кишечник» и -logía «изучение») — раздел медицины, изучающий пищеварительную систему и ее нарушения. [1] Пищеварительная система состоит из желудочно -кишечного тракта , иногда называемого желудочно -кишечным трактом, который включает пищевод , желудок , тонкую и толстую кишку, а также вспомогательные органы пищеварения, в том числе поджелудочную железу , желчный пузырь и печень . [2] [3] Функция пищеварительной системы заключается в перемещении материала через желудочно-кишечный тракт посредством перистальтики , расщеплении этого материала посредством пищеварения , поглощении питательных веществ для использования по всему организму и удалении отходов из организма посредством дефекации . [3] Врачей, специализирующихся на медицинской специальности гастроэнтерологии, называют гастроэнтерологами или иногда врачами-гастроэнтерологами . Некоторые из наиболее распространенных заболеваний, которые лечат гастроэнтерологи, включают гастроэзофагеальную рефлюксную болезнь , желудочно-кишечные кровотечения , синдром раздраженного кишечника , воспалительные заболевания кишечника (ВЗК), включая болезнь Крона и язвенный колит , язвенную болезнь , заболевания желчного пузыря и желчевыводящих путей, гепатит , панкреатит , колит. , полипы толстой кишки и рак , проблемы с питанием и многое другое. [4]

Ссылаясь на египетские папирусы , Джон Ф. Нанн выявил значительные знания о желудочно-кишечных заболеваниях среди практикующих врачей в период правления фараонов . Ирынахты, десятая династия, ок. 2125 г. до н. э., был придворным врачом, специализировавшимся на гастроэнтерологии, сне и проктологии . [5]
Среди древних греков Гиппократ приписывал пищеварение стряпне . _ Представление Галена о четырех отделах желудка получило широкое признание вплоть до XVII века. [6]
1. Международная классификация болезней ( МКБ 2007)/Классификация ВОЗ :
2. Рубрика темы MeSH :
3. Каталог Национальной медицинской библиотеки (классификация NLM, 2006 г.) :

Процедура с использованием длинной тонкой трубки с камерой , которую проводят через задний проход для визуализации прямой кишки и всей длины толстой кишки. Процедура проводится либо для выявления полипов толстой кишки и/или рака толстой кишки у человека без симптомов (так называемый скрининг ), либо для дальнейшей оценки симптомов, включая ректальное кровотечение , темный смолистый стул , изменение характера дефекации или консистенции стула (диарея, стул в виде карандаша). жидкий стул), боли в животе и необъяснимая потеря веса. Перед процедурой врач может попросить пациента прекратить прием некоторых лекарств, включая препараты, разжижающие кровь, аспирин, лекарства от диабета или нестероидные противовоспалительные препараты . Подготовка кишечника обычно проводится накануне вечером и утром перед процедурой и состоит из клизмы или слабительных средств (таблеток или порошка, растворенных в жидкости), которые вызывают диарею. Процедуру, возможно, придется остановить и перенести на другое время, если в толстой кишке остался стул из-за неполной подготовки кишечника, поскольку врач не может адекватно визуализировать толстую кишку. Во время процедуры пациенту вводят успокоительное , и с помощью эндоскопа обследуют всю толстую кишку на наличие полипов, кровотечений или аномальных тканей. Затем можно выполнить биопсию или удаление полипа , а ткань отправить в лабораторию для оценки. Процедура обычно занимает от тридцати минут до часа, после чего следует период наблюдения от одного до двух часов. Осложнения включают вздутие живота, спазмы, реакцию на анестезию, кровотечение и отверстие в стенке толстой кишки, что может потребовать повторной колоноскопии или хирургического вмешательства. Признаки серьезного осложнения, требующего неотложной или неотложной медицинской помощи, включают сильную боль в животе, лихорадку, непрекращающееся кровотечение, головокружение и слабость. [15]
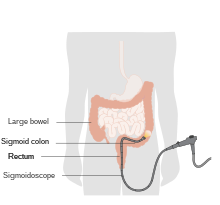
Процедура, аналогичная колоноскопии, с использованием длинной тонкой трубки с камерой (скопом), проводимой через задний проход , но предназначенной только для визуализации прямой кишки и последней части толстой кишки , ближайшей к прямой кишке. Все аспекты процедуры такие же, как и при колоноскопии, за исключением того, что эта процедура длится всего десять-двадцать минут и проводится без седации. Обычно это позволяет пациенту вернуться к нормальной деятельности сразу после завершения процедуры. [16]

Процедура с использованием длинной тонкой трубки с камерой , которую проводят через рот для осмотра пищевода («пищевод-»), желудка («гастро-») и двенадцатиперстной кишки («дуодено-»). Ее также называют верхней эндоскопией или просто эндоскопией. Процедура проводится для дальнейшей оценки симптомов, включая постоянную изжогу , расстройство желудка , рвоту с кровью , темный дегтеобразный стул , постоянную тошноту и рвоту, боль, затрудненное глотание , болезненное глотание и необъяснимую потерю веса. Оно также проводится для дальнейшего тестирования после лабораторного анализа, который показывает низкий уровень гемоглобина без известной причины или аномальное глотание бария . Эту процедуру можно использовать для диагностики многих заболеваний посредством прямой визуализации или биопсии тканей, включая варикозное расширение вен пищевода , стриктуры пищевода , гастроэзофагеальную рефлюксную болезнь , пищевод Барретта , рак, целиакию , гастрит , язвенную болезнь и инфекцию H. pylori . Затем интраоперационные методы можно использовать для лечения определенных заболеваний, таких как варикозное расширение вен пищевода или расширение стриктур пищевода. Пациенту, скорее всего, придется ничего не есть и не пить за 4 часа до процедуры. Для комфорта пациента обычно требуется седация. Эта процедура обычно длится около тридцати минут, после чего следует период наблюдения от одного до двух часов. Побочные эффекты включают вздутие живота , тошноту и боль в горле в течение 1–2 дней. Осложнения встречаются редко, но включают реакцию на анестезию, кровотечение и отверстие в стенке пищевода, желудка или тонкой кишки, что может потребовать хирургического вмешательства. Признаками серьезного осложнения, требующего неотложной или экстренной медицинской помощи, являются боль в груди, проблемы с дыханием, глотанием, усиливающаяся боль в горле, рвота с кровью или появлением « кофейной гущи », усиление болей в животе, кровавый или черный дегтеобразный стул, и лихорадка. [17]

Процедура с использованием длинной тонкой трубки с камерой, проводимой через рот в первую часть тонкой кишки, для обнаружения, диагностики и лечения заболеваний, связанных с желчными и поджелудочными протоками . Эти протоки переносят жидкости, которые помогают переваривать пищу из печени, желчного пузыря и поджелудочной железы, и могут сужаться или блокироваться в результате камней в желчном пузыре , инфекции, воспаления, псевдокист поджелудочной железы и опухолей желчных протоков или поджелудочной железы. В результате у человека могут возникнуть боли в спине, пожелтение кожи и отклонения от нормы лабораторных анализов, показывающие повышенный уровень билирубина , что может потребовать этой процедуры. Однако процедура не рекомендуется, если у пациента острый панкреатит , за исключением случаев, когда уровень билирубина остается высоким или увеличивается, что может указывать на наличие закупорки. Пациенту, скорее всего, придется ничего не есть и не пить за 8 часов до процедуры. После того, как пациенту будет введена седация, врач проведет зонд через рот, пищевод, желудок и двенадцатиперстную кишку, чтобы определить местонахождение отверстия, через которое протоки впадают в тонкую кишку . Затем врач может ввести краситель в эти протоки и сделать рентгеновские снимки, которые показывают изображение в реальном времени с помощью рентгеноскопии , что позволяет врачу обнаружить и устранить закупорку. Это делается с помощью нескольких методов, включая разрезание отверстия и создание большего отверстия для дренажа, удаление камней из желчного пузыря и другого мусора, расширение узких частей протоков или установку стента, который удерживает протоки открытыми. Врач также может провести биопсию протоков, чтобы оценить наличие рака, инфекции или воспаления. Побочные эффекты включают вздутие живота, тошноту или боль в горле в течение одного-двух дней. Осложнения включают панкреатит , инфекцию желчных протоков или желчного пузыря , кровотечение, реакцию на анестезию и перфорацию любых структур, через которые проходит эндоскоп или его инструменты, особенно двенадцатиперстной кишки, желчных протоков и протоков поджелудочной железы. Признаки серьезного осложнения, требующего срочной или неотложной медицинской помощи, включают кровавый или черный дегтеобразный стул , боль в груди, лихорадку, усиление боли в животе, усиление боли в горле, проблемы с дыханием, проблемы с глотанием, рвоту с кровью или похожую на кофейную гущу . В большинстве случаев осложнения после этой процедуры требуют госпитализации для лечения. [18]

Состояние, при котором содержимое желудка постоянно попадает обратно в пищевод, вызывая неприятные симптомы или осложнения. [19] Симптомы считаются неприятными в зависимости от того, насколько они мешают повседневной жизни и благополучию пациента. Это определение было стандартизировано Монреальским консенсусом в 2006 году. [20] Симптомы включают болезненное ощущение в середине грудной клетки и ощущение, что содержимое желудка возвращается в рот. Другие симптомы включают боль в груди, тошноту, затруднение глотания , болезненное глотание , кашель и охриплость голоса. [21] Факторы риска включают ожирение, беременность, курение, грыжу пищеводного отверстия диафрагмы , некоторые лекарства и определенные продукты питания. Диагноз обычно ставится на основании симптомов и истории болезни, дальнейшее тестирование проводится только после того, как лечение оказалось неэффективным. Дополнительный диагноз можно поставить, измерив количество кислоты, попадающей в пищевод, или осмотрев пищевод с помощью эндоскопа . Варианты лечения и ведения [19] включают изменение образа жизни, прием лекарств и хирургическое вмешательство, если другие вмешательства не улучшают ситуацию. Модификации образа жизни включают в себя отказ от лежания в течение трех часов после еды, лежание на левом боку, подъем головы во время лежания путем поднятия изголовья кровати или использования дополнительных подушек, снижение веса, отказ от курения и отказ от кофе, мяты, алкоголя, шоколада, жирная пища, кислая пища и острая пища. Лекарства включают антациды , ингибиторы протонной помпы , блокаторы H2-рецепторов . Операция обычно представляет собой фундопликацию по Ниссену и выполняется хирургом. Осложнения длительной ГЭРБ могут включать воспаление пищевода , которое может вызвать кровотечение или образование язвы, сужение пищевода , приводящее к проблемам с глотанием, изменение слизистой оболочки пищевода, которое может увеличить вероятность развития рака ( пищевод Барретта ), хронический кашель. , астма, воспаление гортани, приводящее к охриплости голоса, и стирание зубной эмали, приводящее к проблемам с зубами. [19] [21]
Состояние, при котором слизистая оболочка пищевода изменяется и становится больше похожей на слизистую оболочку кишечника, что увеличивает риск развития рака пищевода . [22] Специфических симптомов нет, хотя симптомы ГЭРБ могут присутствовать в течение многих лет, поскольку это связано с 10–15% риском развития пищевода Барретта. [22] Факторы риска включают хроническую ГЭРБ в течение более 5 лет, возраст 50 лет и старше, белый цвет неиспаноязычного происхождения, мужской пол, семейный анамнез этого заболевания, жир на животе и курение. [23] Защитные факторы включают инфекцию H. pylori , частое использование аспирина или других нестероидных противовоспалительных препаратов , а также диету с высоким содержанием фруктов и овощей. [24] Диагноз можно поставить, осмотрев пищевод с помощью эндоскопа и , возможно, взяв биопсию слизистой оболочки пищевода. Лечение включает в себя лечение ГЭРБ, разрушение аномальных частей пищевода, удаление аномальной ткани пищевода и удаление части пищевода , выполняемое хирургом общей практики. [22] Дальнейшее ведение может включать периодическое наблюдение с повторными осмотрами через определенные промежутки времени, определяемые врачом, вероятно, не чаще, чем каждые три-пять лет. [23] Осложнения этого заболевания могут привести к типу рака, называемому аденокарциномой пищевода . [24]
Гастроэнтерология является узкоспециализированной областью внутренней медицины и поэтому требует трехлетнего обучения в ординатуре по внутренним болезням с последующими тремя дополнительными годами обучения в специальной стипендии по гастроэнтерологии . [1] Это обучение сертифицировано Американским советом по внутренней медицине (ABIM) и Американским остеопатическим советом по внутренней медицине (AOBIM) и должно быть завершено по программе, аккредитованной Советом по аккредитации последипломного медицинского образования (ACGME). [25] [26] [27] Другие национальные общества, которые контролируют обучение, включают Американский колледж гастроэнтерологии (ACG), Американскую гастроэнтерологическую ассоциацию (AGA) и Американское общество желудочно-кишечной эндоскопии (ASGE). [28] [29] [30]
Гастроэнтерологи принимают пациентов как в клинике, так и в условиях стационара. Они могут заказать диагностические исследования, назначить лекарства и выполнить ряд диагностических и лечебных процедур, включая колоноскопию , эзофагогастродуоденоскопию (ЭГДС), эндоскопическую ретроградную холангиопанкреатографию (ЭРХПГ), эндоскопическое ультразвуковое исследование (ЭУЗИ) и биопсию печени . [31]
Некоторые стажеры-гастроэнтерологи завершают «четвертый курс» (хотя зачастую это седьмой год последипломного медицинского образования) по трансплантационной гепатологии , продвинутой интервенционной эндоскопии , воспалительным заболеваниям кишечника , моторике или другим темам.
Расширенная эндоскопия, иногда называемая интервенционной или хирургической эндоскопией, представляет собой раздел гастроэнтерологии, специализирующийся на передовых эндоскопических методах лечения заболеваний поджелудочной железы , гепатобилиарной системы и желудочно-кишечного тракта . Интервенционные гастроэнтерологи обычно проходят дополнительный год тщательного обучения передовым эндоскопическим методам, включая эндоскопическую ретроградную холангиопанкреатографию, эндоскопические диагностические и интервенционные процедуры под контролем ультразвука, а также передовые методы резекции , включая эндоскопическую резекцию слизистой оболочки и эндоскопическую диссекцию подслизистой оболочки . Кроме того, некоторые продвинутые эндоскописты также выполняют эндоскопические бариатрические процедуры.
Гепатология , или гепатобилиарная медицина , охватывает изучение печени , поджелудочной железы и желчевыводящих путей и традиционно считается отдельной специальностью гастроэнтерологии, в то время как проктология охватывает заболевания заднего прохода , прямой и толстой кишки и считается узкой специальностью гастроэнтерологии. Общая хирургия .