Серповидноклеточная анемия ( SCD ), также называемая просто серповидноклеточной анемией , представляет собой группу заболеваний крови, связанных с гемоглобином, которые обычно передаются по наследству . [2] Наиболее распространенный тип известен как серповидноклеточная анемия . [2] Она приводит к аномалии в белке-переносчике кислорода гемоглобине, обнаруженном в эритроцитах . [2] Это приводит к тому, что эритроциты принимают аномальную серповидную форму при определенных обстоятельствах; при такой форме они не могут деформироваться при прохождении через капилляры , вызывая закупорку. [2] Проблемы при серповидноклеточной анемии обычно начинаются примерно в возрасте от 5 до 6 месяцев. [1] Может развиться ряд проблем со здоровьем, таких как приступы боли (известные как серповидноклеточный криз ) в суставах, анемия , отек рук и ног, бактериальные инфекции , головокружение [8] и инсульт . [1] Вероятность серьезных симптомов, включая длительную боль, увеличивается с возрастом. [2] Без лечения люди с SCD редко достигают зрелого возраста, но при хорошем здоровье средняя продолжительность жизни составляет от 58 до 66 лет. [9] [10] Все основные органы поражаются серповидноклеточной анемией. Печень, сердце, почки, желчный пузырь, глаза, кости и суставы также могут страдать от аномальных функций серповидных клеток и их неспособности правильно течь по мелким кровеносным сосудам. [11]
Серповидноклеточная анемия возникает, когда человек наследует две аномальные копии гена β-глобина , который производит гемоглобин, по одной от каждого родителя. [3] Существует несколько подтипов, в зависимости от точной мутации в каждом гене гемоглобина. [2] Приступ может быть вызван изменениями температуры, стрессом, обезвоживанием и большой высотой. [1] У человека с одной аномальной копией обычно нет симптомов, и говорят, что у него серповидноклеточный признак . [3] Таких людей также называют носителями . [5] Диагноз ставится на основании анализа крови , и в некоторых странах всех младенцев при рождении проверяют на наличие этого заболевания. [4] Диагностика также возможна во время беременности. [4]
Уход за людьми с серповидноклеточной анемией может включать профилактику инфекций с помощью вакцинации и антибиотиков , обильного потребления жидкости, приема фолиевой кислоты и обезболивающих препаратов . [5] [6] Другие меры могут включать переливание крови и прием гидроксикарбамида (гидроксимочевины). [6] В 2023 году были одобрены новые генные терапии, включающие генетическую модификацию и замену кроветворных стволовых клеток в костном мозге. [12] [13]
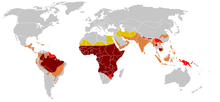
По оценкам, по состоянию на 2021 год [обновлять]серповидноклеточная анемия поражает около 7,7 миллионов человек во всем мире, что напрямую приводит к 34 000 ежегодных смертей и является фактором, способствующим еще 376 000 смертей. [7] Считается, что около 80% случаев серповидноклеточной анемии происходит в странах Африки к югу от Сахары . [14] Она также встречается в меньшей степени в некоторых частях Индии , Южной Европы , Западной Азии , Северной Африки и среди людей африканского происхождения (к югу от Сахары), живущих в других частях мира. [15] Это состояние было впервые описано в медицинской литературе американским врачом Джеймсом Б. Херриком в 1910 году. [16] [17] В 1949 году его генетическая передача была определена EA Beet и JV Neel. [17] В 1954 году было установлено, что носители аномального гена в некоторой степени защищены от малярии . [17]
_(14768428942).jpg/440px-The_diseases_of_infancy_and_childhood_(1920)_(14768428942).jpg)


Признаки серповидноклеточной анемии обычно проявляются в раннем детстве. Тяжесть симптомов может варьироваться от человека к человеку, как и частота кризисных событий. [18] [14] Серповидноклеточная анемия может приводить к различным острым и хроническим осложнениям , некоторые из которых имеют высокий уровень смертности. [19]
Когда SCD проявляется в течение первого года жизни, наиболее распространенной проблемой является эпизод боли и отек рук и ног ребенка, известный как дактилит или «синдром руки-ноги». Бледность, желтуха и усталость также могут быть ранними признаками анемии, вызванной серповидноклеточной анемией. [20]
Среди детей старше 2 лет наиболее частым начальным проявлением является болезненное событие генерализованного или переменного типа, а немного менее распространенная версия появляется как событие острой боли в груди. Дактилит редко или никогда не встречается у детей старше 2 лет. [20] [21]
Также называемый «серповидноклеточным кризисом» или «серповидноклеточным кризисом», вазоокклюзионный кризис (VOC) проявляется в основном как сильная боль, чаще всего затрагивающая грудь, спину, ноги и/или руки. [22] Основной причиной являются серповидные эритроциты, которые закупоривают капилляры и ограничивают приток крови к органу, что приводит к ишемии , боли , некрозу и часто повреждению органа. Частота, тяжесть и продолжительность этих кризисов значительно различаются. Болезненные кризисы лечатся гидратацией, анальгетиками и переливанием крови ; для лечения боли требуется введение опиоидных препаратов через регулярные промежутки времени до тех пор, пока кризис не утихнет. При более легких кризисах подгруппа пациентов справляется с помощью нестероидных противовоспалительных препаратов, таких как диклофенак или напроксен . При более тяжелых кризисах большинству пациентов требуется стационарное лечение для внутривенного введения опиоидов; в этой ситуации обычно используются контролируемые пациентом устройства для обезболивания . Вазоокклюзионный кризис, затрагивающий такие органы, как пенис [23] или легкие, считается неотложным состоянием и лечится переливанием эритроцитов. Рекомендуется стимулирующая спирометрия — метод, способствующий глубокому дыханию для минимизации развития ателектаза . [24]
Хотя не всегда ясно, что запускает ЛОС, все, что вызывает сужение кровеносных сосудов, является потенциальным триггером. Это включает в себя физический или психический стресс , холод и обезвоживание . [25] " После того, как HbS дезоксигенируется в капиллярах, требуется некоторое время (секунды) для полимеризации HbS и последующего превращения из гибкого в жесткий. Если время прохождения эритроцитов через микрососуды больше времени полимеризации, серповидные эритроциты будут застревать в микрососудах. " [26]
Селезенка особенно подвержена повреждениям при SCD из-за ее роли фильтра крови. Кризис секвестрации селезенки, также известный как селезеночный кризис, является неотложной медицинской ситуацией, которая возникает, когда серповидные эритроциты блокируют механизм фильтра селезенки , заставляя селезенку набухать и наполняться кровью. Накопление эритроцитов в селезенке приводит к внезапному падению циркулирующего гемоглобина и потенциально опасной для жизни анемии. Симптомы включают боль в левой стороне, опухшую селезенку (которую можно обнаружить при пальпации ), усталость, головокружение, раздражительность, учащенное сердцебиение или бледность кожи. Чаще всего это поражает маленьких детей, средний возраст первого проявления составляет 1,4 года. К 5 годам повторные случаи секвестрации вызывают рубцевание и в конечном итоге атрофию селезенки . [27] [28] [29]
Лечение поддерживающее, с переливанием крови, если уровень гемоглобина падает слишком низко. Может потребоваться полная или частичная спленэктомия . [30] Долгосрочные последствия потери функции селезенки — повышенная восприимчивость к бактериальным инфекциям . [29]
Острый грудной синдром вызывается ЛОС, который поражает легкие, возможно, вызванный инфекцией или эмболами , которые циркулируют из других органов. Симптомы включают хрипы, боль в груди, лихорадку, легочный инфильтрат (видимый на рентгене) и гипоксемию . После серповидноклеточного криза (см. выше) это вторая по частоте причина госпитализации и составляет около 25% смертей у пациентов с SCD. В большинстве случаев наблюдаются вазоокклюзионные кризы, а затем развивается острый грудной синдром. [31] [32]
Апластические кризы являются примерами острого ухудшения исходной анемии пациента, вызывая бледность , учащенное сердцебиение и усталость. Этот кризис обычно вызывается парвовирусом B19 , который напрямую влияет на выработку эритроцитов , вторгаясь в предшественников эритроцитов, размножаясь в них и разрушая их. [33] Парвовирусная инфекция [34] почти полностью предотвращает выработку эритроцитов в течение двух-трех дней (аплазия эритроцитов). У нормальных людей это не имеет большого значения, но укороченная жизнь эритроцитов у пациентов с SCD приводит к резкой, опасной для жизни ситуации. Количество ретикулоцитов резко падает во время болезни (вызывая ретикулоцитопению ), выработка эритроцитов прекращается, а быстрое разрушение существующих эритроцитов приводит к острой и тяжелой анемии. Этот кризис разрешается через четыре-семь дней. Большинство пациентов можно лечить поддерживающе; некоторым требуется переливание крови. [35]
SCD наиболее распространена в районах с эндемичной малярией . Инфекция малярийным паразитом поражает бессимптомных гетерозиготных носителей аномального гена гемоглобина иначе, чем пациентов с полной (гомозиготной) SCD. Носители, которые заражаются малярией, реже страдают от тяжелых симптомов. Пациенты с SCD, как правило, реже заражаются малярией; однако после заражения у них чаще развивается тяжелая и опасная для жизни анемия. [36] [37]
Серповидноклеточная анемия может привести к различным осложнениям, [38] включая:



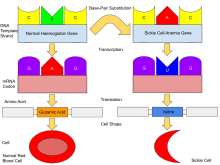
Обычно в организме человека содержится гемоглобин А , состоящий из двух альфа- и двух бета-цепей, гемоглобин А2 , состоящий из двух альфа- и двух дельта-цепей, и гемоглобин F (HbF), состоящий из двух альфа- и двух гамма-цепей. Из этих трех типов гемоглобин F доминирует примерно до 6-недельного возраста. После этого гемоглобин А доминирует на протяжении всей жизни. [55] У людей с диагнозом серповидноклеточная анемия по крайней мере одна из субъединиц β-глобина в гемоглобине А заменяется на то, что известно как гемоглобин S. При серповидноклеточной анемии, распространенной форме серповидноклеточной анемии, гемоглобин S заменяет обе субъединицы β-глобина в гемоглобине. [18]
Серповидноклеточная анемия имеет аутосомно-рецессивный тип наследования от родителей. [56] Типы гемоглобина, которые человек производит в эритроцитах, зависят от того, какие гены гемоглобина унаследованы от его или ее родителей. Если у одного из родителей серповидноклеточная анемия, а у другого — серповидноклеточная анемия, то у любого ребенка есть 50% шанс иметь серповидноклеточную анемию и 50% шанс иметь серповидноклеточную анемию. Когда у обоих родителей есть серповидноклеточная анемия, у любого ребенка есть 25% шанс иметь серповидноклеточную анемию; 25% шанс не иметь аллелей серповидноклеточной анемии и 50% шанс гетерозиготного состояния. [57] [58] [ ненадежный медицинский источник? ]
Мутация гена серповидноклеточной анемии, вероятно, возникла спонтанно в разных географических областях, [59] , как предполагает анализ эндонуклеазы рестрикции. Эти варианты известны как камерунский, сенегальски, бенинский, банту и саудовско-азиатский. Их клиническое значение заключается в том, что некоторые из них связаны с более высокими уровнями HbF, например, сенегальский и саудовско-азиатский варианты, и, как правило, имеют более легкое течение заболевания. [60]
Дефект гена представляет собой мутацию одного нуклеотида (см. полиморфизм одного нуклеотида – SNP) ( кодон GAG меняется на GTG) гена β-глобина, что приводит к замене глутамата (E/Glu) на валин (V/Val) в позиции 6 (замена E6V). [61] [примечание 1] Гемоглобин S с этой мутацией обозначается как HbS, в отличие от нормального взрослого HbA. Обычно это доброкачественная мутация, не вызывающая видимых эффектов на вторичную , третичную или четвертичную структуры гемоглобина в условиях нормальной концентрации кислорода . Однако при низкой концентрации кислорода HbS полимеризуется и образует волокнистые осадки, поскольку дезокси-форма гемоглобина обнажает гидрофобный участок на белке между спиралями E и F (Phe 85, Leu 88). [62]
У людей, гетерозиготных по HbS ( носителей серповидноклеточного гемоглобина), проблемы полимеризации незначительны, поскольку нормальный аллель может производить половину гемоглобина. У людей, гомозиготных по HbS, наличие длинноцепочечных полимеров HbS искажает форму эритроцита с гладкой, похожей на пончик , на неровную и полную шипов, что делает его хрупким и подверженным разрыву в капиллярах . У носителей симптомы проявляются только в том случае, если они лишены кислорода (например, при восхождении на гору) или при сильном обезвоживании . [ необходима цитата ]
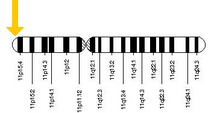
Аллель , ответственный за серповидноклеточную анемию, можно найти на коротком плече хромосомы 11 , а именно 11p15.5. Человек, который получает дефектный ген и от отца, и от матери, заболевает; человек, который получает один дефектный и один здоровый аллель, остается здоровым, но может передать болезнь и известен как носитель или гетерозигота. Гетерозиготы все еще могут заразиться малярией, но их симптомы, как правило, менее выражены. [63]
Из-за адаптивного преимущества гетерозиготы болезнь по-прежнему распространена, особенно среди людей с недавними предками в регионах, пораженных малярией, таких как Африка , Средиземноморье , Индия и Ближний Восток . [64] Малярия исторически была эндемичной для Южной Европы, но в середине 20-го века было объявлено о ее искоренении, за исключением редких спорадических случаев. [65]
Малярийный паразит имеет сложный жизненный цикл и проводит часть его в эритроцитах. У носителя присутствие малярийного паразита приводит к преждевременному разрыву эритроцитов с дефектным гемоглобином, что делает паразита Plasmodium неспособным к размножению. Кроме того, полимеризация Hb влияет на способность паразита переваривать Hb в первую очередь. Поэтому в районах, где малярия является проблемой, шансы людей на выживание фактически увеличиваются, если они являются носителями серповидноклеточных признаков (отбор гетерозиготы). [ необходима цитата ]
В Соединенных Штатах, где нет эндемичной малярии, распространенность серповидноклеточной анемии среди людей африканского происхождения ниже (около 0,25%), чем среди людей в Западной Африке (около 4,0%) и снижается. Без эндемичной малярии мутация серповидноклеточной анемии является чисто невыгодной и имеет тенденцию к снижению у затронутой популяции путем естественного отбора , а теперь и искусственного посредством пренатального генетического скрининга . Однако афроамериканское сообщество произошло от нескольких африканских и неафриканских этнических групп, включая американских рабов. Таким образом, степень генетического разбавления через скрещивание с неафриканскими людьми и высокое селективное давление на здоровье через рабство (особенно работорговля и часто смертельный Средний проход ) могут быть наиболее правдоподобными объяснениями более низкой распространенности серповидноклеточной анемии (и, возможно, других генетических заболеваний) среди афроамериканцев по сравнению с западноафриканцами. Другим фактором, ограничивающим распространение генов серповидноклеточной анемии в Северной Америке, является относительное отсутствие полигамии . В полигамных обществах мужчины, страдающие этим недугом, могут быть отцами многих детей от нескольких партнеров. [66]
Потеря эластичности эритроцитов является центральной в патофизиологии серповидноклеточной анемии. Нормальные эритроциты довольно эластичны и имеют форму двояковогнутого диска, что позволяет клеткам деформироваться для прохождения через капилляры. [67] При серповидноклеточной анемии низкое напряжение кислорода способствует серповидности эритроцитов, а повторные эпизоды серповидности повреждают клеточную мембрану и снижают эластичность клетки. Эти клетки не могут вернуться к нормальной форме, когда восстанавливается нормальное напряжение кислорода. Как следствие, эти жесткие клетки крови не могут деформироваться при прохождении через узкие капилляры, что приводит к окклюзии сосудов и ишемии . [ необходима цитата ]
Фактическая анемия болезни вызвана гемолизом , разрушением эритроцитов из-за их формы. Хотя костный мозг пытается компенсировать это, создавая новые эритроциты, он не соответствует скорости разрушения. [68] Здоровые эритроциты обычно функционируют в течение 90–120 дней, но серповидные клетки живут только 10–20 дней. [69]
При HbS общий анализ крови показывает уровень гемоглобина в диапазоне 6–8 г/дл с высоким количеством ретикулоцитов (поскольку костный мозг компенсирует разрушение серповидных клеток, производя больше эритроцитов). При других формах серповидноклеточной анемии уровень Hb, как правило, выше. Мазок крови может показать признаки гипоспленизма ( клетки-мишени и тельца Хауэлла-Жолли ). [70]
Серповидность эритроцитов в мазке крови может быть вызвана добавлением метабисульфита натрия . Присутствие серповидного гемоглобина также может быть продемонстрировано с помощью «теста на растворимость серповидных эритроцитов» (также называемого «sickledex»). [71] Смесь гемоглобина S (HbS) в восстанавливающем растворе (таком как дитионит натрия ) дает мутный вид, тогда как нормальный Hb дает прозрачный раствор. [72]
Аномальные формы гемоглобина можно обнаружить с помощью электрофореза гемоглобина , формы гель-электрофореза , при котором различные типы гемоглобина движутся с разной скоростью. Серповидноклеточный гемоглобин (HgbS) и гемоглобин C с серповидноклеточной анемией (HgbSC) — две наиболее распространенные формы — можно определить оттуда. Диагноз можно подтвердить с помощью высокоэффективной жидкостной хроматографии . Генетическое тестирование проводится редко, поскольку другие исследования высокоспецифичны для HbS и HbC. [73]
Острый серповидноклеточный криз часто провоцируется инфекцией. Поэтому следует регулярно проводить анализ мочи для выявления скрытой инфекции мочевыводящих путей и рентгенографию грудной клетки для выявления скрытой пневмонии. [74]
Люди, которые являются известными носителями заболевания или подвержены риску рождения ребенка с серповидноклеточной анемией, могут пройти генетическое консультирование . Генетические консультанты работают с семьями, чтобы обсудить преимущества, ограничения и логистику вариантов генетического тестирования, а также потенциальное влияние тестирования и результатов теста на человека. [75] [76] Во время беременности генетическое тестирование может проводиться либо на образце крови плода , либо на образце амниотической жидкости . В течение первого триместра беременности биопсия ворсин хориона (CVS) также является методом, используемым для пренатальной диагностики SCD. [77] Поскольку взятие образца крови у плода сопряжено с большими рисками, обычно используется последний тест. Неонатальный скрининг, иногда называемый скринингом новорожденных , обеспечивает не только метод раннего выявления лиц с серповидноклеточной анемией, но и позволяет идентифицировать группы людей, которые являются носителями серповидноклеточной анемии. [78] Генетические консультанты могут помочь цветным людям и их семьям справиться с расовыми и этническими различиями, которые существуют в здравоохранении. [79]
В 2010 году в США было проведено значительное обсуждение и дебаты по поводу комплексного скрининга спортсменов на серповидноклеточную анемию. [80] [81] [82] [83] В 2012 году Американское общество гематологии пришло к выводу, что они не поддерживают тестирование или раскрытие статуса серповидноклеточной анемии в качестве предварительного условия для участия в спортивных мероприятиях из-за отсутствия научных доказательств, несоответствия надлежащей медицинской практике и несоответствия этике общественного здравоохранения. Они рекомендовали универсальные вмешательства для снижения травм и смертей, связанных с физической нагрузкой, эффективные для всех спортсменов независимо от их статуса серповидноклеточной анемии. [84]
Лечение включает ряд мер. Хотя исторически рекомендовалось, чтобы люди с серповидноклеточной анемией избегали физических упражнений, регулярные физические упражнения могут принести пользу. [85] Следует избегать обезвоживания. [86] Рекомендуется диета с высоким содержанием кальция [87], но эффективность добавок витамина D остается неопределенной. [88] Использование L-глютамина было поддержано FDA, начиная с пятилетнего возраста, так как это снижает осложнения. [89]
С рождения до пяти лет рекомендуется ежедневный прием пенициллина из-за незрелой иммунной системы, которая делает их более склонными к ранним детским заболеваниям. [90] Ранее ВОЗ рекомендовала пищевые добавки с фолиевой кислотой . [5] Обзор Cochrane 2016 года по ее использованию показал, что «влияние добавок на анемию и любые симптомы анемии остается неясным» из-за отсутствия медицинских доказательств. [91]

Защитный эффект серповидноклеточной анемии не распространяется на людей с серповидноклеточной анемией; на самом деле, они более уязвимы к малярии, поскольку наиболее распространенной причиной болезненных кризисов в странах с малярией является заражение малярией. Люди с серповидноклеточной анемией, проживающие в странах с малярией, должны получать пожизненные лекарства для профилактики . [92]
У большинства людей с серповидноклеточной анемией наблюдаются интенсивные болезненные эпизоды, называемые вазоокклюзионными кризами. Однако частота, тяжесть и продолжительность этих кризов сильно различаются. Болезненные кризы лечатся симптоматически с помощью обезболивающих препаратов ; для снятия боли требуется прием опиоидных препаратов с регулярными интервалами до тех пор, пока кризис не утихнет. При более легких кризисах подгруппа пациентов справляется с помощью НПВП (таких как диклофенак или напроксен ). При более тяжелых кризисах большинству пациентов требуется стационарное лечение для внутривенного введения опиоидов. [93]
Дополнительные жидкости, вводимые перорально или внутривенно, являются обычной частью лечения вазоокклюзионных кризов, но данные о наиболее эффективном пути, количестве и типе замены жидкости остаются неопределенными. [94]
В 2019 году в США был одобрен препарат Кризанлизумаб , моноклональное антитело, действующее против p-селектина, для снижения частоты вазоокклюзионных кризов у лиц в возрасте 16 лет и старше. [95]
Транскраниальная допплеровская ультразвукая диагностика (TCD) может обнаружить детей с серповидноклеточной анемией, у которых высокий риск инсульта. Ультразвуковой тест обнаруживает кровеносные сосуды, частично закупоренные серповидными клетками, путем измерения скорости потока крови в мозг, поскольку скорость кровотока обратно пропорциональна диаметру артерии, и, следовательно, высокая скорость кровотока коррелирует с сужением артерий. [96] В 2002 году Национальный институт здравоохранения (NIH) опубликовал заявление, в котором рекомендовалось, чтобы дети с серповидноклеточной анемией ежегодно проходили транскраниальную допплеровскую ультразвуковую диагностику, а в 2014 году группа экспертов, созванная NIH, выпустила руководящие принципы, повторившие ту же рекомендацию. Один обзор медицинских записей, проведенный гематологом доктором Джули Кантер из Университета Алабамы в Бирмингеме, показал, что в среднем только 48,4 процента детей с серповидноклеточной анемией проходят рекомендуемый ультразвуковой тест. [97]
Исследование NIH 1994 года показало, что у детей с риском инсульта, которым делали переливание крови, ежегодный показатель инсульта составлял менее 1 процента, тогда как у детей, которым не делали переливание крови, показатель инсульта составлял 10 процентов в год. (Также см. исследование 1998 года в New England Journal of Medicine . [96] ) В дополнение к УЗИ и переливаниям крови, недорогой дженерик гидроксимочевина может снизить риск необратимого повреждения органов и мозга. В рекомендациях NIH, опубликованных в 2014 году, говорится, что все дети и подростки должны принимать гидроксимочевину, как и взрослые с серьезными осложнениями или тремя или более болевыми приступами в год. [97]
Лечение похоже на вазоокклюзионный криз, с добавлением антибиотиков (обычно хинолона или макролида, поскольку считается, что бактерии с дефицитом клеточной стенки ["атипичные"] способствуют развитию синдрома), [98] кислородной добавки при гипоксии и тщательного наблюдения. В отсутствие высококачественных доказательств относительно эффективности антибиотиков при остром грудном синдроме у людей с серповидноклеточной анемией стандартного лечения антибиотиками по состоянию на 2019 год не существует. [99] Рекомендуется, чтобы люди с подозрением на острый грудной синдром были госпитализированы с ухудшением градиента Аа, что является показанием для госпитализации в отделение интенсивной терапии. [24]
Если легочный инфильтрат ухудшается или потребность в кислороде увеличивается, показано простое переливание крови или обменное переливание . Последнее подразумевает замену значительной части эритроцитарной массы человека на нормальные эритроциты, что снижает уровень гемоглобина S в крови пациента. Однако в настоящее время нет точных данных о возможных преимуществах или вреде переливания крови при остром грудном синдроме у людей с серповидноклеточной анемией. [100]
Гидроксимочевина , также известная как гидроксикарбамид , вероятно, снижает частоту болезненных эпизодов и риск опасных для жизни заболеваний или смерти, но в настоящее время недостаточно доказательств относительно риска побочных эффектов. [101] Комбинация гидроксимочевины и флеботомии может быть более эффективной, чем комбинация переливания и хелирования с точки зрения боли, опасных для жизни заболеваний и риска смерти. [101]
Это был первый одобренный препарат для лечения серповидноклеточной анемии, и было показано, что он снижает количество и тяжесть приступов в 1995 году [102] и, возможно, увеличивает время выживания в исследовании 2003 года. [103] Это достигается, в частности, путем реактивации выработки фетального гемоглобина вместо гемоглобина S, который вызывает серповидноклеточную анемию. Гидроксимочевина ранее использовалась в качестве химиотерапевтического средства, и существуют некоторые опасения, что долгосрочное использование может быть вредным, но этот риск либо отсутствует, либо очень мал, а польза, вероятно, перевешивает риски. [19] [104]
Вокселотор был одобрен в Соединенных Штатах в 2019 году для повышения уровня гемоглобина у людей с синдромом Шегрена. [105] Однако после того, как в реестрах и клинических испытаниях был отмечен повышенный риск вазоокклюзионных припадков и смерти, Европейское агентство по лекарственным средствам приостановило действие разрешения на продажу вокселотора в сентябре 2024 года, после чего производитель Pfizer отозвал его с мирового рынка. [106] [107]
Психологические терапии, такие как обучение пациентов , когнитивная терапия , поведенческая терапия и психодинамическая психотерапия , которые направлены на дополнение к текущим методам лечения, требуют дальнейших исследований для определения их эффективности. [108]
Переливание крови часто используется при лечении серповидноклеточной анемии в острых случаях и для предотвращения осложнений путем уменьшения количества эритроцитов, которые могут стать серповидными, путем добавления нормальных эритроцитов. [109] Было показано, что у детей профилактическая терапия переливанием эритроцитов снижает риск первого инсульта или бессимптомного инсульта, когда транскраниальная допплеровская ультрасонография показывает аномальный мозговой кровоток. [6] У тех, кто перенес инсульт в прошлом, это также снижает риск повторного инсульта и дополнительных бессимптомных инсультов. [110] [111]
Трансплантация костного мозга доказала свою эффективность у детей; это единственное известное лекарство от SCD. [112] Однако трансплантацию костного мозга трудно получить из-за необходимости определенного HLA-типирования. В идеале, близкий родственник (аллогенный) должен стать донором костного мозга, необходимого для трансплантации. Близкий родственник должен иметь ту же группу крови, что и пациент. Некоторые генные терапии находятся в стадии разработки, которые изменят собственные стволовые клетки костного мозга пациента ex vivo, которые затем могут быть трансплантированы обратно пациенту после того, как химиотерапия устранит исходные немодифицированные клетки. [113]
Трансплантация гемопоэтических стволовых клеток
Трансплантация гемопоэтических стволовых клеток (ТГСК) подразумевает замену дисфункциональных стволовых клеток от человека с серповидноклеточной анемией здоровыми клетками от хорошо соответствующего донора. [114] Поиск идеального донора — обычно из группы или кого-то почти соответствующего — имеет важное значение для успеха процесса. Могут быть подходящими различные типы доноров, в том числе пуповинная кровь , родственники, соответствующие человеческому лейкоцитарному антигену (HLA), доноры, соответствующие HLA, которые не являются родственниками человека, проходящего лечение, гаплоидентичные, но прошедшие миелоблативную процедуру (химиотерапию для уничтожения клеток костного мозга) или другие комбинации. [114]
ТГСК используется для лечения людей с тяжелой серповидноклеточной анемией в крупных центрах, однако доказательства, лежащие в основе того, насколько эффективна эта процедура с учетом рисков, неясны. [115] Нет убедительных медицинских доказательств, определяющих риски и потенциальные преимущества, связанные с лечением людей с серповидноклеточной анемией с помощью трансплантации гемопоэтических стволовых клеток. [115] [116] Риски, связанные с ТГСК, могут включать реакцию «трансплантат против хозяина», смерть, отторжение трансплантата, другую токсичность, связанную с трансплантацией. [114]
В 2023 году как exagamglogene autotemcel , так и lovotibeglogene autotemcel были одобрены для лечения серповидноклеточной анемии. [12] [117] 24 октября 2024 года, после 44 дней лечения, Кендрик Кромер, первый коммерческий случай, получивший генную терапию, был выписан из Детской национальной больницы . Он прошел последнюю терапию, и, по данным участвующих компаний, десятки других пациентов в настоящее время получают это лечение. [118]
При лечении аваскулярного некроза кости у людей с серповидноклеточной анемией целью лечения является уменьшение или прекращение боли и сохранение подвижности суставов . [43] Текущие варианты лечения включают покой сустава, физиотерапию , обезболивающие препараты , операцию по замене сустава или костную пластику . [43] Необходимы высококачественные рандомизированные контролируемые испытания для оценки наиболее эффективного варианта лечения и определения того, является ли сочетание физиотерапии и хирургии более эффективным, чем только физиотерапия. [119] [120]
Около 90% людей доживают до 20 лет, и около 50% доживают до 50 лет. [121] В 2001 году, согласно одному исследованию, проведенному на Ямайке, предполагаемая средняя продолжительность жизни людей составляла 53 года для мужчин и 58 лет для женщин с гомозиготной SCD. [122] Ожидаемая продолжительность жизни в большинстве развивающихся стран неизвестна. [123] В 1975 году около 7,3% людей с SCD умерли до своего 23-го дня рождения; в то время как в 1989 году 2,6% людей с SCD умерли к 20 годам. [124] : 348
Ген HbS можно обнаружить в каждой этнической группе. [125] Самая высокая частота серповидноклеточной анемии наблюдается в тропических регионах, особенно в странах Африки к югу от Сахары, в племенных регионах Индии и на Ближнем Востоке. [126] Считается, что около 80% случаев серповидноклеточной анемии происходит в странах Африки к югу от Сахары . [14] Миграция значительных популяций из этих районов с высокой распространенностью в страны Европы с низкой распространенностью резко возросла за последние десятилетия, и в некоторых европейских странах серповидноклеточная анемия теперь обогнала более знакомые генетические состояния, такие как гемофилия и муковисцидоз . [127] В 2015 году она привела к примерно 114 800 смертям. [128]
Серповидноклеточная анемия чаще встречается у людей, чьи предки жили в тропических и субтропических регионах к югу от Сахары, где малярия является или была распространена. Там, где малярия является распространенной, носительство одного аллеля серповидноклеточной анемии (признака) дает гетерозиготное преимущество ; люди с одним из двух аллелей серповидноклеточной анемии проявляют менее серьезные симптомы при заражении малярией. [129]
Это состояние наследуется по аутосомно-рецессивному типу, что означает, что обе копии гена в каждой клетке имеют мутации. Каждый из родителей несет одну копию мутировавшего гена, но они обычно не проявляют признаков и симптомов этого состояния. [130]
Три четверти случаев серповидноклеточной анемии происходят в Африке. Недавний отчет ВОЗ подсчитал, что около 2% новорожденных в Нигерии страдают серповидноклеточной анемией, что дает в общей сложности 150 000 больных детей, рождающихся каждый год только в Нигерии. Частота носительства колеблется от 10 до 40% по всей экваториальной Африке, снижаясь до 1–2% на североафриканском побережье и <1% в Южной Африке. [131] Исследования в Африке показывают значительное снижение уровня детской смертности в возрасте 2–16 месяцев из-за серповидноклеточной анемии. Это произошло в районах преобладания случаев малярии. [132]
Уганда занимает пятое место по уровню заболеваемости серповидноклеточной анемией в Африке. [133] Одно исследование показывает, что ежегодно 20 000 детей рождаются с серповидноклеточной анемией, при этом частота серповидноклеточного признака составляет 13,3%, а частота заболевания — 0,7%. [134]
Число людей с этим заболеванием в Соединенных Штатах составляет около 100 000 (один из 3300), в основном это американцы африканского происхождения к югу от Сахары. [135] В Соединенных Штатах серповидноклеточная анемия есть примерно у одного из 365 афроамериканских детей и у одного из 16 300 испано-американских детей. [136] Ожидаемая продолжительность жизни мужчин с серповидноклеточной анемией составляет приблизительно 42 года, в то время как женщины живут приблизительно на шесть лет дольше. [137] Еще 2 миллиона являются носителями серповидноклеточного признака. [138] Большинство младенцев с серповидноклеточной анемией, родившихся в Соединенных Штатах, выявляются с помощью обычного неонатального скрининга. По состоянию на 2016 год все 50 штатов включают скрининг на серповидноклеточную анемию в программу скрининга новорожденных. [139] Кровь новорожденного берется через пяточный укол и отправляется в лабораторию для тестирования. Ребенок должен был есть не менее 24 часов, прежде чем можно будет сделать тест на пятку. В некоторых штатах также требуется сделать второй анализ крови, когда ребенку исполнится две недели, чтобы гарантировать результаты. [140]
Серповидноклеточная анемия является наиболее распространенным генетическим заболеванием среди афроамериканцев. Приблизительно 8% являются носителями , а 1 из 375 рождается с этим заболеванием. [141] Защитники пациентов, страдающих серповидноклеточной анемией, жалуются, что она получает меньше государственного и частного финансирования исследований, чем аналогичные редкие заболевания, такие как муковисцидоз , а исследователь Эллиот Вичински говорит, что это демонстрирует расовую дискриминацию или роль богатства в пропаганде здравоохранения. [142] В целом, без учета расы, приблизительно 1,5% младенцев, рожденных в Соединенных Штатах, являются носителями по крайней мере одной копии мутантного (вызывающего заболевание) гена. [143]

В результате роста населения в афро-карибских регионах заморской Франции и иммиграции из Северной и южнее Сахары Африки в материковую Францию, серповидноклеточная анемия стала серьезной проблемой здравоохранения во Франции. [144] Серповидноклеточная анемия стала самым распространенным генетическим заболеванием в стране, с общей распространенностью среди новорожденных один на 2415 в метрополии Франции , опережая фенилкетонурию (один на 10 862), врожденный гипотиреоз (один на 3132), врожденную гиперплазию надпочечников (один на 19 008) и кистозный фиброз (один на 5014) за тот же период. [145]

С 2000 года неонатальный скрининг на ВСС проводится на национальном уровне для всех новорожденных, относящихся к группе риска по ВСС на основании этнического происхождения (определяются как дети, рожденные от родителей, происходящих из стран Африки к югу от Сахары, Северной Африки, Средиземноморья (Южная Италия, Греция и Турция ), Аравийского полуострова, заморских островов Франции и Индийского субконтинента). [146]
В Соединенном Королевстве от 12 000 до 15 000 человек, как полагают, страдают серповидноклеточной анемией [147], а в одной только Англии насчитывается около 250 000 носителей этого заболевания. Поскольку число носителей только оценивается, все новорожденные в Великобритании проходят стандартный анализ крови для выявления этого заболевания. [148] Поскольку многие взрослые в группах высокого риска не знают, являются ли они носителями, беременным женщинам и обоим партнерам в паре предлагается пройти скрининг, чтобы они могли получить консультацию, если у них есть признак серповидноклеточной анемии. [149] Кроме того, доноры крови из групп высокого риска также проходят скрининг, чтобы подтвердить, являются ли они носителями и правильно ли фильтруется их кровь. [150] Доноры, у которых обнаружены носители, информируются, и их кровь, хотя часто используется для лиц той же этнической группы, не используется для лиц с серповидноклеточной анемией, которым требуется переливание крови. [151]
В Саудовской Аравии около 4,2% населения являются носителями серповидноклеточной анемии, а 0,26% имеют серповидноклеточную анемию. Самая высокая распространенность наблюдается в Восточной провинции, где около 17% населения являются носителями гена, а 1,2% имеют серповидноклеточную анемию. [152] В 2005 году Саудовская Аравия ввела обязательный добрачный тест, включая электрофорез HB, который был направлен на снижение заболеваемости SCD и талассемией . [153]
В Бахрейне исследование, опубликованное в 1998 году и охватившее около 56 000 человек в больницах Бахрейна, показало, что у 2% новорожденных серповидноклеточная анемия, у 18% обследованных людей есть признак серповидноклеточной анемии, а 24% являются носителями мутации гена, вызывающей заболевание. [154] Страна начала скрининг всех беременных женщин в 1992 году, и новорожденных начали тестировать, если мать была носителем. В 2004 году был принят закон, требующий от пар, планирующих вступить в брак, проходить бесплатное добрачное консультирование . Эти программы сопровождались кампаниями по просвещению общественности. [155]
Серповидноклеточная анемия распространена среди некоторых этнических групп центральной Индии, [156] где распространенность колеблется от 9,4 до 22,2% в эндемичных районах Мадхья-Прадеш , Раджастхан и Чхаттисгарх . [157] Она также эндемична среди народа тхару в Непале и Индии; однако у них в семь раз ниже уровень заболеваемости малярией, несмотря на проживание в зоне, зараженной малярией. [158]
На Ямайке 10% населения являются носителями гена серповидноклеточной анемии, что делает ее наиболее распространенным генетическим заболеванием в стране. [159]
Первое современное сообщение о серповидноклеточной анемии, возможно, относится к 1846 году, когда обсуждалось вскрытие казненного беглого раба; ключевым открытием было отсутствие селезенки. [160] [161] Как сообщается, африканские рабы в Соединенных Штатах проявляли устойчивость к малярии, но были склонны к язвам ног. [161] Аномальные характеристики эритроцитов, которые позже дали свое название этому состоянию, были впервые описаны Эрнестом Э. Айронсом (1877–1959), стажером чикагского кардиолога и профессора медицины Джеймса Б. Херрика (1861–1954), в 1910 году. Айронс увидел «своеобразные удлиненные и серповидные» клетки в крови человека по имени Уолтер Клемент Ноэль, 20-летнего студента-стоматолога первого курса из Гренады. Ноэль был госпитализирован в Чикагскую пресвитерианскую больницу в декабре 1904 года с анемией. [16] [162] Ноэля несколько раз госпитализировали повторно в течение следующих трех лет из-за « мышечного ревматизма » и «желчных приступов», но он завершил учебу и вернулся в столицу Гренады (Сент-Джорджес), чтобы заниматься стоматологической практикой . Он умер от пневмонии в 1916 году и похоронен на католическом кладбище в Сотерсе на севере Гренады. [16] [17] Вскоре после сообщения Херрика в Virginia Medical Semi-Monthly появился еще один случай с тем же названием: «Необычные удлиненные и серповидные красные кровяные тельца в случае тяжелой анемии». [163] Эта статья основана на пациенте, поступившим в больницу Университета Вирджинии 15 ноября 1910 года. [164] В более позднем описании Верна Мейсона в 1922 году впервые используется название «серповидноклеточная анемия». [17] [165] Проблемы у детей, связанные с серповидноклеточной анемией, не были зарегистрированы до 1930-х годов, несмотря на то, что это не могло быть чем-то необычным среди афроамериканского населения. [161]
Врач из Мемфиса Лемюэль Диггс , плодовитый исследователь серповидноклеточной анемии, впервые ввел различие между серповидноклеточной анемией и признаком в 1933 году, хотя до 1949 года генетические характеристики не были выяснены Джеймсом В. Нилом и Э. А. Битом. [17] 1949 год был годом, когда Лайнус Полинг описал необычное химическое поведение гемоглобина S и приписал это аномалии в самой молекуле. [17] [166] Молекулярное изменение в HbS было описано в 1956 году Верноном Ингрэмом . [167] В конце 1940-х и начале 1950-х годов произошло дальнейшее понимание связи между малярией и серповидноклеточной анемией. В 1954 году введение электрофореза гемоглобина позволило открыть определенные подтипы, такие как болезнь HbSC. [17]
Масштабные исследования естественной истории и дальнейшие исследования вмешательства были введены в 1970-х и 1980-х годах, что привело к широкому использованию профилактики пневмококковых инфекций среди других вмешательств. Телевизионный фильм Билла Косби 1972 года, получивший премию Эмми, « Всем моим друзьям на берегу» , изображал историю родителей ребенка с серповидноклеточной анемией. [168] В 1990-х годах был разработан гидроксикарбамид, а сообщения об излечении посредством трансплантации костного мозга появились в 2007 году. [17]
В некоторых старых текстах это явление упоминается как дрепаноцитоз. [169]
Серповидноклеточная анемия часто оспаривается как инвалидность. [170] С 15 сентября 2017 года Администрация социального обеспечения США выпустила Постановление о толковании политики, содержащее справочную информацию о серповидноклеточной анемии и описание того, как Социальное обеспечение оценивает заболевание в ходе процесса рассмотрения заявлений о нетрудоспособности. [171] [172]
В США существуют предрассудки, окружающие SCD, которые отпугивают людей с SCD от получения необходимой помощи. Эти предрассудки в основном затрагивают людей афроамериканского и латиноамериканского происхождения, согласно Национальному институту сердца, легких и крови. [2] Люди с SCD испытывают влияние предрассудков, связанных с этим заболеванием, на множество аспектов жизни, включая социальное и психологическое благополучие. Исследования показали, что люди с SCD часто чувствуют, что они должны держать свой диагноз в секрете, чтобы избежать дискриминации на рабочем месте, а также среди коллег в отношениях. [173] В 1960-х годах правительство США поддерживало инициативы по скринингу на рабочем месте на предмет генетических заболеваний в попытке защитить людей с SCD. Проводя этот скрининг, предполагалось, что сотрудники не будут помещаться в среду, которая потенциально может быть вредной и спровоцировать SCD. [174]
Уганда занимает 5-е место в мире по уровню заболеваемости серповидноклеточной анемией (SCD). [ 175] В Уганде существует социальная стигматизация людей с серповидноклеточной анемией из-за отсутствия общих знаний об этом заболевании. Общий пробел в знаниях о серповидноклеточной анемии отмечается среди подростков и молодых людей из-за культурно санкционированной секретности об этом заболевании. [175] Хотя большинство людей в целом слышали об этом заболевании, большая часть населения относительно дезинформирована о том, как диагностируется или наследуется SCD. Те, кто информирован о заболевании, узнали о нем от семьи или друзей, а не от медицинских работников . Непредоставление общественности информации о серповидноклеточной анемии приводит к тому, что население плохо понимает причины заболевания, симптомы и методы профилактики. [176] Различия, физические и социальные, которые возникают у людей с серповидноклеточной анемией, такие как желтуха, задержка физического роста и задержка полового созревания, также могут привести к тому, что они станут объектами издевательств, отторжения и стигматизации. [175]
Данные, собранные по серповидноклеточной анемии в Уганде, не обновлялись с начала 1970-х годов. Недостаток данных обусловлен нехваткой государственного финансирования исследований, хотя угандийцы ежедневно умирают от серповидноклеточной анемии. [177] Данные показывают, что частота признака серповидноклеточной анемии составляет 20% населения Уганды. [177] Это означает, что 66 миллионов человек подвержены риску рождения ребенка с серповидноклеточной анемией. [177] Также предполагается, что около 25 000 угандийцев рождаются каждый год с серповидноклеточной анемией, и 80% из этих людей не доживают до пяти лет. [177] Серповидноклеточная анемия также составляет 25% от уровня детской смертности в Уганде. [177] Народ бамба в Уганде, проживающий на юго-западе страны, несет 45% гена, что является самой высокой частотой признака, зарегистрированной в мире. [177] Клиника серповидноклеточной анемии в Мулаго — единственная клиника серповидноклеточной анемии в стране, которая в среднем принимает 200 пациентов в день. [177]
Стигма вокруг этой болезни особенно сильна в регионах страны, которые не так сильно затронуты. Например, жители восточной Уганды, как правило, более осведомлены о болезни, чем жители западной Уганды, которые с большей вероятностью считают, что серповидноклеточная анемия возникла в результате наказания от Бога или колдовства . [178] Другие заблуждения о серповидноклеточной анемии включают убеждение, что она вызвана факторами окружающей среды, но на самом деле серповидноклеточная анемия является генетическим заболеванием. [179] По всей Уганде были предприняты усилия по устранению социальных заблуждений об этой болезни. В 2013 году был создан Фонд спасения серповидноклеточной анемии в Уганде для распространения информации о серповидноклеточной анемии и борьбы с социальной стигмой, связанной с этой болезнью. [180] В дополнение к усилиям этой организации необходимо включить просвещение по серповидноклеточной анемии в уже существующие программы общественного здравоохранения , чтобы снизить стигматизацию серповидноклеточной анемии в Уганде. [176]
Глубоко укоренившаяся стигма SCD со стороны общества заставляет семьи часто скрывать статус болезни своих членов семьи из-за страха быть заклейменными, проклятыми или исключенными из общественных мероприятий. [181] Иногда в Уганде, когда подтверждается, что у члена семьи серповидноклеточная анемия, избегаются интимные отношения со всеми членами семьи. [181] Стигматизация и социальная изоляция, которые, как правило, испытывают люди с серповидноклеточной анемией, часто являются следствием распространенных заблуждений о том, что люди с SCD не должны общаться с теми, кто здоров. Такой менталитет лишает людей с SCD права свободно участвовать в общественной деятельности, как и все остальные. [175] Связанная с SCD стигма и социальная изоляция в школах, особенно, могут сделать жизнь молодых людей, живущих с серповидноклеточной анемией, чрезвычайно сложной. [175] Для детей школьного возраста, живущих с SCD, стигма, с которой они сталкиваются, может привести к отторжению со стороны сверстников. [175] Отторжение со стороны сверстников подразумевает исключение из социальных групп или собраний. Это часто приводит к тому, что исключенный человек испытывает эмоциональный стресс и может привести к его академической неуспеваемости, избеганию школы и профессиональной неудаче в дальнейшей жизни. [175] Эта социальная изоляция также может негативно повлиять на самооценку и общее качество жизни людей с SCD. [175]
Матери детей с серповидноклеточной анемией, как правило, получают непропорционально большое количество стигматизации от своих сверстников и членов семьи. Эти женщины часто обвиняются в диагнозе SCD у их ребенка, особенно если SCD не присутствует в предыдущих поколениях, из-за подозрения, что плохое здоровье ребенка могло быть вызвано неспособностью матери принять профилактические меры по охране здоровья или создать здоровую среду для развития своего ребенка. [179] Опора на теории, связанные с факторами окружающей среды, чтобы возложить вину на мать, отражает плохое знание многих угандийцев о том, как приобретается болезнь, поскольку она определяется генетикой, а не окружающей средой. [179] Матери детей с серповидноклеточной анемией также часто остаются с очень ограниченными ресурсами, чтобы защитить свое будущее от стигмы наличия SCD. [179] Такое отсутствие доступа к ресурсам является результатом их подчиненных ролей в семейных структурах, а также классового неравенства, которое препятствует возможности многих матерей нести дополнительные расходы и обязанности по уходу за детьми. [179]
Женщины, живущие с СКА, в Уганде, забеременев , часто сталкиваются с крайней дискриминацией и отчуждением. Эти женщины часто подвергаются нападкам со стороны своих коллег, называя их безответственными за то, что они рожают детей, будучи больными серповидноклеточной анемией, или даже занимаются сексом, будучи больными серповидноклеточной анемией. Бремя серповидноклеточной анемии и заболевания в исследовании надзора за серповидноклеточной анемией в Уганде (US3): поперечное исследование Критика и осуждение, которые эти женщины получают не только от медицинских работников, но и от своих семей, часто заставляет их чувствовать себя одинокими, подавленными, тревожными, стыдящимися и лишенными очень малой социальной поддержки . Бремя серповидноклеточной анемии и заболевания в исследовании надзора за серповидноклеточной анемией в Уганде (US3): поперечное исследование - The Lancet Global Health Большинство беременных женщин с серповидноклеточной анемией также становятся матерями-одиночками, поскольку их часто бросают партнеры-мужчины, утверждающие, что они не знали о статусе серповидноклеточной анемии у своего партнера. Неподготовленные и дезинформированные родители детей с серповидноклеточной анемией: время переосмыслить кампании по повышению осведомленности Не только оставление, которое испытывают эти женщины, вызывает у них эмоциональный стресс их, но этот низкий уровень родительской поддержки может быть связан с симптомами депрессии и общим снижением качества жизни ребенка после его рождения. [182]
В 2021 году было обнаружено, что многие пациенты боялись посещать больницы, так как уровень невежества среди персонала был настолько высок, что они покупали обезболивающие, чтобы лечить себя за пределами NHS. Они часто долго ждали обезболивающих, а иногда их подозревали в «поиске лекарств». Задержки с лечением, неинформирование гематологической группы больницы и плохое управление болью стали причиной смертельных случаев. Специалисты-гематологи предпочитали работать в более крупных учебных больницах, что приводило к нехватке специалистов в других местах. [183] В 2021 году NHS инициировала свое первое новое лечение серповидноклеточной анемии за 20 лет. Оно включало использование кризанлизумаба , препарата, вводимого через капельницы, что сокращает количество визитов пациентов в отделение неотложной помощи . Лечение можно получить через консультантов в любом из десяти новых центров, созданных по всей стране. [184] Однако в том же году Всепартийная парламентская группа подготовила доклад о серповидноклеточной анемии и талассемии под названием «Никто не слушает». [185] Отчасти в ответ на это 19 июня 2022 года, во Всемирный день серповидноклеточной анемии, NHS начала кампанию под названием «Можете ли вы сказать, что это серповидноклеточная анемия?». Кампания преследовала двойную цель. Одна из них заключалась в повышении осведомленности об основных признаках и симптомах заболевания крови, чтобы люди были столь же бдительны к признакам криза серповидноклеточной анемии, как и к надвигающемуся сердечному приступу или инсульту. Вторая цель состояла в создании новой программы обучения, которая поможет фельдшерам, сотрудникам отделений неотложной помощи, лицам, осуществляющим уход, и широкой общественности эффективно ухаживать за больными, находящимися в кризисе. [186]
Такие заболевания, как серповидноклеточная анемия, при которых нормальный фенотип человека или клеточная функция могут быть восстановлены в клетках, имеющих заболевание, с помощью нормальной копии мутировавшего гена, могут быть хорошими кандидатами для лечения генной терапией. Риски и преимущества, связанные с генной терапией серповидноклеточной анемии, неизвестны. [187]
В 2001 году сообщалось об успешном лечении серповидноклеточной анемии у мышей с помощью генной терапии . [188] [189] Исследователи использовали вирусный вектор, чтобы заставить мышей, которые по сути имеют тот же дефект, который вызывает серповидноклеточную анемию у людей, экспрессировать выработку фетального гемоглобина (HbF), который человек обычно прекращает вырабатывать вскоре после рождения. Известно, что у людей использование гидроксимочевины для стимуляции выработки HbF временно облегчает симптомы серповидноклеточной анемии. Исследователи продемонстрировали, что этот метод генной терапии является более постоянным способом увеличения терапевтической выработки HbF. [190]
Фаза 1 клинических испытаний генной терапии серповидноклеточной анемии у людей была начата в 2014 году. Клинические испытания оценивали безопасность костного мозга, модифицированного лентивирусным вектором, для взрослых с тяжелой серповидноклеточной анемией. [191] [192] Отчет о случае первого пациента, прошедшего лечение, был опубликован в марте 2017 года, и с тех пор лечение прошли еще несколько человек. [193] [194]
Платформы редактирования генов, такие как CRISPR/Cas9, использовались для исправления мутации, вызывающей заболевание, в гемопоэтических стволовых клетках, взятых у человека с этим заболеванием. [195] В июле 2019 года инструмент редактирования генов CRISPR использовался для редактирования клеток костного мозга человека с SCD с целью повышения уровня фетального гемоглобина путем ингибирования гена BCL11A . [196] [197] Ряд исследователей рассматривали этические последствия SCD как одного из первых потенциальных применений технологии CRISPR, учитывая исторические злоупотребления и пренебрежение афроамериканским сообществом со стороны медицинской сферы. [198]
В 2017 году двенадцать клинических испытаний были сосредоточены на генной терапии для лечения серповидноклеточной анемии. Из этих 12 испытаний четыре из них заменили мутировавший ген HBB здоровым. Три испытания использовали Mozobil, лекарство, используемое для лечения различных видов рака, чтобы определить, можно ли использовать увеличение стволовых клеток для генной терапии. Одно испытание было сосредоточено на анализе образцов костного мозга у пациентов с серповидноклеточной анемией. Другое испытание экспериментировало с использованием пуповинной крови от детей как с серповидноклеточной анемией, так и без нее для разработки генной терапии. [199]
В ноябре 2023 года регулирующие органы Великобритании одобрили генную терапию с использованием инструмента редактирования генов CRISPR для лечения серповидноклеточной анемии, а также бета-талассемии , связанной с переливанием крови . [13] [117]
Хотя пересадка пуповинной крови может потенциально вылечить это заболевание, подходящий донор доступен только для 10% людей. [200] Пересадка пуповинной крови не лишена серьезных рисков, и, по оценкам, 7% людей умирают в результате процедуры пересадки пуповинной крови, и существует риск реакции «трансплантат против хозяина» . [200]
{{cite journal}}: |last=имеет общее название ( помощь )CS1 maint: числовые имена: список авторов ( ссылка )профилактический пенициллин два раза в день, начиная с раннего младенчества и продолжая по крайней мере до 5 лет
группы сообщают, что две стратегии прямого исправления неисправных клеток крови значительно улучшили здоровье нескольких людей с этими генетическими заболеваниями.
{{cite news}}: CS1 maint: url-status ( ссылка ){{cite journal}}: CS1 maint: DOI неактивен по состоянию на июнь 2024 г. ( ссылка )