Бариатрическая хирургия (или метаболическая хирургия или хирургия по снижению веса ) — это медицинский термин, обозначающий хирургические процедуры, используемые для лечения ожирения и состояний, связанных с ожирением. [1] [2] Долгосрочная потеря веса с помощью бариатрической хирургии может быть достигнута за счет изменения гормонов кишечника, физического уменьшения размера желудка, уменьшения всасывания питательных веществ или их комбинации. [2] [3] Стандартные процедуры лечения включают шунтирование по Ру , рукавную резекцию желудка и билиопанкреатическую диверсию с переключением двенадцатиперстной кишки , при которых потеря веса в значительной степени достигается за счет изменения уровня гормонов кишечника, ответственных за голод и насыщение, что приводит к новому гормональному фону. заданное значение веса . [3]
У людей с морбидным ожирением бариатрическая хирургия является наиболее эффективным методом снижения веса и уменьшения осложнений. [4] [5] [6] [7] [8] Метаанализ 2021 года показал, что бариатрическая хирургия связана со снижением смертности от всех причин среди взрослых, страдающих ожирением, с диабетом 2 типа или без него . [9] Этот метаанализ также показал, что средняя ожидаемая продолжительность жизни была на 9,3 года больше для взрослых с ожирением и диабетом, перенесших бариатрическую операцию, по сравнению с обычным (нехирургическим) лечением, тогда как прирост ожидаемой продолжительности жизни был на 5,1 года больше для взрослых с ожирением. без диабета. [9] Риск смерти в период после операции составляет менее 1 на 1000. [10] По оценкам обзора 2016 года, бариатрическая хирургия может снизить смертность от всех причин на 30-50% у людей с ожирением. [1] Бариатрическая хирургия также может снизить риск заболеваний, включая улучшение факторов риска сердечно-сосудистых заболеваний , жировой болезни печени и лечения диабета. [11]
По состоянию на октябрь 2022 года [update]Американское общество метаболической и бариатрической хирургии и Международная федерация хирургии ожирения рекомендовали рассмотреть возможность бариатрической хирургии для взрослых, отвечающих двум конкретным критериям: люди с индексом массы тела (ИМТ) более 35 независимо от того, являются ли они имеют состояние, связанное с ожирением, и люди с ИМТ 30–35 с метаболическим синдромом . [11] [12] Однако эти обозначенные диапазоны ИМТ не имеют одинакового значения в определенных группах населения, например, среди азиатов, для которых бариатрическая операция может рассматриваться, когда ИМТ превышает 27,5. [11] Аналогичным образом, Американская академия педиатрии рекомендует бариатрическую операцию подросткам от 13 лет и старше с ИМТ, превышающим 120% от 95-го процентиля для возраста и пола. [13]
Бариатрическая хирургия оказалась наиболее эффективным вариантом лечения ожирения для стойкой потери веса. [14] Наряду со снижением веса процедура снижает риск сердечно-сосудистых заболеваний, диабета 2 типа, жировой болезни печени, депрессивных синдромов и других. [15] Несмотря на эффективность, многочисленные препятствия для совместного принятия решений между поставщиком медицинских услуг и пострадавшим включают отсутствие страхового покрытия или понимания того, как оно функционирует, недостаток знаний о процедурах, конфликты с организационными приоритетами и координацией ухода , а также инструментов, поддерживающих людей. кому нужна операция. [16]
Исторически право на бариатрическую хирургию определялось при ИМТ более 40 или ИМТ более 35 с сопутствующим заболеванием, связанным с ожирением, как на основании Консенсусного заявления Национального института здравоохранения 1991 года. [11] В последующие три десятилетия уровень ожирения продолжал расти, лапароскопические хирургические методы сделали процедуру более безопасной, а высококачественные исследования показали эффективность в улучшении здоровья при различных состояниях. [12] В октябре 2022 года ASMBS/IFSO пересмотрела критерии отбора, которые включают всех взрослых пациентов с ИМТ более 35, а также пациентов с ИМТ более 30 и метаболическим синдромом . [12] Однако ИМТ является ограниченным показателем, для которого такие факторы, как этническая принадлежность, не используются при расчете ИМТ. Критерии отбора на бариатрическую хирургию изменены для людей, которые идентифицируют себя как часть азиатского населения с ИМТ более 27,5. [11]
По состоянию на 2019 год [update]Американская академия педиатрии рекомендовала бариатрическую операцию без ограничений по возрасту при следующих показаниях: ИМТ более 35 с тяжелыми сопутствующими заболеваниями, такими как обструктивное апноэ во сне (индекс апноэ-гипопноэ выше 0,5), диабет 2 типа, идиопатический внутричерепная гипертензия , неалкогольный стеатогепатит , болезнь Блаунта , смещение эпифиза головки бедренной кости , гастроэзофагеальная рефлюксная болезнь и идиопатическая гипертензия или ИМТ выше 40 без сопутствующих заболеваний. [17] Хирургическое вмешательство противопоказано при наличии медикаментозно корректируемой причины ожирения, злоупотребления психоактивными веществами, одновременной или планируемой беременности, расстройства пищевого поведения или невозможности придерживаться послеоперационных рекомендаций и обязательного изменения образа жизни. [17]
Консультируя пациента по поводу бариатрических процедур, врачи применяют междисциплинарный подход. Психиатрический скрининг также имеет решающее значение для определения послеоперационного успеха. [18] [19] Люди с ИМТ 40 и выше имеют 5-кратный риск депрессии, а половина кандидатов на бариатрическую операцию страдает депрессией. [18] [19] Среди кандидатов на бариатрическую операцию и тех, кто перенес бариатрическую операцию, также чаще отмечаются состояния, связанные с психическим здоровьем, включая тревожные расстройства , расстройства пищевого поведения и употребление психоактивных веществ . [20]
У взрослых процедуры с нарушением всасывания приводят к большей потере веса, чем рестриктивные процедуры, но они имеют более высокий профиль риска. [21] Бандажирование желудка является наименее инвазивным методом, поэтому может вызвать меньше осложнений, в то время как желудочное шунтирование может обеспечить самую высокую начальную и наиболее устойчивую потерю веса. [21] Ни один протокол не превосходил другой. В одном систематическом обзоре 2019 года расчетная потеря веса (EWL) для каждого хирургического протокола выглядит следующим образом: 56,7% для желудочного шунтирования, 45,9% для бандажирования желудка, 74,1% для билиопанкреатического шунтирования +/- дуоденального переключения и 58,3% для рукавной резекции желудка. [22] Большинство пациентов продолжают страдать ожирением (ИМТ 25–35) после операции, несмотря на значительную потерю веса, а пациенты с ИМТ более 40 имеют тенденцию терять больше веса, чем пациенты с ИМТ ниже 40. [23] [24]
Что касается метаболического синдрома , то у пациентов, перенесших бариатрическую операцию, ремиссия достигалась в 2,4 раза чаще, чем у тех, кто прошел консервативное лечение. [25] [23] Никакой существенной разницы не было отмечено в отношении изменений холестерина или ЛПНП, но ЛПВП действительно увеличивались в хирургических группах, а снижение артериального давления было разным в разных исследованиях. [25] [23]
Исследования бариатрической хирургии диабета 2 типа ( СД2 ) среди людей, страдающих ожирением, показывают, что 58% отдают приоритет улучшению лечения диабета, в то время как 33% проводят операцию только ради снижения веса. [26] Хотя потеря веса имеет важное значение для лечения СД2, поддержание улучшений в долгосрочной перспективе является сложной задачей; От 50% до 90% людей с трудом достигают адекватного контроля над диабетом, что предполагает необходимость альтернативных мер. [27] [28] В этом контексте исследования сообщили о 85,3–90% разрешении СД2 после бариатрической хирургии, что измеряется снижением уровня глюкозы в плазме натощак и уровней HbA1C , а также показателями ремиссии до 74% через два года после операции. [27] [28] Кроме того, существует разница в эффективности бариатрической хирургии и традиционных вмешательств. Шведское исследование пациентов с ожирением (SOS) продемонстрировало разницу в частоте ремиссии СД2 между традиционной медикаментозной терапией и бариатрической хирургией: в то время как традиционные методы достигли ремиссии в 21% случаев через два года и 12% через 10 лет, бариатрическая хирургия показала ремиссию в 72% через два года. лет и 37% через 10 лет. [28]
Относительное снижение риска, связанное с бариатрической хирургией, составляет 61%, 64% и 77% для развития СД2, гипертонии и дислипидемии соответственно, что подчеркивает эффективность бариатрической хирургии в профилактике, а также разрешении хронического ожирения. [24] Предикторами послеоперационного разрешения диабета являются текущий метод контроля диабета, адекватный контроль уровня сахара в крови, возраст, продолжительность диабета и окружность талии. [26]
Бариатрическая хирургия также играет роль в сокращении использования лекарств. [27] [24] Во время послеоперационного наблюдения 76% людей прекратили использование инсулина, а 62% больше не нуждались в лекарствах от СД2 вообще. [27] [24]
Бариатрическая хирургия также рассматривается для лиц с впервые выявленным СД2 и ожирением, хотя уровень улучшения может быть немного меньшим. [28] [24] [27] Международная Диабетическая Федерация Task рекомендует бариатрическую операцию при определенных обстоятельствах, включая неэффективность обычного веса и терапии СД2 у лиц с ИМТ 30–35. [28] Однако Центры Medicare и Medicaid Services продолжают рекомендовать бариатрическую хирургию только тем, у кого ИМТ выше 35. [28]
Метаанализ 2021 года показал, что бариатрическая хирургия связана со снижением смертности от всех причин на 59% и 30% среди взрослых с ожирением и диабетом 2 типа или без него соответственно. [9] Также было обнаружено, что средняя ожидаемая продолжительность жизни была на 9 лет больше для взрослых с ожирением и диабетом, перенесших бариатрическую операцию, по сравнению с обычным (нехирургическим) лечением, тогда как прирост ожидаемой продолжительности жизни был на 5 лет больше для взрослых с ожирением без диабета. [9] Общий риск рака у пациентов, перенесших бариатрическую операцию, снизился на 44%, особенно при колоректальном раке, раке эндометрия, молочной железы и яичников. [29] Улучшение состояния сердечно-сосудистой системы является наиболее хорошо описанным изменением после бариатрической хирургии, при этом наблюдается заметное снижение частоты инсульта (за исключением пациентов с СД2), сердечного приступа, фибрилляции предсердий, сердечно-сосудистой смертности от всех причин и ишемической болезни сердца. [29] [24]
Бариатрическая хирургия у пожилых пациентов является проблемой безопасности; относительные преимущества и риски для этой группы населения неизвестны. [30]
Позиция Американского общества метаболической и бариатрической хирургии по состоянию на 2017 год [update]заключалась в том, что не было четко понятно, влияют ли медикаментозные методы снижения веса или бариатрическая хирургия на чувствительность к последующим методам лечения бесплодия как у мужчин, так и у женщин. [31] Бариатрическая хирургия снижает риск гестационного диабета и гипертонических нарушений беременности у женщин, которые позже забеременели, но увеличивает риск преждевременных родов и материнской анемии. [29] [32] У женщин с СПКЯ после операции наблюдается тенденция к уменьшению нарушений менструального цикла, гирсутизма , бесплодия, а общая распространенность СПКЯ снижается через 12 и 23 месяца. [29]
Среди людей, обращающихся за бариатрической операцией, обычно отмечаются предоперационные психические расстройства. [33] [20] Некоторые исследования показывают, что психологическое здоровье может улучшиться после бариатрической операции, отчасти благодаря улучшению образа тела, самооценки и изменению самооценки; эти данные были обнаружены у детей (см. «Соображения у пациентов-подростков» ниже). [34] Бариатрическая хирургия неизменно ассоциировалась с послеоперационным уменьшением симптомов депрессии и уменьшением ее тяжести. [34]
Операция по снижению веса у взрослых связана с повышенным риском осложнений по сравнению с нехирургическими методами лечения ожирения. [35]
Общий риск смертности при бариатрической хирургии низок и составляет от 0 до 0,01%. Тяжелые осложнения, такие как перфорация или некроз желудка, были значительно уменьшены благодаря улучшению хирургического опыта и подготовки. Заболеваемость при бариатрической хирургии также низкая и составляет 5%. [21] [25] [29] Фактически, в нескольких исследованиях сообщалось о снижении общей долгосрочной смертности от всех причин по сравнению с контрольной группой. [21] [25] [29] Однако у людей, страдающих ожирением, сохраняется повышенный риск заболеваний и смертности по сравнению с населением в целом даже после операции, поэтому повышенная смертность после операции может быть связана с продолжающимися осложнениями существующего заболевания, связанного с ожирением. [21] [25] [29]
Процент процедур, требующих повторных операций из-за осложнений, составил 8% для регулируемого бандажирования желудка , 6% после желудочного шунтирования по Ру , 1% для рукавной гастрэктомии и 5% после билиопанкреатической диверсии. [23] В ходе 10-летнего исследования с использованием общей модели данных для сравнения 9% пациентов, перенесших рукавную гастрэктомию, потребовали той или иной формы повторной операции в течение 5 лет по сравнению с 12% пациентов, получивших резекцию по Ру. Y желудочное шунтирование. Оба эффекта были меньше, чем при регулируемом бандажировании желудка. [36]
Лапароскопическая бариатрическая хирургия требует среднего пребывания в больнице 2–5 дней, за исключением потенциальных осложнений. [37] Минимально инвазивные процедуры (например , регулируемый желудочный бандаж ), как правило, вызывают меньше осложнений, чем открытые процедуры (например, Roux-en-Y ). [21] [29] Как и при других хирургических процедурах, существует риск ателектаза (коллапс мелких дыхательных путей) и плеврального выпота (накопление жидкости в легких), а также пневмонии, которая, как правило, в меньшей степени связана с минимально инвазивными процедурами. [21] [29]
Осложнения, характерные для процедуры лапароскопического бандажирования желудка, включают перфорацию пищевода из-за продвижения калибровочного зонда, перфорацию желудка из-за создания ретроградного желудочного туннеля, расширение пищевода и острое расширение желудочного мешка из-за неправильного расположения желудочного бандажа. [21] Неправильное расположение желудочного бандажа может иметь разрушительные последствия, приводя к пролапсу желудка, его перерастяжению и, как следствие, к ишемии и некрозу желудка. [21] Эрозия и миграция бандажа также могут возникнуть после операции, и в этом случае, если мигрирует более 50% окружности бандажа, необходимо хирургическое изменение положения. [21]
Риски желудочного шунтирования по Ру включают стеноз анастомоза (сужение кишки в месте соединения двух сегментов), кровотечение, негерметичность, образование свищей , язвы (язвы вблизи соединенного сегмента), внутреннюю грыжу, непроходимость тонкой кишки , камни в почках. и желчные камни. [21] Кишечную непроходимость, как правило, труднее диагностировать у пациентов, перенесших бариатрическую операцию, из-за пониженной способности к рвоте; Симптомы в основном включают боли в животе и носят периодический характер из-за перекручивания и раскручивания брыжейки кишечника . [21]
Рукавная гастрэктомия также несет в себе небольшой риск стеноза, утечки скобок, образования стриктур, утечек, образования свищей, кровотечения и гастроэзофагеальной рефлюксной болезни (также известной как ГЭРБ или изжога). [15] [21]
Дефицит микроэлементов , таких как железо (15%), витамин D, витамин B12, жирорастворимые витамины, тиамин и фолиевая кислота, часто встречается после бариатрических процедур. [21] [23] Такие недостатки усиливаются изменениями в абсорбции и отсутствием аппетита и часто требуют приема добавок. Примечательно, что хронический дефицит витамина D может способствовать развитию остеопороза ; Переломы недостаточности, особенно верхних конечностей, чаще встречаются у пациентов бариатрической хирургии. [21] [29] Рукавная гастрэктомия приводит к меньшему количеству долгосрочных дефицитов витаминов по сравнению с бандажированием желудка.
Наиболее частым осложнением, особенно после рукавной резекции желудка, является ГЭРБ, которая может возникнуть в 25% случаев. [38] Демпинг-синдром (быстрое опорожнение непереваренного содержимого желудка) является еще одним частым осложнением бариатрической хирургии, особенно после Ру-ан-Y, которое далее классифицируется на ранний и поздний демпинг-синдром. [38] Демпинг-синдром в некоторых случаях может быть связан с более эффективной потерей веса, однако он может быть неприятным. [38] Симптомы демпинг-синдрома включают тошноту, диарею, болезненные спазмы в животе, вздутие живота и вегетативные симптомы, такие как тахикардия, сердцебиение, приливы и потливость. [38] Синдром раннего демпинга (опорожнение в течение 1 часа после еды) также связан с быстрым падением артериального давления, что может вызвать обморок. [38] Синдром позднего демпинга характеризуется низким уровнем сахара в крови через 1–3 часа после еды, проявляется сердцебиением, тремором, потливостью, чувством дурноты и раздражительностью. [38] Демпинг-синдром лучше всего смягчить, питаясь небольшими порциями и избегая продуктов с высоким содержанием углеводов и жиров. [38]
Быстрая потеря веса после операции по поводу ожирения может способствовать развитию камней в желчном пузыре , особенно в возрасте 6 и 18 месяцев. [21] [23] Оценки распространенности симптоматических желчных камней после желудочного шунтирования по Ру варьируются от 3 до 13%. [15] Риск образования камней в желчном пузыре после бариатрической операции выше среди лиц женского пола. [39]
Камни в почках часто встречаются после желудочного шунтирования по Ру, их распространенность колеблется от 7 до 11%. [15] Все хирургические методы связаны со значительным увеличением риска образования камней в почках по сравнению с нехирургическим лечением потери веса, при этом билиопанкреатическая диверсия является наиболее связанной с десятикратным увеличением в одном исследовании. [40]
Беременность у пациенток, перенесших бариатрическую операцию, должна находиться под тщательным наблюдением. Младенческая смертность, преждевременные роды, малый размер плода, врожденные аномалии и госпитализация в отделения интенсивной терапии - все это повышено у пациентов бариатрической хирургии. Считается, что такое увеличение числа неблагоприятных исходов связано с недоеданием. [41] В частности, снижение уровня фолата и железа в сыворотке крови хорошо известно, что они коррелируют с дефектами нервной трубки и преждевременными родами соответственно. Людям, планирующим беременность, следует проконсультироваться со своим врачом перед зачатием, чтобы оптимизировать свое здоровье и состояние питания до беременности. [41]
Бариатрические процедуры действуют посредством различных механизмов, таких как: изменение гормонов кишечника, уменьшение размера кишечника (уменьшение количества пищи, которая может пройти через него), а также уменьшение или блокирование всасывания питательных веществ. [2] [42] Различия между этими механизмами и механизмами, которые действуют для конкретной бариатрической процедуры, не всегда четко определены, поскольку в рамках одной процедуры могут использоваться несколько механизмов. [2] [3] Например, хотя первоначально считалось, что рукавная гастрэктомия (обсуждаемая ниже) работает просто за счет уменьшения размера желудка, исследования начали также выяснять изменения в передаче сигналов гормонов кишечника. [15] Двумя наиболее часто выполняемыми процедурами являются рукавная гастрэктомия и желудочное шунтирование по Ру (также желудочное шунтирование), при этом рукавная гастрэктомия составляет более половины всех процедур с 2014 года. [15]
Исследования показали, что бариатрические процедуры могут оказывать дополнительное воздействие на гормоны, влияющие на чувство голода и насыщения (такие как грелин и лептин ), несмотря на первоначальные разработки, направленные на снижение потребления пищи и/или усвоения питательных веществ. [2] [15] [43] Это особенно важно при рассмотрении продолжительности снижения веса по сравнению с изменением образа жизни. Хотя диета и физические упражнения необходимы для поддержания здорового веса и физической формы, обмен веществ обычно замедляется по мере того, как человек теряет вес. Этот процесс известен как метаболическая адаптация . [43] Таким образом, попытки людей с ожирением похудеть часто останавливаются или приводят к повторному набору веса. Считается, что бариатрическая хирургия влияет на «заданную точку» веса, что приводит к более длительной потере веса. Это не до конца понятно, но может быть связано с сигнальными путями клеток и гормонами голода/насыщения. [3]
Процедуры могут уменьшить потребление пищи за счет уменьшения размера желудка, доступного для приема пищи (см. ниже: желудочный рукав или складка желудка). Более быстрое наполнение желудка позволяет человеку чувствовать себя более сытым после меньшего количества еды. [2] [3] [44]
Процедура может уменьшить объем кишечника, через который проходит пища, чтобы уменьшить всасывание питательных веществ из пищи. [2] [3] Например, желудочное шунтирование по Ру соединяет желудок с более дистальной частью кишечника, что снижает способность кишечника усваивать питательные вещества из пищи. [3]

Рукавная гастрэктомия , также известная как рукавная резекция желудка, представляет собой хирургическую процедуру по снижению веса , при которой размер желудка уменьшается путем хирургического удаления большой части желудка по основной дуге желудка. [2] Затем открытые края соединяются вместе (обычно с помощью хирургических скобок , швов или того и другого), чтобы желудок имел форму, больше напоминающую трубку или рукав, в форме банана. [15]
Процедура выполняется лапароскопически и необратима. Было обнаружено, что он обеспечивает потерю веса, сравнимую с потерей веса при обходном желудочном анастомозе по Ру . [15] Риск образования язв или сужения кишечника из-за кишечных стриктур меньше при рукавной гастрэктомии по сравнению с желудочным шунтированием по Ру, но он не так эффективен при лечении ГЭРБ или диабета 2 типа. [15]
По состоянию на 2021 год это была наиболее часто выполняемая бариатрическая операция [update]в США и одна из двух наиболее часто выполняемых бариатрических операций в мире. [2] [3] Хотя изначально считалось, что эта процедура действует исключительно за счет уменьшения размера желудка, недавние исследования показали, что при этой процедуре также происходят изменения в сигнальных гормонах кишечника, что приводит к потере веса. [2] [44]
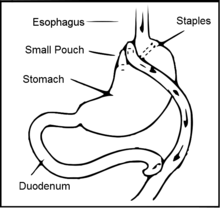
Основная статья: Шунтирование желудка
Шунтирование желудка по Ру предполагает создание нового соединения в желудочно-кишечном тракте между меньшей частью желудка и средней частью тонкой кишки . [3]
Операция представляет собой постоянную процедуру, целью которой является уменьшение всасывания питательных веществ из-за создаваемых новых, ограниченных связей. [3] Операция также воздействует на гормоны кишечника, восстанавливая уровни голода и сытости. [3] Физически меньший размер желудка и увеличение исходного уровня гормонов сытости помогают людям после операции чувствовать себя сытыми при меньшем количестве еды. [3]
Это наиболее часто выполняемая операция по снижению веса в Соединенных Штатах: в 2005 году было выполнено около 140 000 операций обходного желудочного анастомоза. [15] Хотя с 2013 года рукавная гастрэктомия обогнала RYGB как наиболее распространенную бариатрическую процедуру. [15] RYGB по-прежнему остается одной из двух наиболее часто выполняемых бариатрических операций в мире. [2] [3]

Основная статья: билиопанкреатическая диверсия с дуоденальным переключателем
Билиопанкреатическая диверсия с переключением двенадцатиперстной кишки (БЛД/ДС) является немного менее распространенной бариатрической процедурой, но ее использование растет с доказанной эффективностью для устойчивого снижения веса. [45]
Эта процедура состоит из нескольких этапов. Сначала выполняется рукавная резекция желудка (см. раздел выше). Эта часть процедуры вызывает ограничение приема пищи из-за физического уменьшения размера желудка и носит постоянный характер. [45] Затем желудок отсоединяется от верхней части тонкой кишки и соединяется с дальней частью тонкой кишки (подвздошной кишкой) , создавая пищеварительную конечность. [45] Оставшаяся часть дальней части тонкой кишки затем используется для создания соединения, которое доставляет пищеварительные жидкости из желчного пузыря и поджелудочной железы в пищеварительный отдел. [45]
Потеря веса после операции во многом обусловлена изменением гормонов кишечника, контролирующих чувство голода и насыщения, а также физическим ограничением работы желудка и снижением всасывания питательных веществ. [46] По сравнению с рукавной гастрэктомией и шунтированием желудка по Ру, БЛД/ДС дает лучшие результаты с устойчивой потерей веса и разрешением диабета 2 типа. [46]

Вертикальная гастропластика чаще использовалась в 1980-х годах и обычно не проводится в 21 веке. [48]
При вертикальной бандажной гастропластике часть желудка постоянно сшивается скобами, чтобы создать новый желудок меньшего размера. [48] Этот новый желудок физически ограничен, что позволяет людям чувствовать себя сытыми, потребляя меньше еды. [49] Краткосрочная потеря веса аналогична другим бариатрическим процедурам, но долгосрочные осложнения могут быть выше. [49]
Эта процедура аналогична операции рукавной гастрэктомии, но рукав создается путем наложения швов , а не физического удаления ткани желудка. [50] Это позволяет сохранить естественную способность желудка усваивать питательные вещества. [50] Эта процедура обратима, является менее инвазивной и не требует использования оборудования или скобок. [51]
Пликация желудка значительно уменьшает объем желудка пациента, поэтому меньшие объемы пищи обеспечивают ощущение сытости. [51] Согласно обзору и метаанализу 2020 года, долгосрочная потеря веса была не такой устойчивой, как другие, более распространенные бариатрические методы. [51] Пликация желудка не дает таких же результатов, как рукавная гастрэктомия, при этом рукавная гастрэктомия связана с большей потерей веса и меньшим количеством осложнений. [50]

Ограничение желудка также можно создать с помощью силиконового бандажа, который можно регулировать путем добавления или удаления физиологического раствора через порт, расположенный прямо под кожей, - процедура, называемая хирургическим бандажированием желудка . [30] Эту операцию можно выполнить лапароскопически, и ее обычно называют «наложением бандажа». Потеря веса происходит преимущественно из-за ограничения поступления питательных веществ, которое создается маленьким желудочным мешком и узким выходным отверстием. [30] Это считается в некоторой степени безопасной хирургической процедурой с уровнем смертности 0,05%. [30]
Внутрижелудочный баллон предполагает помещение сдутого баллона в желудок, а затем его наполнение, чтобы уменьшить объем желудочного пространства, что приводит к ощущению сытости после меньшего приема пищи. [52] [53] Баллон можно оставлять в желудке максимум на 6 месяцев, что приводит к потере веса на 3 ИМТ или 3–8 кг в пределах нескольких диапазонов исследования. [52] [53] Снижение веса с помощью желудочного баллона кажется мне более скромным, чем при других вмешательствах. Внутрижелудочный баллон можно использовать перед очередной бариатрической операцией, чтобы помочь пациенту достичь веса, подходящего для операции, но его можно использовать повторно и независимо от других процедур. [53]
Эта процедура, при которой устройство, похожее на кардиостимулятор, имплантируемое хирургом, с электрическими проводами, стимулирующими внешнюю поверхность желудка, находилась на стадии предварительных исследований в 2015 году. [54] Считается, что электрическая стимуляция изменяет активность кишечной стенки . нервная система желудка, которая интерпретируется мозгом как ощущение сытости или сытости. Ранние данные свидетельствуют о том, что она менее эффективна, чем другие формы бариатрической хирургии. [54]
Медицинская бригада внимательно наблюдает за людьми как до, так и после бариатрических процедур. В команду по уходу могут входить люди самых разных специальностей, например, социальные работники, диетологи и медицинские специалисты по контролю веса. [30] Последующее наблюдение после операции обычно направлено на предотвращение осложнений и отслеживание прогресса в достижении целевого веса. [30] Наличие структуры социальной поддержки в послеоперационный период может быть полезным, поскольку люди преодолевают изменения, которые проявляются физически и эмоционально после операции. [20]
Диетические ограничения после восстановления после операции частично зависят от типа операции. Как правило, сразу после бариатрической операции человек ограничивается чистой жидкой диетой, которая включает в себя такие продукты, как бульон , разбавленные фруктовые соки или напитки без сахара. [55] Эту диету продолжают до тех пор, пока желудочно-кишечный тракт не начнет восстанавливаться примерно через 2–3 недели после операции. [55] На следующем этапе получают пюреобразную жидкую или мягко-твердую диету, вязкость которой слегка увеличивается. Это могут быть продукты с высоким содержанием белка, жидкие или мягкие продукты, такие как протеиновые коктейли, мягкое мясо и молочные продукты. [30] [55] Людям, находящимся на этапе выздоровления, рекомендуется составлять свой рацион в основном из продуктов растительного происхождения и мягких белков (1,0–1,5 г/кг/день). [30] [55] Во время выздоровления люди должны адаптироваться к более медленному питанию и избегать переедания; переедание может привести к тошноте и рвоте. [30] [55] Полностью избегают употребления алкоголя в течение первых 6 месяцев до 1 года после операции. [55] Некоторые люди могут ежедневно принимать поливитамины , чтобы компенсировать снижение усвоения необходимых питательных веществ. [30]
Как правило, женщинам рекомендуется избегать беременности в течение 12–24 месяцев после бариатрической операции, чтобы уменьшить вероятность задержки внутриутробного развития или дефицита питательных веществ, поскольку человек, перенесший бариатрическую операцию, скорее всего, подвергнется значительной потере веса и изменениям в обмене веществ. В течение многих лет частота потенциальных неблагоприятных исходов для матери и плода снижается у матерей, перенесших бариатрическую операцию. [29] [32] [55]
После того, как человек успешно теряет вес после бариатрической операции, у него может возникнуть избыток кожи. [56] Процедуры бариатрической пластической хирургии , иногда называемые контурной пластикой тела, могут быть вариантом для людей, желающих удалить лишнюю кожу после значительного изменения веса. [57] Целевые области включают руки, ягодицы и бедра, живот и грудь, причем изменения происходят медленно, с годами. [58]
О методах снижения веса сообщалось на протяжении десятилетий, с более формальным переходом к учету потери веса после хирургического вмешательства в 1950-х годах, когда наблюдалась последующая потеря веса после хирургического укорочения тонкой кишки у собак и людей. [59] [60] В частности, анастомоз между верхней и нижней частями тонкой кишки для пропуска или обхода части тонкой кишки привел к так называемому тощей -подвздошному шунтированию . [60] Модифицированная версия этой процедуры показала долгосрочное улучшение уровня липидов у людей с известным высоким уровнем холестерина после процедуры. [60]
Дальнейшая модификация процедуры шунтирования позволила снизить вес при ожирении, во время чего был выполнен анастомоз между тонкой кишкой и верхним нижним отделом кишечника, известный как еюноколическое шунтирование . [59] В конце 1960-х годов начало бариатрической хирургии последовало за разработкой процедуры обходного обхода частей желудка – желудочного шунтирования . [59] [60]
В 21 веке уровень ожирения увеличился во всем мире, и вместе с этим произошел пропорциональный рост связанных с ним заболеваний и осложнений. [15] [61] В Соединенных Штатах в 2017–2020 годах примерно 40% взрослых страдали ожирением по сравнению с 30% в 1999–2000 годах. [15] Затраты на лечение ожирения и связанных с ним заболеваний имеют большое экономическое влияние во всем мире. [62] [63] Это экономическое воздействие является результатом прямого лечения ожирения, лечения состояний, связанных с ожирением, а также других экономических потерь от снижения производительности труда. [15] [63]
Бариатрическая хирургия экономически эффективна по сравнению с экономией средств, ожидаемой от лечения или профилактики состояний, связанных с ожирением. [63] Экономическая эффективность достигается на индивидуальном уровне за счет меньших затрат на лекарства на здравоохранение, а также на национальном уровне за счет сокращения общих затрат на здравоохранение на протяжении всей жизни. [64] [63]
В начале 21 века ожирение среди детей и подростков возросло во всем мире, равно как и варианты лечения, включая изменение образа жизни, медикаментозное лечение и хирургические процедуры. [65] [66] Медицинские осложнения и проблемы со здоровьем, связанные с детским ожирением, могут иметь краткосрочные или долгосрочные последствия, при этом растет беспокойство по поводу потенциального снижения общей продолжительности жизни . [66] [67] Детское ожирение может повлиять на психическое здоровье и повлиять на привычки питания. [66]
Трудности, связанные с выбором лечения ожирения среди детей и подростков, включают этические соображения при получении согласия от тех, кто не может сделать это без руководства взрослых или не понимает потенциальных долгосрочных последствий инвазивных процедур. [65] [68] Среди высококачественных данных рандомизированных контрольных исследований по хирургическому лечению ожирения многие исследования не относятся к детям и подросткам. [69] Люди с детским ожирением опасаются издевательств по поводу избыточного веса или образа тела ; также имеет место членовредительство среди детей и подростков, над которыми издеваются из-за их веса. [66]
Бариатрические хирургические процедуры, доступные подросткам, включают: желудочное шунтирование по Ру, вертикальную рукавную резекцию желудка и регулируемое бандажирование желудка. [70] Многие организации разработали рекомендации по показаниям для бариатрической хирургии у детей и подростков. В 2022–2023 годах такие рекомендации дублировались рекомендациями по потенциальному бариатрическому хирургическому лечению у детей и подростков с ИМТ 40 или выше или ИМТ 35 или выше, хотя у них также имеется соответствующий опыт. [71] [11] [72]
Обзоры показали такую же потерю веса у подростков после бариатрической операции, как и у взрослых. [73] Уменьшение расстройств пищевого поведения в течение нескольких лет после бариатрической операции также было показано у подростков после бариатрической операции. [73] Долгосрочное снижение или разрешение состояний, связанных с весом, таких как диабет и высокое кровяное давление , наблюдалось у подростков после бариатрической операции. [74] По состоянию на 2023 год долгосрочные последствия бариатрической хирургии у подростков остаются в стадии исследования. [73] [74]
Бариатрическая хирургия представляет собой наиболее эффективный подход к снижению веса.
Бариатрическая хирургия в настоящее время является наиболее эффективным методом лечения патологического ожирения.
Во всем мире растет распространенность ожирения среди женщин репродуктивного возраста. Бариатрическая хирургия в настоящее время рассматривается как наиболее эффективное и долгосрочное решение этой проблемы.