Преждевременные роды , также известные как преждевременные роды , — это рождение ребенка на сроке гестации менее 37 недель , в отличие от доношенных родов примерно на 40 неделе. [1] Крайняя преждевременность [2] - менее 28 недель, очень ранние преждевременные роды - между 28 и 32 неделями, ранние преждевременные роды - между 32 и 34 неделями, поздние преждевременные роды - между 34 и 36 неделями беременности. [8] Эти дети также известны как недоношенные дети или в просторечии недоношенные (американский английский) [9] или недоношенные (австралийский английский). [10] Симптомы преждевременных родов включают сокращения матки , которые происходят чаще, чем каждые десять минут, и/или выделение жидкости из влагалища до 37 недель. [11] [12] Недоношенные дети подвергаются большему риску развития церебрального паралича , задержки в развитии , проблем со слухом и зрения . [1] Чем раньше рождается ребенок, тем выше будут эти риски. [1]
Причина спонтанных преждевременных родов часто неизвестна. [2] Факторы риска включают диабет , высокое кровяное давление , многоплодную беременность (беременность более чем одним ребенком), ожирение или недостаточный вес , вагинальные инфекции , воздействие загрязнения воздуха , курение табака и психологический стресс . [2] [3] [13] При здоровой беременности медикаментозная индукция родов или кесарево сечение не рекомендуются ранее 39 недель, если только это не требуется по другим медицинским показаниям. [2] Для преждевременных родов могут быть определенные медицинские причины, такие как преэклампсия . [14]
Преждевременные роды можно предотвратить у лиц из группы риска, если во время беременности принимать гормон прогестерон . [5] Данные не подтверждают пользу постельного режима . [5] [15] По оценкам, по крайней мере 75% недоношенных детей выживут при соответствующем лечении, а уровень выживаемости является самым высоким среди детей, рожденных на поздних сроках беременности. [2] У женщин, родивших в срок от 24 до 37 недель, лечение кортикостероидами может улучшить результаты. [6] [16] Ряд лекарств, в том числе нифедипин , могут задерживать роды, поэтому мать можно перевезти туда, где доступна более подробная медицинская помощь, а кортикостероиды имеют больше шансов подействовать. [17] После рождения ребенка уход включает в себя поддержание тепла ребенка посредством контакта кожа к коже или инкубации, поддержку грудного вскармливания и/или искусственного вскармливания, лечение инфекций и поддержку дыхания. [2] Недоношенным детям иногда требуется интубация . [2]
Преждевременные роды являются наиболее распространенной причиной смерти младенцев во всем мире. [1] Ежегодно около 15 миллионов детей рождаются недоношенными (от 5% до 18% всех родов). [2] Поздние преждевременные роды составляют 75% всех преждевременных родов. [18] Этот показатель неодинаков в разных странах. В Великобритании 7,9% детей рождаются недоношенными, а в США 12,3% всех родов приходится на срок до 37 недель беременности. [19] [20] Примерно 0,5% родов приходится на крайне ранние сроки беременности (20–25 недель беременности), и на них приходится большая часть смертей. [21] Во многих странах уровень преждевременных родов увеличился в период с 1990-х по 2010-е годы. [2] Осложнения, вызванные преждевременными родами, привели к 0,81 миллиона смертей в 2015 году по сравнению с 1,57 миллиона в 1990 году. [7] [22] Шанс на выживание на 22 неделе составляет около 6%, а на 23 неделе — 26%, 24 недели 55% и 25 недель около 72%. [23] [ нужно обновить ] Шансы на выживание без каких-либо долгосрочных трудностей ниже. [24]

Признаки и симптомы преждевременных родов включают четыре или более сокращений матки за один час. В отличие от ложных родов , истинные роды сопровождаются раскрытием и сглаживанием шейки матки . Кроме того, вагинальное кровотечение в третьем триместре, сильное давление в области таза, боли в животе или спине могут быть индикаторами того, что скоро произойдут преждевременные роды. Водянистые выделения из влагалища могут свидетельствовать о преждевременном разрыве плодных оболочек, окружающих ребенка. Хотя за разрывом плодных оболочек могут не последовать роды, обычно роды показаны, поскольку инфекция ( хориоамнионит ) представляет серьезную угрозу как для плода , так и для матери. В некоторых случаях шейка матки расширяется преждевременно без боли или ощутимых сокращений, поэтому у матери могут не появиться предупреждающие признаки до очень позднего периода родов.
Основными категориями причин преждевременных родов являются индукция преждевременных родов и спонтанные преждевременные роды.
Точную причину самопроизвольных преждевременных родов определить сложно, и она может быть вызвана множеством различных факторов одновременно, поскольку роды — это сложный процесс. [25] [26] Доступные исследования ограничены в отношении шейки матки и, следовательно, ограничены в определении того, что является нормальным, а что нет. [12] Были идентифицированы четыре различных пути, которые могут привести к преждевременным родам и имеют убедительные доказательства: преждевременная активация эндокринной системы плода, перерастяжение матки ( отслойка плаценты ), децидуальное кровотечение и внутриутробное воспаление или инфекция . [27]
Выявление женщин с высоким риском преждевременных родов позволило бы службам здравоохранения оказывать специализированную помощь этим женщинам и их детям, например, в больнице со специальным детским отделением, таким как отделение интенсивной терапии новорожденных (ОИТН). В некоторых случаях можно отложить роды. Системы оценки риска были предложены в качестве подхода к выявлению лиц с более высоким риском, однако в этой области нет серьезных исследований, поэтому неясно, продлит ли использование систем оценки риска для выявления матерей пролонгацию беременности и уменьшит количество преждевременных родов. или нет. [28]

Были выявлены факторы риска у матери, которые связаны с более высоким риском преждевременных родов. К ним относятся возраст (очень молодой или пожилой ), [35] высокий или низкий индекс массы тела (ИМТ), [36] [37] продолжительность времени между беременностями, [38] предыдущие самопроизвольные (например, выкидыши ) или хирургические аборты , [39] [40] нежелательная беременность, [33] нелеченная или недиагностированная целиакия, [31] [4] трудности с фертильностью, воздействие тепла, [41] и генетические переменные. [42]
Исследования по типу работы и физической активности дали противоречивые результаты, но считается, что стрессовые условия, тяжелый труд и продолжительный рабочий день, вероятно, связаны с преждевременными родами. [35] Ожирение не приводит напрямую к преждевременным родам; [43] однако оно связано с диабетом и гипертонией, которые сами по себе являются факторами риска. [35] В некоторой степени у этих людей могут быть персистирующие основные заболевания (например, пороки развития матки, гипертония, диабет). Пары, которые пытались добиться спонтанного зачатия более одного года, по сравнению с теми, кто пробовал менее одного года, прежде чем добиться спонтанного зачатия, имеют скорректированное отношение шансов 1,35 (95% доверительный интервал 1,22–1,50) преждевременных родов. [44] Беременность после ЭКО сопряжена с более высоким риском преждевременных родов, чем спонтанное зачатие после более чем одного года попыток, со скорректированным отношением шансов 1,55 (95% ДИ 1,30–1,85). [44]
Определенные этнические группы также могут иметь более высокий риск. Например, в США и Великобритании у чернокожих женщин уровень преждевременных родов составляет 15–18%, что более чем вдвое превышает аналогичный показатель среди белого населения. У многих чернокожих женщин более высокий уровень преждевременных родов из-за множества факторов, но наиболее распространенным из них является сильный хронический стресс, который в конечном итоге может привести к преждевременным родам. [45] Хронические заболевания взрослых не всегда являются причиной преждевременных родов у чернокожих женщин, что затрудняет выявление основного фактора преждевременных родов. [45] Филиппинцы также подвергаются высокому риску преждевременных родов, и считается, что почти 11–15% филиппинцев, родившихся в США (по сравнению с другими азиатами (7,6%) и белыми (7,8%)) являются преждевременными. [46] Филиппинцы являются большим фактором риска, о чем свидетельствует то, что Филиппины занимают восьмое место в мире по числу преждевременных родов и являются единственной неафриканской страной в первой десятке. [47] Это несоответствие не наблюдается по сравнению с другими странами. Азиатские группы или латиноамериканские иммигранты и остаются необъяснимыми. [35] Генетическая структура является фактором, определяющим причину преждевременных родов. Генетика сыграла важную роль в том, почему у филиппинцев высокий риск преждевременных родов, поскольку у филиппинцев широко распространены мутации, которые помогают им быть предрасположенными к преждевременным родам. [46] Было продемонстрировано внутри- и трансгенерационное увеличение риска преждевременных родов. [42] Ни один ген не был идентифицирован.
Семейное положение связано с риском преждевременных родов. Исследование 25 373 беременностей в Финляндии показало, что у незамужних матерей чаще рожали преждевременно, чем у замужних матерей (P=0,001). [34] Беременность вне брака в целом была связана с 20%-ным увеличением общего количества неблагоприятных исходов, даже в то время, когда в Финляндии предоставлялась бесплатная помощь по беременности и родам. Исследование, проведенное в Квебеке среди 720 586 рождений с 1990 по 1997 год, выявило меньший риск преждевременных родов для младенцев от матерей, состоящих в законном браке, по сравнению с детьми, родители которых были в гражданском браке или незамужними. [48] [ нужно обновить ]
Лекарства во время беременности, условия жизни, загрязнение воздуха, курение, запрещенные наркотики или алкоголь, инфекции или физические травмы также могут вызвать преждевременные роды.
Загрязнение воздуха: проживание в районе с высокой концентрацией загрязнения воздуха является основным фактором риска преждевременных родов, в том числе проживание рядом с основными дорогами или автомагистралями, где выбросы транспортных средств высоки из-за заторов на дорогах или являются маршрутом для дизельных грузовиков, которые, как правило, выбрасывают больше вредных веществ. загрязнение. [49] [50] [13]
Использование лекарств от бесплодия , которые стимулируют яичник к высвобождению нескольких яйцеклеток, а также ЭКО с переносом нескольких эмбрионов считается фактором риска преждевременных родов. Часто роды приходится вызывать по медицинским показаниям; такие состояния включают высокое кровяное давление , [51] преэклампсию , [52] диабет матери, [53] астму, заболевания щитовидной железы и болезни сердца.
Определенные заболевания беременной матери также могут увеличить риск преждевременных родов. У некоторых женщин есть анатомические проблемы, которые не позволяют ребенку выносить ребенка. К ним относится слабая или короткая шейка матки (самый сильный предиктор преждевременных родов). [54] [55] [56] [51] Женщины с вагинальным кровотечением во время беременности подвергаются более высокому риску преждевременных родов. Хотя кровотечение в третьем триместре может быть признаком предлежания плаценты или отслойки плаценты — состояний, которые часто возникают преждевременно, — даже более раннее кровотечение, не вызванное этими состояниями, связано с более высоким уровнем преждевременных родов. [57] Женщины с аномальным количеством околоплодных вод , будь то слишком много ( многоводие ) или слишком мало ( олигогидрамнион ), также подвергаются риску. [35] Тревога и депрессия считаются факторами риска преждевременных родов. [35] [58]
Употребление табака , кокаина и чрезмерное употребление алкоголя во время беременности увеличивает вероятность преждевременных родов. Табак является наиболее часто используемым наркотиком во время беременности и в значительной степени способствует родам с низкой массой тела. [59] Дети с врожденными дефектами подвергаются более высокому риску рождения преждевременно. [60]
Пассивное курение и/или курение до беременности влияет на вероятность преждевременных родов. Всемирная организация здравоохранения опубликовала международное исследование в марте 2014 года. [61]
Наличие антитиреоидных антител связано с повышенным риском преждевременных родов с отношением шансов 1,9 и 95% доверительным интервалом 1,1–3,5. [62]
Интимное насилие над матерью является еще одним фактором риска преждевременных родов. [63]
Физическая травма может стать причиной преждевременных родов. Было показано, что нигерийский культурный метод массажа живота приводит к преждевременным родам в 19% случаев среди женщин в Нигерии , а также ко многим другим неблагоприятным последствиям для матери и ребенка. [64] Это не следует путать с массажной терапией, проводимой полностью обученным и сертифицированным/лицензированным массажистом или другими людьми, обученными проводить массаж во время беременности, что, как было показано в исследовании с участием беременных женщин с пренатальной депрессией, оказывает многочисленные положительные результаты во время беременности, включая снижение преждевременных родов, уменьшение депрессии, снижение уровня кортизола и снижение тревоги. [65] Однако в контролируемом исследовании у здоровых женщин не было выявлено никаких эффектов.
Частота инфицирования при преждевременных родах обратно пропорциональна гестационному возрасту. Инфекция Mycoplasmagentium связана с повышенным риском преждевременных родов и самопроизвольных абортов. [66]
Инфекционные микроорганизмы могут быть восходящими, гематогенными, ятрогенными путем процедуры или ретроградно через маточные трубы. Из децидуальной оболочки они могут достигать пространства между амнионом и хорионом , околоплодных вод и плода. Хориоамнионит также может привести к сепсису матери . Инфекция плода связана с преждевременными родами и значительной долгосрочной инвалидностью, включая церебральный паралич . [67]
Сообщалось, что бессимптомная колонизация децидуальной оболочки происходит у доношенных женщин с использованием зонда ДНК у доношенных женщин , что позволяет предположить, что присутствия одного микроорганизма может быть недостаточно для инициации инфекционного ответа.
Поскольку это заболевание более распространено среди чернокожих женщин в США и Великобритании, было предложено объяснить более высокий уровень преждевременных родов в этих группах населения. Считается, что бактериальный вагиноз до или во время беременности может влиять на децидуальную воспалительную реакцию, которая приводит к преждевременным родам. Состояние, известное как аэробный вагинит, может быть серьезным фактором риска преждевременных родов; несколько предыдущих исследований не смогли признать разницу между аэробным вагинитом и бактериальным вагинозом, что может объяснить некоторые противоречия в результатах. [68]
Нелеченные дрожжевые инфекции связаны с преждевременными родами. [69]
Обзор профилактического применения антибиотиков (назначаемых для предотвращения инфекции) во втором и третьем триместрах беременности (13–42 недели беременности) выявил снижение количества преждевременных родов у женщин с бактериальным вагинозом. Эти антибиотики также уменьшали количество отходящих вод перед родами при доношенной беременности, снижали риск заражения слизистой оболочки матки после родов (эндометрит) и уровень гонококковой инфекции. Однако у женщин без бактериального вагиноза не наблюдалось снижения частоты преждевременных родов или отхождения преждевременных вод перед родами. Большая часть исследований, включенных в этот обзор, потеряла участников во время последующего наблюдения, поэтому не сообщалось о долгосрочном влиянии антибиотиков на матерей и детей. Необходимы дополнительные исследования в этой области, чтобы выявить все эффекты применения антибиотиков во втором и третьем триместрах беременности. [70]
Ряд материнских бактериальных инфекций связан с преждевременными родами, включая пиелонефрит , бессимптомную бактериурию , пневмонию и аппендицит . Обзор назначения антибиотиков во время беременности при бессимптомной бактериурии (инфекция мочи без симптомов) показал, что качество исследования было очень низким, но оно показало, что прием антибиотиков снижает количество преждевременных родов и детей с низкой массой тела при рождении. [71] Другой обзор показал, что одна доза антибиотиков не так эффективна, как курс антибиотиков, но меньше женщин сообщили о побочных эффектах от одной дозы. [72] В этом обзоре рекомендуется провести дополнительные исследования, чтобы найти лучший способ лечения бессимптомной бактериурии. [71]
Другой обзор показал, что преждевременные роды происходили реже у беременных женщин, которые проходили плановое тестирование на инфекции нижних половых путей, чем у женщин, которые проходили тестирование только тогда, когда у них проявлялись симптомы инфекций нижних половых путей. [73] Женщины, регулярно проходившие тестирование, также родили меньше детей с низким весом при рождении. Несмотря на то, что эти результаты выглядят многообещающими, обзор был основан только на одном исследовании, поэтому необходимы дополнительные исследования по рутинному скринингу инфекций нижних отделов половых путей. [73]
Также неоднократно было показано , что заболевания пародонта связаны с преждевременными родами. [74] [75] Напротив, вирусные инфекции, если они не сопровождаются значительной лихорадочной реакцией, не считаются основным фактором, влияющим на преждевременные роды. [35]
Считается, что в преждевременных родах присутствует материнский генетический компонент. [76] Предполагаемая наследственность времени родов у женщин составила 34%. Однако возникновение преждевременных родов в семьях не имеет четкой наследственной закономерности, что подтверждает идею о том, что преждевременные роды являются неменделевским признаком полигенной природы. [77]
Отсутствие дородового ухода связано с более высоким уровнем преждевременных родов. Анализ 15 627 407 живорождений в США в 1995–1998 годах показал, что отсутствие дородового ухода повышает риск преждевременных родов в 2,9 (95% ДИ 2,8, 3,0) раза. [30] В этом же исследовании были обнаружены статистически значимые относительные риски материнской анемии, лихорадки во время родов, неизвестного кровотечения, заболеваний почек, предлежания плаценты, многоводия, отслойки плаценты и гипертонии, вызванной беременностью, при отсутствии дородового ухода. Все эти пренатальные риски контролировались с учетом других состояний высокого риска, возраста матери, степени тяжести, семейного положения и образования матери. Отсутствие дородовой помощи до и во время беременности является, прежде всего, функцией социально-экономических факторов (низкий доход семьи и уровень образования), доступности медицинских консультаций (большое расстояние от места жительства до медицинского учреждения и транспортных расходов), качества медицинской помощи. и социальная поддержка. [78] Усилия по снижению уровня преждевременных родов должны быть направлены на увеличение дефицита, вызванного вышеупомянутыми барьерами, и расширение доступа к дородовой помощи.
Плацентарный альфа-микроглобулин-1 (ПАМГ-1) был предметом нескольких исследований, оценивающих его способность прогнозировать неизбежные спонтанные преждевременные роды у женщин с признаками, симптомами или жалобами, указывающими на преждевременные роды . [79] [80] [81] [82] [83] [84] В одном исследовании, сравнивавшем этот тест с тестированием фетального фибронектина и измерением длины шейки матки с помощью трансвагинального УЗИ , тест на PAMG-1 (коммерчески известный как тест PartoSure) Сообщается, что это единственный лучший предиктор предстоящих самопроизвольных родов в течение 7 дней после того, как у пациентки появились признаки, симптомы или жалобы на преждевременные роды. В частности, PPV, или прогностическая ценность положительного результата , тестов составляла 76%, 29% и 30% для PAMG-1, fFN и CL соответственно (P <0,01). [85]
Фетальный фибронектин (фФН) стал важным биомаркером — присутствие этого гликопротеина в цервикальном или вагинальном секрете указывает на нарушение границы между хорионом и децидуальной оболочкой. Положительный тест указывает на повышенный риск преждевременных родов, а отрицательный тест имеет высокую прогностическую ценность. [35] Было показано, что только 1% женщин в сомнительных случаях преждевременных родов рожали в течение следующей недели, когда тест был отрицательным. [86]
Акушерское УЗИ стало полезным при оценке состояния шейки матки у женщин с риском преждевременных родов. Преждевременные роды с короткой шейкой матки нежелательны: длина шейки матки менее 25 мм (0,98 дюйма) на сроке беременности 24 недели или ранее является наиболее распространенным определением истмико -цервикальной недостаточности . [87]
Технологии, находящиеся в стадии исследования и разработки для облегчения ранней диагностики преждевременных родов, включают гигиенические прокладки, которые идентифицируют биомаркеры, такие как fFN, PAMG-1 и другие, при помещении во влагалище. Эти устройства затем рассчитывают риск преждевременных родов и отправляют результаты на смартфон. [88] Идея о том, что системы оценки риска точны в прогнозировании преждевременных родов, обсуждалась во многих обзорах литературы. [89] [90]
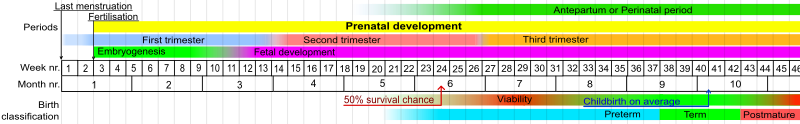
У людей обычное определение преждевременных родов – это рождение до гестационного возраста 37 полных недель. [91] У нормального человеческого плода несколько систем органов созревают между 34 и 37 неделями, и к концу этого периода плод достигает адекватной зрелости. Одним из основных органов, сильно поражаемых при преждевременных родах, являются легкие. Легкие — один из последних органов, созревающих в утробе матери; из-за этого многие недоношенные дети проводят первые дни и недели своей жизни на аппаратах искусственной вентиляции легких . Таким образом, существует значительное совпадение между преждевременными родами и недоношенностью. Как правило, недоношенные дети — недоношенные, а доношенные — зрелые. Недоношенные дети, родившиеся на сроке около 37 недель, часто не имеют проблем, связанных с недоношенностью, если в их легких вырабатывается достаточное количество сурфактанта , что позволяет легким оставаться расширенными между вдохами. Последствия недоношенности можно уменьшить в небольшой степени применением препаратов для ускорения созревания плода и в большей степени предотвращая преждевременные роды.
Исторически усилия были в первую очередь направлены на улучшение выживаемости и здоровья недоношенных детей (третичное вмешательство). Однако такие усилия не привели к снижению частоты преждевременных родов. Все чаще первичные вмешательства, направленные на всех женщин, и вторичные вмешательства, снижающие существующие риски, рассматриваются как меры, которые необходимо разработать и реализовать для предотвращения проблем со здоровьем недоношенных младенцев и детей. [92] Запрет на курение эффективен в снижении преждевременных родов. [93] При оказании дородовой помощи используются различные стратегии, и будущие исследования должны определить, можно ли сосредоточить внимание на скрининге женщин из группы высокого риска или расширенной поддержке женщин из группы низкого риска, или в какой степени эти подходы могут быть слились. [92]
Принятие специальной профессиональной политики может немедленно снизить риск преждевременных родов, как показал опыт вспомогательной репродукции, когда количество эмбрионов во время переноса эмбрионов было ограничено. [92] Многие страны разработали специальные программы по защите беременных женщин от опасной работы или работы в ночную смену, а также по предоставлению им времени для дородовых посещений и оплачиваемого отпуска по беременности. Исследование EUROPOP показало, что преждевременные роды связаны не с типом занятости, а с длительной работой (более 42 часов в неделю) или длительным стоянием (более 6 часов в день). [94] Кроме того, ночная работа связана с преждевременными родами. [95] Можно ожидать, что политика здравоохранения, учитывающая эти результаты, снизит уровень преждевременных родов. [92] Для уменьшения врожденных дефектов рекомендуется прием фолиевой кислоты до зачатия. Есть также некоторые доказательства того, что прием фолиевой кислоты до зачатия (до беременности) может снизить вероятность преждевременных родов. [96] Ожидается, что сокращение курения принесет пользу беременным женщинам и их потомкам. [92]
Методы самопомощи, позволяющие снизить риск преждевременных родов, включают правильное питание, избегание стресса, обращение за соответствующей медицинской помощью, предотвращение инфекций и контроль факторов риска преждевременных родов (например, долгая работа в положении стоя на ногах, воздействие угарного газа, домашнее насилие). и другие факторы). [97] Не было доказано, что снижение физической активности во время беременности снижает риск преждевременных родов. [98] Здоровое питание можно начать на любом этапе беременности, включая корректировку питания и употребление рекомендованных витаминных добавок. [92] Добавки кальция женщинам с низким содержанием кальция в пище могут снизить количество негативных исходов, включая преждевременные роды, преэклампсию и материнскую смертность. [99] Всемирная организация здравоохранения (ВОЗ) рекомендует принимать 1,5–2 г добавок кальция в день беременным женщинам, у которых в рационе низкий уровень кальция. [100] Не было обнаружено, что дополнительный прием витаминов C и E снижает уровень преждевременных родов. [101]
Хотя пародонтальная инфекция связана с преждевременными родами, рандомизированные исследования не показали, что пародонтальная помощь во время беременности снижает частоту преждевременных родов. [92] Также было показано, что отказ от курения снижает риск. [102] Было предложено использовать домашние устройства для мониторинга матки для выявления схваток и возможных преждевременных родов у женщин с более высоким риском рождения недоношенного ребенка. [103] Эти домашние мониторы, возможно, не уменьшают количество преждевременных родов, однако использование этих устройств может увеличить количество незапланированных дородовых посещений и может уменьшить количество детей, поступивших в специальный уход по сравнению с женщинами, получающими обычную дородовую помощь . [103] Поддержка со стороны медицинских работников, друзей и семьи во время беременности может быть полезной для сокращения числа кесаревых сечений и госпитализаций в дородовые стационары, однако сама по себе эта социальная поддержка не может предотвратить преждевременные роды. [104]
Скрининг бессимптомной бактериурии с последующим соответствующим лечением снижает риск развития пиелонефрита и риска преждевременных родов. [105] Были проведены обширные исследования, чтобы определить, являются ли полезными другие формы скрининга у женщин из группы низкого риска с последующим соответствующим вмешательством, включая скрининг и лечение Ureaplasma urealyticum , стрептококка группы B, Trichomonas vaginalis и бактериального вагиноза, которые не снижают уровень преждевременных родов. [92] Рутинное ультразвуковое исследование длины шейки матки может выявить женщин с риском преждевременных родов, а предварительные данные свидетельствуют о том, что ультразвуковое измерение длины шейки матки у женщин с преждевременными родами может помочь скорректировать ведение беременности и привести к продлению беременности примерно на четыре дня. [106] В настоящее время не рекомендуется проводить скрининг на наличие фибронектина во вагинальном секрете у женщин с низким риском преждевременных родов. [ нужна медицинская ссылка ]
Установлено, что женщины подвергаются повышенному риску преждевременных родов на основании их прошлого акушерского анамнеза или наличия известных факторов риска. Вмешательство до зачатия может быть полезным у отдельных пациентов по-разному. Пациенткам с определенными аномалиями матки может быть проведена хирургическая коррекция (т.е. удаление перегородки матки ) , а пациентам с определенными медицинскими проблемами можно помочь, оптимизировав медикаментозную терапию до зачатия, будь то астма, диабет, гипертония и другие.
При многоплодной беременности , которая часто возникает в результате использования вспомогательных репродуктивных технологий , существует высокий риск преждевременных родов. Селективное сокращение применяют для уменьшения числа плодов до двух или трех. [107] [108] [109]
Ряд агентов был изучен для вторичной профилактики показанных преждевременных родов. Исследования с использованием низких доз аспирина , рыбьего жира , витаминов С и Е и кальция для уменьшения преэклампсии продемонстрировали некоторое снижение частоты преждевременных родов только при использовании низких доз аспирина. [92] Даже если такие препараты, как кальций или антиоксиданты , были способны уменьшить преэклампсию, в результате этого снижение частоты преждевременных родов не наблюдалось. [92]
Снижение активности матери (тазовый покой, ограниченная работа, постельный режим) может быть рекомендовано, хотя нет никаких доказательств того, что это полезно, а при некоторых проблемах это вредно. [110] Не было доказано, что увеличение медицинской помощи за счет более частых посещений и повышения уровня образования снижает уровень преждевременных родов. [104] Использование пищевых добавок, таких как полиненасыщенные жирные кислоты омега-3 , основано на наблюдении, что группы населения, которые потребляют большое количество таких агентов, имеют низкий риск преждевременных родов, предположительно, поскольку эти агенты ингибируют выработку провоспалительных цитокинов. Рандомизированное исследование показало значительное снижение частоты преждевременных родов [111] , и дальнейшие исследования находятся в разработке.
Хотя антибиотики могут помочь избавиться от бактериального вагиноза во время беременности, это, по-видимому, не снижает риск преждевременных родов. [112] Было высказано предположение, что хронический хориоамнионит недостаточно лечится только антибиотиками (и, следовательно, они не могут уменьшить необходимость преждевременных родов в этом состоянии). [92]
Прогестагены , часто вводимые в форме вагинального [113] прогестерона или гидроксипрогестерона капроата , расслабляют мускулатуру матки, поддерживают длину шейки матки и обладают противовоспалительными свойствами; все это вызывает физиологические и анатомические изменения, которые считаются полезными для снижения преждевременных родов. Два метаанализа продемонстрировали снижение риска преждевременных родов у женщин с повторными преждевременными родами на 40–55%. [114] [115]
Добавки прогестагена также снижают частоту преждевременных родов при беременности с короткой шейкой матки. [116] Короткой шейкой матки считается шейка матки длиной менее 25 мм, что определяется во время трансвагинальной оценки длины шейки матки в середине триместра. [117] Однако прогестагены не эффективны во всех группах населения, поскольку исследование с участием двойни не выявило никакой пользы. [118] Несмотря на обширные исследования, связанные с эффективностью прогестагена, остается неопределенность относительно типов прогестерона и способов введения. [119]
При подготовке к родам шейка матки женщины укорачивается. Преждевременное укорочение шейки матки связано с преждевременными родами и может быть обнаружено с помощью УЗИ. Цервикальный серкляж — это хирургическое вмешательство, при котором шейку матки накладывают швом, чтобы предотвратить ее укорочение и расширение. Были проведены многочисленные исследования для оценки ценности цервикального серкляжа, и эта процедура оказывается полезной в первую очередь для женщин с короткой шейкой матки и преждевременными родами в анамнезе. [116] [120] Вместо профилактического серкляжа женщины из группы риска могут наблюдаться во время беременности с помощью сонографии, а при обнаружении укорочения шейки матки можно выполнить серкляж. [92]

Третичные вмешательства направлены на женщин, у которых вот-вот начнутся преждевременные роды, произойдет разрыв плодных оболочек или произойдет преждевременное кровотечение. Использование фибронектинового теста и УЗИ повышает точность диагностики и снижает ложноположительный диагноз. Хотя методы лечения для остановки ранних родов при прогрессирующем расширении и сглаживании шейки матки не будут эффективны для того, чтобы выиграть достаточно времени для дальнейшего роста и созревания плода, они могут отсрочить роды настолько, что мать можно будет доставить в специализированный центр, который оборудованы и укомплектованы персоналом для обработки преждевременных родов. [121] В условиях больницы женщинам гидратируют внутривенно (поскольку обезвоживание может привести к преждевременным сокращениям матки). [122]
Если у ребенка при рождении произошла остановка сердца и его гестационный возраст менее 22–24 недель, попытки реанимации обычно не показаны. [123]
У глубоко недоношенных детей легкие могут быть недоразвитыми, поскольку они еще не производят собственное сурфактант . Это может привести непосредственно к респираторному дистресс-синдрому , также называемому болезнью гиалиновых мембран, у новорожденного. Чтобы попытаться снизить риск такого исхода, беременным женщинам с угрозой преждевременных родов до 34 недель часто назначают по крайней мере один курс глюкокортикоидов — антенатального стероида , который проникает через плацентарный барьер и стимулирует выработку сурфактанта в легких ребенка. . [16] Использование стероидов на сроке до 37 недель также рекомендовано Американским конгрессом акушеров и гинекологов . [16] Типичными глюкокортикоидами, которые следует назначать в этом контексте, являются бетаметазон или дексаметазон , часто, когда беременность достигла жизнеспособности на сроке 23 недели. [ нужна цитата ]
В случаях, когда преждевременные роды неизбежны, второй «спасательный» курс стероидов может быть назначен за 12–24 часа до предполагаемых родов. Все еще существуют некоторые опасения по поводу эффективности и побочных эффектов второго курса стероидов, но последствия РДС настолько серьезны, что второй курс часто рассматривается как оправданный риск. Кокрейновский обзор 2015 года (обновленный в 2022 году) поддерживает использование повторных доз пренатальных кортикостероидов для женщин, которые все еще подвергаются риску преждевременных родов через семь дней или более после первоначального курса. [124]
Кокрейновский обзор 2020 года рекомендует использовать один курс антенатальных кортикостероидов для ускорения созревания легких плода у женщин с риском преждевременных родов. Лечение антенатальными кортикостероидами снижает риск перинатальной смертности, неонатальной смерти и респираторного дистресс-синдрома и, вероятно, снижает риск ВЖК. [125]
Опасения по поводу побочных эффектов пренатальных кортикостероидов включают повышенный риск материнской инфекции, трудности с контролем диабета и возможные долгосрочные последствия для развития нервной системы младенцев. Продолжается дискуссия о том, когда следует назначать стероиды (т.е. только дородово или также и после родов) и как долго (т.е. однократный курс или повторное введение). Несмотря на эти неизвестные, существует консенсус в отношении того, что польза от однократного курса пренатальных глюкокортикостероидов значительно перевешивает потенциальные риски. [126] [127] [128]
Рутинное назначение антибиотиков всем женщинам с угрозой преждевременных родов снижает риск заражения ребенка стрептококком группы B и, как было показано, снижает связанную с этим смертность. [129]
Когда плодные оболочки разрываются преждевременно, акушерское ведение обращает внимание на развитие родов и признаки инфекции. Было показано, что профилактическое введение антибиотиков продлевает беременность и снижает неонатальную заболеваемость при разрыве плодных оболочек на сроке менее 34 недель. [130] Из-за опасений по поводу некротизирующего энтероколита рекомендуются амоксициллин или эритромицин , но не амоксициллин + клавулановая кислота ( коамоксиклав ). [130]
Для задержки родов может быть полезен ряд лекарств, в том числе: нестероидные противовоспалительные препараты , блокаторы кальциевых каналов , бета-миметики и атозибан . [131] Токолиз редко задерживает роды более чем на 24–48 часов. [132] Однако этой задержки может быть достаточно, чтобы позволить перевести беременную женщину в центр, специализирующийся на ведении преждевременных родов, и назначить кортикостероиды для уменьшения незрелости органов новорожденного. Мета-анализ показывает, что блокаторы кальциевых каналов и антагонисты окситоцина могут задерживать роды на 2–7 дней, а препараты β2-агонистов — на 48 часов, но несут больше побочных эффектов. [92] [133] Сульфат магния, по-видимому, не полезен для предотвращения преждевременных родов. [134] Однако его использование перед родами, по-видимому, снижает риск развития церебрального паралича . [135]
Рутинное использование кесарева сечения для ранних родов у детей, которые, как ожидается, будут иметь очень низкую массу тела при рождении , является спорным [136] , и решение относительно способа и времени родов, вероятно, должно приниматься в каждом конкретном случае.

В развитых странах недоношенных детей обычно лечат в отделениях интенсивной терапии новорожденных (ОИТН). Врачи, специализирующиеся на уходе за тяжелобольными или недоношенными детьми, известны как неонатологи . В отделениях интенсивной терапии недоношенных детей держат под лучистыми обогревателями или в инкубаторах (также называемых изолетками), которые представляют собой колыбели , заключенные в пластик, с оборудованием для климат-контроля, предназначенным для поддержания их тепла и ограничения воздействия микробов. Современная интенсивная терапия новорожденных включает сложные измерения температуры, дыхания, сердечной функции, оксигенации и активности мозга . После родов полезно использовать полиэтиленовую пленку или теплые матрасы, чтобы согреть ребенка по пути в отделение интенсивной терапии. [137] Лечение может включать обильное питье и питание через внутривенные катетеры, кислородную добавку, искусственную вентиляцию легких и медикаментозное лечение. [138] В развивающихся странах, где современное оборудование и даже электричество могут быть недоступны или ненадежны, простые меры, такие как уход «кенгуру» (согревание кожи к коже), поощрение грудного вскармливания и основные меры инфекционного контроля, могут значительно снизить заболеваемость и смертность преждевременных родов. Уход за матерью по методу «кенгуру» (KMC) может снизить риск неонатального сепсиса, гипотермии, гипогликемии и увеличить исключительно грудное вскармливание. [139] Били-светы также можно использовать для лечения желтухи новорожденных ( гипербилирубинемии ).
Воду можно давать осторожно, чтобы предотвратить обезвоживание, но не настолько, чтобы увеличить риск побочных эффектов. [140]
Что касается респираторной поддержки, разница в риске смерти или хронического заболевания легких может быть незначительной или отсутствовать вообще при использовании назальных канюлей с высоким потоком (HFNC) и постоянным положительным давлением в дыхательных путях (CPAP) или назальной вентиляцией с перемежающимся положительным давлением (NPPV). [141] Для крайне недоношенных детей (родившихся до 28 недель беременности) выбор более высокого или более низкого диапазона насыщения кислородом в целом практически не влияет или вообще не влияет на риск смерти или серьезной инвалидности. [142] Было показано, что дети, родившиеся до 32 недель, имеют меньший риск смерти от бронхолегочной дисплазии, если им проводится CPAP сразу после рождения, по сравнению с теми, кто получает поддерживающую терапию или вспомогательную вентиляцию легких. [143]
Недостаточно доказательств за или против размещения недоношенных стабильных близнецов в одной кроватке или инкубаторе (совместное постельное белье). [144]
Удовлетворение соответствующих потребностей в питании недоношенных детей важно для их здоровья в долгосрочной перспективе. Оптимальный уход может потребовать баланса между удовлетворением потребностей в питании и предотвращением осложнений, связанных с кормлением. Идеальная скорость роста неизвестна, однако недоношенным детям обычно требуется более высокое потребление энергии по сравнению с детьми, рожденными в срок. [145] Рекомендуемое количество молока часто назначают на основе приблизительных потребностей в питании плода аналогичного возраста, у которого нет нарушений. [146] Незрелый желудочно-кишечный тракт (ЖКТ), заболевания (или сопутствующие заболевания ), риск аспирации молока и некротизирующий энтероколит могут привести к трудностям в удовлетворении этой высокой потребности в питательных веществах, и у многих недоношенных детей наблюдается дефицит питательных веществ, который может привести к ограничения роста. [146] Кроме того, очень маленькие недоношенные дети не могут координировать сосание, глотание и дыхание. [147] Переносимость полного энтерального питания (предписанного объема молока или молочной смеси) является приоритетом в уходе за новорожденными, поскольку это снижает риски, связанные с венозными катетерами , включая инфекцию, и может сократить продолжительность времени, в течение которого ребенку требуется специализированная помощь в больнице. . [146] Для оптимизации кормления недоношенных детей можно использовать различные стратегии. Тип молока/смеси и обогатители, способ введения (перорально, через зонд, венозный катетер), время кормления, количество молока, непрерывное или периодическое кормление, а также управление остатками желудочного содержимого – все это учитывается командой неонатологов при оптимизации. Забота. Доказательства в виде высококачественных рандомизированных исследований в этой области, как правило, довольно слабы, и по этой причине разные отделения интенсивной терапии новорожденных могут иметь разную практику, что приводит к довольно большим различиям в практике. Уход за недоношенными детьми также различается в разных странах и зависит от имеющихся ресурсов. [146]
Американская академия педиатрии рекомендовала кормить недоношенных детей грудным молоком , обнаружив «значительные краткосрочные и долгосрочные положительные эффекты», включая более низкие показатели некротизирующего энтероколита (НЭК). [148] В отсутствие данных рандомизированных контролируемых исследований о влиянии кормления недоношенных детей смесью по сравнению с собственным грудным молоком матери, данные, собранные в других типах исследований, позволяют предположить, что собственное грудное молоко матери, вероятно, будет иметь преимущества перед молочной смесью с точки зрения роста и развития ребенка. [149] [145] Недавний (2019 г.) большой обзор фактических данных показывает, что кормление недоношенных детей молочной смесью, а не донорским грудным молоком, связано с более быстрыми темпами роста, но с почти удвоением риска развития НЭК. [150]
Грудного молока или молочной смеси может быть недостаточно для удовлетворения потребностей в питании некоторых недоношенных детей. Обогащение грудного молока или молочной смеси путем добавления дополнительных питательных веществ – это подход, который часто применяется при кормлении недоношенных детей с целью удовлетворения высоких потребностей в питательных веществах. [145] В этой области необходимы высококачественные рандомизированные контролируемые исследования для определения эффективности обогащения пищевых продуктов. [151] Неясно, улучшает ли обогащение грудного молока исходы у недоношенных детей, хотя оно может ускорить рост. [151] Добавление в грудное молоко дополнительного белка может ускорить краткосрочный рост, но долгосрочное влияние на состав тела, рост и развитие мозга остается неопределенным. [152] [153] Смесь с высоким содержанием белка (от 3 до 4 граммов белка на килограмм массы тела) может быть более эффективной, чем смесь с низким содержанием белка (менее 3 граммов на килограмм в день) для увеличения веса у детей, находящихся на искусственном вскармливании с низким содержанием белка. новорожденные, весящие при рождении. [154] Недостаточно данных о влиянии на рост недоношенных детей добавления в грудное молоко углеводов, [155] жиров, [156] [157] и аминокислот с разветвленной цепью. [158] И наоборот, есть некоторые признаки того, что недоношенные дети, которые не могут кормить грудью, могут чувствовать себя лучше, если их кормить только разбавленной смесью, а не полноценной смесью, но данные клинических испытаний остаются неопределенными. [159]
Индивидуализация питательных веществ и количества питательных веществ, используемых для обогащения энтерального молочного питания детей, рожденных с очень низкой массой тела при рождении, может привести к улучшению краткосрочного набора веса и роста, но доказательства в отношении долгосрочных результатов и риска серьезных заболеваний и смерти неопределенны. [160] Сюда входит целевое обогащение (регулирование уровня питательных веществ в ответ на результаты анализа грудного молока) и регулируемое обогащение (добавление питательных веществ на основе тестирования младенца). [160]
Многопитательный обогатитель, используемый для обогащения женского молока и детских смесей, традиционно получают из коровьего молока . [161] Доступен обогатитель, полученный от человека, однако данные клинических испытаний неопределенны, и неясно, существуют ли какие-либо различия между обогатителем человеческого и коровьего происхождения с точки зрения увеличения веса новорожденных, пищевой непереносимости, инфекций. , или риск смерти. [161]
Для глубоко недоношенных детей в большинстве центров ухода за новорожденными молоко начинают вскармливать постепенно, а не сразу начинать полное энтеральное питание, однако неясно, влияет ли раннее начало полного энтерального питания на риск некротизирующего энтероколита. [146] В этих случаях недоношенный ребенок будет получать большую часть питательных веществ и жидкости внутривенно . Объем молока обычно постепенно увеличивается в течение следующих недель. [146] Необходимо исследование идеального времени энтерального питания и того, является ли отсрочка энтерального питания или постепенное введение энтерального питания полезным для улучшения роста недоношенных детей или детей с низкой массой тела при рождении. [146] Кроме того, неясно идеальное время энтерального питания для предотвращения побочных эффектов, таких как некротизирующий энтероколит или смертность у недоношенных детей, которым требуется переливание эритроцитарной массы . [162] Потенциальные недостатки более постепенного подхода к кормлению недоношенных детей связаны с меньшим количеством молока в кишечнике и включают замедление секреции гормонов в желудочно-кишечном тракте и перистальтики кишечника, а также более медленную микробную колонизацию кишечника. [146]
Что касается времени начала приема обогащенного молока, недоношенным детям часто начинают давать обогащенное молоко/смесь после того, как они получают 100 мл/кг массы своего тела. Другие специалисты по новорожденным считают, что более раннее начало кормления недоношенного ребенка обогащенным молоком полезно для улучшения потребления питательных веществ. [163] Риски пищевой непереносимости и некротизирующего энтероколита, связанные с ранним или поздним обогащением грудного молока, не ясны. [163] Как только ребенок может вернуться домой из больницы, имеется ограниченное количество доказательств в поддержку назначения смеси для недоношенных детей (обогащенной смеси). [164]
Для младенцев весом менее 1500 граммов обычно необходимо кормление через зонд. [147] Чаще всего специалисты по новорожденным кормят недоношенных детей с перерывами предписанным количеством молока в течение короткого периода времени. Например, кормление может длиться 10–20 минут и даваться каждые 3 часа. Этот прерывистый подход призван имитировать условия нормальных функций организма, связанных с кормлением, и обеспечить циклический характер высвобождения гормонов желудочно-кишечного тракта, чтобы способствовать развитию желудочно-кишечной системы. [147] В некоторых случаях предпочтение отдается непрерывному назогастральному кормлению. Имеются доказательства от низкой до очень низкой достоверности, позволяющие предположить, что дети с низкой массой тела при рождении, получающие непрерывное назогастическое питание, могут достичь критерия переносимости полного энтерального питания позже, чем дети, которых кормят прерывисто, и неясно, оказывает ли непрерывное кормление какое-либо влияние на прибавку веса или количество перерывов в кормлении. [147] Непрерывное кормление может практически не влиять на длину тела или окружность головы, а влияние непрерывного кормления на риск развития некротизирующего энтероколита неясно. [147]
Поскольку у недоношенных детей с гастроэзофагеальной рефлюксной болезнью не полностью развит антирефлюксный механизм, важно выбрать наиболее эффективный подход к питанию. Неясно, является ли непрерывное болюсное внутрижелудочное зондовое питание более эффективным по сравнению с прерывистым болюсным внутрижелудочным зондовым питанием для вскармливания недоношенных детей с гастроэзофагеальной рефлюксной болезнью . [165]
Для младенцев, которым было бы полезно прерывистое болюсное кормление, некоторых младенцев можно кормить методом «толкающего кормления» с использованием шприца, чтобы аккуратно втолкнуть молоко или молочную смесь в желудок ребенка. Других можно кормить с помощью системы гравитационного кормления, при которой шприц присоединяется непосредственно к трубке, и молоко или молочная смесь капают в желудок ребенка. Из медицинских исследований неясно, какой подход к прерывистому болюсному кормлению является более эффективным или снижает побочные эффекты, такие как апноэ , брадикардия или эпизоды десатурации кислорода. [166] [167]
Энтеральное питание в больших объемах (более 180 мл на килограмм в день) обогащенного или необогащенного человеческого грудного молока или молочной смеси может улучшить прибавку веса во время госпитализации недоношенного ребенка, однако недостаточно доказательств, чтобы определить, является ли этот подход улучшает рост новорожденного и другие клинические результаты, включая продолжительность пребывания в больнице. [145] В исследованиях, рассмотренных в систематическом обзоре 2021 года, не сообщалось о рисках или побочных эффектах, связанных с энтеральным питанием в больших объемах недоношенных детей, включая аспирационную пневмонию , рефлюкс , апноэ и эпизоды внезапной кислородной десатурации . [145]
Для недоношенных детей, родившихся после 34 недель беременности (« поздние недоношенные дети »), которые находятся в критическом состоянии и не переносят молоко, имеются некоторые слабые доказательства того, что включение аминокислот и жиров во внутривенное питание на более поздних сроках может принести пользу ребенку. момент времени (72 часа или дольше с момента поступления в больницу) по сравнению с ранним (менее 72 часов с момента поступления в больницу), однако необходимы дальнейшие исследования, чтобы понять идеальное время начала внутривенного питания. [168]
Для недоношенных новорожденных, находящихся в отделении интенсивной терапии новорожденных при кормлении через зонд , мониторинг объема и цвета остатков желудка, молока и желудочно-кишечных выделений, которые остаются в желудке по прошествии определенного периода времени, является общепринятым стандартом медицинской практики. [169] Остаток желудка часто содержит желудочную кислоту, гормоны, ферменты и другие вещества, которые могут помочь улучшить пищеварение и подвижность желудочно-кишечного тракта. [169] Анализ остатков желудочного содержимого может помочь определить время кормления. [169] Увеличение остатков в желудке может указывать на пищевую непереносимость или быть ранним признаком некротизирующего энтероколита. [169] Увеличение желудочного остатка может быть вызвано недоразвитостью желудочно-кишечной системы, что приводит к замедлению опорожнения желудка или перемещению молока по кишечному тракту, снижению секреции гормонов или ферментов из желудочно-кишечного тракта, дуоденогастральному рефлюксу , использованию молочной смеси, лекарств и/или болезнь. [169] Клиническое решение об удалении остатков желудка (по сравнению с повторным кормлением) часто принимается индивидуально в зависимости от количества и качества остатков. [169] Некоторые эксперты также предлагают заменять свежее молоко или простоквашу и аспираты, окрашенные желчью, но не заменять геморрагический остаток. [169] Доказательств, подтверждающих или опровергающих практику повторного вскармливания недоношенных детей с остатками желудка, недостаточно. [169]
Дисбаланс натрия ( гипонатриемия и гипернатриемия ) часто встречается у недоношенных детей. [170] Гипернатриемия (уровень натрия в сыворотке более 145–150 ммоль/л) часто встречается на ранних стадиях у недоношенных детей, а риск гипонатриемии (уровень натрия менее 135 нмоль/л) увеличивается примерно через неделю после рождения. если не лечить и не использовать методы профилактики. [170] Предотвращение осложнений, связанных с дисбалансом натрия, является частью стандарта ухода за недоношенными новорожденными и включает тщательный контроль за количеством воды и натрия, вводимого младенцу. [170] Оптимальная доза натрия, вводимая сразу после рождения (первый день), не ясна, и необходимы дальнейшие исследования, чтобы понять подход к управлению идеями. [170]
Объединенный комитет по слуху младенцев (JCIH) утверждает, что недоношенным новорожденным, находящимся в отделении интенсивной терапии новорожденных (ОРИТН) в течение длительного времени, необходимо пройти диагностическую аудиологическую оценку перед выпиской из больницы. [171] Новорожденные следуют контрольному графику в 1-2-3 месяца, в течение которого их обследуют, диагностируют и получают лечение по поводу потери слуха. Однако у глубоко недоношенных детей проведение проверки слуха в возрасте одного месяца может оказаться невозможным из-за нескольких факторов. Как только ребенок стабилизируется, необходимо провести аудиологическое обследование. Недоношенным детям, находящимся в отделении интенсивной терапии, рекомендуется проводить тестирование слуховой реакции ствола мозга (ABR). Если ребенок не проходит проверку, его следует направить на аудиологическое обследование к аудиологу. [171] Если ребенок принимает аминогликозиды, такие как гентамицин, менее пяти дней, за ним следует наблюдать и наблюдать в течение 6–7 месяцев после выписки из больницы, чтобы убедиться в отсутствии позднего начала потери слуха из-за препарата. . [171]

Преждевременные роды могут привести к ряду проблем, включая смертность, а также физические и умственные задержки. [178] [179]
В США, где число неонатальных инфекций и других причин неонатальной смертности заметно сократилось, недоношенность является ведущей причиной неонатальной смертности (25%). [180] Недоношенные младенцы также подвергаются большему риску возникновения последующих серьезных хронических проблем со здоровьем, как описано ниже.
Самый ранний срок беременности , при котором вероятность выживания ребенка составляет не менее 50%, называется пределом жизнеспособности . Поскольку за последние 40 лет уход в отделениях интенсивной терапии улучшился, предел жизнеспособности снизился примерно до 24 недель. [181] [182] Большинство умирающих новорожденных и 40% умирающих детей старшего возраста родились на сроке от 20 до 25,9 недель (гестационный возраст) во втором триместре беременности . [21]
Поскольку риск повреждения головного мозга и задержки развития на этом пороге значителен, даже если ребенок выживет, существуют этические разногласия по поводу агрессивности ухода, оказываемого таким детям. Предел жизнеспособности также стал фактором в дебатах об абортах . [183]
У недоношенных детей физические признаки недоношенности обычно обратно пропорциональны гестационному возрасту. В результате они подвергаются риску возникновения многочисленных медицинских проблем, затрагивающих различные системы органов.
Шанс на выживание на 22 неделе составляет около 6%, на 23 неделе - 26%, на 24 неделе - 55% и на 25 неделе - около 72% по состоянию на 2016 год. [23] При обширном лечении выживают до 30% тех, кто выживает при рождении. на 22 неделе выживают дольше по состоянию на 2019 год. [187] Шансы на выживание без долгосрочных трудностей меньше. [24] Из тех, кто выживает после рождения на сроке 22 недели, 33% имеют тяжелую инвалидность. [187] В развитых странах общая выживаемость составляет около 90%, тогда как в странах с низкими доходами выживаемость составляет около 10%. [188]
Некоторые дети хорошо адаптируются в детстве и подростковом возрасте [178] , хотя инвалидность, скорее всего, ближе к пределам жизнеспособности. В крупном исследовании наблюдали за детьми, родившимися в возрасте от 22 до 25 недель до 6 лет. Из этих детей 46% имели нарушения от умеренной до тяжелой степени, такие как церебральный паралич, потеря зрения или слуха и неспособность к обучению, 34% имели легкие нарушения, а 20% не имели инвалидности; У 12% был инвалидизирующий церебральный паралич. [189] До 15% недоношенных детей страдают значительной потерей слуха. [190]
Поскольку выживаемость улучшилась, фокус вмешательств, направленных на новорожденного, сместился в сторону уменьшения долговременной инвалидности, особенно тех, которые связаны с травмой головного мозга. [178] Некоторые осложнения, связанные с недоношенностью, могут проявляться лишь спустя годы после рождения. Долгосрочное исследование показало, что риски медицинских и социальных нарушений распространяются и на взрослый возраст и повышаются с уменьшением гестационного возраста при рождении и включают церебральный паралич , умственную отсталость , расстройства психологического развития, поведения и эмоций, нарушения зрения и слуха, и эпилепсия . [191] Стандартные тесты на интеллект показали, что 41% детей, родившихся в сроке от 22 до 25 недель, имели умеренные или тяжелые нарушения обучаемости по сравнению с результатами тестов группы аналогичных одноклассников, родившихся в срок. [189] Также показано, что более высокий уровень образования с меньшей вероятностью можно было получить при уменьшении гестационного возраста при рождении. [191] Люди, рожденные раньше срока, могут быть более подвержены развитию депрессии в подростковом возрасте. [192] Некоторые из этих проблем можно описать как относящиеся к исполнительной сфере, и предполагается, что они возникают из-за снижения миелинизации лобных долей . [193] Исследования людей, рожденных недоношенными и позже обследованных с помощью МРТ головного мозга , демонстрируют качественные аномалии структуры мозга и дефицит серого вещества в структурах височных долей и мозжечка, которые сохраняются и в подростковом возрасте. [194] На протяжении всей жизни им чаще требуются услуги физиотерапевтов, эрготерапевтов или логопедов. [178] У них чаще развивается диабет 1 типа (примерно в 1,2 раза) и диабет 2 типа (в 1,5 раза). [195]
Несмотря на нейросенсорные, психические и образовательные проблемы, изучаемые в школьном возрасте и у детей-подростков, родившихся крайне недоношенными, обнаружено, что большинство выживших недоношенных детей, рожденных в первые годы интенсивной терапии новорожденных, чувствуют себя хорошо и ведут вполне нормальную жизнь в молодом возрасте. [196] Молодые люди, рожденные недоношенными, похоже, признают, что у них больше проблем со здоровьем, чем у их сверстников, но при этом чувствуют такую же степень удовлетворенности качеством своей жизни. [197]
Помимо последствий недоношенности для развития нервной системы, недоношенные дети имеют больший риск возникновения многих других проблем со здоровьем. Например, недоношенные дети имеют повышенный риск развития хронической болезни почек . [198]

Преждевременные роды осложняют 5–18% родов во всем мире. [69] В Европе и многих развитых странах уровень преждевременных родов обычно составляет 5–9%, [200] тогда как в США с 2007 по 2022 год этот показатель колебался от 9,6 до 10,5 процента. [201]
Поскольку вес легче определить, чем срок беременности, Всемирная организация здравоохранения отслеживает показатели низкой массы тела при рождении (<2500 граммов), которая наблюдалась у 16,5% рождений в менее развитых регионах в 2000 году. [202] По оценкам, одна треть эти роды с низким весом при рождении происходят из-за преждевременных родов. Вес обычно коррелирует с гестационным возрастом; однако дети могут иметь недостаточный вес и по другим причинам, помимо преждевременных родов. Новорожденные с низкой массой тела при рождении (LBW) имеют массу тела при рождении менее 2500 г (5 фунтов 8 унций) и в основном, но не исключительно, являются недоношенными детьми, поскольку к ним также относятся дети , малые для гестационного возраста (SGA). Классификация на основе веса дополнительно признает очень низкую массу тела при рождении (ОНМТ), которая составляет менее 1500 г, и чрезвычайно низкую массу тела при рождении (ЭНМТ), которая составляет менее 1000 г. [203] Почти все новорожденные в этих двух последних группах рождаются недоношенными.
Около 75% из почти миллиона смертей в результате преждевременных родов выжили бы, если бы им было обеспечено тепло, грудное вскармливание, лечение инфекций и поддержка дыхания. [188] Осложнения, вызванные преждевременными родами, привели к 740 000 смертей в 2013 году по сравнению с 1,57 миллионами в 1990 году. [22]
Преждевременные роды являются значительным фактором затрат в здравоохранении, даже если не учитывать расходы на долгосрочный уход за людьми с ограниченными возможностями из-за преждевременных родов. Исследование, проведенное в США в 2003 году, определило, что неонатальные затраты составляют 224 400 долларов США для новорожденного с массой тела 500–700 г по сравнению с 1000 долларов США при массе тела более 3000 г. Затраты растут в геометрической прогрессии с уменьшением гестационного возраста и веса. [204] В отчете Института медицины 2007 года «Преждевременные роды» [205] было обнаружено, что 550 000 недоношенных детей, рожденных каждый год в США, ежегодно тратят около 26 миллиардов долларов США, в основном связанных с уходом в отделениях интенсивной терапии новорожденных, но реальная сумма может максимум 50 миллиардов долларов. [206]
Джеймс Элджин Гилл (родился 20 мая 1987 года в Оттаве , Онтарио, Канада) был самым ранним недоношенным ребенком в мире, пока этот рекорд не был побит в 2004 году. Он родился на 128 дней раньше срока, на 21 неделе 5 дней беременности, и весил 624 г ( 1 фунт 6 унций). Он выжил. [207] [208]
В 2014 году Лайла Стенсруд, родившаяся в Сан-Антонио , штат Техас, США, стала самым молодым недоношенным ребенком в мире. Она родилась на сроке 21 неделя 4 дня и весила 410 граммов (меньше фунта). Каашиф Ахмад реанимировал ребенка после его рождения. По состоянию на ноябрь 2018 года Лайла посещала детский сад. У нее была небольшая задержка речи, но других известных проблем со здоровьем или инвалидности не было. [209]
Амилию Тейлор также часто называют самым недоношенным ребенком. [210] Она родилась 24 октября 2006 года в Майами , Флорида, США, на сроке беременности 21 неделя и 6 дней. [211] Этот отчет вызвал некоторую путаницу, поскольку ее беременность измерялась по дате зачатия (путем экстракорпорального оплодотворения), а не по дате последней менструации ее матери, в результате чего она выглядела на 2 недели моложе, чем если бы беременность рассчитывалась по более общий метод. При рождении ее рост составлял 23 см (9 дюймов) и вес 280 г (10 унций). [210] У нее были проблемы с пищеварением и дыханием , а также кровоизлияние в мозг . Ее выписали из Баптистской детской больницы 20 февраля 2007 г. [210]
Рекорд самого маленького выжившего недоношенного ребенка в течение значительного времени удерживался Мэдлин Манн, которая родилась в 1989 году на сроке 26 недель, весом 280,0 г (9,875 унции) и длиной 24 см (9,5 дюйма). [212] Этот рекорд был побит в сентябре 2004 года Румайсой Рахман, родившейся в той же больнице Медицинского центра Университета Лойолы в Мэйвуде, штат Иллинойс. [213] на сроке беременности 25 недель. При рождении ее рост составлял 20 см (8 дюймов), а вес - 261 г (9,2 унции). [214] Ее сестра-близнец тоже была маленьким ребенком и весила при рождении 563 г (1 фунт 3,9 унции). Во время беременности у их матери была преэклампсия , потребовавшая родов путем кесарева сечения . Более крупный близнец покинул больницу в конце декабря, а меньший оставался там до 10 февраля 2005 г., когда ее вес увеличился до 1,18 кг (2 фунта 10 унций). [215] В целом здоровым близнецам пришлось пройти лазерную операцию на глазах , чтобы исправить проблемы со зрением, что является обычным явлением среди недоношенных детей.
В мае 2019 года больница для женщин и новорожденных Шарп Мэри Берч в Сан-Диего объявила, что ребенок по прозвищу «Сэйби» был выписан почти через пять месяцев после рождения на сроке 23 недели беременности и весом 244 г (8,6 унции). Доктор Эдвард Белл из Университета Айовы , который ведет Реестр самых маленьких младенцев, подтвердил, что Сэйби является новым самым маленьким выжившим недоношенным ребенком в этом реестре. [216]
Джонатон Уайтхилл родился в феврале 2009 года в детской больнице и клинике Миннесоты , на сроке беременности всего 25 недель и весе 310 г (11 унций). Его госпитализировали в отделение интенсивной терапии новорожденных на пять месяцев, а затем выписали. [217]
Ричард Хатчинсон родился в Детских больницах и клиниках Миннесоты в Миннеаполисе, штат Миннесота, 5 июня 2020 года на сроке беременности 21 неделя 2 дня. При рождении он весил 340 г (12 унций). Он оставался в больнице до ноября 2020 года, после чего его выписали. [218] [219]
5 июля 2020 года Кертис Минс родился в больнице Университета Алабамы в Бирмингеме на сроке 21 неделя 1 день и весил 420 г (15 унций). Его выписали в апреле 2021 года. По состоянию на март 2023 года [обновлять]он является действующим рекордсменом мира. [220]
Исторические личности, родившиеся преждевременно, включают Иоганна Кеплера (родившегося в 1571 году на семимесячном сроке беременности), Исаака Ньютона (родившегося в 1642 году, достаточно маленького, по словам его матери, чтобы поместиться в литровую кружку), Уинстона Черчилля (родившегося в 1874 году на семимесячном сроке беременности). месяцев беременности) и Анна Павлова (родилась в 1885 году на семи месяцах беременности). [221]
Во время пандемии COVID-19 во многих странах было зарегистрировано резкое снижение уровня преждевременных родов: от 20% до 90% в наиболее тяжелых случаях. Исследования в Ирландии и Дании впервые заметили это явление, и оно было подтверждено в других местах. Не существует общепризнанного объяснения такого падения по состоянию на август 2020 года. Гипотезы включают дополнительный отдых и поддержку для будущих матерей, остающихся дома, меньшее загрязнение воздуха из-за отключений и снижения автомобильного дыма, а также снижение вероятности заражения другими болезнями и вирусами в целом из-за к локдаунам. [222]
У недоношенных детей часто встречается повреждение головного мозга, варьирующееся от повреждения белого вещества до внутрижелудочковых и мозжечковых кровоизлияний . [223] Характерная невропатология недоношенных была описана как « энцефалопатия недоношенных». [224] Число недоношенных детей, получающих специальное образование, вдвое больше, чем в общей популяции. Школьные оценки ниже, как и показатели вербального обучения, исполнительных функций, языковых навыков и памяти, [225] [226] [227] [228] , а также показатели IQ. [226] [228] [229] [230] [231] [232] [233] В поведении подростки, родившиеся очень недоношенными и/или с очень низкой массой тела при рождении, имеют схожие самоотчеты о качестве жизни, состоянии здоровья и самооценке. -Уважение как срок контроля. [234] [235] [236] [237]
Различные исследования структурного магнитного резонанса выявили последовательное уменьшение объема всего мозга. [228] [229] [231] [232] [238] Обширный список отдельных областей с меньшими объемами по сравнению с контролем включает множество областей коры (височные, лобные, теменные, затылочные и поясные), области гиппокампа , таламус , базальные области. ганглии , миндалевидное тело , ствол мозга , внутренняя капсула , мозолистое тело и мозжечок . Уменьшение объема мозга, по-видимому, наблюдается по всему мозгу. Напротив, большие объемы были обнаружены в некоторых из тех же областей, включая медиальную/переднюю лобную, теменную и височную кору, мозжечок, среднюю височную извилину , парагиппокампальную извилину и веретенообразную извилину , а также в среднем более крупные боковые желудочки . [239] Причина этих несоответствий неизвестна. Кроме того, уменьшение площади поверхности/толщины коры было обнаружено в височных долях с обеих сторон, а также в левой лобной и теменной областях. [230] [240] Более толстая кора была обнаружена с двух сторон в медиальных нижних и передних частях лобных долей и в затылочных долях. Гестационный возраст положительно коррелировал с объемами височной и веретенообразной извилин , двусторонней сенсомоторной коры , левой нижней теменной доли , ствола головного мозга и различных трактов белого вещества, а также специфическими положительными связями с мозжечком и таламусом. Некоторые структурные изменения мозга были связаны с показателями когнитивных и поведенческих результатов. Например, общий объем мозговой ткани объясняет от 20 до 40% различий в IQ и результатах обучения между крайне недоношенными подростками и подростками из контрольной группы. [231] [232] В другом исследовании 25%-ное квартильное снижение значений белого вещества в средней височной извилине было связано с 60%-м увеличением риска когнитивных нарушений. [225] Носарти и его коллеги ранее выдвинули гипотезу, что закономерности созревания мозга недоношенных детей соответствуют возрастным стадиям, обычно наблюдаемым у более молодых людей. Однако их последнее исследование предполагает, что их траектория может быть не только отсроченной, но и существенно отличающейся. Поскольку как меньшие, так и большие региональные объемы были обнаружены у сильно недоношенных лиц по сравнению с контрольной группой. [226]
Доказательства в поддержку использования остеопатических манипуляций для оказания помощи новорожденным слабы. [241] [242]
Мета-анализ 4 рандомизированных клинических исследований, проведенных в период с 1983 по 2005 год, подтверждает вывод о том, что кормление недоношенных детей грудным молоком связано со значительным снижением (58%) заболеваемости НЭК.