Рак пищевода — это рак, возникающий из пищевода — пищевода, который проходит между горлом и желудком. [2] Симптомы часто включают затруднение глотания и потерю веса. [1] Другие симптомы могут включать боль при глотании , хриплый голос , увеличенные лимфатические узлы («железы») вокруг ключицы , сухой кашель и, возможно, кашель или рвоту кровью . [1]
Два основных подтипа заболевания — плоскоклеточный рак пищевода (часто сокращенно ESCC), [9] который чаще встречается в развивающихся странах , и аденокарцинома пищевода (EAC), которая чаще встречается в развитых странах . [2] Также встречается ряд менее распространенных типов. [2] Плоскоклеточный рак возникает из эпителиальных клеток, выстилающих пищевод. [10] Аденокарцинома возникает из железистых клеток, присутствующих в нижней трети пищевода, часто там, где они уже трансформировались в кишечный тип клеток (состояние, известное как пищевод Барретта ). [2] [11]
Причинами плоскоклеточного типа являются табак , алкоголь , очень горячие напитки, неправильное питание и жевание орехов бетеля . [3] [4] Наиболее распространенными причинами аденокарциномы являются курение табака, ожирение и кислотный рефлюкс . [3]
Заболевание диагностируется с помощью биопсии , проводимой эндоскопом ( волоконно -оптической камерой). [5] Профилактика включает отказ от курения и здоровое питание . [1] [2] Лечение основано на стадии и местоположении рака , а также на общем состоянии человека и индивидуальных предпочтениях. [5] Небольшие локализованные плоскоклеточные раковые опухоли можно лечить только хирургическим путем с надеждой на излечение . [5] В большинстве других случаев химиотерапия с лучевой терапией или без нее используется вместе с хирургическим вмешательством. [5] Рост более крупных опухолей может быть замедлен с помощью химиотерапии и лучевой терапии. [2] При наличии обширного заболевания или если пострадавший человек недостаточно здоров, чтобы перенести операцию, часто рекомендуется паллиативная помощь . [5]
По состоянию на 2018 год рак пищевода был восьмым по распространенности видом рака в мире с 572 000 новых случаев в течение года. Он стал причиной около 509 000 смертей в том году, по сравнению с 345 000 в 1990 году. [8] [12] Показатели сильно различаются в разных странах, при этом около половины всех случаев приходится на Китай. [2] Он примерно в три раза чаще встречается у мужчин, чем у женщин. [2] Результаты связаны со степенью заболевания и другими медицинскими состояниями , но в целом, как правило, довольно плохие, поскольку диагностика часто бывает поздней. [2] [13] Пятилетняя выживаемость составляет около 13%-18%. [1] [6]
Выраженные симптомы обычно не проявляются до тех пор, пока рак не проникнет более чем на 60% окружности пищеводной трубки, к этому времени опухоль уже находится в запущенной стадии . [14] Появление симптомов обычно вызвано сужением трубки из-за физического присутствия опухоли. [15]
Первым и наиболее распространенным симптомом обычно является затруднение глотания , которое часто возникает сначала с твердой пищей, а затем с более мягкой пищей и жидкостями. [1] Боль при глотании поначалу менее обычна. [1] Потеря веса часто является начальным признаком в случаях плоскоклеточного рака, хотя обычно не в случаях аденокарциномы. [16] Окончательная потеря веса из-за снижения аппетита и недоедания является обычным явлением. [17] Боль за грудиной или в области вокруг желудка часто ощущается как изжога . Боль часто может быть сильной, ухудшаясь при проглатывании любой пищи. Другим признаком может быть необычно хриплый, скрипучий или хриплый кашель, являющийся результатом поражения опухолью возвратного гортанного нерва .
Наличие опухоли может нарушить нормальные сокращения пищевода при глотании. Это может привести к тошноте и рвоте , регургитации пищи и кашлю. [14] Также существует повышенный риск аспирационной пневмонии [14] из-за попадания пищи в дыхательные пути через аномальные соединения ( свищи ), которые могут образоваться между пищеводом и трахеей (дыхательным горлом). [13] Ранними признаками этого серьезного осложнения может быть кашель при питье или еде. [18] Поверхность опухоли может быть хрупкой и кровоточить , вызывая рвоту кровью . Сдавление местных структур происходит при запущенном заболевании, что приводит к таким проблемам, как обструкция верхних дыхательных путей и синдром верхней полой вены . Может возникнуть гиперкальциемия (избыток кальция в крови). [14]
Если рак распространился в другом месте, могут появиться симптомы, связанные с метастатическим заболеванием . Распространенными местами распространения являются близлежащие лимфатические узлы , печень , легкие и кости. [14] Метастазы в печени могут вызывать желтуху и вздутие живота ( асцит ). Метастазы в легких могут вызывать, среди прочих симптомов, нарушение дыхания из-за избытка жидкости вокруг легких ( плевральный выпот ) и одышку (ощущения, часто связанные с нарушением дыхания).
Два основных типа ( плоскоклеточная карцинома и аденокарцинома ) имеют различные наборы факторов риска . [16] Плоскоклеточная карцинома связана с факторами образа жизни, такими как курение и употребление алкоголя. [19] Аденокарцинома связана с последствиями длительного кислотного рефлюкса . [19] Табак является фактором риска для обоих типов. [16] Оба типа чаще встречаются у людей старше 60 лет. [20]
Два основных фактора риска плоскоклеточного рака пищевода — табак (курение или жевание ) и алкоголь. [2] Сочетание табака и алкоголя имеет сильный синергический эффект. [21] Некоторые данные свидетельствуют о том, что около половины всех случаев вызваны табаком и около одной трети — алкоголем, в то время как более трех четвертей случаев у мужчин вызваны сочетанием курения и чрезмерного употребления алкоголя. [2] Риски, связанные с алкоголем , по-видимому, связаны с его альдегидным метаболитом и мутациями в определенных родственных ферментах . [16] Такие метаболические варианты относительно распространены в Азии. [2]
Другие соответствующие факторы риска включают регулярное употребление очень горячих напитков (более 65 °C или 149 °F) [22] [23] и прием едких веществ. [2] Высокий уровень воздействия нитрозаминов (химических соединений, содержащихся как в табачном дыме, так и в некоторых продуктах питания) также, по-видимому, является соответствующим фактором риска. [16] Неблагоприятные модели питания, по-видимому, включают воздействие нитрозаминов через обработанное и приготовленное на гриле мясо, маринованные овощи и т. д., а также низкое потребление свежих продуктов. [2] Другие сопутствующие факторы включают дефицит питательных веществ , низкий социально-экономический статус и плохую гигиену полости рта . [16] Жевание ореха бетеля (ареки) является важным фактором риска в Азии. [4]
Физическая травма может увеличить риск. [24] Это может включать употребление очень горячих напитков. [3]

Преобладание мужчин особенно сильно в этом типе рака пищевода, который встречается примерно в 7-10 раз чаще у мужчин. [25] Этот дисбаланс может быть связан с характеристиками и взаимодействием других известных факторов риска, включая кислотный рефлюкс и ожирение . [25]
ГЭРБ или гастроэзофагеальная рефлюксная болезнь
Долгосрочные эрозивные эффекты кислотного рефлюкса (чрезвычайно распространенное состояние, также известное как гастроэзофагеальная рефлюксная болезнь или ГЭРБ) тесно связаны с этим типом рака. [26] Длительная ГЭРБ может вызывать изменение типа клеток в нижней части пищевода в ответ на эрозию его плоскоклеточного эпителия . [26] Это явление, известное как пищевод Барретта , по-видимому, проявляется примерно на 20 лет позже у женщин, чем у мужчин, возможно, из-за гормональных факторов . [26] На механистическом уровне в пищеводе имеется небольшой отсек, экспрессирующий HOXA13 , который более устойчив к желчи и кислотам, чем нормальный плоский эпителий, и который склонен как к кишечной дифференцировке, так и к онкогенной трансформации. После ГЭРБ этот отсек, экспрессирующий HOXA13, вытесняет нормальный плоскоклеточный отсек, что приводит к кишечному аспекту пищевода и повышенной склонности к развитию рака пищевода. [27] Наличие симптоматической ГЭРБ или желчного рефлюкса повышает вероятность развития пищевода Барретта, что, в свою очередь, повышает риск дальнейших изменений , которые в конечном итоге могут привести к аденокарциноме. [16] Желчный рефлюкс, содержащий неконъюгированные желчные кислоты , включая дезоксихолевую кислоту и хенодезоксихолевую кислоту , по-видимому, способствует канцерогенезу аденокарциномы пищевода, вызывая окислительный стресс и повреждение ДНК [28] . Риск развития аденокарциномы при наличии пищевода Барретта неясен и, возможно, в прошлом был переоценен. [2]
Ожирение или избыточный вес , по-видимому, связаны с повышенным риском. [29] Связь с ожирением, по-видимому, является самой сильной из всех типов рака, связанных с ожирением , хотя причины этого остаются неясными. [30] Абдоминальное ожирение , по-видимому, имеет особое значение, учитывая близость его связи с этим типом рака, а также с ГЭРБ и пищеводом Барретта. [30] Этот тип ожирения характерен для мужчин. [30] Физиологически он стимулирует ГЭРБ, а также имеет другие хронические воспалительные эффекты. [26]
Инфекция Helicobacter pylori (распространенное явление, которое, как полагают, затронуло более половины населения мира) не является фактором риска аденокарциномы пищевода и на самом деле, по-видимому, является защитным фактором. Несмотря на то, что инфекция является причиной ГЭРБ и фактором риска рака желудка , она, по-видимому, связана со снижением риска аденокарциномы пищевода на целых 50%. [31] [32] Биологическое объяснение защитного эффекта несколько неясно. [32] Одно из объяснений заключается в том, что некоторые штаммы H. pylori снижают кислотность желудка , тем самым уменьшая ущерб от ГЭРБ. [33] Снижение показателей инфицирования H. pylori среди западного населения за последние десятилетия, которое было связано с меньшей перенаселенностью домохозяйств, может быть фактором одновременного увеличения аденокарциномы пищевода. [31]
Женские гормоны также могут иметь защитный эффект, так как EAC не только встречается у женщин гораздо реже, но и развивается позже в жизни, в среднем на 20 лет. Хотя исследования многих репродуктивных факторов не дали четкой картины, риск, по-видимому, снижается для матери в соответствии с длительными периодами грудного вскармливания . [31]
Курение табака увеличивает риск, но эффект при аденокарциноме пищевода незначителен по сравнению с таковым при плоскоклеточной карциноме, а алкоголь не является причиной. [31]

Хотя окклюзионную опухоль можно заподозрить при глотании бария или бариевой взвеси , диагноз лучше всего поставить при обследовании с использованием эндоскопа . Это включает в себя проведение гибкой трубки с источником света и камерой вниз по пищеводу и осмотр стенки, и называется эзофагогастродуоденоскопией . Биопсии , взятые из подозрительных поражений, затем исследуются гистологически на предмет признаков злокачественности.
Для оценки степени распространения рака необходимы дополнительные исследования (см. § Стадирование ниже). Компьютерная томография (КТ) грудной клетки, брюшной полости и таза может оценить, распространился ли рак на соседние ткани или отдаленные органы (особенно печень и лимфатические узлы ). Чувствительность КТ ограничена ее способностью обнаруживать массы (например, увеличенные лимфатические узлы или пораженные органы), как правило, размером более 1 см. [43] [44] Позитронно-эмиссионная томография также используется для оценки степени заболевания и считается более точной, чем только КТ. [45] ПЭТ/МРТ как новый метод показал многообещающие результаты в предоперационном стадировании с достаточной осуществимостью и хорошей корреляцией по сравнению с ПЭТ/КТ. Он может улучшить дифференциацию тканей при снижении дозы облучения пациента. [46] Эндоскопическое ультразвуковое исследование пищевода может предоставить информацию о стадировании относительно уровня инвазии опухоли и возможного распространения на региональные лимфатические узлы.
Расположение опухоли обычно измеряется расстоянием от зубов. Пищевод (длиной 25 см или 10 дюймов) обычно делится на три части для определения местоположения. Аденокарциномы, как правило, возникают ближе к желудку, а плоскоклеточные карциномы — ближе к горлу, но любой из них может возникнуть в любом месте пищевода.
Рак пищевода — это, как правило, карциномы , возникающие из эпителия , или поверхностной выстилки пищевода. Большинство видов рака пищевода делятся на два класса: плоскоклеточный рак пищевода (ESCC), который похож на рак головы и шеи по внешнему виду и связи с употреблением табака и алкоголя, и аденокарциномы пищевода (EAC), которые часто связаны с историей ГЭРБ и пищеводом Барретта. Правило заключается в том, что рак в верхних двух третях, скорее всего, будет ESCC, а в нижней трети — EAC.
Редкие гистологические типы рака пищевода включают различные варианты плоскоклеточного рака и неэпителиальные опухоли, такие как лейомиосаркома , злокачественная меланома , рабдомиосаркома и лимфома , среди прочих. [47] [48]
Стадирование основано на системе стадирования TNM , которая классифицирует степень инвазии опухоли (T), поражение лимфатических узлов (N) и отдаленные метастазы (M). [16] В настоящее время предпочтительная классификация — это система стадирования AJCC 2010 года для рака пищевода и пищеводно-желудочного перехода . [16] Чтобы помочь в принятии клинических решений, эта система также включает информацию о типе клеток (ESCC, EAC и т. д.), степени дифференциации (степени дифференциации — показатель биологической агрессивности раковых клеток ) и локализации опухоли (верхняя, средняя, нижняя или соединительная [49] ). [50]
Профилактика включает отказ от курения или жевания табака. [2] Преодоление зависимости от жевания ареки в Азии является еще одной многообещающей стратегией профилактики плоскоклеточного рака пищевода. [4] Риск также можно снизить, поддерживая нормальный вес тела. [51] Согласно обзору 2022 года, потребление кальция может быть связано с более низким риском. [52]
По данным Национального института рака , «диеты с высоким содержанием крестоцветных (капуста, брокколи/брокколини, цветная капуста, брюссельская капуста), а также зеленых и желтых овощей и фруктов связаны с уменьшением риска рака пищевода». [53] Считается, что пищевые волокна обладают защитными свойствами, особенно против аденокарциномы пищевода. [54] Нет никаких доказательств того, что витаминные добавки изменяют риск. [1]
Люди с пищеводом Барретта (изменение клеток, выстилающих нижнюю часть пищевода) подвержены гораздо более высокому риску [55] и могут проходить регулярный эндоскопический скрининг на предмет ранних признаков рака. [56] Поскольку польза скрининга на аденокарциному у людей без симптомов неясна [2] , он не рекомендуется в Соединенных Штатах. [1] В некоторых регионах мира с высоким уровнем плоскоклеточного рака существуют программы скрининга. [2]



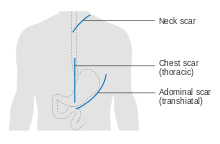
Лечение лучше всего проводить многопрофильной командой, охватывающей различные специальности . [57] [58] Необходимо обеспечить адекватное питание , а также надлежащую стоматологическую помощь. Факторы, влияющие на решения о лечении, включают стадию и клеточный тип рака (EAC, ESCC и другие типы), а также общее состояние человека и любые другие имеющиеся заболевания . [16]
В целом, лечение с лечебным намерением ограничивается локализованным заболеванием без отдаленных метастазов : в таких случаях может быть рассмотрен комбинированный подход, включающий хирургическое вмешательство. Распространенное, метастатическое или рецидивирующее заболевание лечится паллиативно : в этом случае химиотерапия может использоваться для продления выживаемости, в то время как такие методы лечения, как радиотерапия или стентирование, могут использоваться для облегчения симптомов и облегчения глотания. [16]
Если рак был диагностирован на ранней стадии, возможно хирургическое лечение с лечебной целью. Некоторые небольшие опухоли, которые затрагивают только слизистую оболочку или выстилку пищевода, могут быть удалены с помощью эндоскопической резекции слизистой оболочки (EMR). [59] [60] В противном случае лечебная хирургия поражений на ранней стадии может повлечь за собой удаление всего пищевода или его части ( эзофагэктомия ), хотя это сложная операция с относительно высоким риском смертности или послеоперационных осложнений. Преимущества хирургического вмешательства менее очевидны при ранней стадии ESCC, чем EAC. Существует ряд хирургических вариантов, и наилучший выбор для конкретных ситуаций остается предметом исследований и обсуждений. [57] [61] [62] Помимо характеристик и расположения опухоли, другие факторы включают состояние пациента и тип операции, в которой хирургическая бригада имеет наибольший опыт.
Вероятное качество жизни после лечения является важным фактором при рассмотрении хирургического вмешательства. [63] Результаты хирургического вмешательства, вероятно, лучше в крупных центрах, где процедуры проводятся часто. [61] Если рак распространился на другие части тела, эзофагэктомия в настоящее время обычно не выполняется. [61] [64]
Эзофагэктомия — это удаление сегмента пищевода; поскольку это укорачивает длину оставшегося пищевода, какой-то другой сегмент пищеварительного тракта вытягивается через грудную полость и вставляется. Обычно это желудок или часть толстой кишки (ободочная кишка) или тощая кишка . Повторное соединение желудка с укороченным пищеводом называется эзофагогастральным анастомозом . [61]
Эзофагэктомию можно выполнить несколькими методами. Выбор хирургического подхода зависит от характеристик и расположения опухоли, а также предпочтений хирурга. Четких данных клинических испытаний о том, какие подходы дают наилучшие результаты в различных обстоятельствах, нет. [61] Первое решение относительно точки входа — это трансхиациальная и трансторакальная процедура. Более современный трансхиациальный подход позволяет избежать необходимости вскрывать грудную клетку; вместо этого хирург входит в тело через разрез в нижней части живота и еще один на шее. Нижняя часть пищевода освобождается от окружающих тканей и при необходимости отсекается. Затем желудок проталкивается через пищеводное отверстие (отверстие, через которое пищевод проходит через диафрагму ) и соединяется с оставшейся верхней частью пищевода на шее. [61]
Традиционный трансторакальный подход проникает в тело через грудную клетку и имеет ряд вариаций. Торакоабдоминальный подход открывает брюшную и грудную полости вместе, двухэтапный подход Айвора-Льюиса (также называемый Льюисом-Таннером) включает начальную лапаротомию и создание желудочной трубки , за которой следует правая торакотомия для иссечения опухоли и создания эзофагогастрального анастомоза. Трехэтапный подход МакКьюна добавляет третий разрез на шее для завершения шейного анастомоза. Недавние подходы некоторых хирургов используют то, что называется расширенной эзофагэктомией, при которой больше окружающих тканей, включая лимфатические узлы , удаляется единым блоком . [61]
Если человек вообще не может глотать, может быть вставлен пищеводный стент , чтобы держать пищевод открытым; стенты также могут помочь в закрытии свищей. Назогастральный зонд может быть необходим для продолжения питания во время лечения опухоли, а некоторым пациентам требуется гастростомия (отверстие для кормления в коже, которое обеспечивает прямой доступ к желудку). Последние два особенно важны, если пациент имеет тенденцию аспирировать пищу или слюну в дыхательные пути, что предрасполагает к аспирационной пневмонии .
Химиотерапия зависит от типа опухоли, но, как правило, основана на цисплатине (или карбоплатине или оксалиплатине ) каждые три недели с фторурацилом (5-FU) либо непрерывно, либо каждые три недели. В более поздних исследованиях добавление эпирубицина было лучше [ необходимо разъяснение ] по сравнению с другими сопоставимыми схемами при прогрессирующем неоперабельном раке. [65] [ необходима медицинская цитата ] Химиотерапию можно назначать после операции (адъювантная, т. е. для снижения риска рецидива), перед операцией (неоадъювантная) или если операция невозможна; в этом случае используются цисплатин и 5-FU. Текущие испытания сравнивают различные комбинации химиотерапии; например, исследование REAL-2 фазы II/III сравнивает четыре схемы, содержащие эпирубицин и либо цисплатин, либо оксалиплатин, а также либо непрерывно вводимый фторурацил, либо капецитабин .
Радиотерапия проводится до, во время или после химиотерапии или хирургического вмешательства, а иногда и сама по себе для контроля симптомов. У пациентов с локализованным заболеванием, но противопоказаниями к хирургическому вмешательству, может использоваться «радикальная радиотерапия» с лечебной целью.
Формы эндоскопической терапии использовались для стадии заболевания 0 и I: эндоскопическая резекция слизистой оболочки (ЭРСО) [66] и абляция слизистой оболочки с использованием радиочастотной абляции, фотодинамической терапии, лазера Nd-YAG или аргоноплазменной коагуляции.
Лазерная терапия — это использование высокоинтенсивного света для уничтожения опухолевых клеток, при этом воздействуя только на обработанную область. Обычно это делается, если рак не может быть удален хирургическим путем. Облегчение закупорки может помочь с болью и затрудненным глотанием. Фотодинамическая терапия , тип лазерной терапии, подразумевает использование препаратов, которые поглощаются раковыми клетками; при воздействии специального света препараты становятся активными и уничтожают раковые клетки.
Пациенты находятся под пристальным наблюдением после завершения курса лечения. Часто для улучшения симптомов и максимизации питания используются другие методы лечения.
В целом, прогноз рака пищевода довольно плохой, поскольку большинство пациентов обращаются с запущенным заболеванием. К тому времени, как появляются первые симптомы (например, затрудненное глотание), болезнь уже прогрессирует. Общая пятилетняя выживаемость (5YSR) в Соединенных Штатах составляет около 15%, при этом большинство людей умирают в течение первого года после постановки диагноза. [67] Последние данные о выживаемости в Англии и Уэльсе (пациенты, диагностированные в 2007 году) показывают, что только один из десяти человек выживает с раком пищевода по крайней мере десять лет. [68]
Индивидуальный прогноз во многом зависит от стадии. У тех, у кого рак ограничен исключительно слизистой оболочкой пищевода, 5YSR составляет около 80%, но вовлечение подслизистой оболочки снижает этот показатель до менее 50%. Распространение на мышечную оболочку (мышечный слой пищевода) предполагает 20% 5YSR, а распространение на структуры, прилегающие к пищеводу, предполагает 7% 5YSR. У пациентов с отдаленными метастазами (которые не являются кандидатами на лечебную операцию) 5YSR составляет менее 3%. [69]


Рак пищевода является восьмым по частоте диагностируемым видом рака в мире [2] и из-за его неблагоприятного прогноза является шестой по частоте причиной смерти, связанной с раком. [55] Он стал причиной около 400 000 смертей в 2012 году, что составляет около 5% всех случаев смерти от рака (было диагностировано около 456 000 новых случаев, что составляет около 3% всех случаев рака). [2]
ESCC (плоскоклеточный рак пищевода) составляет 60–70% всех случаев рака пищевода во всем мире, в то время как EAC (аденокарцинома пищевода) составляет еще 20–30% (меланомы, лейомиосаркомы, карциноиды и лимфомы являются менее распространенными типами). [70] Частота двух основных типов рака пищевода значительно различается в разных географических регионах. [71] В целом, ESCC чаще встречается в развивающихся странах , а EAC чаще встречается в развитых странах . [2]
Мировой показатель заболеваемости ESCC в 2012 году составил 5,2 новых случая на 100 000 человеко-лет, с преобладанием мужчин (7,7 на 100 000 у мужчин против 2,8 у женщин). [72] Это был распространенный тип в 90% исследованных стран. [72] ESCC особенно часто встречается в так называемом «Азиатском поясе рака пищевода», районе, который проходит через северный Китай , юг России , северо-восточный Иран , северный Афганистан и восточную Турцию . [70] В 2012 году около 80% случаев ESCC во всем мире произошло в Центральной и Юго-Восточной Азии, и более половины (53%) всех случаев были в Китае. [72] Странами с самыми высокими оценочными национальными показателями заболеваемости были (в Азии) Монголия и Туркменистан и (в Африке) Малави , Кения и Уганда . [72] Проблема рака пищевода давно известна в восточных и южных частях Африки к югу от Сахары , где преобладает рак пищевода. [73]
В западных странах EAC стал доминирующей формой заболевания после роста заболеваемости за последние десятилетия (в отличие от заболеваемости ESCC, которая оставалась в основном стабильной). [5] [31] В 2012 году глобальный уровень заболеваемости EAC составил 0,7 на 100 000 с сильным преобладанием мужчин (1,1 на 100 000 у мужчин против 0,3 у женщин). Районы с особенно высокими показателями заболеваемости включают северную и западную Европу, Северную Америку и Океанию . Странами с самыми высокими зарегистрированными показателями были Великобритания , Нидерланды , Ирландия , Исландия и Новая Зеландия . [72]
В Соединенных Штатах рак пищевода является седьмой по значимости причиной смерти от рака среди мужчин (составляя 4% от общего числа). [74] Национальный институт рака подсчитал, что в 2013 году было зарегистрировано около 18 000 новых случаев и более 15 000 смертей от рака пищевода; Американское онкологическое общество подсчитало, что в 2014 году будет диагностировано около 18 170 новых случаев рака пищевода, что приведет к 15 450 смертям. [71] [74]
Плоскоклеточный тип карциномы чаще встречается у афроамериканских мужчин, которые в прошлом много курили или злоупотребляли алкоголем. До 1970-х годов плоскоклеточный рак составлял подавляющее большинство случаев рака пищевода в Соединенных Штатах. В последние десятилетия заболеваемость аденокарциномой пищевода (которая связана с пищеводом Барретта) в Соединенных Штатах неуклонно росла до такой степени, что теперь она превзошла плоскоклеточный рак. В отличие от плоскоклеточного рака, аденокарцинома пищевода чаще встречается у белых американцев (старше 60 лет), чем у афроамериканцев. Многочисленные отчеты указывают на то, что заболеваемость аденокарциномой пищевода увеличилась за последние 20 лет, особенно среди неиспаноязычных белых мужчин. Скорректированная по возрасту заболеваемость аденокарциномой пищевода увеличилась в Нью-Мексико с 1973 по 2002 год. Этот рост был обнаружен среди неиспаноязычных белых и латиноамериканцев и стал преобладающим среди неиспаноязычных белых. [75] Заболеваемость раком пищевода и смертность от него среди афроамериканцев продолжают оставаться выше, чем среди европеоидов. Однако заболеваемость и смертность от рака пищевода значительно снизились среди афроамериканцев с начала 1980-х годов, тогда как среди белых они продолжали расти. [76] В период с 1975 по 2004 год заболеваемость аденокарциномой увеличилась среди белых американских мужчин более чем на 460%, а среди белых американских женщин — на 335%. [71]
Заболеваемость аденокарциномой пищевода значительно возросла в Великобритании за последние десятилетия. [16] В целом, рак пищевода является тринадцатым по распространенности видом рака в Великобритании (в 2011 году это заболевание было диагностировано у 8300 человек) и шестой по распространенности причиной смерти от рака (в 2012 году умерло около 7700 человек). [77]
Хамфри Богарт , актер, умер от рака пищевода в 1957 году в возрасте 57 лет.
Билли Стрейхорн , американский джазовый композитор, пианист, поэт-песенник и аранжировщик , сотрудничавший с руководителем оркестра и композитором Дюком Эллингтоном , умер от рака пищевода в 1967 году в возрасте 51 года.
Актер Джон Тоу умер от рака пищевода в 2002 году в возрасте 60 лет.
Кристофер Хитченс , писатель и журналист, умер от рака пищевода в 2011 году в возрасте 62 лет. [78]
В октябре 2015 года Моррисси заявил, что у него есть это заболевание, и описал свой опыт, когда он впервые услышал об этом. [79]
Мако Ивамацу , актриса озвучивания генерала Айро в «Аватаре: Легенда об Аанге » и самурая Джека в роли Аку, умерла от рака пищевода в 2006 году в возрасте 72 лет.
Роберт Кардашян , адвокат и бизнесмен, умер от рака пищевода в 2003 году в возрасте 59 лет.
Певица и звезда реалити-шоу Трейси Брэкстон умерла от рака пищевода в 2022 году в возрасте 50 лет.
Эндрю Бонар Лоу ушел с поста премьер-министра Соединенного Королевства в 1923 году и умер от рака горла вскоре после того, как ему исполнилось 65 лет.
Эд Салливан , ведущий известной одноименной телевизионной программы «Шоу Эда Салливана» , умер от рака пищевода в 1974 году в возрасте 73 лет.
Линн Ямада Дэвис , шеф-повар и звезда YouTube, умерла от рака пищевода в 2024 году в возрасте 67 лет.
Риск плоскоклеточного рака пищевода может быть снижен у людей, принимающих аспирин или родственные НПВП , [80], но из-за отсутствия рандомизированных контролируемых исследований текущие доказательства неубедительны. [2] [31]
Геномика аденокарциномы пищевода изучается с помощью секвенирования генома рака . Аденокарцинома пищевода характеризуется сложными опухолевыми геномами [81] [82] с гетерогенностью в микросреде опухоли. [82]