Черепно-мозговая травма ( ЧМТ ), также известная как внутричерепная травма , представляет собой повреждение мозга, вызванное внешней силой. ЧМТ можно классифицировать по степени тяжести: от легкой черепно-мозговой травмы (ЧМТ/сотрясение) до тяжелой черепно-мозговой травмы. [5] ЧМТ также можно охарактеризовать по механизму ( закрытая или проникающая черепно-мозговая травма ) или другим признакам (например, возникновение в определенном месте или на обширной территории). [6] Черепно-мозговая травма — это более широкая категория, которая может включать повреждение других структур, таких как кожа головы и череп . ЧМТ может приводить к физическим, когнитивным, социальным, эмоциональным и поведенческим симптомам, а результаты могут варьироваться от полного выздоровления до постоянной инвалидности или смерти.
Причины включают падения , столкновения транспортных средств и насилие. Травма головного мозга возникает в результате внезапного ускорения или замедления в пределах черепа или сложной комбинации как движения, так и внезапного удара. В дополнение к повреждению, вызванному в момент травмы, различные события после травмы могут привести к дальнейшему повреждению. Эти процессы могут включать изменения в мозговом кровотоке и давлении внутри черепа . Некоторые из методов визуализации, используемых для диагностики умеренной и тяжелой ЧМТ, включают компьютерную томографию (КТ) и магнитно-резонансную томографию (МРТ).
Меры профилактики включают использование ремней безопасности и шлемов , отказ от вождения в нетрезвом виде , усилия по предотвращению падений у пожилых людей и меры безопасности для детей. [7] В зависимости от травмы необходимое лечение может быть минимальным или может включать такие вмешательства, как прием лекарств, экстренная операция или операция спустя годы. Физиотерапия , логопедия , рекреационная терапия , трудотерапия и терапия зрения могут быть использованы для реабилитации. Консультации , поддерживаемое трудоустройство и службы поддержки сообщества также могут быть полезны.
Черепно-мозговая травма является основной причиной смерти и инвалидности во всем мире, особенно среди детей и молодых людей. [8] Мужчины получают черепно-мозговые травмы примерно в два раза чаще, чем женщины. [9] В 20 веке произошли изменения в диагностике и лечении, которые снизили уровень смертности и улучшили результаты.
Травматическое повреждение головного мозга определяется как повреждение мозга в результате воздействия внешней механической силы, такой как быстрое ускорение или замедление, удар, взрывная волна или проникновение снаряда. [10] Функция мозга временно или постоянно нарушается, а структурные повреждения могут быть обнаружены или не обнаружены с помощью современных технологий. [11]
Черепно-мозговая травма является одним из двух подвидов приобретенных повреждений головного мозга (повреждения головного мозга, которые происходят после рождения); другой подвид — нетравматическое повреждение головного мозга, которое не связано с внешней механической силой (примерами являются инсульт и инфекция). [12] [13] Все травматические повреждения головного мозга являются травмами головы, но последний термин может также относиться к травме других частей головы; [14] [15] [16] однако термины «травма головы» и «травма головного мозга» часто используются взаимозаменяемо. [17] Аналогичным образом, травмы головного мозга подпадают под классификацию травм центральной нервной системы [18] и нейротравм. [19] В научной литературе по нейропсихологии термин «травматическое повреждение головного мозга» в целом используется для обозначения непроникающих травматических повреждений головного мозга.
Черепно-мозговая травма обычно классифицируется на основе тяжести, анатомических особенностей травмы и механизма (причинных сил). [20] Классификация, связанная с механизмом, делит черепно-мозговую травму на закрытую и проникающую . [10] Закрытая (также называемая непроникающей или тупой) [14] травма возникает, когда мозг не подвергается воздействию. [15] Проникающая или открытая черепно-мозговая травма возникает, когда предмет прокалывает череп и нарушает твердую мозговую оболочку , самую внешнюю оболочку, окружающую мозг . [15]
Травмы головного мозга можно разделить на легкие , умеренные и тяжелые категории. [20] [5] Шкала комы Глазго (GCS), наиболее часто используемая система классификации тяжести черепно-мозговой травмы, оценивает уровень сознания человека по шкале от 3 до 15 на основе вербальных, двигательных и открывающих глаза реакций на раздражители. [22] В целом, принято считать, что черепно-мозговая травма с GCS 13 или выше является легкой, 9–12 — умеренной, а 8 или ниже — тяжелой. [11] [16] [23] Аналогичные системы существуют для маленьких детей; [16] однако система оценки GCS имеет ограниченную возможность предсказывать результаты. Из-за этого другие системы классификации, такие как показанная в таблице, также используются для определения тяжести. Текущая модель, разработанная Министерством обороны и Министерством по делам ветеранов, использует все три критерия GCS после реанимации , продолжительность посттравматической амнезии (PTA) и потерю сознания (LOC). [21] Также было предложено использовать изменения, которые видны при нейровизуализации , такие как отек , очаговые поражения или диффузное повреждение, в качестве метода классификации. [10]

Существуют также системы для классификации ЧМТ по ее патологическим признакам. [20] Повреждения могут быть экстрааксиальными (происходящими внутри черепа, но за пределами мозга) или интрааксиальными (происходящими внутри мозговой ткани). [24] Повреждения от ЧМТ могут быть очаговыми или диффузными , ограниченными определенными областями или распределенными более общим образом, соответственно; [25] однако, как правило, в одном случае присутствуют оба типа повреждений. [25]
Диффузное повреждение проявляется небольшими видимыми повреждениями в исследованиях нейровизуализации, но повреждения можно увидеть с помощью микроскопических методов посмертно , [25] [26] и в начале 2000-х годов исследователи обнаружили, что диффузионно-тензорная визуализация (DTI), способ обработки изображений МРТ, который показывает тракты белого вещества, является эффективным инструментом для отображения степени диффузного аксонального повреждения . [27] [28] Типы повреждений, которые считаются диффузными, включают отек (опухоль), сотрясение и диффузное аксональное повреждение, которое представляет собой широко распространенное повреждение аксонов, включая тракты белого вещества и проекции на кору . [29] [30]
Очаговые повреждения часто вызывают симптомы, связанные с функциями поврежденной области . [18] Исследования показывают, что наиболее распространенными областями, в которых возникают очаговые поражения при непроникающей травматической травме мозга, являются орбитофронтальная кора (нижняя поверхность лобных долей) и передние височные доли , области, которые участвуют в социальном поведении, регуляции эмоций, обонянии и принятии решений, отсюда и общие социальные/эмоциональные и суждения дефициты после умеренно-тяжелой черепно-мозговой травмы. [31] [32] [33] [34] Симптомы, такие как гемипарез или афазия, также могут возникать при повреждении менее часто затронутых областей, таких как двигательные или языковые области, соответственно. [35] [36]
Один из типов очаговых повреждений, церебральный разрыв , происходит, когда ткань разрезается или разрывается. [37] Такой разрыв часто встречается в орбитофронтальной коре , в частности, из-за костных выступов на внутреннем гребне черепа над глазами. [31] При похожей травме, ушибе мозга (ушибе мозговой ткани), кровь смешивается с тканью. [23] Напротив, внутричерепное кровоизлияние подразумевает кровотечение, которое не смешивается с тканью. [37]
Гематомы, также очаговые поражения, представляют собой скопления крови в мозге или вокруг него, которые могут возникнуть в результате кровоизлияния. [11] Внутримозговое кровоизлияние , с кровотечением в самой мозговой ткани, является внутриаксиальным поражением. Внеаксиальные поражения включают эпидуральную гематому , субдуральную гематому , субарахноидальное кровоизлияние и внутрижелудочковое кровоизлияние . [38] Эпидуральная гематома включает кровотечение в область между черепом и твердой мозговой оболочкой , самой внешней из трех оболочек, окружающих мозг. [11] При субдуральной гематоме кровотечение происходит между твердой мозговой оболочкой и паутинной оболочкой . [23] Субарахноидальное кровоизлияние включает кровотечение в пространство между паутинной оболочкой и мягкой мозговой оболочкой . [23] Внутрижелудочковое кровоизлияние происходит при кровотечении в желудочках . [38]

Симптомы зависят от типа ЧМТ (диффузная или очаговая) и пораженной части мозга. [40] Потеря сознания, как правило, длится дольше у людей с травмами левой стороны мозга, чем у людей с травмами правой стороны. [15] Симптомы также зависят от тяжести травмы. При легкой ЧМТ пациент может оставаться в сознании или может потерять сознание на несколько секунд или минут. [41] Другие симптомы легкой ЧМТ включают головную боль, рвоту, тошноту, отсутствие координации движений , головокружение, трудности с равновесием, [42] предобморочное состояние, нечеткость зрения или усталость глаз, звон в ушах , неприятный привкус во рту, усталость или вялость и изменения в режиме сна. [41] Когнитивные и эмоциональные симптомы включают изменения поведения или настроения, спутанность сознания и проблемы с памятью, концентрацией, вниманием или мышлением. [41] Симптомы легкой ЧМТ могут также присутствовать при умеренных и тяжелых травмах. [41]
У человека с черепно-мозговой травмой средней или тяжелой степени могут быть головная боль, которая не проходит, повторяющаяся рвота или тошнота, судороги, невозможность проснуться, расширение одного или обоих зрачков, невнятная речь, афазия (трудности с подбором слов), дизартрия (мышечная слабость, вызывающая нарушение речи), слабость или онемение конечностей, потеря координации, спутанность сознания, беспокойство или возбуждение. [41] Распространенными долгосрочными симптомами черепно-мозговой травмы средней и тяжелой степени являются изменения в соответствующем социальном поведении, дефицит социального суждения и когнитивные изменения, особенно проблемы с устойчивым вниманием, скоростью обработки и исполнительными функциями. [34] [43] [ 44] [45] [46] Алекситимия , дефицит в определении, понимании, обработке и описании эмоций, встречается у 60,9% людей с черепно-мозговой травмой. [47] Когнитивные и социальные дефициты имеют долгосрочные последствия для повседневной жизни людей с черепно-мозговой травмой средней и тяжелой степени, но их можно улучшить с помощью соответствующей реабилитации. [46] [48] [49] [50]
Когда давление внутри черепа ( внутричерепное давление , сокращенно ВЧД) поднимается слишком высоко, это может быть смертельно опасно. [51] Признаки повышенного ВЧД включают снижение уровня сознания , паралич или слабость на одной стороне тела и расширенный зрачок , который не сужается в ответ на свет или делает это медленно. [51] Триада Кушинга , замедленный сердечный ритм с высоким кровяным давлением и угнетением дыхания, является классическим проявлением значительно повышенного ВЧД. [11] Анизокория , неравный размер зрачков, является еще одним признаком серьезной черепно-мозговой травмы. [39] Ненормальная поза , характерное положение конечностей, вызванное тяжелой диффузной травмой или высоким ВЧД, является зловещим признаком. [11]
У маленьких детей с черепно-мозговой травмой средней и тяжелой степени тяжести могут наблюдаться некоторые из этих симптомов, но им трудно о них рассказать. [52] Другие признаки, наблюдаемые у маленьких детей, включают постоянный плач, невозможность утешения, апатию, отказ от груди или еды [52] и раздражительность. [11]
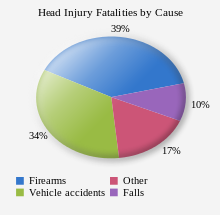
Наиболее распространенными причинами черепно-мозговой травмы в США являются насилие, транспортные происшествия, несчастные случаи на строительных площадках и спорт. [42] [53] Мотоциклы являются основными причинами, их значимость в развивающихся странах растет по мере снижения других причин. [54] [55] По оценкам, от 1,6 до 3,8 миллионов черепно-мозговых травм каждый год являются результатом спортивных и рекреационных мероприятий в США. [56] У детей в возрасте от двух до четырех лет падения являются наиболее распространенной причиной черепно-мозговой травмы, в то время как у детей старшего возраста дорожно-транспортные происшествия конкурируют с падениями за эту позицию. [57] Черепно-мозговая травма является третьей по распространенности травмой, возникающей в результате жестокого обращения с детьми . [58] Жестокое обращение является причиной 19% случаев детской черепно-мозговой травмы , и уровень смертности среди этих случаев выше. [59] Хотя мужчины в два раза чаще получают черепно-мозговую травму. Домашнее насилие является еще одной причиной черепно-мозговой травмы, [60] как и несчастные случаи на производстве и связанные с работой. [61] Огнестрельное оружие [15] и травмы от взрывов [62] являются другими причинами черепно-мозговой травмы, которая является основной причиной смерти и инвалидности в зонах военных действий. [63] По словам представителя Билла Паскрелла (демократ, Нью-Джерси), черепно-мозговая травма является «характерной травмой войн в Ираке и Афганистане». [64] Существует многообещающая технология, называемая активационной биологической обратной связью на основе ЭЭГ, которая, как было задокументировано, возвращает способность слуховой памяти черепно-мозговой травмы выше показателей контрольной группы [65] [66]

Тип, направление, интенсивность и продолжительность сил влияют на характеристики и тяжесть ЧМТ. [10] Силы, которые могут способствовать ЧМТ, включают угловые, вращательные , сдвигающие и поступательные силы . [37]
Даже при отсутствии удара значительное ускорение или замедление головы может вызвать черепно-мозговую травму; однако в большинстве случаев, вероятно, виновато сочетание удара и ускорения. [37] Силы, связанные с ударом головы или ударом по чему-либо, называемые контактной или ударной нагрузкой , являются причиной большинства очаговых травм, а движение мозга внутри черепа, называемое бесконтактной или инерционной нагрузкой , обычно вызывает диффузные травмы. [20] Сильное сотрясение младенца, вызывающее синдром детского сотрясения , обычно проявляется как диффузная травма. [68] При ударной нагрузке сила посылает ударные волны через череп и мозг, что приводит к повреждению тканей. [37] Ударные волны, вызванные проникающими ранениями , также могут разрушать ткани вдоль пути снаряда, усугубляя повреждения, вызванные самим снарядом. [23]
Повреждение может возникнуть непосредственно под местом удара или на стороне, противоположной удару ( травма от удара и противоудара соответственно). [67] Когда движущийся объект ударяет по неподвижной голове, типичны травмы от удара, [69] в то время как травмы от противоудара обычно возникают, когда движущаяся голова ударяется о неподвижный объект. [70]

Большой процент людей, погибших от черепно-мозговой травмы, умирают не сразу, а через несколько дней или недель после события; [71] вместо того, чтобы улучшиться после госпитализации, состояние около 40% пациентов с черепно-мозговой травмой ухудшается. [72] Первичная черепно-мозговая травма (повреждение, которое происходит в момент травмы, когда ткани и кровеносные сосуды растягиваются, сжимаются и рвутся) не является достаточным объяснением этого ухудшения; скорее, она вызвана вторичной травмой, сложным набором клеточных процессов и биохимических каскадов , которые происходят в течение нескольких минут или дней после травмы. [73] Эти вторичные процессы могут значительно ухудшить повреждение, вызванное первичной травмой [63] и являются причиной наибольшего числа смертей от черепно-мозговой травмы, происходящих в больницах. [39]
Вторичные события повреждения включают повреждение гематоэнцефалического барьера , высвобождение факторов, вызывающих воспаление , перегрузку свободными радикалами , чрезмерное высвобождение нейротрансмиттера глутамата ( эксайтотоксичность ), приток ионов кальция и натрия в нейроны и дисфункцию митохондрий . [63] Поврежденные аксоны в белом веществе мозга могут отделиться от своих клеточных тел в результате вторичного повреждения, [63] потенциально убивая эти нейроны. Другими факторами вторичного повреждения являются изменения притока крови к мозгу ; ишемия (недостаточный приток крови); церебральная гипоксия (недостаток кислорода в мозге); отек мозга (опухоль мозга); и повышенное внутричерепное давление (давление внутри черепа). [74] Внутричерепное давление может повышаться из-за отека или эффекта массы от поражения, такого как кровоизлияние. [51] В результате снижается церебральное перфузионное давление (давление кровотока в мозге); возникает ишемия . [39] [75] Когда давление внутри черепа становится слишком высоким, это может привести к смерти мозга или грыже мозга , при которой части мозга сдавливаются структурами черепа. [51]

Диагноз предполагается на основании обстоятельств поражения и клинических данных, наиболее важным из которых является неврологическое обследование , например, проверка того, сужаются ли зрачки в ответ на свет, и назначение шкалы комы Глазго. [23] Нейровизуализация помогает в определении диагноза и прогноза, а также в принятии решения о том, какое лечение следует назначить. [76] DSM-5 можно использовать для диагностики черепно-мозговой травмы и ее психиатрических последствий. [77] [78] [79]
Предпочтительным радиологическим тестом в условиях неотложной помощи является компьютерная томография (КТ): она быстрая, точная и широкодоступная. [80] Последующие КТ-сканирования могут быть выполнены позже, чтобы определить, прогрессировала ли травма. [10]
Магнитно-резонансная томография (МРТ) может показать больше деталей, чем КТ, и может добавить информацию об ожидаемом результате в долгосрочной перспективе. [23] Она более полезна, чем КТ, для обнаружения характеристик травм, таких как диффузное аксональное повреждение в долгосрочной перспективе; [10] однако МРТ не используется в условиях неотложной помощи по ряду причин, включая ее относительную неэффективность в обнаружении кровотечений и переломов, длительное получение изображений, недоступность пациента в аппарате и ее несовместимость с металлическими предметами, используемыми в неотложной помощи. [23] Вариантом МРТ с 2012 года является высокоточное отслеживание волокон (HDFT). [81]
Другие методы могут использоваться для подтверждения конкретного диагноза. Рентгеновские лучи все еще используются при травмах головы, но данные свидетельствуют о том, что они бесполезны; травмы головы либо настолько легкие, что не требуют визуализации, либо достаточно серьезные, чтобы заслуживать более точной КТ. [80] Ангиография может использоваться для выявления патологии кровеносных сосудов, когда присутствуют такие факторы риска, как проникающая травма головы. [10] Функциональная визуализация может измерять мозговой кровоток или метаболизм, делая вывод об активности нейронов в определенных областях и потенциально помогая предсказать исход. [82]
Нейропсихологическая оценка может быть проведена для оценки долгосрочных когнитивных последствий и для помощи в планировании реабилитации . [ 76] Инструменты варьируются от коротких измерений общего умственного функционирования до полных батарей, сформированных из различных доменно-специфических тестов . [83] [84]


Поскольку основной причиной ЧМТ являются дорожно-транспортные происшествия, их профилактика или смягчение их последствий может как снизить частоту возникновения, так и тяжесть ЧМТ. В случае аварий ущерб может быть уменьшен за счет использования ремней безопасности, детских сидений [56] и мотоциклетных шлемов [86] , а также наличия дуг безопасности и подушек безопасности. [37] Существуют образовательные программы, направленные на снижение количества аварий. [76] Кроме того, могут быть внесены изменения в государственную политику и законы о безопасности; они включают ограничения скорости, законы о ремнях безопасности и шлемах, а также правила дорожного строительства. [63]
Также обсуждались изменения в общепринятых практиках в спорте. Более частое использование шлемов может снизить частоту черепно-мозговых травм. [63] В связи с возможностью того, что многократные «удары головой» по мячу во время футбольных тренировок могут привести к кумулятивной травме мозга, была предложена идея введения защитных шлемов для игроков. [87] Улучшенная конструкция оборудования может повысить безопасность; более мягкие бейсбольные мячи снижают риск получения травм головы. [88] Правила против опасных типов контакта, таких как «захват копьем» в американском футболе , когда один игрок захватывает другого головой вперед, также могут снизить уровень травм головы. [88]
Падений можно избежать, установив поручни в ванных комнатах и перила на лестницах; устранив опасность споткнуться, например, коврики; или установив оконные ограждения и защитные ворота наверху и внизу лестницы вокруг маленьких детей. [56] Игровые площадки с амортизирующими поверхностями, такими как мульча или песок, также предотвращают травмы головы. [56] Профилактика жестокого обращения с детьми — еще одна тактика; существуют программы по предотвращению синдрома детского сотрясения путем информирования об опасностях сотрясения детей. [59] Безопасность при обращении с оружием, включая хранение оружия незаряженным и запертым, — еще одна профилактическая мера. [89] Исследования влияния законов, направленных на контроль доступа к оружию в Соединенных Штатах, оказались недостаточными для определения их эффективности в предотвращении количества смертей или травм. [90]
Важно начать неотложную помощь в течение так называемого « золотого часа » после травмы. [91] Люди с травмами средней и тяжелой степени тяжести, скорее всего, получат лечение в отделении интенсивной терапии, а затем в нейрохирургическом отделении. [92] Лечение зависит от стадии восстановления пациента. На острой стадии основной целью является стабилизация состояния пациента и предотвращение дальнейших травм. Это делается потому, что первоначальный ущерб, вызванный травмой, не может быть устранен. [92] Реабилитация является основным методом лечения на подострой и хронической стадиях восстановления. [92] Были предложены международные клинические рекомендации с целью принятия решений при лечении черепно-мозговой травмы, как это определено авторитетным исследованием текущих доказательств . [10]
Транексамовая кислота в течение трех часов после черепно-мозговой травмы снижает риск смерти. [93] Некоторые учреждения лучше других оснащены для лечения черепно-мозговой травмы; первоначальные меры включают транспортировку пациентов в соответствующий лечебный центр. [51] [94] Как во время транспортировки, так и в больнице основными задачами являются обеспечение надлежащего снабжения кислородом, поддержание адекватного притока крови к мозгу и контроль повышенного внутричерепного давления (ВЧД), [11] поскольку высокое ВЧД лишает мозг крайне необходимого притока крови [95] и может вызвать смертельную мозговую грыжу . Другие методы предотвращения повреждений включают лечение других травм и профилактику судорог . [23] [76] Некоторые данные подтверждают использование гипербарической оксигенотерапии для улучшения результатов. [96] Необходимы дальнейшие исследования для определения эффективности и клинической важности расположения головы под разными углами (степени подъема изголовья кровати) во время лечения человека в отделении интенсивной терапии. [97]
Нейровизуализация полезна, но не безупречна в выявлении повышенного ВЧД. [98] Более точный способ измерения ВЧД — это введение катетера в желудочек мозга , [39] что имеет дополнительное преимущество, позволяя спинномозговой жидкости оттекать, снимая давление в черепе. [39] Лечение повышенного ВЧД может быть таким же простым, как наклон кровати человека и выпрямление головы, чтобы способствовать притоку крови по венам шеи. Часто используются седативные средства , анальгетики и паралитические средства . [51] Пропофол и мидазолам одинаково эффективны в качестве седативных средств. [99]
Гипертонический солевой раствор может улучшить ВЧД за счет снижения количества церебральной воды (отека), хотя его следует использовать с осторожностью, чтобы избежать электролитного дисбаланса или сердечной недостаточности. [10] [100] [101] Маннитол , осмотический диуретик , [10] по-видимому, так же эффективен, как гипертонический солевой раствор, в снижении ВЧД; [102] [103] [100] [104] однако, были высказаны некоторые опасения относительно некоторых проведенных исследований. [105] [ уточнить ] Гипертонический солевой раствор также подходит для детей с тяжелой черепно-мозговой травмой. [106]
Диуретики , препараты, которые увеличивают диурез для снижения избыточной жидкости в системе, могут использоваться для лечения высокого внутричерепного давления, но могут вызывать гиповолемию (недостаточный объем крови). [39] Гипервентиляция (более частое и/или быстрое дыхание) снижает уровень углекислого газа и вызывает сужение кровеносных сосудов; это уменьшает приток крови к мозгу и снижает ВЧД, [107], но это потенциально вызывает ишемию [11] [39] [108] и, следовательно, используется только в краткосрочной перспективе. [11] Назначение кортикостероидов связано с повышенным риском смерти, поэтому их рутинное использование не рекомендуется. [109] [110] Нет убедительных доказательств того, что следующие фармацевтические вмешательства следует рекомендовать для рутинного лечения ЧМТ: магний , моноаминергические и дофаминовые агонисты , прогестерон , аминостероиды , ингибиторы обратного захвата возбуждающих аминокислот , антагонисты бета-2 (бронходилататоры), гемостатические и антифибринолитические препараты. [99] [111] [112] [113] [114]
Для обеспечения надлежащего снабжения кислородом и обеспечения безопасности дыхательных путей можно использовать эндотрахеальную интубацию и искусственную вентиляцию легких. [76] Гипотонию (низкое кровяное давление), которая имеет разрушительные последствия при черепно-мозговой травме, можно предотвратить, вводя внутривенные жидкости для поддержания нормального кровяного давления. Неспособность поддерживать кровяное давление может привести к недостаточному притоку крови к мозгу. [23] Кровяное давление можно поддерживать на искусственно высоком уровне в контролируемых условиях путем инфузии норадреналина или подобных препаратов; это помогает поддерживать церебральную перфузию . [115] Температура тела тщательно регулируется, поскольку повышенная температура повышает метаболические потребности мозга , потенциально лишая его питательных веществ. [116] Судороги являются обычным явлением. Хотя их можно лечить бензодиазепинами , эти препараты используются осторожно, поскольку они могут угнетать дыхание и снижать кровяное давление. [51] Было обнаружено, что противосудорожные препараты полезны только для снижения риска раннего припадка. [99] Фенитоин и леветирацетам, по-видимому, имеют схожие уровни эффективности для предотвращения ранних припадков. [99] Люди с черепно-мозговой травмой более восприимчивы к побочным эффектам и могут негативно реагировать на некоторые лекарства. [92] Во время лечения продолжается мониторинг признаков ухудшения, таких как снижение уровня сознания. [10] [11]
Травматическое повреждение головного мозга может вызвать ряд серьезных сопутствующих осложнений, включая сердечные аритмии [117] и нейрогенный отек легких . [118] Эти состояния должны быть адекватно пролечены и стабилизированы как часть основного ухода. Хирургическое вмешательство может быть выполнено при объемных поражениях или для устранения объектов, проникших в мозг. Объемные поражения, такие как ушибы или гематомы, вызывающие значительный массовый эффект ( смещение внутричерепных структур ), считаются чрезвычайными ситуациями и удаляются хирургическим путем. [23] В случае внутричерепных гематом собранная кровь может быть удалена с помощью отсоса или щипцов , или ее можно смыть водой. [23] Хирурги ищут кровоточащие кровеносные сосуды и стремятся остановить кровотечение. [23] При проникающем повреждении головного мозга поврежденная ткань хирургически очищается , и может потребоваться краниотомия . [23] Краниотомия, при которой удаляется часть черепа, может потребоваться для удаления фрагментов сломанного черепа или объектов, застрявших в мозге. [119] Декомпрессивная краниэктомия (ДК) выполняется регулярно в течение очень короткого периода после ЧМТ во время операций по лечению гематом; часть черепа временно удаляется (первичная ДК). [120] ДК выполняется через несколько часов или дней после ЧМТ для контроля постоянно высокого внутричерепного давления (вторичная ДК), хотя может снизить внутричерепное давление и продолжительность пребывания в отделении интенсивной терапии, но имеет худшие баллы по шкале комы Глазго (GCS) и высокие шансы смерти, вегетативного состояния или тяжелой инвалидности по сравнению с теми, кто получает стандартную медикаментозную терапию. [121] [122] [10] [120]

После достижения медицинской стабильности люди могут быть переведены в отделение подострой реабилитации медицинского центра или в независимую реабилитационную больницу . [92] Реабилитация направлена на улучшение независимого функционирования дома и в обществе, а также на помощь в адаптации к инвалидности. [92] Реабилитация продемонстрировала свою общую эффективность, когда ее проводит команда медицинских работников, специализирующихся на черепно-мозговых травмах. [123] Как и для любого человека с неврологическими нарушениями, ключом к оптимизации результата является междисциплинарный подход. Физиотерапевты или неврологи, скорее всего, будут ключевым медицинским персоналом, но в зависимости от человека врачи других медицинских специальностей также могут быть полезны. Смежные медицинские профессии, такие как физиотерапия , логопедия , когнитивная реабилитационная терапия и трудотерапия , будут иметь важное значение для оценки функции и разработки реабилитационных мероприятий для каждого человека. [124] Лечение нейропсихиатрических симптомов, таких как эмоциональный стресс и клиническая депрессия, может включать специалистов по психическому здоровью, таких как терапевты , психологи и психиатры , в то время как нейропсихологи могут помочь оценить и справиться с когнитивными дефицитами . [92] [125] Социальные работники, персонал по поддержке реабилитации, диетологи, специалисты по лечебному отдыху и фармацевты также являются важными членами команды по реабилитации после черепно-мозговой травмы. [124] После выписки из стационарного отделения реабилитационного лечения уход может предоставляться амбулаторно . Реабилитация на уровне сообщества потребуется для большого количества людей, включая профессиональную реабилитацию; эта поддерживающая занятость соответствует требованиям работы способностям работника. [126] Людям с черепно-мозговой травмой, которые не могут жить самостоятельно или с семьей, может потребоваться уход в учреждениях поддерживаемого проживания, таких как групповые дома. [126] Уход с временным уходом , включая дневные центры и развлекательные учреждения для людей с ограниченными возможностями, предлагает время для лиц, осуществляющих уход, и мероприятия для людей с черепно-мозговой травмой. [126]
Фармакологическое лечение может помочь справиться с психиатрическими или поведенческими проблемами. [127] Медикаменты также используются для контроля посттравматической эпилепсии ; однако профилактическое использование противоэпилептических средств не рекомендуется. [128] В тех случаях, когда человек прикован к постели из-за снижения сознания, должен оставаться в инвалидном кресле из-за проблем с подвижностью или имеет любую другую проблему, сильно влияющую на способность к самообслуживанию, уход и сестринское дело имеют решающее значение. Наиболее эффективным подходом к вмешательству, задокументированным исследованиями, является подход с биологической обратной связью на основе активационной базы данных ЭЭГ, который показал значительные улучшения в способностях памяти субъекта с ЧМТ, которые намного превосходят традиционные подходы (стратегии, компьютеры, медикаментозное вмешательство). Были задокументированы приросты в 2,61 стандартного отклонения. Способность слуховой памяти у пациентов с ЧМТ превосходила таковую у контрольной группы после лечения. [65]

У пациентов, у которых развился паралич ног в форме спастической гемиплегии или диплегии в результате черепно-мозговой травмы, можно наблюдать различные паттерны походки, точную степень которых можно описать только с помощью сложных систем анализа походки. Для того чтобы облегчить междисциплинарную коммуникацию в междисциплинарной команде между пострадавшими, врачами, физиотерапевтами и ортезистами, полезно простое описание паттерна походки. J. Rodda и HK Graham уже описали в 2001 году, как паттерны походки пациентов с ДЦП можно легче распознавать, и определили типы походки, которые они сравнили в классификации. Они также описали, что паттерны походки могут меняться с возрастом. [129] Основываясь на этом, Амстердамская классификация походки была разработана в свободном университете в Амстердаме, VU medisch centrum. Особенностью этой классификации является то, что она делает различные паттерны походки очень узнаваемыми и может использоваться у пациентов, у которых поражена только одна нога и обе ноги. Классификация походки Амстердама была разработана для осмотра пациентов с церебральным параличом ; однако, она может быть использована с тем же успехом у пациентов с черепно-мозговыми травмами. Согласно классификации походки Амстердама, описывается пять типов походки. Для оценки характера походки пациент осматривается визуально или с помощью видеозаписи со стороны ноги, которую необходимо оценить. В момент времени, когда нога, которую необходимо оценить, находится в средней позиции, а нога, которую невозможно оценить, находится в средней точке маха, с одной стороны оцениваются угол колена и контакт стопы с землей. [130]
Классификация походки по Амстердамской классификации походки: При походке типа 1 угол колена нормальный, а контакт стопы полный. При походке типа 2 угол колена гиперэкстензионный, а контакт стопы полный. При походке типа 3 угол колена гиперэкстензионный, а контакт стопы неполный (только на передней части стопы). При походке типа 4 угол колена согнут, а контакт стопы неполный (только на передней части стопы). При походке типа 5, которая также известна как походка с приседанием, угол колена согнут, а контакт стопы полный. [130]

Для улучшения походки в концепцию терапии можно включить ортезы . [131] Ортез может поддерживать физиотерапевтическое лечение , устанавливая правильные двигательные импульсы для создания новых мозговых связей. [132] Ортез должен соответствовать требованиям медицинского предписания. Кроме того, ортез должен быть разработан ортопедом таким образом, чтобы он достигал эффективности необходимых рычагов, соответствующих походке, для поддержки проприоцептивных подходов физиотерапии. Ортезные концепции лечения основаны на концепциях для пациентов с церебральным параличом . Характеристики жесткости оболочек ортеза и регулируемая динамика в голеностопном суставе являются важными элементами ортеза, которые следует учитывать. [133]
Ортопедические концепции лечения основаны на концепциях для пациентов с церебральным параличом. В связи с этими требованиями разработка ортезов значительно изменилась в последние годы, особенно с 2010 года. Примерно в то же время были разработаны концепции ухода, которые интенсивно занимаются ортопедическим лечением нижних конечностей при церебральном параличе. [134] Современные материалы и новые функциональные элементы позволяют специально адаптировать жесткость к требованиям, которые соответствуют характеру походки пациента. [135] Регулировка жесткости оказывает решающее влияние на характер походки и на энергетические затраты при ходьбе. [136] [137] [138] Было бы большим преимуществом, если бы жесткость ортеза можно было регулировать отдельно друг от друга с помощью сопротивлений двух функциональных элементов в двух направлениях движения, тыльном сгибании и подошвенном сгибании . [139]
Прогноз ухудшается с тяжестью травмы. [9] Большинство черепно-мозговых травм являются легкими и не вызывают постоянной или долгосрочной инвалидности; однако все степени тяжести черепно-мозговой травмы могут вызвать значительную, длительную инвалидность. [140] Считается, что постоянная инвалидность возникает в 10% случаев легких травм, 66% случаев умеренных травм и 100% случаев тяжелых травм. [141] Большинство легких черепно-мозговых травм полностью излечиваются в течение трех недель. Почти все люди с легкой черепно-мозговой травмой способны жить самостоятельно и вернуться к работе, которую они имели до травмы, хотя небольшая часть имеет легкие когнитивные и социальные нарушения. [89] Более 90% людей с умеренной черепно-мозговой травмой способны жить самостоятельно, хотя некоторым требуется помощь в таких областях, как физические способности, трудоустройство и финансовое управление. [89] Большинство людей с тяжелой закрытой черепно-мозговой травмой либо умирают, либо достаточно восстанавливаются, чтобы жить самостоятельно; средний вариант встречается реже. [10] Кома, поскольку она тесно связана с тяжестью, является сильным предиктором неблагоприятного исхода. [11]
Прогноз различается в зависимости от тяжести и локализации поражения, а также доступа к немедленному специализированному неотложному лечению. Субарахноидальное кровоизлияние примерно удваивает смертность. [142] Субдуральная гематома связана с худшим исходом и повышенной смертностью, в то время как люди с эпидуральной гематомой, как ожидается, будут иметь хороший исход, если они быстро получат операцию. [76] Диффузное аксональное повреждение может быть связано с комой в тяжелых случаях и плохим исходом. [10] После острой стадии прогноз в значительной степени зависит от участия пациента в деятельности, способствующей восстановлению, что для большинства пациентов требует доступа к специализированной интенсивной реабилитационной службе. Показатель функциональной независимости — это способ отслеживать прогресс и степень независимости на протяжении всей реабилитации. [143]
Медицинские осложнения связаны с плохим прогнозом. Примерами таких осложнений являются: гипотония (низкое кровяное давление), гипоксия (низкое насыщение крови кислородом ), более низкое церебральное перфузионное давление и более длительное время, проведенное с высоким внутричерепным давлением. [10] [76] Характеристики пациента также влияют на прогноз. Примерами факторов, которые, как считается, ухудшают его, являются: злоупотребление веществами, такими как запрещенные наркотики и алкоголь , и возраст старше шестидесяти или младше двух лет (у детей более молодой возраст на момент травмы может быть связан с более медленным восстановлением некоторых способностей). [76] Другие факторы, которые могут повлиять на восстановление, включают интеллектуальные способности до травмы, стратегии преодоления трудностей, черты личности, семейное окружение, системы социальной поддержки и финансовые обстоятельства. [144]
Известно, что удовлетворенность жизнью снижается у людей с черепно-мозговой травмой сразу после травмы, но данные показывают, что жизненные роли, возраст и симптомы депрессии влияют на траекторию удовлетворенности жизнью с течением времени. [145] Многие люди с черепно-мозговыми травмами имеют плохую физическую форму после их острой травмы, и это может привести к трудностям в повседневной деятельности и повышенному уровню утомляемости. [146]


Улучшение неврологической функции обычно происходит в течение двух или более лет после травмы. Многие годы считалось, что восстановление происходит быстрее всего в течение первых шести месяцев, но нет никаких доказательств, подтверждающих это. Это может быть связано с тем, что услуги обычно прекращаются после этого периода, а не с какими-либо физиологическими ограничениями для дальнейшего прогресса. [10] Дети лучше восстанавливаются в краткосрочном периоде и улучшаются в течение более длительных периодов. [11]
Осложнения — это отдельные медицинские проблемы, которые могут возникнуть в результате черепно-мозговой травмы. Результаты черепно-мозговой травмы сильно различаются по типу и продолжительности; они включают физические, когнитивные, эмоциональные и поведенческие осложнения. Черепно-мозговая травма может вызывать длительные или постоянные эффекты на сознание, такие как кома, смерть мозга , постоянное вегетативное состояние (в котором пациенты не способны достичь состояния бдительности для взаимодействия с окружающей средой), [147] и минимально сознательное состояние (в котором пациенты проявляют минимальные признаки осознания себя или окружающей среды). [148] [149] Неподвижное положение в течение длительного времени может вызвать осложнения, включая пролежни , пневмонию или другие инфекции, прогрессирующую полиорганную недостаточность , [92] и тромбоз глубоких вен , который может вызвать тромбоэмболию легочной артерии . [23] Инфекции, которые могут возникнуть после переломов черепа и проникающих ранений, включают менингит и абсцессы . [92] Осложнения, связанные с кровеносными сосудами, включают вазоспазм , при котором сосуды сужаются и ограничивают приток крови, образование аневризм , при котором стенка сосуда ослабевает и раздувается, и инсульт. [92]
Двигательные расстройства, которые могут развиться после ЧМТ, включают тремор, атаксию (нескоординированные движения мышц), спастичность (мышечные сокращения сверхактивны), миоклонус (шокоподобные сокращения мышц) и потерю диапазона движений и контроля (в частности, с потерей репертуара движений). [92] [150] Риск посттравматических припадков увеличивается с тяжестью травмы и особенно повышается при определенных типах черепно-мозговых травм, таких как ушибы мозга или гематомы. [141] Люди с ранними припадками, которые случаются в течение недели после травмы, имеют повышенный риск посттравматической эпилепсии (повторяющиеся припадки, происходящие более чем через неделю после первоначальной травмы). [151] Люди могут потерять или испытать измененное зрение , слух или обоняние . [11]
Гормональные нарушения могут возникать вторично по отношению к гипопитуитаризму , возникающему сразу или через несколько лет после травмы у 10–15% пациентов с ЧМТ. Развитие несахарного диабета или электролитных нарушений остро после травмы указывает на необходимость эндокринологического обследования. Признаки и симптомы гипопитуитаризма могут развиваться и быть обследованы у взрослых с умеренной ЧМТ и при легкой ЧМТ с аномалиями визуализации. У детей с умеренной и тяжелой травмой головы также может развиться гипопитуитаризм. Скрининг должен проводиться через 3–6 месяцев и 12 месяцев после травмы, но проблемы могут возникнуть и в более отдаленные сроки. [152]
Когнитивные нарушения, которые могут возникнуть после черепно-мозговой травмы, включают нарушение внимания; нарушение понимания, суждения и мышления; снижение скорости обработки информации; отвлекаемость; и дефицит исполнительных функций, таких как абстрактное мышление, планирование, решение проблем и многозадачность. [153] Потеря памяти , наиболее распространенное когнитивное нарушение среди людей с черепно-мозговой травмой, встречается у 20–79% людей с закрытой черепно-мозговой травмой в зависимости от тяжести. [154] Люди, перенесшие черепно-мозговую травму, также могут испытывать трудности с пониманием или воспроизведением устной или письменной речи или с более тонкими аспектами общения, такими как язык тела. [92] Постконтузионный синдром , набор длительных симптомов, возникающих после легкой черепно-мозговой травмы, может включать физические, когнитивные, эмоциональные и поведенческие проблемы, такие как головные боли, головокружение, трудности с концентрацией внимания и депрессия. [11] Множественные черепно-мозговые травмы могут иметь кумулятивный эффект. [149] Молодой человек, получивший второе сотрясение мозга до того, как симптомы от другого зажили, может быть подвержен риску развития очень редкого, но смертельно опасного состояния, называемого синдромом второго удара , при котором мозг катастрофически опухает даже после легкого удара, что приводит к изнурительным или смертельным последствиям. Примерно один из пяти профессиональных боксеров страдает от хронической черепно-мозговой травмы (ХЧМТ), которая вызывает когнитивные, поведенческие и физические нарушения. [155] Боевая слабость , тяжелая форма ХЧМТ, поражает в первую очередь профессиональных боксеров спустя годы после боксерской карьеры. Она обычно проявляется как деменция , проблемы с памятью и паркинсонизм (тремор и отсутствие координации). [156]
Черепно-мозговая травма может вызывать эмоциональные, социальные или поведенческие проблемы и изменения личности. [157] [158] [159] [160] Они могут включать эмоциональную нестабильность, депрессию, беспокойство, гипоманию , манию , апатию, раздражительность, проблемы с социальным суждением и нарушение навыков общения. [157] [160] [161] [162] Черепно-мозговая травма, по-видимому, предрасполагает выживших к психиатрическим расстройствам, включая обсессивно-компульсивное расстройство , злоупотребление психоактивными веществами , дистимию , клиническую депрессию, биполярное расстройство и тревожные расстройства . [163] У пациентов, страдающих депрессией после черепно-мозговой травмы, суицидальные мысли не являются редкостью; уровень самоубийств среди этих людей увеличивается в 2-3 раза. [164] Социальные и поведенческие симптомы, которые могут возникнуть после черепно-мозговой травмы, включают расторможенность, неспособность контролировать гнев, импульсивность, отсутствие инициативы , ненадлежащую сексуальную активность, асоциальность и социальную отчужденность, а также изменения личности. [157] [159] [160] [165]
TBI также оказывает существенное влияние на функционирование семейных систем [166] Члены семьи, осуществляющие уход, и выжившие после TBI часто значительно меняют свои семейные роли и обязанности после травмы, создавая значительные изменения и нагрузку на семейную систему. Типичные проблемы, выявленные семьями, восстанавливающимися после TBI, включают: разочарование и нетерпение друг к другу, утрату прежних жизней и отношений, трудности в постановке разумных целей, неспособность эффективно решать проблемы как семья, повышенный уровень стресса и бытового напряжения, изменения в эмоциональной динамике и непреодолимое желание вернуться к состоянию до травмы. Кроме того, семьи могут демонстрировать менее эффективное функционирование в таких областях, как совладание, решение проблем и общение. Было показано, что модели психообразования и консультирования эффективны в минимизации распада семьи. [167]
Черепно-мозговая травма является основной причиной смерти и инвалидности во всем мире [8] и представляет собой серьезную всемирную социальную, экономическую и медицинскую проблему. [10] Это причина номер один комы, [169] она играет ведущую роль в инвалидности из-за травмы, [76] и является основной причиной повреждения мозга у детей и молодых людей. [15] В Европе она является причиной большего количества лет инвалидности, чем любая другая причина. [10] Она также играет значительную роль в половине случаев смерти от травм. [23]
Результаты по частоте каждого уровня тяжести различаются в зависимости от определений и методов, используемых в исследованиях. Исследование Всемирной организации здравоохранения подсчитало, что от 70 до 90% травм головы, которые лечатся, являются легкими, [170] а исследование в США показало, что средние и тяжелые травмы составляют по 10% ЧМТ, а остальные легкие. [72]
Частота возникновения ЧМТ зависит от возраста, пола, региона и других факторов. [171] Результаты заболеваемости и распространенности в эпидемиологических исследованиях различаются в зависимости от таких факторов, как включенные степени тяжести, включены ли случаи смерти, ограничено ли исследование госпитализированными людьми и место проведения исследования. [15] Ежегодную заболеваемость легкой ЧМТ трудно определить, но она может составлять 100–600 человек на 100 000. [63]
В США летальность оценивается в 21% в течение 30 дней после черепно-мозговой травмы. [94] Исследование солдат, участвовавших в войне в Ираке, показало, что тяжелая черепно-мозговая травма приводит к смертности в 30–50%. [63] Количество смертей снизилось благодаря улучшению методов лечения и систем управления травмами в обществах, достаточно богатых, чтобы предоставлять современные неотложные и нейрохирургические услуги. [116] Доля тех, кто умирает после госпитализации с черепно-мозговой травмой, снизилась с почти половины в 1970-х годах до примерно четверти в начале 21-го века. [76] Это снижение смертности привело к сопутствующему увеличению числа людей, живущих с инвалидностью, вызванной черепно-мозговой травмой. [172]
Биологические, клинические и демографические факторы способствуют вероятности того, что травма будет фатальной. [168] Кроме того, исход во многом зависит от причины травмы головы. В США пациенты с черепно-мозговой травмой, связанной с падением, имеют 89% выживаемость, в то время как только 9% пациентов с черепно-мозговой травмой, связанной с огнестрельным оружием, выживают. [173] В США огнестрельное оружие является наиболее распространенной причиной фатальной черепно-мозговой травмы, за ним следуют автомобильные аварии и падения. [168] Из смертей от огнестрельного оружия 75% считаются самоубийствами. [168]
Частота черепно-мозговых травм растет во всем мире, в основном из-за увеличения использования автотранспортных средств в странах с низким и средним уровнем дохода. [10] В развивающихся странах использование автомобилей увеличивается быстрее, чем может быть введена инфраструктура безопасности. [63] Напротив, законы о безопасности транспортных средств снизили показатели черепно-мозговой травмы в странах с высоким уровнем дохода, [10] где с 1970-х годов наблюдается снижение количества черепно-мозговых травм, связанных с дорожным движением. [54] Ежегодно в Соединенных Штатах около двух миллионов человек получают черепно-мозговую травму, [21] около 675 000 травм поступают в отделения неотложной помощи, [174] и около 500 000 пациентов госпитализируются. [171] Ежегодная заболеваемость черепно-мозговой травмой оценивается в 180–250 на 100 000 человек в США, [171] 281 на 100 000 во Франции, 361 на 100 000 в Южной Африке, 322 на 100 000 в Австралии, [15] и 430 на 100 000 в Англии. [61] В Европейском союзе ежегодная совокупная заболеваемость госпитализацией и летальными исходами в связи с черепно-мозговой травмой оценивается в 235 на 100 000. [10]
Черепно-мозговая травма присутствует у 85% травмированных детей, как отдельно, так и в сочетании с другими травмами. [175] Наибольшее количество черепно-мозговых травм случается у людей в возрасте 15–24 лет. [13] [37] Поскольку черепно-мозговая травма чаще встречается у молодых людей, ее стоимость для общества высока из-за потери продуктивных лет из-за смерти и инвалидности. [10] Возрастные группы, наиболее подверженные риску черепно-мозговой травмы, — это дети в возрасте от пяти до девяти лет и взрослые старше 80 лет, [9] а самые высокие показатели смертности и госпитализации из-за черепно-мозговой травмы наблюдаются у людей старше 65 лет. [140] Частота черепно-мозговой травмы, связанной с падением, в странах первого мира растет по мере старения населения; таким образом, средний возраст людей с черепно-мозговыми травмами увеличился. [10]
Независимо от возраста, показатели черепно-мозговой травмы выше у мужчин. [37] У мужчин черепно-мозговая травма случается в два раза чаще, чем у женщин, и риск смертельной черепно-мозговой травмы у них в четыре раза выше, [9] и на мужчин приходится две трети детских и подростковых черепно-мозговых травм; [176] однако, если сравнивать тяжесть травмы, то женщины, по-видимому, переносят ее хуже, чем мужчины. [95]
Социально-экономический статус также, по-видимому, влияет на показатели черепно-мозговой травмы; люди с более низким уровнем образования и занятости, а также с более низким социально-экономическим статусом подвергаются большему риску. [15] Примерно половина заключенных в тюрьмах и следственных изоляторах в Соединенных Штатах имели черепно-мозговую травму. [177]

Травмы головы присутствуют в древних мифах, которые могут датироваться еще до письменной истории. [178] Черепа, найденные в могилах на полях сражений с отверстиями, просверленными по линиям переломов, предполагают, что трепанация могла использоваться для лечения черепно-мозговой травмы в древние времена. [179] Древние жители Месопотамии знали о травмах головы и некоторых их последствиях, включая судороги, паралич и потерю зрения, слуха или речи. [180] Папирус Эдвина Смита , написанный около 1650–1550 гг. до н. э., описывает различные травмы головы и симптомы и классифицирует их на основе их проявления и управляемости. [181] Древнегреческие врачи, включая Гиппократа, считали мозг центром мысли, вероятно, из-за их опыта наблюдения за последствиями травм головы. [182]
Хирурги Средневековья и эпохи Возрождения продолжали практику трепанации при травмах головы. [182] В Средние века врачи более подробно описали симптомы травм головы, и термин «сотрясение мозга» стал более распространенным. [183] Симптомы сотрясения мозга были впервые систематически описаны в XVI веке Беренгарио да Карпи . [182]
Впервые было высказано предположение в 18 веке, что причиной патологии после ЧМТ является внутричерепное давление, а не повреждение черепа. Эта гипотеза была подтверждена примерно в конце 19 века, и затем в качестве лечения было предложено вскрытие черепа для снижения давления. [179]
В 19 веке было отмечено, что черепно-мозговая травма связана с развитием психоза . [184] В то время возник спор о том, является ли постконтузионный синдром следствием нарушения мозговой ткани или психологических факторов. [183] Спор продолжается и сегодня.

Возможно, первым зарегистрированным случаем изменения личности после черепно-мозговой травмы является случай Финеаса Гейджа , который выжил после несчастного случая, когда большой железный прут пронзил его голову, разрушив одну или обе его лобные доли; с тех пор было зарегистрировано множество случаев изменения личности после черепно-мозговой травмы. [31] [33] [34] [43] [44] [48] [185] [186]
В 20 веке произошло развитие технологий, которые улучшили лечение и диагностику, таких как разработка инструментов визуализации, включая КТ и МРТ, а в 21 веке — диффузионно-тензорную визуализацию (DTI). Внедрение мониторинга внутричерепного давления в 1950-х годах считается началом «современной эры» черепно-мозговых травм. [116] [187] До 20 века уровень смертности от черепно-мозговой травмы был высоким, а реабилитация была редкостью; улучшения в уходе за больными во время Первой мировой войны снизили уровень смертности и сделали реабилитацию возможной. [178] Учреждения, предназначенные для реабилитации после черепно-мозговой травмы, вероятно, были впервые созданы во время Первой мировой войны. [178] Взрывчатые вещества, использовавшиеся во время Первой мировой войны, стали причиной множества травм от взрывов; большое количество полученных в результате черепно-мозговых травм позволило исследователям узнать о локализации функций мозга. [188] Травмы, связанные со взрывами, в настоящее время являются распространенной проблемой у ветеранов, вернувшихся из Ирака и Афганистана; Исследования показывают, что симптомы таких черепно-мозговых травм во многом такие же, как и у черепно-мозговых травм, связанных с физическим ударом по голове. [189]
В 1970-х годах возросла осведомленность о черепно-мозговой травме как о проблеме общественного здравоохранения, [190] и с тех пор был достигнут большой прогресс в исследовании черепно-мозговых травм, [116] например, открытие первичной и вторичной черепно-мозговой травмы . [179] В 1990-х годах были разработаны и распространены стандартизированные руководства по лечению черепно-мозговой травмы с протоколами по ряду вопросов, таких как лекарственные препараты и управление внутричерепным давлением. [116] Исследования с начала 1990-х годов улучшили выживаемость при черепно-мозговой травме; [179] это десятилетие было известно как « Десятилетие мозга » за достижения, достигнутые в исследовании мозга. [191]
Количественная ЭЭГ и ЭЭГ, которая не имеет специфических закономерностей при черепно-мозговой травме, используются в исследовательских целях для дифференциации легкой черепно-мозговой травмы и отсутствия черепно-мозговой травмы. [192]
По состоянию на 2008 год не одобрено ни одно лекарство, способное остановить прогрессирование первичной травмы во вторичную травму . [63] Разнообразие патологических событий открывает возможности для поиска методов лечения, которые препятствуют процессам повреждения. [10]
Необходимы дальнейшие исследования, чтобы определить, можно ли использовать вазоконстриктор индометацин (индометацин) для лечения повышенного давления в черепе после черепно-мозговой травмы. [193] Кроме того, такие препараты, как антагонисты рецепторов NMDA, для остановки нейрохимических каскадов , таких как эксайтотоксичность, показали многообещающие результаты в испытаниях на животных , но не дали результатов в клинических испытаниях. [116] Эти неудачи могли быть вызваны такими факторами, как недостатки в дизайне испытаний или недостаточность одного агента для предотвращения множества процессов повреждения, вовлеченных во вторичную травму. [116] Другие темы исследований включали исследования маннитола , [103] дексаметазона , [194] барбитуратов , [195] магния (нет убедительных доказательств), [196] и блокаторов кальциевых каналов . [197]
Хотя методы нейропротекции для уменьшения вторичного повреждения были предметом интереса после черепно-мозговой травмы, испытания по тестированию агентов, которые могли бы остановить эти клеточные механизмы, в основном терпели неудачу по состоянию на 2008 год. [10] Например, существовал интерес к охлаждению травмированного мозга ; однако обзор Кокрейна 2020 года не нашел достаточно доказательств, чтобы увидеть, было ли это полезно или нет. [198] Поддержание нормальной температуры в ближайший период после черепно-мозговой травмы оказалось полезным. [199] Один обзор показал, что более низкая, чем обычно, температура была полезна для взрослых, но не для детей. [200] В то время как два других обзора обнаружили, что это, по-видимому, бесполезно. [201] [199] В дополнение к традиционным методам визуализации, существует несколько устройств, которые помогают контролировать повреждение мозга и облегчают исследования. Микродиализ позволяет непрерывно брать пробы внеклеточной жидкости для анализа метаболитов, которые могут указывать на ишемию или метаболизм мозга, таких как глюкоза, глицерин и глутамат. [202] [203] Системы мониторинга кислорода в интрапаренхиматозной ткани мозга (Licox или Neurovent-PTO) регулярно используются в нейрореанимации в США. [204] Неинвазивная модель под названием CerOx находится в стадии разработки. [205]
Также планируется провести исследование для выяснения факторов, влияющих на исход черепно-мозговой травмы, и определения, в каких случаях лучше всего проводить КТ и хирургические процедуры. [206]
Гипербарическая оксигенотерапия (ГБО) была оценена как дополнительное лечение после черепно-мозговой травмы. Результаты систематического обзора Cochrane 2012 года не оправдывают рутинное использование гипербарической оксигенотерапии для лечения людей, восстанавливающихся после черепно-мозговой травмы. [207] В этом обзоре также сообщается, что на момент обзора было проведено лишь небольшое количество рандомизированных контролируемых испытаний, многие из которых имели методологические проблемы и плохую отчетность. [207] ГБО при черепно-мозговой травме является спорным, и требуются дополнительные доказательства, чтобы определить, играет ли она какую-либо роль. [208] [207]
Необходимы дальнейшие исследования для определения эффективности немедикаментозных подходов к лечению депрессии у детей/подростков и взрослых с черепно-мозговой травмой. [209]
По состоянию на 2010 год изучалось использование прогностического визуального измерения слежения для выявления легкой черепно-мозговой травмы. В тестах на визуальное слежение головной дисплей с возможностью слежения за глазами показывает объект, движущийся по регулярной схеме. Люди без черепно-мозговой травмы способны отслеживать движущийся объект с помощью плавных движений глаз и правильной траектории . Тест требует как внимания, так и рабочей памяти, которые являются сложными функциями для людей с легкой черепно-мозговой травмой. Изучаемый вопрос заключается в том, покажут ли результаты для людей с черепно-мозговой травмой ошибки визуального слежения взгляда относительно движущейся цели. [210]
Индекс реактивности давления используется для корреляции внутричерепного давления с артериальным кровяным давлением, чтобы предоставить информацию о состоянии церебральной перфузии, тем самым направляя лечение и предотвращая чрезмерно высокий или низкий приток крови к мозгу. [211] Однако такой метод мониторинга внутричерепного давления, равного или меньшего 20 мм рт. ст., не лучше, чем визуализация и клиническое обследование, которые контролируют неврологический статус мозга, в продлении выживаемости, сохранении психического или функционального состояния субъекта. [212]
В животных моделях черепно-мозговой травмы широко изучалась сенсорная обработка, чтобы показать, что возникают систематические дефекты, которые медленно, но, вероятно, восстанавливаются лишь частично. [213] Она особенно характеризуется начальным периодом снижения активности в верхних слоях коры. [214] [215] Этот период снижения активности также характеризуется специфическими временными эффектами в моделях корковой активности в этих верхних слоях в ответ на регулярные сенсорные стимулы. [216]
биомеханика черепно-мозговой травмы
Черепно-мозговая травма наиболее распространена среди молодых людей в возрасте от 15 до 24 лет и выше у мужчин, чем у женщин во всех возрастных группах.
Храбрые американцы, которые рисковали всем ради своей страны и получили черепно-мозговые травмы — характерные травмы войн в Ираке и Афганистане — заслуживают когнитивной реабилитационной терапии, которая поможет им обеспечить себе наилучшее будущее. Неприемлемо, что Соединенные Штаты воюют уже почти десятилетие, а плана лечения этих солдат до сих пор нет.
{{cite book}}: |journal=проигнорировано ( помощь )пациенты с легкими и умеренными травмами головы, которые испытывают когнитивные дефициты, легко путаются или отвлекаются и испытывают проблемы с концентрацией и вниманием. У них также возникают проблемы с более высоким уровнем, так называемыми исполнительными функциями, такими как планирование, организация, абстрактное мышление, решение проблем и вынесение суждений, что может затруднить возобновление деятельности, связанной с работой до травмы. Восстановление от когнитивных дефицитов происходит лучше всего в течение первых 6 месяцев после травмы и более постепенно после этого.
{{cite book}}: |periodical=проигнорировано ( помощь ){{cite book}}: CS1 maint: отсутствует местоположение издателя ( ссылка )Оригинальная версия этой статьи содержала текст со страниц NINDS, находящихся в открытом доступе, на TBI. Архивировано 18 декабря 2016 г. на Wayback Machine.