История медицины — это одновременно изучение медицины на протяжении всей истории, а также междисциплинарная область исследований, целью которой является изучение и понимание медицинской практики, как прошлой, так и настоящей, во всех человеческих обществах. [1]
История медицины — это изучение и документирование эволюции медицинских методов лечения, практики и знаний с течением времени. Историки медицины часто привлекаются к изучению других гуманитарных областей, включая экономику , здравоохранение , социологию и политику , чтобы лучше понять институты, практику, людей, профессии и социальные системы, которые сформировали медицину. В период, предшествующий периоду или в котором отсутствуют письменные источники по медицине, вместо этого информация черпается из археологических источников. [1] [2] Эта область отслеживает эволюцию подхода человеческого общества к здоровью, болезням и травмам, начиная от доисторических времен до наших дней, события, которые формируют эти подходы, и их влияние на население.
Ранние медицинские традиции включают традиции Вавилона , Китая , Египта и Индии .
Изобретение микроскопа было следствием улучшения понимания в эпоху Возрождения. До XIX века считалось, что юморизм (также известный как гуморализм) объясняет причины болезней, но постепенно он был заменен микробной теорией болезней , что привело к эффективному лечению и даже лечению многих инфекционных заболеваний. Военные врачи усовершенствовали методы лечения травм и хирургии. Меры общественного здравоохранения были разработаны особенно в 19 веке, поскольку быстрый рост городов требовал систематических санитарных мер. Центры передовых исследований открылись в начале 20 века, часто связанные с крупными больницами. Середина 20 века характеризовалась появлением новых биологических методов лечения, таких как антибиотики. Эти достижения, наряду с достижениями в области химии, генетики и рентгенографии , привели к появлению современной медицины . В 20 веке медицина стала высокопрофессиональной, и для женщин открылись новые карьеры в качестве медсестер (с 1870-х годов) и врачей (особенно после 1970 года).

Доисторическая медицина — это область исследований, направленная на понимание использования лекарственных растений, методов лечения, болезней и здоровья людей до появления письменных источников. [4] Несмотря на то, что доисторическая медицина называлась доисторической «медициной», доисторическая практика здравоохранения сильно отличалась от того, что мы понимаем под медициной в современную эпоху, и, точнее, относится к исследованиям и изучению ранних практик исцеления.
Этот период охватывает первое использование каменных орудий древними людьми c. 3,3 миллиона лет назад [5] до возникновения систем письменности и последующей письменной истории c. 5000 лет назад.
Поскольку когда-то человеческие популяции были разбросаны по всему миру, образуя изолированные сообщества и культуры, которые время от времени взаимодействовали, был разработан ряд археологических периодов , чтобы объяснить различные контексты технологий, социокультурного развития и распространения систем письма в ранних человеческих обществах. [6] [7] Доисторическая медицина в значительной степени зависит от места и людей, о которых идет речь, [8] создавая неравномерный период обучения, отражающий различные степени общественного развития.
Без письменных источников понимание доисторической медицины происходит косвенно, в результате интерпретации свидетельств, оставленных доисторическими людьми. Одна из отраслей включает медицинскую археологию ; дисциплина, которая использует ряд археологических методов: от наблюдения за болезнями в человеческих останках, окаменелостях растений до раскопок для выявления медицинских практик. [3] [9] Есть свидетельства практики исцеления у неандертальцев [10] и других ранних видов человека. Доисторические свидетельства участия человека в медицине включают открытие психоактивных растительных источников, таких как псилоцибиновые грибы в ок. 6000 г. до н.э. Сахара [11] до примитивной стоматологической помощи в ок. 10 900 г. до н. э. (13 000 г. до н . э. ) Рипаро Фредиан [12] (современная Италия ) [13] и ок. 7000 г. до н.э. Мехргарх (современный Пакистан ). [14] [15]
Антропология — еще одна академическая отрасль, которая способствует пониманию доисторической медицины, раскрывая социокультурные отношения, значение и интерпретацию доисторических свидетельств. [16] Совпадение медицины как основы исцеления тела и духовности в доисторические периоды подчеркивает множество целей, которые потенциально могли иметь лечебные практики и растения. [17] [18] [19] От проторелигий до развитых духовных систем, отношения людей и сверхъестественных существ, от богов до шаманов , играли важную роль в доисторической медицине. [20] [21]
Древняя история охватывает время между ок. 3000 г. до н.э. – ок. 500 г. н.э. , начиная с очевидного развития систем письма до конца классической эпохи и начала постклассического периода . Эта периодизация представляет историю так, как если бы она была везде одинаковой, однако важно отметить, что социокультурное и технологическое развитие может различаться как локально от поселения к поселению, так и глобально от одного общества к другому. [22]
Древняя медицина охватывает аналогичный период времени и представила ряд схожих теорий исцеления со всего мира, связывающих природу, религию и людей с идеями циркулирующих жидкостей и энергии. [23] Хотя выдающиеся ученые и тексты детализировали четко определенные медицинские идеи, их практическое применение было омрачено разрушением и потерей знаний, [24] плохой коммуникацией, локализованными реинтерпретациями и последующими непоследовательными применениями. [25]

Месопотамский регион, охватывающий большую часть современного Ирака , Кувейта , Сирии , Ирана и Турции , находился во власти ряда цивилизаций, включая Шумер , самую раннюю известную цивилизацию в регионе Плодородного полумесяца , [26] [27] наряду с аккадцами . (включая ассирийцев и вавилонян ). Пересекающиеся идеи того, что мы сейчас понимаем как медицину, науку, магию и религию, характеризовали раннюю месопотамскую практику исцеления как гибридную натуралистическую и сверхъестественную систему верований. [28] [29] [30]
Шумеры , разработавшие одну из самых ранних известных систем письменности в 3-м тысячелетии до нашей эры , создали многочисленные клинописные глиняные таблички , посвященные их цивилизации, включая подробные отчеты о рецептах лекарств, операциях и экзорцизме. Их проводили и проводили высококвалифицированные специалисты, в том числе бару (провидцы), ас[х]ипу (экзорцисты) и асу (врачи-жрецы). [31] Пример раннего лекарства, подобного рецепту, появился в шумерском языке во время Третьей династии Ура ( ок. 2112 г. до н.э. – ок. 2004 г. до н.э. ). [32]
После завоевания шумерской цивилизации Аккадской империей и возможного распада империи из-за ряда социальных и экологических факторов [33] вавилонская цивилизация начала доминировать в регионе. Примеры вавилонской медицины включают обширный вавилонский медицинский текст, « Диагностический справочник», написанный умману , или главным ученым, Эсагил-кин-апли из Борсиппы , [34] : 99 [35] в середине 11-го века до н.э. во время правление вавилонского царя Адад-апла-иддина (1069–1046 гг. до н.э.). [36]
В этом медицинском трактате большое внимание уделяется практике диагностики, прогноза, физического обследования и лечения. Текст содержит перечень медицинских симптомов и часто подробные эмпирические наблюдения, а также логические правила, используемые при сочетании наблюдаемых симптомов на теле пациента с его диагнозом и прогнозом. [34] : 97–98 Здесь были разработаны четко разработанные обоснования для понимания причин болезней и травм, подкрепленные согласованными в то время теориями элементов, которые мы теперь могли бы понимать как естественные причины, сверхъестественную магию и религиозные объяснения. [35]

Большинство известных и обнаруженных артефактов древних месопотамских цивилизаций относятся к неоассирийскому ( ок. 900–600 гг. до н. э . ) и нововавилонскому ( ок. 600–500 гг. до н. э .) периодам, как последним империям, управляемым местными месопотамскими правителями. [37] Эти открытия включают огромное количество медицинских глиняных табличек того периода, хотя повреждение глиняных документов создает большие пробелы в нашем понимании медицинской практики. [38]
Во всех цивилизациях Месопотамии существует широкий спектр медицинских инноваций, включая доказанную практику профилактики , принятие мер по предотвращению распространения болезней, [28] сообщения об инсультах , [ нужна ссылка ] и осведомленность о психических заболеваниях. [39]

Древний Египет , цивилизация, охватывающая реку Нил (на территории современного Египта , Судана и Южного Судана ), существовала с момента своего объединения в ок. 3150 г. до н.э. , до его краха в результате персидского завоевания в 525 г. до н.э. [40] и окончательного падения в результате завоевания Александра Великого в 332 г. до н.э.
На протяжении уникальных династий, золотых эпох и промежуточных периодов нестабильности древние египтяне развивали сложную, экспериментальную и коммуникативную медицинскую традицию, которая была обнаружена в сохранившихся документах, большинство из которых сделаны из папируса , таких как гинекологический папирус Кахуна , папирус Эдвина Смита , Папирус Эберса , Лондонский медицинский папирус , греческий магический папирус . [41]
Геродот описал египтян как «самых здоровых из всех людей после ливийцев» [42] из-за сухого климата и известной системы общественного здравоохранения , которой они обладали. По его словам, "медицинская практика у них настолько специализирована, что каждый врач является целителем одной болезни и не более". Хотя египетская медицина в значительной степени имела дело со сверхъестественным, [43] со временем она нашла практическое применение в области анатомии, общественного здравоохранения и клинической диагностики.
Медицинская информация в папирусе Эдвина Смита может датироваться уже 3000 годом до нашей эры. [44] Имхотепу из 3-й династии иногда приписывают то, что он был основателем древнеегипетской медицины и первым автором папируса Эдвина Смита , подробно описывающего методы лечения, недуги и анатомические наблюдения. Папирус Эдвина Смита считается копией нескольких более ранних работ и был написан ок. 1600 г. до н.э. Это древний учебник по хирургии, почти полностью лишенный магического мышления и в мельчайших подробностях описывающий обследование , диагностику, лечение и прогноз многочисленных недугов. [45]

Гинекологический папирус Кахуна [ 46] рассматривает жалобы женщин, в том числе проблемы с зачатием. Тридцать четыре случая с подробным описанием диагноза и [47] лечения сохранились, некоторые из них фрагментарно. [48] Это старейший из сохранившихся медицинских текстов, датируемый 1800 годом до нашей эры.
Известно, что медицинские учреждения, называемые Домами жизни, были созданы в Древнем Египте еще в 2200 году до нашей эры. [49]
Папирус Эберса — древнейший письменный текст, в котором упоминаются клизмы . Многие лекарства вводились с помощью клизм, и одним из многих медицинских специалистов был Ири, Пастырь Ануса. [50]
Самый ранний известный врач также приписывают древнему Египту : Хеси-Ра , «главный дантист и врач» царя Джосера в 27 веке до нашей эры. [51] Кроме того, самая ранняя известная женщина-врач, Песешет , практиковала в Древнем Египте во времена 4-й династии . Ее титул был «Леди-надзирательница женщин-врачей». [52]

Медицинская и лечебная практика ранних китайских династий во многом определялась практикой традиционной китайской медицины (ТКМ). Начиная с династии Чжоу , части этой системы разрабатывались и демонстрируются в ранних трудах о травах в «Классике перемен» ( И Цзин ) и «Классике поэзии» ( Ши Цзин ). [53] [54]
В Китае также развита большая часть традиционной медицины. Большая часть философии традиционной китайской медицины основана на эмпирических наблюдениях даосских врачей за болезнями и недомоганиями и отражает классическую китайскую веру в то, что индивидуальный человеческий опыт выражает причинные принципы, действующие в окружающей среде на всех уровнях. Эти причинные принципы, материальные, существенные или мистические, коррелируют как выражение естественного порядка Вселенной.
Основополагающим текстом китайской медицины является «Хуанди нэйцзин» (или « Внутренний канон Желтого императора »), написанный в период с V по III век до нашей эры. [55] Ближе к концу 2-го века нашей эры, во времена династии Хань, Чжан Чжунцзин написал «Трактат о повреждении холодом» , который содержит самую раннюю известную ссылку на Нейцзин Сувэнь . Практик династии Цзинь и сторонник иглоукалывания и прижигания Хуанфу Ми ( 215–282) также цитирует Желтого императора в своем «Цзяйи цзин» , ок. 265. Во времена династии Тан Сувэнь была расширена и переработана и в настоящее время является лучшим из сохранившихся представлений об основополагающих корнях традиционной китайской медицины . Традиционная китайская медицина , основанная на использовании фитотерапии, иглоукалывания, массажа и других форм терапии, практикуется в Китае уже тысячи лет.

Атхарваведа , священный текст индуизма , датируемый ранним железным веком , является одним из первых индийских текстов , посвященных медицине. Атхарваведа также содержит рецепты трав от различных недугов. Использование трав для лечения недугов позже станет важной частью Аюрведы .
Аюрведа, что означает «полное знание для долгой жизни», — еще одна медицинская система Индии. Два его самых известных текста принадлежат школам Чарака и Сушрута . Самые ранние основы Аюрведы были построены на синтезе традиционных травяных практик вместе с массовым добавлением теоретических концепций, новых нозологий и новых методов лечения, датируемых примерно 600 г. до н.э. и вышедших из сообществ мыслителей, в которые входили Будда и другие. [56]
Согласно сборнику Чараки , Чаракасамхите , здоровье и болезни не предопределены, и жизнь может быть продлена человеческими усилиями. Компендиум Сушруты , Сушрутасамхита, определяет цель медицины — вылечить болезни больных, защитить здоровых и продлить жизнь. Оба этих древних сборника включают подробную информацию об обследовании, диагностике, лечении и прогнозе многочисленных заболеваний. Сушрутасамхита известна описанием процедур различных форм хирургии , включая ринопластику , восстановление разорванных мочек ушей, литотомию промежности , хирургию катаракты и некоторые другие иссечения и другие хирургические процедуры. Наиболее примечательной была операция Сушруты, особенно ринопластика, за которую его называют отцом современной пластической хирургии. Сушрута также подробно описал более 125 хирургических инструментов. Также примечательна склонность Сушруты к научной классификации: его медицинский трактат состоит из 184 глав, в них перечислено 1120 состояний, включая травмы и болезни, связанные со старением и психические заболевания.
Классики аюрведы упоминают восемь отраслей медицины: каячикитса ( внутренняя медицина ), шалячикитса (хирургия, включая анатомию), шалакьячикитса (заболевания глаз, ушей, носа и горла), каумарабхритья (педиатрия с акушерством и гинекологией), бхутавидья (духовная и психиатрическая медицина). ), агада-тантра ( токсикология с лечением укусов и укусов), расаяна (наука омоложения) и ваджикарана ( афродизиак и плодовитость). Помимо их изучения, ученик Аюрведы должен был знать десять искусств, которые были необходимы при приготовлении и применении его лекарств: дистилляция, оперативные навыки, кулинария, садоводство, металлургия, производство сахара, фармация, анализ и разделение минералов, составление рецептур. металлов и получение щелочей . Преподавание различных предметов осуществлялось во время преподавания соответствующих клинических предметов. Например, преподавание анатомии было частью преподавания хирургии, эмбриология — частью обучения педиатрии и акушерства, а знания физиологии и патологии были переплетены в преподавании всех клинических дисциплин. Обычная продолжительность обучения студента, по-видимому, составляла семь лет. Но врачу пришлось продолжать учиться. [57]
Юмор
Теория юмора была заимствована из древних медицинских работ, доминировала в западной медицине до 19 века и приписывалась греческому философу и хирургу Галену из Пергама (129–216 гг. Н. Э. ). [58] В греческой медицине считается, что существует четыре жидкости, или телесные жидкости, которые связаны с болезнью: кровь, мокрота, желтая желчь и черная желчь. [59] Ранние учёные считали, что пища переваривается в кровь, мышцы и кости, в то время как жидкости, которые не были кровью, затем были сформированы из неперевариваемых материалов, которые остались. Предполагается, что избыток или недостаток любой из четырех жидкостей вызывает дисбаланс, который приводит к болезни; Вышеупомянутое утверждение было высказано источниками до Гиппократа . [59] Гиппократ ( ок. 400 г. до н.э. ) пришел к выводу, что четыре времени года и четыре возраста человека влияют на тело в зависимости от юмора. [58] Четыре возраста человека — это детство, юность, расцвет и старость. [59] Четыре юмора, связанные с четырьмя временами года, — это черная желчь — осень, желтая желчь — лето, слизь — зима и кровь — весна. [60]
В «О темпераменте» Гален связал то, что он называл темпераментом или личностными характеристиками, с естественной смесью юмора человека. Он также сказал, что лучшее место для проверки баланса темпераментов — ладонь. Человека, которого считают флегматиком, называют интровертом, уравновешенным, спокойным и миролюбивым. [59] У этого человека будет избыток мокроты, которая описывается как вязкое вещество или слизь. [61] Точно так же меланхолический темперамент связан с капризностью, тревогой, депрессией, интровертностью и пессимизмом. [59] Меланхолический темперамент вызван избытком черной желчи, которая имеет осадочный характер и темного цвета. [61] Экстравертный, разговорчивый, спокойный, беззаботный и общительный человек соответствует сангвиническому темпераменту, который связан со слишком большим количеством крови. [59] Наконец, холерический темперамент связан со слишком большим количеством желтой желчи, которая на самом деле красного цвета и имеет текстуру пены; это связано с агрессивностью, возбудимостью, импульсивностью, а также экстравертностью.
Существует множество способов лечения диспропорции юмора. Например, если у кого-то подозревалось, что у него слишком много крови, врач в качестве лечения проводил кровопускание. Точно так же, если человек, у которого было слишком много мокроты, почувствует себя лучше после отхаркивания, а человек, у которого слишком много желтой желчи, очистится. [61] Еще одним фактором, который следует учитывать при балансе жидкостей, является качество воздуха, в котором человек проживает, например, климат и высота над уровнем моря. Также важны качество еды и питья, баланс сна и бодрствования, физические упражнения и отдых, задержка и эвакуация. Такие настроения, как гнев, печаль, радость и любовь, могут повлиять на баланс. За это время важность баланса была продемонстрирована тем фактом, что женщины теряют кровь ежемесячно во время менструации и реже страдают подагрой, артритом и эпилепсией, чем мужчины. [61] Гален также предположил, что существует три факультета. Естественная способность влияет на рост и размножение и вырабатывается в печени. Животная или жизненная способность контролирует дыхание и эмоции, исходящие из сердца. В мозгу психические способности управляют чувствами и мышлением. [61] Структура функций организма также связана с юмором. Греческие врачи понимали, что пища готовится в желудке; именно здесь извлекаются питательные вещества. Самые лучшие, наиболее мощные и чистые питательные вещества из пищи сохраняются в крови, которая вырабатывается в печени и переносится по венам к органам. Кровь, усиленная пневмой, что означает ветер или дыхание, переносится по артериям. [59] Путь, по которому движется кровь, следующий: венозная кровь проходит через полую вену и перемещается в правый желудочек сердца; затем легочная артерия доставляет его в легкие. [61] Позже легочная вена смешивает воздух из легких с кровью, образуя артериальную кровь, которая имеет различные наблюдаемые характеристики. [59] После выхода из печени половина вырабатываемой желтой желчи попадает в кровь, а другая половина — в желчный пузырь. Точно так же половина вырабатываемой черной желчи смешивается с кровью, а другая половина используется селезенкой. [61]
Люди
Около 800 г. до н.э. Гомер в « Илиаде» дает описания лечения ран двумя сыновьями Асклепия , замечательными врачами Подалеирием и Махаоном и одним действующим врачом Патроклом . Поскольку Махаон ранен, а Подалейрий находится в бою, Эврипил просит Патрокла «вырезать наконечник стрелы, смыть темную кровь с моего бедра теплой водой и посыпать мою рану успокаивающими травами, обладающими силой исцелять». [62] Асклепий, как и Имхотеп , со временем стал ассоциироваться с богом исцеления.

Храмы, посвященные богу-целителю Асклепию , известному как Асклепия ( др.-греч . Ἀσκληπιεῖα , пойте. Ἀσκληπιεῖον , Асклепион ), функционировали как центры медицинских консультаций, прогнозов и исцеления. [63] В этих святилищах пациенты входили в похожее на сон состояние искусственного сна, известное как энкомезис ( ἐγκοίμησις ), мало чем отличающееся от анестезии, при которой они либо получали указания от божества во сне , либо излечивались хирургическим путем. [64] Асклепия предоставила тщательно контролируемые пространства, способствующие исцелению, и выполнила некоторые требования учреждений, созданных для исцеления. [63] В Асклепионе Эпидавра на трех больших мраморных досках, датированных 350 г. до н.э., хранятся имена, истории болезни, жалобы и методы лечения около 70 пациентов, которые пришли в храм с проблемой и оставили ее там. Некоторые из перечисленных хирургических методов лечения, такие как вскрытие абсцесса в брюшной полости или удаление травматического инородного материала, достаточно реалистичны, чтобы их можно было осуществить, но при условии, что пациент находится в состоянии энкомезиса, вызванного с помощью снотворных веществ, таких как опиум. . [64] Алкмеон Кротонский писал о медицине между 500 и 450 годами до нашей эры. Он утверждал, что каналы связывают органы чувств с мозгом, и возможно, что он открыл один тип каналов — зрительные нервы — путем вскрытия. [65]
Гиппократ Косский ( ок. 460 – ок. 370 до н. э. ) считается «отцом современной медицины». [66] Корпус Гиппократа представляет собой собрание из около семидесяти ранних медицинских работ Древней Греции, тесно связанных с Гиппократом и его учениками. Самым известным является то, что Гиппократы изобрели клятву Гиппократа для врачей. Современные врачи приносят присягу, которая включает аспекты, обнаруженные в ранних изданиях Клятвы Гиппократа.
Гиппократ и его последователи первыми описали многие болезни и состояния. Хотя юморизм (гуморализм) как медицинская система возник еще до греческой медицины V века, Гиппократ и его ученики систематизировали представление о том, что болезнь можно объяснить дисбалансом крови, мокроты, черной и желтой желчи. [67] Гиппократу приписывают первое описание биения пальцев, важного диагностического признака при хронических гнойных заболеваниях легких, раке легких и цианотических пороках сердца . По этой причине булавовидные пальцы иногда называют «пальцами Гиппократа». [68] Гиппократ был также первым врачом, описавшим лицо Гиппократа в «Прогнозе» . Шекспир, как известно, ссылается на это описание, когда описывает смерть Фальстафа во втором акте, сцена III. Генриха V. _ [69] Гиппократ начал классифицировать болезни как острые , хронические , эндемические и эпидемические и использовать такие термины, как «обострение, рецидив , разрешение, кризис, пароксизм , пик и выздоровление ». [70] [71]
Грек Гален (ок. 129–216 гг. н.э. ) был одним из величайших врачей древнего мира, поскольку его теории доминировали во всех медицинских исследованиях на протяжении почти 1500 лет. [72] Его теории и эксперименты заложили основу современной медицины, касающейся сердца и крови. Влияние и инновации Галена в медицине можно объяснить проводимыми им экспериментами, которые не были похожи ни на какие другие медицинские эксперименты его времени. Гален твердо верил, что медицинское вскрытие является одной из важнейших процедур для истинного понимания медицины. Он начал препарировать разных животных, анатомически похожих на человека, что позволило ему больше узнать о внутренних органах и экстраполировать хирургические исследования на человеческое тело. [72] Кроме того, он выполнил множество смелых операций, в том числе операций на мозге и глазах, которые больше не проводились в течение почти двух тысячелетий. Путем вскрытий и хирургических процедур Гален пришел к выводу, что кровь способна циркулировать по всему человеческому телу, а сердце больше всего похоже на человеческую душу. [72] [73] В Ars medica («Искусство медицины») он далее объясняет психические свойства с точки зрения определенных смесей органов тела. [74] [75] Хотя большая часть его работ была связана с физической анатомией, он также много работал в области гуморальной физиологии.
Медицинские работы Галена считались авторитетными вплоть до средневековья. Он оставил физиологическую модель человеческого тела, которая стала основой университетской программы анатомии средневековых врачей. Хотя он пытался экстраполировать вскрытия животных на модель человеческого тела, некоторые теории Галена были неверными. Это привело к тому, что его модель сильно пострадала от застоя и интеллектуального застоя. [76] Греческие и римские табу приводили к тому, что в древние времена вскрытие человеческого тела обычно запрещалось, но в средние века ситуация изменилась. [77] [78]
В 1523 году в Лондоне была опубликована работа Галена «О естественных способностях» . В 1530-х годах бельгийский анатом и врач Андреас Везалий запустил проект по переводу многих греческих текстов Галена на латынь. Самая известная работа Везалия, De humani corporis Fabrica, находилась под сильным влиянием письма и формы Галена.
Герофил и Эрасистрат

Два великих александрийца заложили основы научного изучения анатомии и физиологии — Герофил Халкидонский и Эрасистрат Кеосский . [80] Другие александрийские хирурги дали нам лигатуры (гемостаз), литотомию , операции по поводу грыж , офтальмохирургию , пластическую хирургию , методы вправления вывихов и переломов, трахеотомию , мандрагору в качестве обезболивающего средства . Часть того, что мы знаем о них, исходит от Цельса и Галена из Пергама. [81]
Герофил Халкидонский , известный александрийский врач, был одним из пионеров анатомии человека. Хотя его знания анатомического строения человеческого тела были обширны, он специализировался на аспектах нервной анатомии. [82] Таким образом, его эксперименты были сосредоточены на анатомическом составе кровеносной сосудистой системы и пульсациях, которые можно проанализировать в этой системе. [82] Кроме того, хирургические эксперименты, которые он проводил, сделали его очень известным в области медицины, поскольку он был одним из первых врачей, начавших исследование и препарирование человеческого тела. [83]
Запрещенная практика вскрытия человека была отменена во время его пребывания в схоластическом сообществе. Этот краткий момент в истории греческой медицины позволил ему продолжить изучение мозга, который, по его мнению, был ядром нервной системы. [83] Он также различал вены и артерии , отмечая, что последние пульсируют , а первые нет. Таким образом, работая в Александрийской медицинской школе , Герофил поместил в мозг интеллект, основанный на его хирургическом исследовании тела, и связал нервную систему с движением и ощущениями. Кроме того, он и его современник Эрасистрат Хиосский продолжали исследования роли вен и нервов . Проведя обширные исследования, два александрийца наметили ход вен и нервов по всему человеческому телу. Эрасистрат связывал повышенную сложность поверхности человеческого мозга по сравнению с другими животными с его превосходным интеллектом . Иногда он проводил эксперименты для продолжения своих исследований, однажды неоднократно взвешивая птицу в клетке и отмечая потерю ее веса между кормлениями. [84] Согласно физиологии Эрасистрата , воздух поступает в тело, затем втягивается легкими в сердце, где преобразуется в жизненный дух, а затем разносится артериями по всему телу. Часть этого жизненного духа достигает мозга , где преобразуется в животный дух, который затем распространяется по нервам. [84]
Римляне изобрели множество хирургических инструментов , в том числе первые инструменты, уникальные для женщин, [ 85] , а также хирургическое использование щипцов , скальпелей , прижиганий , ножниц с перекрестными лезвиями , хирургической иглы , звука и воронок . [86] [87] Римляне также проводили операцию по удалению катаракты . [88]
Врач римской армии Диоскорид ( ок. 40–90 гг. н.э.) был греческим ботаником и фармакологом. Он написал энциклопедию De Materia Medica , описывающую более 600 лекарственных трав, составляющую влиятельную фармакопею, которая широко использовалась в течение следующих 1500 лет. [89]
Ранние христиане Римской империи включили медицину в свою теологию, ритуальные практики и метафоры. [90]

Византийская медицина
Византийская медицина включает в себя обычную медицинскую практику Византийской империи примерно с 400 по 1453 год нашей эры. Византийская медицина отличалась тем, что основывалась на базе знаний, разработанной ее греко-римскими предшественниками. Сохраняя медицинскую практику древности, византийская медицина оказала влияние на исламскую медицину , а также способствовала возрождению западной медицины в эпоху Возрождения.
Византийские врачи часто объединяли и стандартизировали медицинские знания в учебники. Их записи, как правило, включали как диагностические пояснения, так и технические чертежи. «Медицинский сборник в семи книгах» , написанный ведущим врачом Павлом Эгинским , сохранился как особенно основательный источник медицинских знаний. Этот сборник, написанный в конце седьмого века , использовался в качестве стандартного учебника в течение следующих 800 лет.
Поздняя античность ознаменовала революцию в медицинской науке, и в исторических записях часто упоминаются гражданские больницы (хотя медицина на поле боя и медицинская сортировка во время войны были зарегистрированы задолго до Имперского Рима). Константинополь выделялся как центр медицины в средние века, чему способствовали его расположение на перекрестке дорог, богатство и накопленные знания.
Первый известный пример разделения сиамских близнецов произошел в Византийской империи в 10 веке . Следующий пример разделения сиамских близнецов будет зафиксирован много столетий спустя в Германии в 1689 году. [91] [92]
Соседи Византийской империи , Персидская империя Сасанидов , также внесли свой заметный вклад, главным образом, в создание Академии Гондешапура , которая была «самым важным медицинским центром древнего мира в VI и VII веках». [93] Кроме того, Сирил Элгуд , британский врач и историк медицины в Персии, отметил, что благодаря таким медицинским центрам, как Академия Гондешапура, «в очень большой степени заслуга всей больничной системы должна быть отдана Персии». ." [94]
Исламская медицина

Исламская цивилизация достигла первенства в медицинской науке, поскольку ее врачи внесли значительный вклад в область медицины, включая анатомию , офтальмологию , фармакологию , фармацию , физиологию и хирургию . Вклад исламской цивилизации в эти области медицины был постепенным процессом, который занял сотни лет. Во времена первой великой мусульманской династии, Омейядского халифата (661-750 гг. н. э.), эти области находились на очень ранних стадиях развития, и особого прогресса не было достигнуто. [95] Одной из причин ограниченного прогресса в медицине во время Халифата Омейядов была ориентация Халифата на расширение после смерти Пророка Мухаммеда (632 г. н.э.). [96] Акцент на экспансионизме перенаправил ресурсы из других областей, таких как медицина. Приоритет этих факторов привел к тому, что значительная часть населения поверила, что Бог предоставит лекарства от их болезней и недугов из-за внимания к духовности. [96]
В то время существовало также много других областей интересов, прежде чем интерес к области медицины возрос. Абд аль-Малик ибн Марван , пятый халиф Омейядов, развил государственное управление, принял арабский язык в качестве основного языка и сосредоточился на многих других областях. [97] Однако этот растущий интерес к исламской медицине значительно вырос, когда халифат Аббасидов (750-1258 гг. н.э.) сверг халифат Омейядов в 750 г. н.э. [98] Эта смена династии от халифата Омейядов к халифату Аббасидов послужила поворотным моментом в развитии науки и медицины. Большую роль в этом сыграло то, что при правлении Аббасидов большая часть греческого наследия была передана на арабский язык, который к тому времени был основным языком исламских стран. [96] Из-за этого многие исламские врачи находились под сильным влиянием работ греческих ученых Александрии и Египта и смогли в дальнейшем расширить эти тексты для получения новых медицинских знаний. [99] Этот период времени также известен как Золотой век ислама , когда был период развития и расцвета технологий, торговли и наук, включая медицину. Кроме того, в это время создание первой исламской больницы в 805 году нашей эры халифом Аббасидов Харуном ар-Рашидом в Багдаде было названо славным событием Золотого века. [95] Эта больница в Багдаде внесла огромный вклад в успех Багдада, а также предоставила возможности обучения исламским врачам. Во время Золотого века ислама было много известных исламских врачей, которые проложили путь к медицинским достижениям и пониманию. Мухаммад ибн Закария ар-Рази (965–1040 гг. н. э.), которого иногда называют отцом современной оптики, является автором монументальной Книги по оптике , а также был известен своей работой по дифференциации оспы от кори. [100] Однако это было бы невозможно без влияния многих различных регионов мира, которые влияли на арабов.

На арабов повлияли древние индийские, персидские, греческие, римские и византийские медицинские практики, которые помогли им развиваться дальше. [101] Гален и Гиппократ были выдающимися авторитетами. Перевод 129 сочинений Галена на арабский язык христианином-несторианцем Хунайном ибн Исхаком и его помощниками и, в частности, настойчивость Галена в отношении рационального систематического подхода к медицине задали образец исламской медицины , которая быстро распространилась по всей Арабской империи . [102] Среди самых известных врачей были персидские эрудиты Мухаммад ибн Закария ар-Рази и Авиценна , написавшие более 40 работ по здоровью, медицине и благополучию. Исламские учёные, следуя примеру Греции и Рима, поддерживали и продвигали искусство и науку медицины. [103] Персидского эрудита Авиценну также называли «отцом медицины». [104] Он написал «Канон медицины» , который стал стандартным медицинским текстом во многих средневековых европейских университетах , [105] считается одной из самых известных книг в истории медицины. [106] «Канон медицины» представляет собой обзор современных медицинских знаний средневекового исламского мира , на которые повлияли более ранние традиции, включая греко-римскую медицину (особенно Гален ), [107] персидскую медицину , китайскую медицину и индийскую медицину . Персидский врач ар-Рази [108] был одним из первых, кто поставил под сомнение греческую теорию юморизма , которая, тем не менее, оставалась влиятельной как в средневековой западной, так и в средневековой исламской медицине . [109] Некоторые тома работы ар-Рази « Аль-Мансури» , а именно «О хирургии» и «Общая книга по терапии», стали частью медицинской учебной программы в европейских университетах. [110] Кроме того, его называют врачом, [111] отцом педиатрии , [112] [113] и пионером офтальмологии . Например, он первым узнал реакцию зрачка глаза на свет. [113]
Помимо вклада в понимание человечеством анатомии человека, исламские учёные и учёные, в частности врачи, сыграли неоценимую роль в развитии современной больничной системы, создав основу, на которой более современные медицинские специалисты будут строить модели систем общественного здравоохранения в Европе. и в других местах. [114] Во времена империи Сефевидов (16–18 вв.) в Иране и империи Великих Моголов (16–19 вв.) в Индии мусульманские ученые радикально преобразовали институт больницы, создав среду, в которой быстро развивались медицинские знания. большую часть времени можно было провести среди студентов и преподавателей, представляющих самые разные культуры. [115] В то время существовало две основные школы в области ухода за пациентами. К ним относятся гуморальная физиология персов и аюрведическая практика. После того, как эти теории были переведены с санскрита на персидский и наоборот, в больницах появилась смесь культуры и методов. Это позволило создать ощущение совместной медицины. В этот период больницы становились все более распространенными, поскольку их обычно основывали богатые покровители. Многие функции, которые используются до сих пор, такие как упор на гигиену, персонал, полностью посвященный уходу за пациентами, и отделение отдельных пациентов друг от друга, были разработаны в исламских больницах задолго до того, как они вошли в практику в Европе. [116] В то время аспекты ухода за пациентами в больницах Европы еще не вступили в силу. Европейские больницы были местами религии, а не научными учреждениями. Как и в случае с большей частью научной работы, проделанной исламскими учеными, многие из этих новых разработок в медицинской практике были переданы европейским культурам спустя сотни лет после того, как они долгое время использовались во всем исламском мире. Хотя исламские ученые были ответственны за открытие большей части знаний, которые позволяют сегодня больничной системе функционировать безопасно, европейские ученые, опирающиеся на эту работу, по-прежнему исторически получают большую часть заслуг. [114]
До развития научной медицинской практики в исламских империях медицинская помощь в основном оказывалась религиозными деятелями, такими как священники. [114] Без глубокого понимания того, как действуют инфекционные заболевания и почему болезнь передается от человека к человеку, эти ранние попытки ухода за больными и ранеными часто приносили больше вреда, чем пользы. Напротив, с разработкой новых и более безопасных практик исламскими учеными и врачами в арабских больницах идеи, жизненно важные для эффективного ухода за пациентами, были разработаны, изучены и широко распространены. В больницах были разработаны новые «концепции и структуры», которые используются до сих пор: отдельные палаты для пациентов мужского и женского пола, аптеки, ведение медицинской документации, а также личная и институциональная санитария и гигиена. [114] Большая часть этих знаний была записана и передана через исламские медицинские тексты, многие из которых были перенесены в Европу и переведены для использования европейскими медицинскими работниками. Тасриф, написанный хирургом Абу аль-Касимом аль-Захрави, был переведен на латынь; он стал одним из самых важных медицинских текстов в европейских университетах в средние века и содержал полезную информацию о хирургических методах и распространении бактериальных инфекций. [114]
Больницы были типичным учреждением, входившим в состав большинства мусульманских городов, и хотя они часто были физически прикреплены к религиозным учреждениям, сами по себе они не были местами религиозной практики. [115] Скорее, они служили объектами, в которых могли процветать образование и научные инновации. Если у них и были места отправления культа, они были второстепенными по отношению к медицинской части больницы. Исламские больницы, наряду с обсерваториями, используемыми для астрономических наук, были одними из наиболее важных пунктов обмена для распространения научных знаний. Несомненно, больничная система, развитая в исламском мире, сыграла неоценимую роль в создании и развитии больниц, которые мы, как общество, знаем и от которых зависим сегодня.

После 400 г. н.э. изучение и практика медицины в Западной Римской империи пришли в глубокий упадок. Медицинские услуги предоставлялись, особенно бедным, в тысячах монастырских больниц, возникших по всей Европе, но помощь была элементарной и в основном паллиативной. [117] Большинство сочинений Галена и Гиппократа были потеряны для Запада, а резюме и компендии святого Исидора Севильского были основным каналом передачи греческих медицинских идей. [118] Каролингский Ренессанс принес более тесные контакты с Византией и большее понимание древней медицины, [119] но только с Возрождением XII века и новыми переводами, пришедшими из мусульманских и еврейских источников в Испании, и наводнением пятнадцатого века. ресурсов после падения Константинополя Запад полностью восстановил знакомство с классической античностью.
Греческие и римские табу означали, что в древние времена вскрытие обычно было запрещено, но в средние века все изменилось: преподаватели-медики и студенты в Болонье начали вскрывать человеческие тела, а Мондино де Луцци ( ок. 1275–1326 ) создал первое известное Учебник анатомии на основе вскрытия человека. [77] [78]
Уоллис определяет престижную иерархию, в которой на вершине стоят врачи с университетским образованием, за которыми следуют образованные хирурги; хирурги с профессиональной подготовкой; хирурги-парикмахеры; странствующие специалисты, такие как дантисты и окулисты; эмпирика; и акушерки. [120]
Первые медицинские школы были открыты в 9 веке, в первую очередь Schola Medica Salernitana в Салерно на юге Италии. Космополитическое влияние греческих, латинских, арабских и еврейских источников принесло ему международную репутацию города Гиппократа. Студенты из богатых семей приезжали на три года предварительного обучения и пять лет на медицинское обучение. Медицина, следуя законам Федерико II, который он основал в 1224 году университет и усовершенствовал Schola Salernitana, в период между 1200 и 1400 годами получила на Сицилии (так называемое сицилийское средневековье) особое развитие, настолько сильное, что создала настоящая школа еврейской медицины. [121]
В результате, после юридической экспертизы, еврейской сицилийской женщине Вирдимуре , жене другого врача Паскуале из Катании, был присвоен исторический рекорд до того, как женщина официально прошла обучение по медицинской профессии. [122]
В Болонском университете подготовка врачей началась в 1219 году. Итальянский город привлекал студентов со всей Европы. Таддео Альдеротти создал традицию медицинского образования, которая установила характерные черты итальянской научной медицины и была скопирована медицинскими школами в других странах. Туризан (ум. 1320) был его учеником. [123]
Университет Падуи был основан около 1220 года забастовками Болонского университета и начал преподавать медицину в 1222 году. Он играл ведущую роль в выявлении и лечении болезней и недугов, специализируясь на вскрытиях и внутренней работе организма. [124] Начиная с 1595 года, знаменитый анатомический театр Падуи привлекал художников и ученых, изучающих человеческое тело во время публичных вскрытий. Интенсивное изучение Галена привело к критике Галена, основанной на его собственных сочинениях, как, например, в первой книге Везалия De humani corporis Fabrica. Андреас Везалий занимал кафедру хирургии и анатомии ( explicator chirurgiae ) и в 1543 опубликовал свои анатомические открытия в De Humani Corporis Fabrica . Он изображал человеческое тело как взаимозависимую систему групп органов. Книга вызвала большой общественный интерес к вскрытиям и побудила многие другие европейские города открыть анатомические театры. [125]
К тринадцатому веку медицинская школа в Монпелье начала затмевать салернитскую школу. В XII веке в Италии, Франции и Англии были основаны университеты, в которых вскоре появились медицинские школы. Ведущими школами были Университет Монпелье во Франции, Университет Падуи и Университет Болоньи в Италии . Почти все знания были получены на лекциях и чтениях Гиппократа, Галена, Авиценны и Аристотеля. В последующие века значение университетов, основанных в позднем средневековье, постепенно возрастало, например, Карлов университет в Праге (основан в 1348 г.), Ягеллонский университет в Кракове (1364 г.), Венский университет (1365 г.), Гейдельбергский университет (1386 г.) и Университет Грайфсвальда (1456 г.).
В 1376 году на Сицилии исторически было дано в соответствии с законами Федерико II , что они предусматривали обследование с королевским поручением физиков, первое право на применение лекарств для женщины, Вирдимуры , еврейки из Катании. , чей документ хранится в Палермо в итальянском национальном архиве. [126]
Англия
После 1550 года в Англии было всего три небольших больницы. По оценкам Пеллинг и Вебстер, в период с 1580 по 1600 год в Лондоне из почти 200 000 человек насчитывалось около 500 практикующих врачей. Медсестры и акушерки не включены. Было около 50 врачей, 100 лицензированных хирургов, 100 аптекарей и еще 250 нелицензированных практикующих врачей. В последней категории около 25% составляли женщины. [127] По всей Англии – да и во всем мире – подавляющее большинство жителей города, поселка или деревни зависело от медицинской помощи местных любителей, не имеющих профессиональной подготовки, но с репутацией мудрых целителей, которые могли диагностировать проблемы и дать совет. больным людям, что делать — и, возможно, вправить сломанные кости, вырвать зуб, дать традиционные травы или отвары или совершить небольшое волшебство, чтобы вылечить то, что их беспокоило.
Эпоха Возрождения привлекла пристальное внимание к науке в христианской Европе. Возникли серьезные усилия по переводу арабских и греческих научных работ на латынь. Европейцы постепенно стали знатоками не только древних сочинений римлян и греков, но и современных трудов исламских ученых. В последующие века эпохи Возрождения произошло увеличение экспериментальных исследований, особенно в области вскрытия и осмотра тела, что расширило наши знания анатомии человека. [128]
_Venenbild.jpg/440px-William_Harvey_(1578-1657)_Venenbild.jpg)

В Болонском университете учебная программа была пересмотрена и усилена в 1560–1590 годах. [131] Представительным профессором был Юлий Цезарь Аранци (Аранций) (1530–1589). Он стал профессором анатомии и хирургии в Болонском университете в 1556 году, где впервые утвердил анатомию как основную отрасль медицины. Аранци сочетал анатомию с описанием патологических процессов, опираясь во многом на собственные исследования Галена и работы его современников-итальянцев. Аранци обнаружил «узлы Аранцио» в полулунных клапанах сердца и впервые описал верхнюю мышцу, поднимающую веко, и клювовидно-плечевую мышцу. Его книги (на латыни) охватывали хирургические методы лечения многих заболеваний, включая гидроцефалию , полип носа , зоб и опухоли до фимоза , асцит , геморрой , анальный абсцесс и свищи . [132]
Женщины
Католические женщины играли большую роль в здоровье и исцелении в средневековой и ранней современной Европе. [133] Жизнь монахини была престижной ролью; богатые семьи давали приданое своим дочерям, и они финансировали монастыри, а монахини обеспечивали бесплатный уход за бедными. [134]
Католическая элита предоставляла больничные услуги из-за своей теологии спасения, согласно которой добрые дела были путем на небеса. Протестантские реформаторы отвергли представление о том, что богатые люди могут обрести Божью благодать добрыми делами и тем самым избежать чистилища, предоставляя денежные пожертвования благотворительным учреждениям. Они также отвергли католическую идею о том, что бедные пациенты заслужили благодать и спасение своими страданиями. [135] Протестанты вообще закрыли все монастыри [136] и большую часть больниц, отправив женщин домой, чтобы они стали домохозяйками, часто против их воли. [137] С другой стороны, местные чиновники признали общественную ценность больниц, и некоторые из них продолжали существовать в протестантских землях, но без монахов или монахинь и под контролем местных органов власти. [138]
В Лондоне корона разрешила двум больницам продолжать благотворительную деятельность под нерелигиозным контролем городских властей. [139] Все монастыри были закрыты, но Харкнесс считает, что женщины — некоторые из них бывшие монахини — были частью новой системы, которая предоставляла основные медицинские услуги людям, не входящим в их семьи. Они работали в приходах и больницах, а также в частных семьях и оказывали уход, а также некоторые медицинские, фармацевтические и хирургические услуги. [140]
Тем временем в католических странах, таких как Франция, богатые семьи продолжали финансировать монастыри и монастыри и записывали своих дочерей в монахини, которые оказывали бедным бесплатные медицинские услуги. Уход был религиозной ролью медсестры, и наука была мало востребована. [141]
В 18 веке, во времена династии Цин, наблюдалось распространение популярных книг, а также более продвинутых энциклопедий по традиционной медицине. Миссионеры-иезуиты представили королевскому двору западную науку и медицину, хотя китайские врачи игнорировали их. [142]
Медицина Унани , основанная на «Каноне медицины» Авиценны ( ок. 1025 г.), развивалась в Индии на протяжении всего периода Средневековья и раннего Нового времени. Его использование продолжалось, особенно в мусульманских общинах, в периоды Индийского султаната и Великих Моголов . Медицина Унани в некоторых отношениях близка к Аюрведе и европейской медицине раннего Нового времени. Все они разделяют теорию присутствия элементов (у Унани, как и в Европе, ими считаются огонь, вода, земля и воздух) и жидкостей в человеческом теле. По мнению врачей Унани, эти элементы присутствуют в различных гуморальных жидкостях, и их баланс приводит к здоровью, а дисбаланс — к болезни. [143]
Санскритская медицинская литература периода раннего Нового времени включала новаторские произведения, такие как « Сборник Шарнгадхары» (санскр. Шарнгадхарасамхита , ок . 1350 г.) и особенно « Освещение Бхавы» ( «Бхавапракаша», Бхавамишра , ок. 1550 г.). Последняя работа также содержала обширный словарь Materia Medica и стала стандартным учебником, широко используемым практикующими аюрведой на севере Индии до наших дней (2024 г.). Медицинские инновации этого периода включали диагностику пульса, диагностику мочи, использование ртути и китайского корня для лечения сифилиса, а также все более широкое использование металлических ингредиентов в лекарствах. [144]
К 18 веку аюрведическая медицинская терапия все еще широко использовалась среди большей части населения. Мусульманские правители построили большие больницы в 1595 году в Хайдарабаде и в Дели в 1719 году, а также были написаны многочисленные комментарии к древним текстам. [145]
Европейская эпоха Просвещения
В эпоху Просвещения , 18-го века, наука пользовалась большим уважением, и врачи повысили свой социальный статус, став более научными. Сфера здравоохранения была переполнена парикмахерами-хирургами-самоучками, аптекарями, акушерками, торговцами наркотиками и шарлатанами.
По всей Европе медицинские школы полагались в первую очередь на лекции и чтения. Студент последнего курса имел бы ограниченный клинический опыт, если бы тащился за профессором по палатам. Лабораторные работы проводились редко, а вскрытие проводилось редко из-за юридических ограничений на трупы. Большинство школ были небольшими, и только Эдинбургская медицинская школа в Шотландии, в которой обучалось 11 000 выпускников, выпустила большое количество выпускников. [146] [147]
Испания и Испанская империя
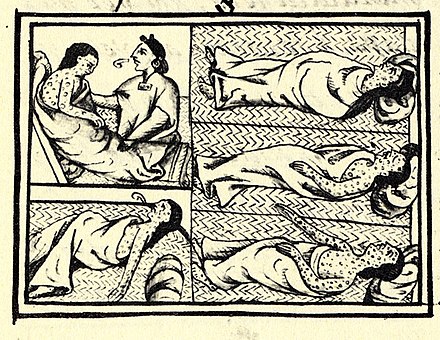
В Испанской империи столица вице-короля Мехико была местом медицинской подготовки врачей и создания больниц. Эпидемия заболевания косила коренное население, начиная с испанского завоевания империи ацтеков в начале XVI века , когда чернокожий помощник в вооруженных силах завоевателя Эрнана Кортеса , заболевший оспой , спровоцировал эпидемию целины среди коренных народов. Испанские союзники и враги. Император ацтеков Куитлауак умер от оспы. [148] [149] Болезнь была важным фактором испанского завоевания и в других местах. [150]

Медицинское образование, учрежденное в Королевском и Папском университете Мексики, в основном удовлетворяло потребности городской элиты. Мужчины и женщины курандеро , или практикующие миряне, лечили недуги народных сословий. Испанская корона начала регулировать медицинскую профессию всего через несколько лет после завоевания, создав в 1527 году Королевский трибунал протомедикато, совет по лицензированию медицинского персонала. После 1646 года лицензирование стало более систематическим: врачи, аптекари, хирурги и специалисты по кровопусканию требовали лицензию, прежде чем они смогут публично практиковать. [151] Коронное регулирование медицинской практики стало более общим в Испанской империи. [152]
Как элиты, так и народные классы призывали к божественному вмешательству в кризисы личного здоровья и в целом в обществе, такие как эпидемия 1737 года. Вмешательство Девы Гваделупской было изображено в сцене с мертвыми и умирающими индейцами, а элита стояла на коленях и молилась. за ее помощь. В конце восемнадцатого века корона начала проводить политику секуляризации на Пиренейском полуострове и в его заморской империи, чтобы контролировать болезни более систематически и научно. [153] [154] [155]
Испанские поиски медицинских специй
Растительные лекарства также стали популярными в 16, 17 и 18 веках. Испанские фармацевтические книги того времени содержат лечебные рецепты, состоящие из специй, трав и других растительных продуктов. Например, было зарегистрировано, что масло мускатного ореха лечит заболевания желудка, а масло кардамона, как полагали, облегчает кишечные заболевания. [156] Во время подъема мирового торгового рынка специи и травы, а также многие другие товары, произрастающие на разных территориях, начали появляться в разных местах по всему миру. Травы и специи были особенно популярны из-за их использования в кулинарии и медицине. В результате этой популярности и возросшего спроса на специи некоторые регионы Азии, такие как Китай и Индонезия, стали центрами выращивания и торговли специями. [157] Испанская империя также хотела получить выгоду от международной торговли пряностями, поэтому они обратились к своим американским колониям.
Испано-американские колонии стали территорией, где испанцы пытались открыть для себя новые специи и рецепты лекарств коренных американцев. Флорентийский кодекс , этнографическое исследование XVI века в Мезоамерике, проведенное испанским монахом-францисканцем Бернардино де Саагуном , является важным вкладом в историю медицины науа . [158] Испанцы действительно обнаружили много новых для них специй и трав, некоторые из которых, как сообщается, были похожи на азиатские специи. Испанский врач по имени Николас Монардес изучал многие американские специи, поступающие в Испанию. Он задокументировал многие новые американские специи и их лечебные свойства в своем обзоре «Historia Medicine de las cosas que se traen de nuestras Indias Occidentales» . Например, Монардес описывает «длинный перец» (Pimienta luenga), встречающийся на побережьях стран, которые сейчас известны как Панама и Колумбия, как перец, более ароматный, полезный и острый по сравнению с восточным черным перцем. [156] Интерес Испании к американским специям можно впервые увидеть в вводе в эксплуатацию Libellus de Medicinalibus Indorum Herbis , который представлял собой испано-американский кодекс, описывающий коренные американские специи и травы и описывающий способы их использования в натуральных ацтекских лекарствах. Кодекс был заказан в 1552 году Франсиско де Мендоса, сыном Антонио де Мендоса , который был первым вице-королем Новой Испании. [156] Франсиско де Мендоса был заинтересован в изучении свойств этих трав и специй, чтобы иметь возможность получать прибыль от торговли этими травами и лекарствами, которые можно было из них производить.
Франсиско де Мендоса заручился помощью Монардеса в изучении традиционной медицины коренных народов, живших на территории тогдашних испанских колоний. Монардес исследовал эти лекарства и проводил эксперименты, чтобы открыть возможности выращивания специй и создания лекарств в испанских колониях. Испанцы пересадили некоторые травы из Азии, но лишь несколько иностранных культур успешно выращивались в испанских колониях. Одной из примечательных культур, привезенных из Азии и успешно выращиваемых в испанских колониях, был имбирь, поскольку в конце 16 века он считался культурой номер один на Эспаньоле. [156] Испанская империя получала прибыль от выращивания трав и специй, но они также привнесли в Европу доколумбовые американские медицинские знания. Другие европейцы были вдохновлены действиями Испании и решили попытаться создать систему ботанической трансплантации в подконтрольных им колониях, однако эти последующие попытки не увенчались успехом. [157]
Соединенное Королевство и Британская империя

Лондонский диспансер открылся в 1696 году и стал первой клиникой в Британской империи, которая выдавала лекарства бедным больным людям. Нововведение внедрялось медленно, но в 1770-х годах были открыты новые аптеки. В колониях небольшие больницы открылись в Филадельфии в 1752 году, в Нью-Йорке в 1771 году и в Бостоне ( Массачусетская больница общего профиля ) в 1811 году. [159]

Больница Гая , первая крупная британская больница с современным фундаментом, открылась в 1721 году в Лондоне на средства бизнесмена Томаса Гая . Ему предшествовали больница Святого Варфоломея и больница Святого Фомы , оба средневековые. В 1821 году Уильям Хант завещал 200 000 фунтов стерлингов в 1829 году и профинансировал расширение еще на сто коек в больнице Гая. Сэмюэл Шарп (1709–1778), хирург больницы Гая с 1733 по 1757 год, имел международную известность; его «Трактат о хирургических операциях» (1-е изд., 1739 г.) был первым британским исследованием, посвященным исключительно оперативной технике. [160]
Английский врач Томас Персиваль (1740–1804) написал всеобъемлющую систему медицинского поведения « Медицинская этика»; или Кодекс институтов и предписаний, адаптированный к профессиональному поведению врачей и хирургов (1803 г.), который установил стандарт для многих учебников. [161]
В 1830-х годах в Италии Агостино Басси связал мускардиновую болезнь тутового шелкопряда с микроорганизмами. Тем временем в Германии Теодор Шванн возглавил исследование алкогольного брожения дрожжей , предположив, что за это ответственны живые микроорганизмы. Ведущие химики, такие как Юстус фон Либих , искавшие исключительно физико-химических объяснений, высмеивали это утверждение и утверждали, что Шванн регрессировал к витализму .
В 1847 году в Вене Игнац Земмельвайс (1818–1865) резко снизил уровень смертности рожениц (из-за родильной горячки ), потребовав от врачей мыть руки перед родами , однако его принципы были маргинализированы и подвергнуты нападкам со стороны коллег-профессионалов. [162] В то время большинство людей все еще считали, что инфекции вызываются неприятным запахом, называемым миазмами .


Французский ученый Луи Пастер подтвердил эксперименты Шванна по ферментации в 1857 году, а затем поддержал гипотезу о том, что дрожжи являются микроорганизмами. Более того, он предположил, что такой процесс может также объяснить инфекционные заболевания. В 1860 году отчет Пастера о бактериальной ферментации масляной кислоты побудил француза Казимира Давена идентифицировать аналогичный вид (который он назвал бактеридиями ) как возбудитель смертельной болезни сибирской язвы . Другие считали « бактеридии » простым побочным продуктом болезни. Однако британский хирург Джозеф Листер серьезно отнесся к этим открытиям и впоследствии в 1865 году ввел антисептику при лечении ран.
Немецкий врач Роберт Кох , приняв во внимание сообщение немецкого коллеги Фердинанда Кона о споровой стадии определенного вида бактерий, проследил жизненный цикл бактеридий Давена , идентифицировал споры, привил ими лабораторных животных и воспроизвел сибирскую язву — прорыв в экспериментальной области. Патология и микробная теория болезней . Группа Пастера добавила экологические исследования, подтверждающие роль спор в естественной среде, а Кох в 1878 году опубликовал знаковый трактат о бактериальной патологии ран. В 1881 году Кох сообщил об открытии « туберкулезной палочки », что закрепило теорию микробов и признание Коха.
После вспышки эпидемии холеры в Александрии (Египет) для обследования и оказания помощи больным отправились две медицинские миссии: одну послал Пастер, а другую возглавил Кох. [164] Группа Коха вернулась в 1883 году, успешно обнаружив возбудитель холеры . [164] Однако в Германии бактериологам Коха пришлось соперничать с Максом фон Петтенкофером , ведущим немецким сторонником миазматической теории . [165] Петтенкофер признал случайное участие бактерий, но утверждал, что необходимы другие факторы окружающей среды, чтобы сделать их патогенными, и выступал против очистки воды как неправильно направленного усилия среди более важных способов улучшения здоровья населения. [165] Массовая эпидемия холеры в Гамбурге в 1892 году опустошила положение Петтенкоффера и уступила общественное здравоохранение Германии «бактериологии Коха». [165]
Проиграв соперничество в Александрии в 1883 году, Пастер сменил направление исследований и представил свою третью вакцину — вакцину от бешенства — первую вакцину для людей после вакцины Дженнера от оспы . [164] Со всего мира поступали пожертвования на финансирование основания Института Пастера , первого в мире биомедицинского института, открывшегося в 1888 году. [164] Наряду с бактериологами Коха группа Пастера, которая предпочитала термин микробиология , привела медицину в новая эра «научной медицины» на основе бактериологии и теории микробов. [164] Заимствованные у Якоба Генле шаги Коха по подтверждению патогенности вида стали известны как « постулаты Коха ». Хотя предложенное им лечение туберкулеза туберкулином , по-видимому, потерпело неудачу, вскоре его стали использовать для проверки на инфекцию этим видом . В 1905 году Кох был удостоен Нобелевской премии по физиологии и медицине и по-прежнему известен как основатель медицинской микробиологии . [166]
Прорыв к профессионализации, основанной на знаниях передовой медицины, осуществила Флоренс Найтингейл в Англии. Она решила обеспечить более продвинутую подготовку, чем видела на континенте. В Кайзерсверте, где в 1836 году Теодор Флиднер основал первые немецкие школы медсестер , она сказала: «Уход за больными был нулевым, а гигиена ужасной». [167] ) Британские врачи-мужчины предпочитали старую систему, но Найтингейл победила, и ее Школа подготовки Соловьев открылась в 1860 году и стала образцом. Решение Найтингейла зависело от покровительства женщин из высшего сословия, и они оказались готовыми служить. В дело вмешалась королевская семья. В 1902 году жена британского короля взяла на себя управление сестринским отделением британской армии, стала его президентом и переименовала его в свое имя в Корпус медсестер Королевской армии королевы Александры ; когда она умерла, следующая королева стала президентом. Сегодня его главнокомандующим является Софи, графиня Уэссекская , невестка королевы Елизаветы II . В Соединенных Штатах женщины из высшего среднего класса, которые уже поддерживали больницы, продвигали медсестринское дело. Новая профессия оказалась очень привлекательной для женщин любого происхождения, и в конце 19 века открылись школы медсестер. Вскоре они стали частью крупных больниц [ нужны разъяснения ] и обеспечивали постоянный поток низкооплачиваемых работников-идеалистов. Международный Красный Крест начал свою деятельность во многих странах в конце 19 века, продвигая медсестринское дело как идеальную профессию для женщин среднего класса. [168]

Крупный прорыв в эпидемиологии произошел с появлением статистических карт и графиков. Они позволили провести тщательный анализ вопросов сезонности заболеваний, а карты позволили чиновникам общественного здравоохранения определить критические очаги распространения болезней. Джон Сноу в Лондоне разработал методы. В 1849 году он заметил, что симптомами холеры, унесшей за месяц уже около 500 жизней, были рвота и понос. Он пришел к выводу, что источником заражения должен быть проглатывание, а не вдыхание, как считалось ранее. Именно это понимание привело к удалению «Насоса на Брод-стрит», после чего количество смертей от холеры резко упало. Английская медсестра Флоренс Найтингейл впервые проанализировала большие объемы статистических данных с использованием графиков и таблиц о состоянии тысяч пациентов во время Крымской войны, чтобы оценить эффективность больничных услуг. Ее методы оказались убедительными и привели к реформам в военных и гражданских больницах, обычно при полной поддержке правительства. [169] [170] [171]
К концу 19-го и началу 20-го века английские статистики во главе с Фрэнсисом Гальтоном , Карлом Пирсоном и Рональдом Фишером разработали математические инструменты, такие как корреляции и проверки гипотез, которые сделали возможным гораздо более сложный анализ статистических данных. [172]
Во время гражданской войны в США Санитарная комиссия собрала огромные объемы статистических данных и открыла проблемы хранения информации для быстрого доступа и механического поиска закономерностей данных. Пионером был Джон Шоу Биллингс (1838–1913). Будучи старшим хирургом на войне, Биллингс построил Библиотеку Главного хирурга (ныне Национальная медицинская библиотека ), центральную часть современных медицинских информационных систем. [173] Биллингс придумал, как механически анализировать медицинские и демографические данные, превращая факты в цифры и записывая цифры на картонные карточки, которые можно было сортировать и подсчитывать с помощью машины. Приложения разработал его помощник Герман Холлерит ; Холлерит изобрел перфокарту и систему встречной сортировки, которые доминировали в обработке статистических данных до 1970-х годов. В 1911 году компания Холлерита стала International Business Machines (IBM). [174]

До девятнадцатого века забота о душевнобольных была в основном общественной и семейной обязанностью, а не медицинской. Подавляющее большинство психически больных лечились в домашних условиях, и только самые неуправляемые или обременительные люди могли быть помещены в специальные учреждения. [175] Эта ситуация радикально изменилась с конца восемнадцатого века, когда на фоне изменения культурных представлений о безумии появился вновь обретенный оптимизм в отношении излечимости безумия в условиях убежища. [176] Все чаще безумие воспринималось не как физиологическое состояние, а как психическое и моральное состояние, [177] на которое правильным ответом было убеждение, направленное на привитие внутреннего сдерживания, а не внешнего принуждения. [178] Эта новая терапевтическая чувствительность, называемая моральным лечением , была воплощена в квазимифологическом освобождении сумасшедших из больницы Бисетр в Париже французским врачом Филиппом Пинелем [179] и реализована в институциональных условиях с основанием в 1796 году. Йоркского ретрита , управляемого квакерами, в Англии. [47]

С начала девятнадцатого века, когда движение за реформу безумия, возглавляемое мирянами, приобрело влияние, [180] все больше правительств штатов на Западе расширяли свою власть и ответственность за психически больных. [181] Небольшие приюты, задуманные как инструменты для изменения сознания и поведения людей с нарушениями, [182] распространились в этих регионах. [183] К 1830-м годам моральное лечение вместе с самим приютом становилось все более медицинизированным [184] , и врачи приютов начали устанавливать четкую медицинскую идентичность с созданием в 1840-х годах ассоциаций для их членов во Франции, Германии, США. Королевства и Америки, а также основание медико-психологических журналов. [47] Медицинский оптимизм в отношении способности приютов излечивать безумие угас к концу девятнадцатого века, поскольку рост населения приютов намного опережал рост населения в целом. [a] [185] Процессы долгосрочной институциональной сегрегации, позволяющие психиатрической концептуализировать естественное течение психических заболеваний, поддержали точку зрения, согласно которой душевнобольные представляют собой отдельную популяцию, подверженную психическим патологиям, возникающим по конкретным медицинским причинам. [182] По мере роста влияния теории дегенерации с середины девятнадцатого века, [186] наследственность рассматривалась как центральный причинный элемент в хронических психических заболеваниях, [187] и, поскольку национальные системы убежища были переполнены, а безумие, по-видимому, переживало неумолимый рост, фокус психиатрической терапии сместился с заботы о лечении человека на поддержание расового и биологического здоровья населения страны. [188]
Эмиль Крепелин (1856–1926) ввел новые медицинские категории психических заболеваний , которые в конечном итоге вошли в употребление в психиатрии , несмотря на то, что их основой является поведение, а не патология или основная причина . Контузия у солдат на передовой, подвергшихся обстрелам тяжелой артиллерии, была впервые диагностирована врачами британской армии в 1915 году. К 1916 году аналогичные симптомы были отмечены и у солдат, не подвергшихся взрывным ударам, что привело к вопросу о том, было ли это расстройство физическим или психиатрическим. [189] В 1920-е годы сюрреалистическая оппозиция психиатрии выражалась в ряде сюрреалистических публикаций. В 1930-х годах было введено несколько спорных медицинских практик, включая стимуляцию судорог ( электрошоком , инсулином или другими лекарствами) или разрезание частей мозга ( лейкотомия или лоботомия ). Оба получили широкое распространение в психиатрии, но вызывали серьезные опасения и сильное сопротивление по причинам базовой морали, вредного воздействия или неправильного использования. [190]
В 1950-х годах в лабораториях были разработаны новые психиатрические препараты , в частности антипсихотик хлорпромазин , и постепенно они стали широко использоваться. Хотя в некотором смысле это часто воспринималось как достижение, существовало некоторое противодействие из-за серьезных побочных эффектов, таких как поздняя дискинезия . Пациенты часто выступали против психиатрии и отказывались или прекращали прием препаратов, когда они не находились под психиатрическим контролем. Также росло сопротивление использованию психиатрических больниц и попытки вернуть людей обратно в сообщество на основе совместного группового подхода под руководством пользователей («терапевтические сообщества»), не контролируемого психиатрией. Кампании против мастурбации проводились в викторианскую эпоху и в других местах. Лоботомия использовалась до 1970-х годов для лечения шизофрении . Это осуждалось антипсихиатрическим движением в 1960-х годах и позже.
До 1970-х годов женщинам было очень трудно стать врачом в любой области. Элизабет Блэквелл стала первой женщиной, официально изучавшей и практикующей медицину в Соединенных Штатах . Она была лидером женского медицинского образования. В то время как Блэквелл рассматривала медицину как средство социальных и моральных реформ, ее ученица Мэри Патнэм Якоби (1842–1906) сосредоточилась на лечении болезней. На более глубоком уровне разногласий Блэквелл считал, что женщины добьются успеха в медицине благодаря своим гуманным женским ценностям, но Якоби считал, что женщины должны участвовать наравне с мужчинами во всех медицинских специальностях, используя одинаковые методы, ценности и идеи. [191] В Советском Союзе, хотя большинство врачей были женщинами, им платили меньше, чем главным образом мужчинам-фабричным рабочим. [192]
Китай
Наконец, в 19 веке западная медицина была внедрена на местном уровне христианскими медицинскими миссионерами из Лондонского миссионерского общества (Великобритания), Методистской церкви (Великобритания) и Пресвитерианской церкви (США) . Бенджамин Хобсон (1816–1873) в 1839 году основал весьма успешную клинику Вай Ай в Гуанчжоу, Китай. [193] Гонконгский медицинский колледж для китайцев был основан в 1887 году Лондонским миссионерским обществом , первым выпускником которого (в 1892 году) стал Сунь Ятсен , который позже возглавил китайскую революцию (1911) . Гонконгский медицинский колледж для китайцев был предшественником медицинского факультета Гонконгского университета , который открылся в 1911 году.
Из-за социального обычая, согласно которому мужчины и женщины не должны находиться рядом друг с другом, женщины Китая не хотели лечиться у врачей-мужчин. Миссионеры прислали женщин-врачей, таких как доктор Мэри Ханна Фултон (1854–1927). При поддержке Совета иностранных миссий Пресвитерианской церкви (США) она в 1902 году основала первый медицинский колледж для женщин в Китае - Женский медицинский колледж Хакетта в Гуанчжоу. [194]
Япония
.jpg/440px-Doctor_(Kusakabe_Kimbei).jpg)
Европейские идеи современной медицины широко распространялись по всему миру благодаря медицинским миссионерам и распространению учебников. Японская элита с энтузиазмом восприняла западную медицину после Реставрации Мэйдзи 1860-х годов. Однако они были подготовлены знанием голландской и немецкой медицины, поскольку имели некоторый контакт с Европой через голландцев. Большое влияние оказало издание 1765 года новаторской работы Хендрика ван Девентера Nieuw Ligt («Новый свет») по японскому акушерству, особенно публикация Катакуры Какурё в 1799 году книги Санка Хацумо («Просвещение акушерства»). [195] [196] Группа японских врачей начала взаимодействовать с голландскими врачами, которые ввели вакцинацию от оспы. К 1820 году японские врачи-ранпо не только переводили голландские медицинские тексты, но и интегрировали полученные знания с клиническими диагнозами. Эти люди стали лидерами модернизации медицины в своей стране. Они порвали с японскими традициями закрытых медицинских братств и приняли европейский подход открытого сообщества сотрудничества, основанного на новейших научных методах. [197]
Китасато Сибасабуро (1853–1931) изучал бактериологию в Германии под руководством Роберта Коха . В 1891 году он основал в Токио Институт инфекционных болезней, который познакомил Японию с изучением бактериологии. Он и французский исследователь Александр Йерсен отправились в Гонконг в 1894 году, где; Китасато подтвердил открытие Йерсина о том, что возбудителем чумы является бактерия Yersinia pestis . В 1897 году он выделил и описал организм, вызывающий дизентерию. Он стал первым деканом медицины в Университете Кейо и первым президентом Японской медицинской ассоциации. [198] [199]
Японские врачи сразу же признали ценность рентгеновских лучей. Они смогли приобрести оборудование на месте у компании Shimadzu, которая разрабатывала, производила, продавала и распространяла рентгеновские аппараты после 1900 года. [200] Япония не только переняла немецкие методы общественного здравоохранения на своих островах, но и внедрила их в Японии. свои колонии, особенно Корею и Тайвань, а после 1931 года — Маньчжурию. [201] Крупные инвестиции в санитарию привели к резкому увеличению продолжительности жизни. [202]
Медицинская практика изменилась перед лицом быстрого прогресса науки, а также новых подходов врачей. Больничные врачи начали гораздо более систематический анализ симптомов пациентов при постановке диагноза. [203] Среди наиболее мощных новых методов были анестезия и развитие как антисептических, так и асептических операционных залов. [204] Для некоторых эндемичных инфекционных заболеваний были разработаны эффективные лекарства. Однако снижение числа наиболее смертельных заболеваний было обусловлено скорее улучшением общественного здравоохранения и питания, чем достижениями медицины. [ нужна цитата ]
В 19 веке и позже в медицине произошла революция благодаря достижениям в области химии, лабораторных методов и оборудования. Старые представления об эпидемиологии инфекционных болезней постепенно были заменены достижениями бактериологии и вирусологии . [130]
В конце 19 века Русская Православная Церковь спонсировала семь орденов сестер-медсестер. Они управляли больницами, клиниками, богадельнями, аптеками и приютами, а также школами по подготовке медсестер. В советскую эпоху (1917–1991 гг.), когда аристократических спонсоров больше не было, медсестринское дело стало малопрестижной профессией, базирующейся в плохо обслуживаемых больницах. [205]
Париж (Франция) и Вена были двумя ведущими медицинскими центрами континента в эпоху 1750–1914 гг.
В 1770–1850-х годах Париж стал мировым центром медицинских исследований и преподавания. «Парижская школа» подчеркивала, что обучение и исследования должны базироваться в крупных больницах, и способствовала профессионализации медицинской профессии и акценту на санитарии и общественном здравоохранении. Крупным реформатором был Жан-Антуан Шапталь (1756–1832), врач, министр внутренних дел. Он создал Парижскую больницу, советы здравоохранения и другие органы. [206]
Луи Пастер (1822–1895) был одним из важнейших основоположников медицинской микробиологии . Его помнят за выдающиеся открытия в области причин и профилактики заболеваний. Его открытия снизили смертность от послеродовой горячки , и он создал первые вакцины от бешенства и сибирской язвы . Его эксперименты подтвердили микробную теорию болезней . Он был наиболее известен широкой публике благодаря изобретению метода обработки молока и вина, чтобы предотвратить возникновение болезней, - процесс, который стал называться пастеризацией . Он считается одним из трёх главных основоположников микробиологии вместе с Фердинандом Коном и Робертом Кохом . Он работал в основном в Париже и в 1887 году основал там Институт Пастера , чтобы увековечить свою приверженность фундаментальным исследованиям и их практическому применению. Как только был создан свой институт, Пастер объединил учёных разных специальностей. Первыми пятью отделами руководили Эмиль Дюкло (общие микробиологические исследования) и Шарль Чемберлан (микробиологические исследования, прикладные к гигиене ), а также биолог Илья Ильич Мечников (морфологические исследования микробов) и два врача Жак-Жозеф Граншер ( бешенство ) . и Эмиль Ру (технические исследования микробов). Через год после открытия Института Пастера Ру основал первый в мире курс микробиологии, который тогда назывался Cours de Microbie Technique (Курс методов исследования микробов). Он стал образцом для многочисленных исследовательских центров по всему миру под названием «Институты Пастера». [207] [208]
Первую венскую медицинскую школу (1750–1800 гг.) возглавлял голландец Герард ван Свитен (1700–1772), который стремился поставить медицину на новые научные основы, продвигая непредвзятое клиническое наблюдение, ботанические и химические исследования и вводя простые, но мощные методы. Средства. Когда в 1784 году открылась Венская больница общего профиля , она сразу же стала крупнейшей больницей в мире, а врачи приобрели учреждение, которое постепенно превратилось в важнейший исследовательский центр. [209] Прогресс закончился с наполеоновскими войнами и закрытием правительством в 1819 году всех либеральных журналов и школ; это вызвало общий возврат к традиционализму и эклектизму в медицине. [210]
Вена была столицей разнообразной империи и привлекала в свои медицинские учреждения мирового класса не только немцев, но и чехов, венгров, евреев, поляков и других. После 1820 года Вторая Венская медицинская школа возникла благодаря вкладу таких врачей, как Карл Фрейхерр фон Рокитанский , Йозеф Шкода , Фердинанд Риттер фон Хебра и Игнац Филипп Земмельвайс . Расширялась фундаментальная медицинская наука и развивалась специализация. Кроме того, в Вене были основаны первые в мире дерматологические , глазные и отоларингологические клиники . Учебник офтальмолога Георга Йозефа Бира (1763–1821) Лера фон ден Аугенкранкхайтена сочетал в себе практические исследования и философские размышления и на десятилетия стал стандартным справочным изданием. [211]
После 1871 года Берлин, столица новой Германской империи, стал ведущим центром медицинских исследований. Роберт Кох (1843–1910) был представительным лидером. Он прославился выделением Bacillus anthracis (1877), туберкулезной палочки (1882) и холерного вибриона (1883), а также разработкой постулатов Коха . В 1905 году он был удостоен Нобелевской премии по физиологии и медицине за открытия по туберкулезу. Кох – один из основоположников микробиологии , вдохновивший таких крупных деятелей, как Пауль Эрлих и Герхард Домагк . [208]
американская гражданская война

Во время Гражданской войны в США (1861–1865 гг.), Как это было типично для XIX века, больше солдат умерло от болезней, чем в бою, и еще большее число солдат было временно выведено из строя из-за ран, болезней и несчастных случаев. [212] [213] Условия в Конфедерации были плохими , где не хватало врачей и медикаментов. [214] Война оказала огромное долгосрочное влияние на медицину в США, от хирургической техники до больниц, медсестер и исследовательских центров. Развитие оружия, особенно появление Springfield Model 1861 , выпускавшегося серийно и гораздо более точного, чем мушкеты, привело к тому, что генералы недооценили риски ружейного огня на большие дистанции; Риски, примером которых является смерть Джона Седжвика и катастрофическое обвинение Пикетта . Винтовки могли раздробить кость, вызвав ампутацию, а большая дальность стрельбы означала, что жертв иногда не удалось быстро обнаружить. Эвакуация раненых во Второй битве при Булл-Ране заняла неделю. [215] Как и в предыдущих войнах, необработанные жертвы иногда неожиданно выживали благодаря тому, что личинки обрабатывали рану - наблюдение, которое привело к хирургическому использованию личинок - все еще полезному методу в отсутствие эффективных антибиотиков.
Гигиена в учебных и полевых лагерях была плохой, особенно в начале войны, когда людей, редко бывавших далеко от дома, собирали на тренировки вместе с тысячами незнакомцев. Сначала возникли эпидемии детских болезней — ветряной оспы, эпидемического паротита, коклюша и особенно кори. Операции на юге означали появление опасных и новых заболеваний, которые принесли диарею, дизентерию, брюшной тиф и малярию. Антибиотиков не было, поэтому хирурги прописали кофе, виски и хинин. Суровая погода, плохая вода, неадекватное жилье на зимних квартирах, плохая охрана лагерей и грязные лагерные больницы сделали свое дело. [216]
Это был обычный сценарий войн с незапамятных времен, а условия, в которых оказалась армия Конфедерации, были еще хуже. Союз ответил строительством армейских госпиталей в каждом штате. Что отличало Союз, так это появление квалифицированных, хорошо финансируемых медицинских организаторов, которые принимали активные меры, особенно в значительно расширенном Медицинском департаменте армии США [217] и Санитарной комиссии США , новом частном агентстве. [218] Многие другие новые агентства также занимались медицинскими и моральными потребностями солдат, в том числе Христианская комиссия США, а также более мелкие частные агентства. [219]
Армия США усвоила много уроков и в августе 1886 года создала Госпитальный корпус.
Больница Джонса Хопкинса , основанная в 1889 году, положила начало нескольким современным медицинским практикам, включая ординатуру и туры .
Система групп крови АВО была открыта в 1901 году Карлом Ландштейнером в Венском университете . Ландштейнер экспериментировал со своими сотрудниками, смешивая различные компоненты крови, и обнаружил, что у некоторых людей кровь агглютинировалась (слипалась) с другой кровью, а у некоторых нет. Это привело его к определению трех групп крови, ABC, которые позже были переименованы в ABO. [223] Менее часто встречающаяся группа крови AB была открыта позже, в 1902 году, Альфредом фон Декастелло и Адриано Стурли. [224] В 1937 году Ландштейнер и Александр С. Винер открыли резус-фактор (неправильно названный из-за раннего предположения, что эта группа крови аналогична группе крови, обнаруженной у макак-резус ), антигены которого в дальнейшем определяют реакцию крови между людьми. [224] Это было продемонстрировано в тематическом исследовании 1939 года, проведенном Филлипом Левином и Руфусом Стетсоном, где недавно родившая мать отреагировала на кровь своего партнера, подчеркнув резус-фактор. [225]
Канадский врач Норман Бетьюн , доктор медицинских наук, разработал мобильную службу переливания крови для операций на передовой во время гражданской войны в Испании (1936–1939), но по иронии судьбы сам он умер от сепсиса . [226]
В 1958 году Арне Ларссон из Швеции стал первым пациентом, у которого был установлен искусственный кардиостимулятор . Он умер в 2001 году в возрасте 86 лет, пережив своего изобретателя, хирурга и 26 кардиостимуляторов.
Лечение рака было развито с помощью лучевой терапии , химиотерапии и хирургической онкологии .
Рентгеновская визуализация была первым видом медицинской визуализации , а позже стали доступны ультразвуковая визуализация , компьютерная томография , магнитно-резонансная томография и другие методы визуализации.

Протезирование улучшилось благодаря легким материалам, а также нейронным протезам , появившимся в конце 20 века.
Пероральная регидратационная терапия широко используется с 1970-х годов для лечения холеры и других инфекций, вызывающих диарею.
Поскольку инфекционные заболевания стали менее смертоносными, а наиболее распространенными причинами смерти в развитых странах теперь являются опухоли и сердечно-сосудистые заболевания , этим состояниям уделяется повышенное внимание в медицинских исследованиях.
Начиная со Второй мировой войны, ДДТ использовался в качестве инсектицида для борьбы с насекомыми -переносчиками малярии , которая была эндемична в большинстве тропических регионов мира. [227] [228] [229] Первой целью была защита солдат, но она получила широкое распространение в качестве устройства общественного здравоохранения. В Либерии, например, во время войны Соединенные Штаты проводили крупные военные операции, и Служба общественного здравоохранения США начала использовать ДДТ для опрыскивания помещений (IRS) и в качестве ларвицида с целью борьбы с малярией в Монровии, либерийской зоне. капитал. В начале 1950-х годов проект распространился на близлежащие деревни. В 1953 году Всемирная организация здравоохранения (ВОЗ) запустила программу борьбы с малярией в некоторых частях Либерии в качестве пилотного проекта по определению возможности искоренения малярии в тропической Африке. Однако эти проекты столкнулись с рядом трудностей, которые предвещали общий спад усилий по искоренению малярии в тропической Африке к середине 1960-х годов. [230]
Пандемия гриппа 1918 года была глобальной пандемией начала 20-го века, которая произошла между 1918 и 1920 годами. Иногда ее называли испанским гриппом из-за распространенного в то время мнения, что грипп возник в Испании. Эта пандемия привела к гибели около 50 миллионов человек во всем мире. . [231] Распространение в конце Первой мировой войны . [232]
Меры общественного здравоохранения стали особенно важными во время пандемии гриппа 1918 года , в результате которой погибло не менее 50 миллионов человек по всему миру. [233] Это стало важным примером в эпидемиологии . [234] Бристоу показывает, что медики в США отреагировали на пандемию гендерно. Врачи-мужчины не могли вылечить пациентов, и они чувствовали себя неудачниками. Женщины-медсестры также видели, как умирали их пациенты, но они гордились своими успехами в выполнении своей профессиональной роли по уходу, служению, утешению и облегчению последних часов своих пациентов, а также помощи семьям пациентов.
Доказательная медицина – это современная концепция, впервые появившаяся в литературе до 1990-х годов.
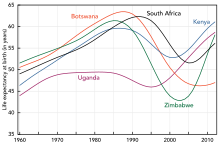
Сексуальная революция включала в себя исследования, нарушающие табу в области человеческой сексуальности , такие как отчеты Кинси 1948 и 1953 годов , изобретение гормональной контрацепции и нормализацию абортов и гомосексуализма во многих странах. Планирование семьи способствовало демографическому переходу в большинстве стран мира. В условиях угрожающих инфекций, передающихся половым путем , и не в последнюю очередь ВИЧ , использование барьерной контрацепции стало обязательным. Борьба с ВИЧ позволила улучшить антиретровирусное лечение.
Табакокурение как причина рака легких было впервые исследовано в 1920-х годах, но не получило широкой поддержки в публикациях до 1950-х годов.
Кардиохирургия произвела революцию в 1948 году, когда впервые с 1925 года была внедрена операция на открытом сердце. В 1954 году Джозеф Мюррей , Дж. Хартвелл Харрисон и другие осуществили первую трансплантацию почки . Трансплантации других органов, таких как сердце, печень и поджелудочная железа, также были внедрены в конце 20 века. Первая частичная трансплантация лица была проведена в 2005 году, а первая полная — в 2010 году. К концу 20-го века микротехнологии были использованы для создания крошечных роботизированных устройств, помогающих в микрохирургии , с использованием микровидео и оптоволоконных камер для просмотра внутренних органов. тканей во время операции с использованием минимально инвазивных методов. [235] Лапароскопическая хирургия получила широкое распространение в 1990-х годах. Затем последовала операция на естественных отверстиях.
В XIX веке в крупномасштабных войнах участвовали медики и мобильные госпитальные подразделения, которые разработали передовые методы лечения массивных ранений и борьбы с инфекциями, свирепствующими в условиях боевых действий. Во время Мексиканской революции (1910–1920) генерал Панчо Вилья организовал госпитальные поезда для раненых солдат. Товарные вагоны с пометкой Servicio Sanitario («санитарная служба») были переоборудованы в хирургические операционные и помещения для восстановления сил, в них работало до 40 врачей из Мексики и США. Тяжелораненых солдат доставили обратно в базовые госпитали. [236]

Тысячи солдат со шрамами потребовали усовершенствования протезов конечностей и расширения методов пластической и реконструктивной хирургии . Эти методы были объединены для расширения косметической хирургии и других форм плановой хирургии .
С 1917 по 1932 год Американский Красный Крест переехал в Европу с рядом долгосрочных проектов по охране здоровья детей. Он строил и управлял больницами и клиниками, а также организовывал кампании по борьбе с туберкулезом и тифом. Высокоприоритетными были программы детского здоровья, такие как клиники, лучшие детские шоу, игровые площадки, лагеря на свежем воздухе и курсы для женщин по гигиене младенцев. Сотни американских врачей, медсестер и специалистов по социальному обеспечению руководили этими программами, целью которых было реформирование здравоохранения европейской молодежи и изменение европейского общественного здравоохранения и благосостояния по американскому образцу. [237] [238] [239]

Достижения в области медицины имели огромное значение для войск союзников, в то время как немцы, особенно японцы и китайцы, страдали от острой нехватки новых лекарств, методов и оборудования. Харрисон обнаружил, что шансы на выздоровление тяжело раненого британского пехотинца были в 25 раз выше, чем во время Первой мировой войны. Причина была в том, что:
Во время Второй мировой войны Алексис Каррел и Генри Дакин разработали метод Каррела-Дейкина для лечения ран с помощью ирригации, раствора Дакина, бактерицидного средства , которое помогало предотвратить гангрену . [241]
Война стимулировала использование рентгена и электрокардиографа для мониторинга внутренних функций организма . За этим в межвоенный период последовала разработка первых антибактериальных средств, таких как сульфаниламидные антибиотики.
Нацистские и японские медицинские исследования
Неэтичные исследования на людях и убийства пациентов с ограниченными возможностями достигли своего пика в эпоху нацизма, наиболее яркими примерами которых являются нацистские эксперименты на людях и «Акция Т4» во время Холокоста . Многие детали этих и связанных с ними событий были в центре внимания Суда над Докторами . Впоследствии принципы медицинской этики , такие как Нюрнбергский кодекс , были введены, чтобы предотвратить повторение подобных злодеяний. [242] После 1937 года японская армия разработала программы биологической войны в Китае. В Отряде 731 японские врачи и ученые-исследователи провели большое количество вивисекций и экспериментов на людях, в основном на китайцах. [243]

Всемирная организация здравоохранения была основана в 1948 году как агентство ООН по улучшению глобального здравоохранения . С тех пор в большинстве стран мира ожидаемая продолжительность жизни улучшилась и по состоянию на 2010 год составляла около 67 лет [обновлять], а в некоторых странах значительно превышала 80 лет. Искоренение инфекционных заболеваний является результатом международных усилий, и в послевоенные годы было разработано несколько новых вакцин против таких инфекций, как корь , эпидемический паротит , несколько штаммов гриппа и вируса папилломы человека . Давно известная вакцина против оспы окончательно искоренила эту болезнь в 1970-х годах, а чума крупного рогатого скота была уничтожена в 2011 году . Ликвидация полиомиелита продолжается. Культура тканей важна для разработки вакцин. Несмотря на ранний успех противовирусных вакцин и антибактериальных препаратов, противовирусные препараты не были внедрены до 1970-х годов. Через ВОЗ международное сообщество разработало протокол реагирования на эпидемии, проявленные во время эпидемии атипичной пневмонии в 2003 году, вируса гриппа А подтипа H5N1 с 2004 года, эпидемии вируса Эбола в Западной Африке и далее.
Открытие пенициллина в 20 веке Александром Флемингом обеспечило жизненно важную линию защиты от бактериальных инфекций, которые без них часто заставляют пациентов страдать от длительных периодов выздоровления и значительно повышают вероятность смерти. Его открытие и применение в медицине позволило проводить ранее невозможные методы лечения, включая лечение рака , трансплантацию органов и операции на открытом сердце . [244] Однако на протяжении 20-го века их чрезмерное назначение людям, [245] а также животным, которые в них нуждаются из-за условий интенсивного животноводства , [246] привело к развитию бактерий, устойчивых к антибиотикам . [244]



Начало 21-го века, которому способствовали обширные глобальные связи, международные поездки и беспрецедентное разрушение экологических систем человеком, [247] [248] ознаменовалось рядом новых, а также продолжающихся глобальных пандемий 20-го века. [249]
Вспышка атипичной пневмонии в 2002–2004 годах затронула ряд стран мира и унесла жизни сотен людей. Эта вспышка привела к ряду уроков, извлеченных из борьбы с вирусными инфекциями, включая более эффективные протоколы изоляторов и более эффективные методы мытья рук для медицинского персонала. [250] Мутировавший штамм атипичной пневмонии перерастет в COVID-19 , что приведет к будущей пандемии COVID-19. Значительный штамм гриппа H1N1 вызвал новую пандемию в период с 2009 по 2010 год . Известный как свиной грипп из-за его косвенного источника от свиней, он заразил более 700 миллионов человек. [251]
Продолжающаяся пандемия ВИЧ , начавшаяся в 1981 году, заразила и привела к смерти миллионов людей во всем мире. [252] Новые и усовершенствованные методы доконтактной профилактики (ПрЭП) и постконтактной профилактики (ПКП), направленные на снижение распространения заболевания, доказали свою эффективность в ограничении распространения ВИЧ [253] наряду с комбинированным использованием методов безопасного секса . , просвещение по вопросам сексуального здоровья , программы обмена игл и проверки сексуального здоровья. [254] Усилия по поиску вакцины против ВИЧ продолжаются, в то время как неравенство в отношении здоровья привело к тому, что определенные группы населения, такие как трансженщины , [255] а также регионы с ограниченными ресурсами, такие как страны Африки к югу от Сахары , подвергаются большему риску заражения ВИЧ по сравнению с например, развитые страны . [256]
Вспышка COVID-19 , начавшаяся в 2019 г., и последующее объявление ВОЗ пандемии COVID-19 [ 257] является крупным пандемическим событием начала XXI века. Вызвав глобальные потрясения, миллионы инфекций и смертей, пандемия причинила страдания всем сообществам. Пандемия также затронула некоторые из крупнейших логистических организаций товаров , медицинского оборудования, медицинских работников и военного персонала со времен Второй мировой войны , что подчеркивает ее далеко идущие последствия. [258] [259]
Развитие персонализированной медицины в 21 веке дало возможность разрабатывать диагностику и лечение, основанное на индивидуальных характеристиках человека, а не на основе общих практик, которые определяли медицину 20 века. Такие области , как секвенирование ДНК , генетическое картирование , генная терапия , протоколы визуализации, протеомика , терапия стволовыми клетками и беспроводные устройства мониторинга здоровья [260] — все это развивающиеся инновации, которые могут помочь медицинским работникам точно настроить лечение для конкретного человека. [261] [262]
Дистанционная хирургия – еще одна недавняя разработка, новаторским примером которой является трансатлантическая операция Линдберга в 2001 году.
Расизм имеет долгую историю в развитии и утверждении медицины, как с точки зрения расистского опыта в отношении пациентов, специалистов, так и с точки зрения более широкого систематического насилия в медицинских учреждениях и системах. [263] [264] См.: медицинский расизм в США , раса и здоровье и научный расизм .
Женщины с древних времен всегда выполняли функции целителей и акушерок. Однако профессионализация медицины все больше отодвигала их на второй план. По мере увеличения количества больниц в Европе в начале 19 века они полагались на приказы римско-католических монахинь-медсестер, а также немецких протестантских и англиканских диаконисс. Их обучали традиционным методам физического ухода, которые не требовали особых медицинских познаний.
{{cite book}}: CS1 maint: отсутствует местоположение издателя ( ссылка )[ нужна страница ]{{cite journal}}: CS1 maint: DOI неактивен по состоянию на январь 2024 г. ( ссылка ){{cite book}}: |work=игнорируется ( помощь ) [ постоянная мертвая ссылка ]{{cite book}}: CS1 maint: отсутствует местоположение издателя ( ссылка )Написав монографию «Болезни у детей», его можно также считать отцом педиатрии.
{{cite book}}: CS1 maint: отсутствует местоположение издателя ( ссылка ){{cite book}}: CS1 maint: отсутствует местоположение издателя ( ссылка )