Эпилепсия — это группа неинфекционных неврологических расстройств, характеризующихся рецидивирующими эпилептическими припадками . [10] Эпилептический припадок — это клиническое проявление ненормального, чрезмерного и синхронизированного электрического разряда в нейронах . [1] Возникновение двух или более неспровоцированных припадков определяет эпилепсию. [11] Возникновение всего лишь одного припадка может оправдать определение (установленное Международной лигой по борьбе с эпилепсией ) в более клиническом использовании, где рецидив может быть предопределен. [10] Эпилептические припадки могут варьироваться от коротких и почти неопределимых периодов до длительных периодов сильного сотрясения из-за ненормальной электрической активности в мозге. [1] Эти эпизоды могут приводить к физическим травмам, как напрямую, например, переломам костей, так и в результате несчастных случаев. [1] При эпилепсии припадки имеют тенденцию повторяться и могут не иметь обнаруживаемой основной причины. [11] Изолированные припадки, спровоцированные определенной причиной, например, отравлением, не считаются эпилепсией. [12] К людям с эпилепсией могут относиться по-разному в разных частях мира, и они могут испытывать разную степень социальной стигматизации из-за тревожного характера их симптомов. [11]
Основной механизм эпилептического припадка — чрезмерная и аномальная нейронная активность в коре головного мозга , [12] которую можно наблюдать на электроэнцефалограмме (ЭЭГ) человека. Причина, по которой это происходит в большинстве случаев эпилепсии, неизвестна ( криптогенная ); [1] некоторые случаи возникают в результате черепно-мозговой травмы , инсульта, опухолей мозга , инфекций мозга или врожденных дефектов через процесс, известный как эпилептогенез . [1] [2] [3] Известные генетические мутации напрямую связаны с небольшой долей случаев. [4] [13] Диагноз включает исключение других состояний, которые могут вызывать похожие симптомы , такие как обмороки , и определение наличия другой причины припадков, такой как алкогольная абстиненция или проблемы с электролитами . [4] Это может быть частично сделано путем визуализации мозга и проведения анализов крови . [4] Эпилепсию часто можно подтвердить с помощью ЭЭГ, но нормальные показания не исключают это состояние. [4]
Эпилепсия, возникающая в результате других проблем, может быть предотвращена. [1] Приступы поддаются контролю с помощью лекарств примерно в 69% случаев; [7] часто доступны недорогие противосудорожные препараты. [1] У тех, чьи припадки не реагируют на лекарства, можно рассмотреть хирургическое вмешательство , нейростимуляцию или изменение диеты . [5] [6] Не все случаи эпилепсии остаются на всю жизнь, и у многих людей состояние улучшается до такой степени, что лечение больше не требуется. [1]
По состоянию на 2021 год [обновлять]эпилепсией страдают около 51 миллиона человек. Почти 80% случаев приходится на развивающиеся страны . [1] [8] В 2021 году это привело к 140 000 смертей, что на 125 000 больше, чем в 1990 году. [9] [14] [15] Эпилепсия чаще встречается у детей и пожилых людей. [16] [17] В развитых странах начало новых случаев чаще всего происходит у младенцев и пожилых людей. [18] В развивающихся странах начало чаще встречается в крайних возрастных группах — у детей младшего возраста, у детей старшего возраста и у молодых людей из-за различий в частоте основных причин. [19] Около 5–10% людей будут иметь неспровоцированный припадок к возрасту 80 лет. [20] Вероятность испытать второй припадок в течение двух лет после первого составляет около 40%. [21] [22] Во многих регионах мира люди с эпилепсией либо имеют ограничения на возможность управлять автомобилем, либо им не разрешается водить машину до тех пор, пока они не избавятся от припадков в течение определенного периода времени. [23] Слово «эпилепсия» происходит от древнегреческого ἐπιλαμβάνειν , «захватывать, обладать или поражать». [24]

Эпилепсия характеризуется долгосрочным риском повторных эпилептических припадков . [25] Эти припадки могут проявляться по-разному в зависимости от пораженных участков мозга и возраста человека. [25] [26]
Наиболее распространенным типом (60%) приступов являются судорожные , которые включают непроизвольные сокращения мышц. [26] Из них одна треть начинается как генерализованные приступы с самого начала, поражая оба полушария мозга и нарушая сознание . [26] Две трети начинаются как фокальные приступы (которые поражают одно полушарие мозга), которые могут прогрессировать до генерализованных приступов. [26] Остальные 40% приступов являются бессудорожными. Примером этого типа является абсансный приступ , который проявляется как сниженный уровень сознания и обычно длится около 10 секунд. [2] [27]
Определенные переживания, известные как ауры , часто предшествуют фокальным припадкам. [28] Припадки могут включать сенсорные (зрительные, слуховые или обонятельные), психические, вегетативные и двигательные явления в зависимости от того, какая часть мозга задействована. [2] Мышечные подергивания могут начинаться в определенной группе мышц и распространяться на окружающие группы мышц, в этом случае это известно как джексоновский марш . [29] Могут возникать автоматизмы , которые представляют собой бессознательные действия и в основном простые повторяющиеся движения, такие как причмокивание губами или более сложные действия, такие как попытки что-то поднять. [29]
Существует шесть основных типов генерализованных припадков:
Все они сопровождаются потерей сознания и обычно происходят внезапно.
Тонико-клонические припадки происходят с сокращением конечностей, за которым следует их разгибание и выгибание спины, которое длится 10–30 секунд (тоническая фаза). Из-за сокращения мышц груди может быть слышен крик , за которым следует синхронное дрожание конечностей (клоническая фаза). Тонические припадки вызывают постоянные сокращения мышц. Человек часто синеет, когда дыхание останавливается. При клонических припадках наблюдается синхронное дрожание конечностей. После прекращения дрожания человеку может потребоваться 10–30 минут, чтобы вернуться в нормальное состояние; этот период называется « постиктальным состоянием » или «постиктальной фазой». Во время припадка может произойти потеря контроля над кишечником или мочевым пузырем. [31] Люди, испытывающие припадок, могут прикусить свой язык, либо кончик, либо по бокам; [32] при тонико-клоническом припадке укусы в бока встречаются чаще. [32] Укусы языка также относительно распространены при психогенных неэпилептических припадках . [32] Психогенные неэпилептические припадки представляют собой поведение, подобное припадкам, без сопутствующего синхронизированного электрического разряда на ЭЭГ и считаются диссоциативным расстройством. [32]
Миоклонические припадки включают в себя очень кратковременные мышечные спазмы либо в нескольких областях, либо по всему телу. [33] [34] Иногда они приводят к падению человека, что может привести к травме. [33] Абсансные припадки могут быть едва заметными, с небольшим поворотом головы или морганием глаз с нарушением сознания; [2] как правило, человек не падает и возвращается в нормальное состояние сразу после окончания припадка. [2] Атонические припадки включают в себя потерю мышечной активности более чем на одну секунду, [29] как правило, происходящую с обеих сторон тела. [29] Более редкие типы припадков могут вызывать непроизвольный неестественный смех (геластический), плач (дискразический) или более сложные переживания, такие как дежавю . [34]
Около 6% людей с эпилепсией имеют припадки, которые часто провоцируются определенными событиями и известны как рефлекторные припадки . [35] У людей с рефлекторной эпилепсией есть припадки, которые провоцируются только определенными стимулами. [36] Распространенными триггерами являются мигающий свет и внезапные шумы. [35] При некоторых типах эпилепсии припадки чаще случаются во время сна , [37] а при других типах они случаются почти только во время сна. [38] В 2017 году Международная лига по борьбе с эпилепсией опубликовала новые единые руководящие принципы по классификации припадков, а также эпилепсий вместе с их причиной и сопутствующими заболеваниями. [39]
Люди с эпилепсией могут испытывать кластеры припадков, которые можно в целом определить как острое ухудшение контроля над припадками. [40] Распространенность кластеров припадков не определена, поскольку исследования использовали разные определения для их определения. [41] Однако оценки показывают, что распространенность может варьироваться от 5% до 50% людей с эпилепсией. [42] Люди с рефрактерной эпилепсией, у которых высокая частота припадков, подвержены наибольшему риску возникновения кластеров припадков. [43] [44] [45] Кластеры припадков связаны с повышенным использованием медицинской помощи, ухудшением качества жизни, нарушением психосоциального функционирования и, возможно, повышением смертности. [41] [46] Бензодиазепины используются в качестве острого лечения кластеров припадков. [47]
После активной части приступа ( иктальное состояние) обычно наступает период восстановления, в течение которого наблюдается спутанность сознания, называемый постиктальным периодом, прежде чем нормальный уровень сознания вернется. [28] Обычно он длится от 3 до 15 минут [48], но может длиться часами. [49] Другие распространенные симптомы включают чувство усталости, головную боль , затрудненную речь и ненормальное поведение. [49] Психоз после приступа встречается относительно часто, встречаясь у 6–10% людей. [50] Часто люди не помнят, что происходило в это время. [49] Локализованная слабость, известная как паралич Тодда , также может возникнуть после фокального приступа. Обычно он длится от нескольких секунд до минут, но редко может длиться день или два. [51]
Эпилепсия может иметь неблагоприятные последствия для социального и психологического благополучия. [26] Эти последствия могут включать социальную изоляцию, стигматизацию или инвалидность. [26] Они могут привести к снижению успеваемости и ухудшению результатов трудоустройства. [26] Нарушения обучаемости распространены среди людей с этим заболеванием, и особенно среди детей с эпилепсией . [26] Стигма эпилепсии может также влиять на семьи людей с этим расстройством. [31]
Некоторые расстройства чаще встречаются у людей с эпилепсией, что частично зависит от присутствующего эпилептического синдрома. К ним относятся депрессия , тревожность , обсессивно-компульсивное расстройство (ОКР) [52] и мигрень . [53] Синдром дефицита внимания и гиперактивности (СДВГ) поражает в три-пять раз больше детей с эпилепсией, чем детей без этого заболевания. [54] СДВГ и эпилепсия оказывают значительное влияние на поведение, обучение и социальное развитие ребенка. [55] Эпилепсия также чаще встречается у детей с аутизмом . [56]
Примерно у одного из трех людей с эпилепсией в течение жизни есть история психического расстройства. [57] Считается, что существует множество причин для этого, включая патофизиологические изменения, связанные с самой эпилепсией, а также неблагоприятный опыт, связанный с жизнью с эпилепсией (например, стигматизация, дискриминация). [58] Кроме того, считается, что связь между эпилепсией и психическими расстройствами не односторонняя, а скорее двунаправленная. Например, люди с депрессией имеют повышенный риск развития впервые возникшей эпилепсии. [59]
Наличие сопутствующей депрессии или тревожности у людей с эпилепсией связано с более низким качеством жизни, повышенной смертностью, более частым обращением за медицинской помощью и худшим ответом на лечение (включая хирургическое). [60] [61] [62] [63] Тревожные расстройства и депрессия могут объяснить большую изменчивость качества жизни, чем тип или частота приступов. [64] Имеются данные о том, что как депрессия, так и тревожные расстройства недостаточно диагностируются и лечатся у людей с эпилепсией. [65]
Эпилепсия может иметь как генетические, так и приобретенные причины, причем во многих случаях эти факторы взаимодействуют. [66] [67] Установленные приобретенные причины включают серьезную травму мозга, инсульт, опухоли и проблемы с мозгом, возникшие в результате перенесенной инфекции. [66] Примерно в 60% случаев причина неизвестна. [26] [31] Эпилепсии, вызванные генетическими , врожденными или приобретенными заболеваниями, чаще встречаются среди молодых людей, тогда как опухоли мозга и инсульты более вероятны у пожилых людей. [26]
Приступы могут также возникать вследствие других проблем со здоровьем; [30] если они возникают непосредственно вокруг определенной причины, такой как инсульт, травма головы, отравление или метаболические проблемы, они известны как острые симптоматические припадки и относятся к более широкой классификации расстройств, связанных с припадками, а не к самой эпилепсии. [68] [69]
Считается, что в большинстве случаев генетика участвует напрямую или косвенно. [13] [70] Некоторые эпилепсии вызваны дефектом одного гена (1–2%); большинство из них вызваны взаимодействием нескольких генов и факторов окружающей среды. [13] Каждый из дефектов одного гена встречается редко, всего описано более 200. [71] Большинство вовлеченных генов влияют на ионные каналы , напрямую или косвенно. [66] К ним относятся гены ионных каналов, ферментов , ГАМК и рецепторов, связанных с G-белком . [33]
У однояйцевых близнецов , если один из них поражен, существует 50–60% вероятность того, что другой также будет поражен. [13] У неидентичных близнецов риск составляет 15%. [13] Эти риски выше у тех, у кого генерализованные, а не фокальные припадки. [13] Если поражены оба близнеца, большую часть времени у них наблюдается одинаковый эпилептический синдром (70–90%). [13] У других близких родственников человека с эпилепсией риск в пять раз выше, чем у населения в целом. [72] От 1 до 10% людей с синдромом Дауна и 90% людей с синдромом Ангельмана страдают эпилепсией. [72]
Факоматозы , также известные как нейрокожные расстройства, представляют собой группу мультисистемных заболеваний, которые в первую очередь поражают кожу и центральную нервную систему. Они вызваны дефектным развитием эмбриональной эктодермальной ткани, которое чаще всего обусловлено одной генетической мутацией. Мозг, а также другая нервная ткань и кожа происходят из эктодермы, и поэтому дефектное развитие может привести к эпилепсии, а также к другим проявлениям, таким как аутизм и умственная отсталость. Некоторые типы факоматозов, такие как комплекс туберозного склероза и синдром Стерджа-Вебера, имеют более высокую распространенность эпилепсии по сравнению с другими, такими как нейрофиброматоз типа 1. [73]
Туберозный склерозный комплекс — это аутосомно-доминантное заболевание, вызванное мутациями в гене TSC1 или TSC2 , которое поражает приблизительно 1 из 6000–10000 живорожденных. [74] [75] Эти мутации приводят к повышению регуляции пути механистической мишени рапамицина (mTOR) , что приводит к росту опухолей во многих органах, включая мозг, кожу, сердце, глаза и почки. [75] Кроме того, считается, что аномальная активность mTOR изменяет нейронную возбудимость. [76] Распространенность эпилепсии оценивается в 80–90%. [73] [76] Большинство случаев эпилепсии проявляются в течение первых 3 лет жизни и являются рефрактерными с медицинской точки зрения. [77] Относительно недавние разработки для лечения эпилепсии у людей с TSC включают ингибиторы mTOR , каннабидиол и вигабатрин. Часто проводится хирургическое лечение эпилепсии.
Синдром Стерджа-Вебера вызывается активирующей соматической мутацией в гене GNAQ и поражает приблизительно 1 из 20 000–50 000 живорожденных. [78] Мутация приводит к сосудистым мальформациям, поражающим мозг, кожу и глаза. Типичное проявление включает в себя родимое пятно цвета портвейна на лице, глазные ангиомы и церебральные сосудистые мальформации, которые чаще всего являются односторонними, но двусторонними в 15% случаев. [79] Распространенность эпилепсии составляет 75–100% и выше у лиц с двусторонним поражением. [79] Приступы обычно возникают в течение первых двух лет жизни и являются рефрактерными почти в половине случаев. [80] Однако высокие показатели свободы от припадков при хирургическом вмешательстве были зарегистрированы у 83%. [81]
Нейрофиброматоз типа 1 является наиболее распространенным факоматозом и встречается примерно у 1 из 3000 живорожденных. [82] Он вызван аутосомно-доминантными мутациями в гене нейрофибромина 1. Клинические проявления различны, но могут включать гиперпигментированные кожные отметины, гамартомы радужной оболочки, называемые узелками Лиша , нейрофибромы , глиомы зрительного пути и когнитивные нарушения. Распространенность эпилепсии оценивается в 4–7%. [83] Приступы, как правило, легче контролировать с помощью противосудорожных препаратов по сравнению с другими факоматозами, но в некоторых рефрактерных случаях может потребоваться хирургическое вмешательство. [84]
Эпилепсия может возникнуть в результате ряда других состояний, включая опухоли, инсульты, черепно-мозговые травмы, предыдущие инфекции центральной нервной системы , генетические аномалии и в результате повреждения мозга во время рождения. [30] [31] Из тех, у кого есть опухоли мозга, почти 30% страдают эпилепсией, что делает их причиной около 4% случаев. [72] Наибольший риск наблюдается у опухолей в височной доле и тех, которые растут медленно. [72] Другие объемные образования, такие как церебральные кавернозные мальформации и артериовенозные мальформации, имеют риск до 40–60%. [72] Из тех, у кого был инсульт, у 6–10% развивается эпилепсия. [85] [86] Факторы риска постинсультной эпилепсии включают тяжесть инсульта, корковое поражение, кровоизлияние и ранние припадки. [87] [88] Считается, что от 6 до 20% случаев эпилепсии вызваны травмой головы. [72] Легкая травма головного мозга увеличивает риск примерно в два раза, тогда как тяжелая травма головного мозга увеличивает риск в семь раз. [72] У тех, кто получил огнестрельное ранение в голову из мощного огнестрельного оружия, риск составляет около 50%. [72]
Некоторые данные связывают эпилепсию и целиакию с нецелиакальной чувствительностью к глютену , в то время как другие данные этого не делают. По-видимому, существует определенный синдром, который включает целиакию, эпилепсию и кальцификацию в мозге. [89] [90] Обзор 2012 года оценивает, что от 1% до 6% людей с эпилепсией страдают целиакией, в то время как 1% общей популяции имеет это состояние. [90]
Риск эпилепсии после менингита составляет менее 10%; чаще всего он вызывает судороги во время самой инфекции. [72] При герпетическом энцефалите риск судорог составляет около 50% [72] с высоким риском последующей эпилепсии (до 25%). [91] [92] Форма инфекции свиным цепнем ( цистицеркоз ) в мозге известна как нейроцистицеркоз и является причиной до половины случаев эпилепсии в регионах мира, где распространен этот паразит. [72] Эпилепсия может также возникнуть после других инфекций мозга, таких как церебральная малярия , токсоплазмоз и токсокароз . [72] Хроническое употребление алкоголя увеличивает риск эпилепсии: у тех, кто выпивает шесть единиц алкоголя в день, риск увеличивается в 2,5 раза. [72] Другие риски включают болезнь Альцгеймера , рассеянный склероз и аутоиммунный энцефалит . [72] Вакцинация не увеличивает риск эпилепсии. [72] Недоедание является фактором риска, наблюдаемым в основном в развивающихся странах, хотя неясно, является ли это прямой причиной или связью. [19] Люди с церебральным параличом имеют повышенный риск эпилепсии, причем половина людей со спастической квадриплегией и спастической гемиплегией имеют это заболевание. [93]
Обычно электрическая активность мозга не синхронна, так как большое количество нейронов обычно не активизируется одновременно, а активизируется в порядке прохождения сигналов по мозгу. [2] Активность нейронов регулируется различными факторами как внутри клетки, так и в клеточной среде. Факторы внутри нейрона включают тип, количество и распределение ионных каналов, изменения рецепторов и изменения экспрессии генов . [94] Факторы вокруг нейрона включают концентрацию ионов , синаптическую пластичность и регуляцию распада трансмиттера глиальными клетками . [94] [95]
Точный механизм эпилепсии неизвестен, [96] но немного известно о ее клеточных и сетевых механизмах. Однако неизвестно, при каких обстоятельствах мозг переходит в активность приступа с его чрезмерной синхронизацией . [97] [98] [99] [100]
При эпилепсии снижается устойчивость возбуждающих нейронов к импульсации в этот период. [2] Это может произойти из-за изменений в ионных каналах или из-за неправильного функционирования тормозных нейронов. [2] Это затем приводит к образованию определенной области, из которой могут развиваться припадки, известной как «фокус припадка». [2] Другим механизмом эпилепсии может быть повышение регуляции возбуждающих цепей или понижение регуляции тормозных цепей после травмы мозга. [2] [3] Эти вторичные эпилепсии возникают в результате процессов, известных как эпилептогенез . [2] [3] Несостоятельность гематоэнцефалического барьера также может быть причинным механизмом, поскольку она позволяет веществам из крови проникать в мозг. [101]
Существуют доказательства того, что эпилептические припадки обычно не являются случайным событием. Припадки часто вызываются факторами (также известными как триггеры), такими как стресс, чрезмерное употребление алкоголя , мерцающий свет или недостаток сна и т. д. Термин « порог судорожной готовности» используется для обозначения количества стимула, необходимого для возникновения припадка; этот порог снижается при эпилепсии. [97]
При эпилептических припадках группа нейронов начинает активироваться ненормально, чрезмерно [26] и синхронно. [2] Это приводит к волне деполяризации, известной как пароксизмальный деполяризационный сдвиг . [102] Обычно после активации возбуждающего нейрона он становится более устойчивым к активации в течение некоторого периода времени. [2] Это отчасти связано с эффектом тормозных нейронов, электрическими изменениями внутри возбуждающего нейрона и отрицательными эффектами аденозина . [2]
Фокальные приступы начинаются в одной области мозга, в то время как генерализованные приступы начинаются в обоих полушариях . [30] Некоторые типы приступов могут изменять структуру мозга, в то время как другие, по-видимому, оказывают незначительное влияние. [103] Глиоз , потеря нейронов и атрофия определенных областей мозга связаны с эпилепсией, но неясно, вызывает ли эпилепсия эти изменения или эти изменения приводят к эпилепсии. [103]
Приступы можно описывать в разных масштабах, от клеточного уровня [104] до уровня всего мозга [105] . Существует несколько сопутствующих факторов, которые в разных масштабах могут «довести» мозг до патологических состояний и спровоцировать припадок.

Диагноз эпилепсии обычно ставится на основании наблюдения за началом приступа и основной причиной. [26] Электроэнцефалограмма ( ЭЭГ ) для поиска аномальных паттернов мозговых волн и нейровизуализация ( КТ или МРТ ) для изучения структуры мозга также обычно являются частью первоначальных исследований. [26] Хотя часто предпринимаются попытки выяснить конкретный эпилептический синдром, это не всегда возможно. [26] Видео- и ЭЭГ-мониторинг могут быть полезны в сложных случаях. [106]
Эпилепсия — это расстройство головного мозга, которое определяется любым из следующих состояний: [10]
Кроме того, эпилепсия считается излеченной у лиц, у которых был возрастной эпилептический синдром, но которые уже вышли из этого возраста, или у тех, у кого не было приступов в течение последних 10 лет и кто не принимал противосудорожных препаратов в течение последних 5 лет. [10]
Это определение Международной лиги по борьбе с эпилепсией [10] (ILAE) 2014 года является уточнением концептуального определения ILAE 2005 года, согласно которому эпилепсия — это «расстройство мозга, характеризующееся стойкой предрасположенностью к возникновению эпилептических припадков и нейробиологическими, когнитивными, психологическими и социальными последствиями этого состояния. Определение эпилепсии требует возникновения по крайней мере одного эпилептического припадка». [107] [108]
Таким образом, возможно перерасти эпилепсию или пройти лечение, которое вылечит эпилепсию, но нет гарантии, что она не вернется. В определении эпилепсия теперь называется болезнью, а не расстройством. Это было решение исполнительного комитета ILAE, принятое потому, что слово « расстройство» , хотя, возможно, и имеет меньшую стигматизацию, чем «болезнь» , также не выражает ту степень серьезности, которой заслуживает эпилепсия. [10]
Определение носит практический характер и предназначено для клинического использования. В частности, оно направлено на то, чтобы прояснить, когда присутствует «стойкая предрасположенность» согласно концептуальному определению 2005 года. Исследователи, эпидемиологи, занимающиеся статистикой, и другие специализированные группы могут выбрать использование старого определения или определения собственной разработки. ILAE считает, что это вполне допустимо, если ясно, какое определение используется. [10]
Определение ILAE для одного приступа требует понимания проекции стойкой предрасположенности к возникновению эпилептических приступов. [10] ВОЗ, например, предпочитает просто использовать традиционное определение двух неспровоцированных приступов. [11]
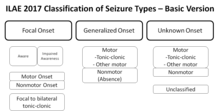
В отличие от классификации припадков , которая фокусируется на том, что происходит во время припадка, классификация эпилепсий фокусируется на глубинных причинах. Когда человек попадает в больницу после эпилептического припадка, диагностическое обследование предпочтительно приводит к классификации самого припадка (например, тонико-клонический) и выявлению глубинного заболевания (например, склероз гиппокампа ). [106] Название окончательно поставленного диагноза зависит от имеющихся диагностических результатов и применяемых определений и классификаций (припадков и эпилепсий) и соответствующей терминологии.
Международная лига борьбы с эпилепсией (ILAE) в 1989 году представила следующую классификацию эпилепсий и эпилептических синдромов : [109]
Эта классификация была широко принята, но также подвергалась критике, в основном потому, что основные причины эпилепсии (которые являются основным фактором, определяющим клиническое течение и прогноз) не были подробно рассмотрены. [110] В 2010 году Комиссия ILAE по классификации эпилепсий рассмотрела этот вопрос и разделила эпилепсии на три категории (генетическая, структурная/метаболическая, неизвестная причина) [111], которые были уточнены в их рекомендации 2011 года на четыре категории и ряд подкатегорий, отражающих последние технологические и научные достижения. [112]
Случаи эпилепсии можно разделить на эпилептические синдромы по имеющимся специфическим признакам. К этим признакам относятся возраст начала приступов, типы приступов, данные ЭЭГ и т. д. Определение эпилептического синдрома полезно, поскольку оно помогает определить основные причины, а также какие противосудорожные препараты следует попробовать. [30] [115]
Возможность отнести случай эпилепсии к определенному синдрому чаще встречается у детей, поскольку начало приступов обычно раннее. [69] Менее серьезными примерами являются доброкачественная роландическая эпилепсия (2,8 на 100 000), детская абсансная эпилепсия (0,8 на 100 000) и ювенильная миоклоническая эпилепсия (0,7 на 100 000). [69] Тяжелые синдромы с диффузной дисфункцией мозга, вызванные, по крайней мере частично, каким-либо аспектом эпилепсии, также называются энцефалопатиями развития и эпилептическими энцефалопатиями. Они связаны с частыми приступами , которые устойчивы к лечению и когнитивной дисфункцией, например, синдром Леннокса-Гасто (1–2% всех людей с эпилепсией), [116] синдром Драве (1: 15000-40000 во всем мире [117] ) и синдром Веста (1–9: 100000 [118] ). [119] Считается, что генетика играет важную роль в эпилепсии посредством ряда механизмов. Для некоторых из них были выявлены простые и сложные способы наследования . Однако обширный скрининг не смог выявить многие варианты одного гена с большим эффектом. [120] Более поздние исследования экзома и геномного секвенирования начали выявлять ряд мутаций генов de novo, которые ответственны за некоторые эпилептические энцефалопатии, включая CHD2 и SYNGAP1 [121] [122] [123] и DNM1 , GABBR2 , FASN и RYR3 . [124]
Синдромы, в которых причины не определены четко, трудно сопоставить с категориями текущей классификации эпилепсии. Категоризация для этих случаев была сделана несколько произвольно. [112] Категория идиопатических (неизвестная причина) классификации 2011 года включает синдромы, в которых общие клинические признаки и/или возрастная специфика настоятельно указывают на предполагаемую генетическую причину. [112] Некоторые синдромы детской эпилепсии включены в категорию неизвестной причины, в которой причина предположительно генетическая, например, доброкачественная роландическая эпилепсия. [112] Клинические синдромы, в которых эпилепсия не является основным признаком (например, синдром Ангельмана), были отнесены к категории симптоматических , но было высказано мнение о том, что их следует включить в категорию идиопатических . [112] Классификация эпилепсий и особенно эпилептических синдромов будет меняться с прогрессом в исследованиях. [112]
Электроэнцефалограмма (ЭЭГ) может помочь выявить активность мозга, указывающую на повышенный риск припадков. Она рекомендуется только тем, у кого, по симптомам, вероятно, был эпилептический припадок. При диагностике эпилепсии электроэнцефалография может помочь определить тип припадка или синдрома. [125] У детей она обычно требуется только после второго припадка, если иное не указано специалистом. Она не может быть использована для исключения диагноза и может быть ложноположительной у тех, у кого нет этого состояния. [125] В определенных ситуациях может быть полезно провести ЭЭГ, когда пострадавший спит или лишен сна. [106]
Диагностическая визуализация с помощью КТ и МРТ рекомендуется после первого нефебрильного припадка для выявления структурных проблем в мозге и вокруг него. [106] МРТ, как правило, является лучшим методом визуализации, за исключением случаев, когда подозревается кровотечение, для которого КТ более чувствительна и более доступна. [20] Если кто-то обращается в отделение неотложной помощи с припадком, но быстро приходит в норму, визуальные тесты могут быть проведены позже. [20] Если у человека ранее был диагностирован эпилепсией с помощью предыдущей визуализации, повторная визуализация обычно не требуется, даже если есть последующие припадки. [106] [126]
Для взрослых важно провести тестирование уровня электролитов, глюкозы в крови и кальция , чтобы исключить проблемы с этими причинами. [106] Электрокардиограмма может исключить проблемы с ритмом сердца. [106] Люмбальная пункция может быть полезна для диагностики инфекции центральной нервной системы , но не является рутинной. [20] У детей могут потребоваться дополнительные тесты, такие как биохимия мочи и анализ крови для выявления нарушений обмена веществ . [106] [127] Вместе с ЭЭГ и нейровизуализацией генетическое тестирование становится одним из важнейших диагностических методов эпилепсии, поскольку диагноз может быть поставлен в значительной части случаев с тяжелой эпилепсией, как у детей, так и у взрослых. [128] Для тех, у кого отрицательный результат генетического тестирования, в некоторых случаях может быть важно повторить или повторно проанализировать предыдущие генетические исследования через 2–3 года. [129]
Высокий уровень пролактина в крови в течение первых 20 минут после приступа может быть полезен для подтверждения эпилептического приступа, в отличие от психогенного неэпилептического приступа . [130] [131] Уровень пролактина в сыворотке менее полезен для обнаружения очаговых приступов. [132] Если он нормальный, эпилептический приступ все еще возможен [131] , а пролактин в сыворотке не отделяет эпилептические приступы от обморока. [133] Он не рекомендуется в качестве рутинной части диагностики эпилепсии. [106]
Диагностика эпилепсии может быть затруднена. Ряд других состояний могут иметь очень похожие признаки и симптомы на судороги, включая синкопе , гипервентиляцию , мигрени, нарколепсию , панические атаки и психогенные неэпилептические припадки (ПНЭП). [134] [135] В частности, синкопе может сопровождаться коротким эпизодом судорог. [136] Ночная лобная эпилепсия , часто ошибочно диагностируемая как кошмары, считалась парасомнией, но позже была идентифицирована как синдром эпилепсии. [137] Приступы двигательного расстройства пароксизмальной дискинезии могут быть приняты за эпилептические припадки. [138] Причиной дроп-атаки может быть, среди прочего, атонический припадок. [135]
Дети могут иметь поведение, которое легко ошибочно принимают за эпилептические припадки, но таковыми не являются. К ним относятся приступы задержки дыхания , ночное недержание мочи , ночные страхи , тики и приступы дрожи . [135] Гастроэзофагеальный рефлюкс может вызывать выгибание спины и поворот головы в сторону у младенцев, что может быть ошибочно принято за тонико-клонические припадки. [135]
Часто ставится неправильный диагноз (примерно в 5–30 % случаев). [26] Различные исследования показали, что во многих случаях приступы, похожие на судороги, при явной резистентной к лечению эпилепсии имеют сердечно-сосудистую причину. [136] [139] Примерно у 20 % людей, наблюдаемых в эпилептических клиниках, есть ПНЭС [20] , а из тех, у кого есть ПНЭС, около 10 % также имеют эпилепсию; [140] часто бывает сложно разделить эти два заболевания только на основании эпизода судорог без дополнительных исследований. [140]
Хотя многие случаи не поддаются профилактике, усилия по снижению травм головы, [7] обеспечение хорошего ухода во время родов и сокращение числа паразитов в окружающей среде, таких как свиной цепень, могут быть эффективными. [31] Усилия в одной части Центральной Америки по снижению заболеваемости свиным цепнем привели к 50% снижению новых случаев эпилепсии. [19] Йога-нади-шодхана-пранаяма, также известная как альтернативное дыхание через ноздри, может положительно влиять на нервную систему и помогать справляться с эпилептическими расстройствами. Регулярные упражнения помогают сбалансировать работу мозга, снабжая организм кислородом и удаляя углекислый газ и токсины из крови. [141]
Эпилепсия может быть опасной, если припадок происходит в определенное время. Риск утопления или попадания в автомобильную аварию выше. Также установлено, что люди с эпилепсией чаще имеют психологические проблемы. [142] Другие осложнения включают аспирационную пневмонию и трудности в обучении. [143]

Эпилепсию обычно лечат ежедневным приемом лекарств после того, как произошел второй приступ, [26] [106] , в то время как прием лекарств может быть начат после первого приступа у тех, у кого высокий риск последующих приступов. [106] Поддержка самостоятельного управления состоянием людей может быть полезной. [144] В случаях лекарственной устойчивости могут быть рассмотрены различные варианты лечения , включая специальные диеты, имплантацию нейростимулятора или нейрохирургию .
Переворачивание людей с активным тонико-клоническим припадком на бок и в положение восстановления помогает предотвратить попадание жидкости в легкие. [145] Не рекомендуется помещать в рот пальцы, прикусной блок или шпатель для языка, так как это может вызвать рвоту у человека или привести к укусу спасателя. [28] [145] Следует предпринять усилия для предотвращения дальнейшего самоповреждения. [28] Меры предосторожности для позвоночника, как правило, не требуются. [145]
Если припадок длится дольше 5 минут или если в течение 5 минут происходит более двух припадков без возвращения к нормальному уровню сознания между ними, это считается неотложной медицинской помощью , известной как эпилептический статус . [106] [146] Это может потребовать медицинской помощи для поддержания дыхательных путей открытыми и защищенными ; [106] для этого может быть полезен назофарингеальный воздуховод . [145] В домашних условиях рекомендуемым начальным лекарством при длительном припадке является мидазолам, помещаемый в нос или рот. [147] Диазепам также можно использовать ректально . [147] В больнице предпочтительнее внутривенное введение лоразепама . [106]
Если две дозы бензодиазепинов неэффективны, рекомендуются другие препараты, такие как фенитоин . [106] Судорожный эпилептический статус, который не поддается первоначальному лечению, обычно требует помещения в отделение интенсивной терапии и лечения более сильными препаратами, такими как инфузия мидазолама, кетамин, тиопентон или пропофол. [106] В большинстве учреждений есть предпочтительный путь или протокол, который следует использовать в экстренной ситуации, связанной с приступами, такой как эпилептический статус. [106] Было обнаружено, что эти протоколы эффективны для сокращения времени до оказания лечения. [106]

Основным методом лечения эпилепсии являются противосудорожные препараты, возможно, на всю жизнь человека. [26] Выбор противосудорожного препарата зависит от типа приступов, эпилептического синдрома, других используемых лекарств, других проблем со здоровьем, а также возраста и образа жизни человека. [147] Первоначально рекомендуется одно лекарство; [148] если оно неэффективно, рекомендуется перейти на одно другое лекарство. [106] Два лекарства одновременно рекомендуется только в том случае, если одно лекарство не работает. [106] Примерно в половине случаев первый препарат эффективен; второй препарат помогает примерно в 13%, а третий или два препарата одновременно могут помочь еще 4%. [149] Около 30% людей продолжают иметь припадки, несмотря на лечение противосудорожными препаратами. [7]
Существует ряд доступных лекарств, включая фенитоин, карбамазепин и вальпроат . Данные свидетельствуют о том, что фенитоин, карбамазепин и вальпроат могут быть одинаково эффективны как при фокальных, так и при генерализованных припадках. [150] [151] Карбамазепин с контролируемым высвобождением, по-видимому, работает так же, как и карбамазепин с немедленным высвобождением, и может иметь меньше побочных эффектов . [152] [153] В Соединенном Королевстве карбамазепин или ламотриджин рекомендуются в качестве первой линии лечения фокальных припадков, а леветирацетам и вальпроат — в качестве второй линии из-за проблем со стоимостью и побочными эффектами. [106] [154] Вальпроат рекомендуется в качестве первой линии лечения генерализованных припадков, а ламотриджин — во второй линии. [106] При абсансах рекомендуются этосуксимид или вальпроат; Вальпроат особенно эффективен при миоклонических припадках, а также тонических или атонических припадках. [106] Если припадки хорошо контролируются при определенном лечении, обычно нет необходимости регулярно проверять уровень лекарства в крови. [106]
Самым дешевым противосудорожным средством является фенобарбитал , его стоимость составляет около 5 долларов США в год. [19] Всемирная организация здравоохранения рекомендует его в качестве препарата первой линии в развивающихся странах, и он широко используется там. [155] [156] Однако доступ к нему может быть затруднен, поскольку некоторые страны маркируют его как контролируемый препарат . [19]
Побочные эффекты от лекарств наблюдаются у 10–90 % людей в зависимости от того, как и от кого собираются данные. [157] Большинство побочных эффектов зависят от дозы и являются легкими. [157] Некоторые примеры включают изменения настроения, сонливость или неустойчивость походки. [157] Некоторые лекарства имеют побочные эффекты, которые не связаны с дозой, такие как сыпь, гепатотоксичность или подавление костного мозга . [157] До четверти людей прекращают лечение из-за побочных эффектов. [157] Некоторые лекарства связаны с врожденными дефектами при использовании во время беременности. [106] Сообщалось, что многие из часто используемых лекарств, таких как вальпроат, фенитоин, карбамазепин, фенобарбитал и габапентин, вызывают повышенный риск врожденных дефектов, [158] особенно при использовании в течение первого триместра . [159] Несмотря на это, лечение часто продолжают после того, как оно стало эффективным, поскольку считается, что риск нелеченной эпилепсии выше, чем риск от лекарств. [159] Среди противоэпилептических препаратов леветирацетам и ламотриджин, по-видимому, несут наименьший риск возникновения врожденных дефектов. [158]
Медленная отмена лекарств может быть разумной для некоторых людей, у которых не было приступов в течение двух-четырех лет; однако примерно у трети людей случаются рецидивы, чаще всего в течение первых шести месяцев. [106] [160] Отмена возможна примерно у 70% детей и 60% взрослых. [31] Измерение уровня лекарств, как правило, не требуется у тех, чьи приступы хорошо контролируются. [126]
Хирургическое лечение эпилепсии следует рассматривать для любого человека с эпилепсией, который не поддается лечению медикаментозно. [16] Люди с эпилепсией обследуются в каждом конкретном случае в центрах, которые знакомы и имеют опыт в хирургическом лечении эпилепсии. [16] Результаты систематического обзора 2023 года показали, что хирургические вмешательства для детей в возрасте от 1 до 36 месяцев с лекарственно-устойчивой эпилепсией могут привести к значительному снижению или освобождению от приступов, особенно когда другие методы лечения не дали результата. [161] Хирургическое лечение эпилепсии может быть вариантом для людей с фокальными приступами, которые остаются проблемой, несмотря на другие методы лечения. [162] [163] Эти другие методы лечения включают по крайней мере пробный прием двух или трех лекарств. [164] Целью хирургического вмешательства был полный контроль над приступами. [165] Однако большинство врачей считают, что даже паллиативная хирургия, при которой бремя припадков значительно снижается, может помочь в достижении прогресса развития или обращении вспять застоя в развитии у детей с лекарственно-устойчивой эпилепсией, и это может быть достигнуто в 60–70% случаев. [164] Обычные процедуры включают в себя иссечение гиппокампа с помощью резекции передней височной доли, удаление опухолей и удаление частей неокортекса . [ 164] Некоторые процедуры, такие как мозолистотомия тела, предпринимаются в попытке уменьшить количество припадков, а не вылечить это состояние. [164] После операции во многих случаях лекарства могут медленно отменяться. [164] [162]
Нейростимуляция посредством имплантации нейрокибернетического протеза может быть еще одним вариантом для тех, кто не является кандидатом на хирургическое вмешательство, обеспечивая хроническую, пульсирующую электрическую стимуляцию определенных нервов или областей мозга, наряду со стандартным лечением. [106] Три типа использовались для тех, кто не реагирует на лекарства: стимуляция блуждающего нерва (VNS) , передняя таламическая стимуляция и замкнутая ответная стимуляция (RNS). [5] [166] [167]
Нефармакологическая модуляция нейротрансмиттеров с помощью высокоуровневой VNS (h-VNS) может снизить частоту приступов у детей и взрослых, которые не реагируют на медикаментозную и/или хирургическую терапию, по сравнению с низкоуровневой VNS (l-VNS). [167] В обзоре Cochrane 2022 года четырех рандомизированных контролируемых испытаний с умеренной уверенностью доказательств люди, получающие лечение h-VNS, на 73% чаще (на 13% чаще и на 164% чаще) испытывали снижение частоты приступов по крайней мере на 50% (минимальный порог, определенный для индивидуального клинического ответа). [167] Потенциально 249 (от 163 до 380) из 1000 человек с лекарственно-устойчивой эпилепсией могут достичь 50% снижения приступов после h-VNS, что принесет пользу дополнительно 105 из 1000 человек по сравнению с l-VNS. [167]
Этот результат был ограничен количеством доступных исследований и качеством одного исследования в частности, в котором три человека получили l-VNS по ошибке. Анализ чувствительности показал, что в лучшем случае вероятность клинического ответа на h-VNS может быть на 91% (от 27% до 189%) выше, чем у тех, кто получал l-VNS. В худшем случае вероятность клинического ответа на h-VNS все еще была на 61% выше (от 7% до 143% выше), чем на l-VNS. [167]
Несмотря на потенциальную пользу лечения h-VNS, обзор Cochrane также обнаружил, что риск нескольких побочных эффектов был выше, чем у тех, кто получал l-VNS. Была умеренная уверенность в доказательствах того, что риск изменения голоса или осиплости может быть в 2,17 (1,49–3,17) раза выше, чем у людей, получающих l-VNS. Риск одышки также был в 2,45 (1,07–5,60) раза выше, чем у реципиентов l-VNS, хотя небольшое количество событий и исследований означало, что уверенность в доказательствах была низкой. Риск симптомов отмены, кашля, боли и парестезии был неясен. [167]
Существуют многообещающие доказательства того, что кетогенная диета (с высоким содержанием жиров, низким содержанием углеводов и достаточным содержанием белка ) снижает количество приступов и устраняет приступы у некоторых людей; однако необходимы дальнейшие исследования. [6] Систематический обзор литературы 2022 года обнаружил некоторые доказательства, подтверждающие, что кетогенная диета или модифицированная диета Аткинса могут быть полезны при лечении эпилепсии у некоторых младенцев. [168] Эти типы диет могут быть полезны для детей с лекарственно-устойчивой эпилепсией; использование для взрослых остается неопределенным. [6] Наиболее часто сообщаемыми побочными эффектами были рвота, запор и диарея. [6] Неясно, почему эта диета работает. [169] У людей с целиакией или нецелиакийной чувствительностью к глютену и затылочными кальцификациями безглютеновая диета может снизить частоту приступов. [90]
Терапия избегания заключается в минимизации или устранении триггеров. Например, те, кто чувствителен к свету, могут добиться успеха, используя маленький телевизор, избегая видеоигр или нося темные очки. [170] Оперантная биологическая обратная связь, основанная на волнах ЭЭГ, имеет некоторую поддержку у тех, кто не реагирует на лекарства. [171] Однако психологические методы не должны использоваться для замены лекарств. [106]
Упражнения были предложены как потенциально полезные для предотвращения припадков, [172] с некоторыми данными, подтверждающими это утверждение. [173] Некоторые собаки, обычно называемые собаками для лечения припадков , могут помогать во время или после припадка. [174] [175] Неясно, обладают ли собаки способностью предсказывать припадки до того, как они произойдут. [176]
Существуют доказательства среднего качества, подтверждающие использование психологических вмешательств наряду с другими методами лечения эпилепсии. [177] Это может улучшить качество жизни, улучшить эмоциональное благополучие и снизить утомляемость у взрослых и подростков. [177] Психологические вмешательства также могут улучшить контроль над приступами у некоторых людей, способствуя самоконтролю и соблюдению режима лечения. [177]
В качестве дополнительной терапии для тех, кто не контролируется другими лекарствами, каннабидиол, по-видимому, полезен для некоторых детей. [178] [179] В 2018 году FDA одобрило этот продукт для лечения синдрома Леннокса-Гасто и синдрома Драве. [180]
Существует несколько исследований по использованию дексаметазона для успешного лечения резистентных к лекарственным препаратам судорог как у взрослых, так и у детей. [181]
Альтернативная медицина, включая акупунктуру , [182] обычные витамины , [183] и йогу , [184] не имеют надежных доказательств в поддержку их использования при эпилепсии. Мелатонин , по состоянию на 2016 год [обновлять], недостаточно подкреплен доказательствами. [185] Испытания были низкого методологического качества, и не было возможности сделать какие-либо окончательные выводы. [185]
Несколько добавок (с различной степенью надежности доказательств) были зарегистрированы как полезные при лекарственно-устойчивой эпилепсии. К ним относятся высокие дозы Омега-3, берберин, мед Манука, грибы рейши и грива льва, куркумин, [186] витамин E, коэнзим Q-10 и ресвератрол. Причина, по которой они могут работать (теоретически), заключается в том, что они уменьшают воспаление или окислительный стресс, два основных механизма, способствующих эпилепсии. [187]
Женщины детородного возраста, в том числе страдающие эпилепсией, подвержены риску нежелательной беременности, если они не используют эффективные методы контрацепции . [188] Женщины, страдающие эпилепсией, могут испытывать временное увеличение частоты приступов, когда они начинают гормональную контрацепцию . [188]
Некоторые противосудорожные препараты взаимодействуют с ферментами в печени и вызывают более быстрое расщепление препаратов гормональной контрацепции. Эти препараты , индуцирующие ферменты, делают гормональную контрацепцию менее эффективной, и это особенно опасно, если противосудорожный препарат связан с врожденными дефектами. [189] К мощным противосудорожным препаратам, индуцирующим ферменты, относятся карбамазепин , ацетат эсликарбазепина , окскарбазепин , фенобарбитал , фенитоин , примидон и руфинамид . Препараты перампанел и топирамат могут индуцировать ферменты в более высоких дозах. [190] И наоборот, гормональная контрацепция может снизить количество противосудорожного препарата ламотриджина, циркулирующего в организме, что делает его менее эффективным. [188] Частота неудач при использовании оральных контрацептивов при правильном использовании составляет 1%, но у женщин с эпилепсией она увеличивается до 3–6%. [189] В целом, внутриматочные спирали (ВМС) предпочтительны для женщин с эпилепсией, которые не собираются беременеть. [188]
Женщины с эпилепсией, особенно если у них есть другие заболевания, могут иметь немного более низкие, но все еще высокие шансы забеременеть. [188] Женщины с бесплодием имеют примерно такие же шансы на успех при экстракорпоральном оплодотворении или других формах вспомогательных репродуктивных технологий, как и женщины без эпилепсии. [188] Может быть более высокий риск потери беременности . [188]
После беременности возникают две основные проблемы, связанные с беременностью . Первая проблема касается риска припадков во время беременности, а вторая проблема заключается в том, что противосудорожные препараты могут привести к врожденным дефектам . [158] Большинство женщин с эпилепсией должны продолжать лечение противосудорожными препаратами, а цель лечения — сбалансировать необходимость предотвращения припадков с необходимостью предотвращения врожденных дефектов, вызванных приемом лекарств. [188] [191]
Беременность, по-видимому, не сильно влияет на частоту приступов. [188] Однако, когда случаются приступы, они могут вызвать некоторые осложнения беременности, такие как преждевременные роды или рождение детей меньшего размера, чем обычно . [188]
Все беременности сопряжены с риском врожденных дефектов, например, из-за курения во время беременности . [188] В дополнение к этому типичному уровню риска некоторые противосудорожные препараты значительно увеличивают риск врожденных дефектов и задержки внутриутробного развития , а также нарушений развития , нейрокогнитивных и поведенческих расстройств . [191] Большинство женщин с эпилепсией получают безопасное и эффективное лечение и рожают типичных здоровых детей. [191] Самые высокие риски связаны со специфическими противосудорожными препаратами, такими как вальпроевая кислота и карбамазепин, а также с более высокими дозами. [158] [188] Добавки фолиевой кислоты , например, через пренатальные витамины , снижают риск. [188] Планирование беременности заранее дает женщинам с эпилепсией возможность перейти на программу лечения с меньшим риском и на сниженные дозы лекарств. [188]
Хотя противосудорожные препараты можно обнаружить в грудном молоке , женщины, страдающие эпилепсией, могут кормить своих детей грудью, и польза обычно перевешивает риски. [188]

Эпилепсию обычно невозможно вылечить, но лекарства могут эффективно контролировать приступы примерно в 70% случаев. [7] Из тех, у кого генерализованные приступы, более 80% можно хорошо контролировать с помощью лекарств, в то время как это верно только для 50% людей с фокальными приступами. [5] Одним из предсказателей долгосрочного исхода является количество приступов, которые случаются в течение первых шести месяцев. [26] Другие факторы, увеличивающие риск плохого исхода, включают слабый ответ на первоначальное лечение, генерализованные приступы, семейный анамнез эпилепсии, психиатрические проблемы и волны на ЭЭГ, представляющие генерализованную эпилептиформную активность. [192] Согласно ILAE, эпилепсия считается излеченной, если у человека с эпилепсией приступы отсутствуют в течение 10 лет и он не принимает противосудорожные препараты в течение 5 лет. [193]
В развивающихся странах 75% людей либо не лечатся, либо лечатся ненадлежащим образом. [31] В Африке 90% не получают лечения. [31] Это частично связано с тем, что соответствующие лекарства недоступны или слишком дороги. [31]
Люди с эпилепсией могут иметь более высокий риск преждевременной смерти по сравнению с людьми без этого заболевания. [194] По оценкам, этот риск в 1,6–4,1 раза выше, чем у населения в целом. [195] Наибольший рост смертности от эпилепсии наблюдается среди пожилых людей. [195] У людей с эпилепсией по неизвестной причине риск относительно невелик. [195]
Смертность часто связана с основной причиной припадков, эпилептического статуса, самоубийства, травмы и внезапной неожиданной смерти при эпилепсии (SUDEP). [194] Смерть от эпилептического статуса в первую очередь обусловлена основной проблемой, а не пропуском доз лекарств. [194] Риск самоубийства в два-шесть раз выше у людей с эпилепсией; [196] [197] причина этого неясна. [196] SUDEP, по-видимому, частично связан с частотой генерализованных тонико-клонических припадков [198] и составляет около 15% смертей, связанных с эпилепсией; [192] неясно, как снизить его риск. [198] Факторы риска SUDEP включают ночные генерализованные тонико-клонические припадки, припадки, сон в одиночестве и медикаментозно не поддающуюся лечению эпилепсию. [199]
В Соединенном Королевстве, по оценкам, 40–60% смертей можно предотвратить. [26] В развивающихся странах многие смерти происходят из-за нелеченной эпилепсии, которая приводит к падениям или эпилептическому статусу. [19]
Эпилепсия является одним из наиболее распространенных серьезных неврологических расстройств [200], которым по состоянию на 2021 год страдают около 50 миллионов человек [обновлять]. [8] [201] Она поражает 1% населения к 20 годам и 3% населения к 75 годам. [17] Она чаще встречается у мужчин, чем у женщин, при этом общая разница невелика. [19] [69] Большинство людей с этим расстройством (80%) относятся к малообеспеченным слоям населения [202] или к развивающимся странам . [31]
По оценкам, распространенность активной эпилепсии (по состоянию на 2012 год [обновлять]) составляет 3–10 на 1000 человек, при этом активная эпилепсия определяется как человек с эпилепсией, у которого был хотя бы один неспровоцированный припадок за последние пять лет. [69] [203] Эпилепсия начинается каждый год у 40–70 человек из 100 000 в развитых странах и у 80–140 человек из 100 000 в развивающихся странах. [31] Бедность является риском и включает в себя как принадлежность к бедной стране, так и бедность по сравнению с другими людьми в своей стране. [19] В развитых странах эпилепсия чаще всего начинается либо в молодом, либо в пожилом возрасте. [19] В развивающихся странах ее начало чаще встречается у детей старшего возраста и молодых людей из-за более высокого уровня травматизма и инфекционных заболеваний. [19] В развитых странах количество случаев в год снизилось среди детей и возросло среди пожилых людей в период с 1970-х по 2003 год. [203] Это частично объясняется лучшей выживаемостью после инсультов у пожилых людей. [69]

Древнейшие медицинские записи показывают, что эпилепсия поражала людей, по крайней мере, с начала письменной истории. [204] На протяжении всей древней истории считалось, что это состояние имеет духовную причину. [204] Древнейшее в мире описание эпилептического припадка содержится в тексте на аккадском языке (язык, использовавшийся в древней Месопотамии ) и было написано около 2000 г. до н. э. [24] Человеку, описанному в тексте, был поставлен диагноз, что он находится под влиянием бога луны, и он подвергся экзорцизму . [ 24] Эпилептические припадки перечислены в Кодексе Хаммурапи ( ок. 1790 г. до н. э. ) как причина, по которой купленный раб может быть возвращен для возмещения, [24] а Папирус Эдвина Смита ( ок. 1700 г. до н. э. ) описывает случаи людей с эпилептическими судорогами. [24]
Древнейшая известная подробная запись самого состояния содержится в Sakikku , вавилонском клинописном медицинском тексте 1067–1046 гг. до н. э. [204] В этом тексте приводятся признаки и симптомы, подробно описывается лечение и вероятные результаты [24] , а также описываются многие особенности различных типов припадков. [204] Поскольку у вавилонян не было биомедицинского понимания природы эпилепсии, они приписывали припадки одержимости злыми духами и призывали лечить это состояние духовными средствами. [204] Около 900 г. до н. э. Пунарвасу Атрея описал эпилепсию как потерю сознания; [205] это определение было перенесено в аюрведический текст Charaka Samhita ( ок. 400 г. до н. э. ). [206]
Древние греки имели противоречивые взгляды на это состояние. Они считали эпилепсию формой духовной одержимости, но также связывали это состояние с гениальностью и божественным. Одним из названий, которые они дали ему, была священная болезнь ( древнегреческий : ἠ ἱερὰ νόσος ). [24] [207] Эпилепсия появляется в греческой мифологии: она связана с богинями Луны Селеной и Артемидой , которые поражали тех, кто их расстраивал. Греки считали, что такие важные фигуры, как Юлий Цезарь и Геракл, страдали этим состоянием. [24] Заметным исключением из этого божественного и духовного взгляда была школа Гиппократа . В пятом веке до нашей эры Гиппократ отверг идею о том, что это состояние было вызвано духами. В своей знаковой работе « О священной болезни » он предположил, что эпилепсия не имеет божественного происхождения, а является излечимой с медицинской точки зрения проблемой, возникающей в мозге. [24] [204] Он обвинил тех, кто приписывал священную причину состоянию распространения невежества через веру в суеверную магию. [24] Гиппократ предположил, что наследственность была важна как причина, описал худшие результаты, если состояние проявляется в раннем возрасте, и отметил физические характеристики, а также связанный с ним социальный стыд. [24] Вместо того, чтобы называть его священной болезнью , он использовал термин великая болезнь , что дало начало современному термину grand mal , используемому для тонико-клонических припадков. [24] Несмотря на его работу, подробно описывающую физическое происхождение состояния, его точка зрения не была принята в то время. [204] Злых духов продолжали обвинять, по крайней мере, до 17-го века. [204]
В Древнем Риме люди не ели и не пили из той же глиняной посуды, которую использовал больной. [208] Люди того времени плевали себе на грудь, полагая, что это убережет их от проблемы. [208] По словам Апулея и других древних врачей, для выявления эпилепсии было принято зажигать кусок гагата , дым которого вызывал припадок. [209] Иногда использовался вращающийся гончарный круг , возможно, как отсылка к светочувствительной эпилепсии . [210]
В большинстве культур люди с эпилепсией подвергались стигматизации, избегались или даже заключались в тюрьму. Еще во второй половине 20-го века в Танзании и других частях Африки эпилепсия ассоциировалась с одержимостью злыми духами, колдовством или отравлением и, как многие считали, была заразной. [211] В Сальпетриере , месте рождения современной неврологии, Жан-Мартен Шарко обнаружил людей с эпилепсией бок о бок с психически больными, людьми с хроническим сифилисом и душевнобольными преступниками. [212] В Древнем Риме эпилепсия была известна как morbus comitialis или «болезнь зала собраний» и рассматривалась как проклятие богов. В северной Италии эпилепсия традиционно была известна как болезнь Святого Валентина. [213] По крайней мере в 1840-х годах в Соединенных Штатах Америки эпилепсия была известна как падающая болезнь или падающие припадки и считалась формой медицинского безумия . [214] Примерно в то же время эпилепсия была известна во Франции как haut-mal (дословно « высшее зло ») , mal-de terre (дословно « земная болезнь ») , mal de Saint Jean (дословно « болезнь Святого Иоанна » ) , mal des enfans (дословно « детская болезнь ») и mal-caduc (дословно « падающая болезнь ») . [214] Люди, страдающие эпилепсией во Франции, также были известны как tombeurs (дословно « люди, которые падают ») из-за припадков и потери сознания во время эпилептического эпизода. [214]
В середине 19 века был представлен первый эффективный противосудорожный препарат — бромид . [157] Первое современное лечение — фенобарбитал — было разработано в 1912 году, а фенитоин начал использоваться в 1938 году. [215]
Социальная стигма часто встречается во всем мире у людей с эпилепсией. [11] [216] Она может влиять на людей в экономическом, социальном и культурном плане. [216] В Индии и Китае эпилепсия может использоваться в качестве оправдания для отказа в браке. [31] Люди в некоторых регионах до сих пор верят, что люди с эпилепсией прокляты . [ 19] В некоторых частях Африки, таких как Танзания и Уганда , эпилепсия, как утверждается, связана с одержимостью злыми духами, колдовством или отравлением, и многие ошибочно полагают, что она заразна . [211] [19] До 1971 года в Соединенном Королевстве эпилепсия считалась основанием для расторжения брака. [31] Стигма может привести к тому, что некоторые люди с эпилепсией будут отрицать, что у них когда-либо были припадки. [69]
Припадки приводят к прямым экономическим издержкам в размере около одного миллиарда долларов в Соединенных Штатах. [20] Эпилепсия привела к экономическим издержкам в Европе в размере около 15,5 миллиардов евро в 2004 году. [26] В Индии эпилепсия оценивается в 1,7 миллиарда долларов США или 0,5% ВВП. [31] Она является причиной около 1% посещений отделений неотложной помощи (2% для отделений неотложной помощи для детей) в Соединенных Штатах. [217]
Люди с эпилепсией примерно в два раза чаще попадают в дорожно-транспортные происшествия , поэтому во многих регионах мира им не разрешается водить машину или они могут водить только при соблюдении определенных условий. [23] Предполагается, что задержка в диагностике может быть причиной некоторых потенциально предотвратимых дорожно-транспортных происшествий, поскольку по крайней мере одно исследование показало, что большинство дорожно-транспортных происшествий произошло у людей с недиагностированными немоторными припадками, а не у людей с моторными припадками в начале эпилепсии. [218] В некоторых странах врачи по закону обязаны сообщать в лицензирующий орган, если у человека случился припадок, в то время как в других требуется только, чтобы они поощряли человека сообщать об этом самостоятельно. [23] К странам, в которых требуется сообщение врача, относятся Швеция, Австрия, Дания и Испания. [23] К странам, в которых требуется сообщение от человека, относятся Великобритания и Новая Зеландия, и врачи могут сообщать, если они считают, что человек еще этого не сделал. [23] В Канаде, Соединенных Штатах и Австралии требования относительно сообщения различаются в зависимости от провинции или штата. [23] Если приступы хорошо контролируются, большинство считает, что разрешение на вождение автомобиля является разумным. [219] Количество времени, которое человек должен провести без приступов, прежде чем он сможет водить машину, варьируется в зависимости от страны. [219] Во многих странах требуется от одного до трех лет без приступов. [219] В Соединенных Штатах необходимое время без приступов определяется каждым штатом и составляет от трех месяцев до одного года. [219]
Людям, страдающим эпилепсией или припадками, обычно отказывают в выдаче лицензии пилота. [220]
Существуют организации, которые оказывают поддержку людям и семьям, страдающим эпилепсией. Кампания Out of the Shadows , совместные усилия Всемирной организации здравоохранения, ILAE и Международного бюро по эпилепсии , оказывает помощь на международном уровне. [31] В Соединенных Штатах Фонд эпилепсии является национальной организацией, которая работает над повышением принятия людей с этим расстройством, их способности функционировать в обществе и над продвижением исследований для лечения. [226] Фонд эпилепсии, некоторые больницы и некоторые лица также руководят группами поддержки в Соединенных Штатах. [227] В Австралии Фонд эпилепсии оказывает поддержку, обеспечивает образование и обучение и финансирует исследования для людей, живущих с эпилепсией.
Международный день борьбы с эпилепсией (World Epilepsy Day) начался в 2015 году и отмечается во второй понедельник февраля. [228] [229]
Фиолетовый день , другой всемирный день осведомленности об эпилепсии, был инициирован девятилетней канадкой по имени Кэссиди Меган в 2008 году и отмечается каждый год 26 марта. [230]
Прогнозирование приступов относится к попыткам прогнозирования эпилептических приступов на основе ЭЭГ до того, как они произойдут. [231] По состоянию на 2011 год [обновлять]не было разработано эффективного механизма прогнозирования приступов. [231] Хотя не существует эффективного устройства, способного прогнозировать приступы, наука, лежащая в основе прогнозирования приступов, и способность предоставлять такой инструмент достигли прогресса.
Kindling , когда повторяющиеся воздействия событий, которые могут вызвать припадки, в конечном итоге вызывают припадки более легко, использовался для создания животных моделей эпилепсии. [232] Различные животные модели эпилепсии были охарактеризованы на грызунах, которые воспроизводят ЭЭГ и поведенческие сопутствующие факторы различных форм эпилепсии, в частности возникновение повторяющихся спонтанных припадков. [233] Поскольку эпилептические припадки разных видов наблюдаются естественным образом у некоторых из этих животных, были выбраны штаммы мышей и крыс для использования в качестве генетических моделей эпилепсии. В частности, несколько линий мышей и крыс демонстрируют спайк-волновые разряды при записи ЭЭГ и были изучены для понимания абсансной эпилепсии. [234] Среди этих моделей штамм GAERS (Genetic Absence Epilepsy Rats from Strasbourg) был охарактеризован в 1980-х годах и помог понять механизмы, лежащие в основе детской абсансной эпилепсии. [235]
Срезы мозга крысы служат ценной моделью для оценки потенциала соединений в снижении эпилептиформной активности. Оценивая частоту эпилептиформных всплесков в сетях гиппокампа, исследователи могут определить перспективных кандидатов на новые противосудорожные препараты. [236]
Одна из гипотез, представленных в литературе, основана на воспалительных путях. Исследования, подтверждающие этот механизм, показали, что воспалительные, гликолипидные и окислительные факторы выше у людей с эпилепсией, особенно у людей с генерализованной эпилепсией. [237]
Генная терапия изучается при некоторых типах эпилепсии. [238] Лекарства, которые изменяют иммунную функцию, такие как внутривенные иммуноглобулины , могут снизить частоту приступов при включении в обычную терапию в качестве дополнительной терапии; однако необходимы дальнейшие исследования, чтобы определить, хорошо ли эти лекарства переносятся детьми и взрослыми с эпилепсией. [239] Неинвазивная стереотаксическая радиохирургия , по состоянию на 2012 год [обновлять], сравнивается со стандартной хирургией при определенных типах эпилепсии. [240]
Эпилепсия встречается у ряда других животных, включая собак и кошек; на самом деле это наиболее распространенное заболевание мозга у собак. [241] Обычно его лечат противосудорожными препаратами, такими как леветирацетам, фенобарбитал или бромид у собак и фенобарбитал у кошек. [241] У собак также используют имепитоин . [242] Хотя генерализованные припадки у лошадей диагностировать довольно легко, это может быть сложнее при негенерализованных припадках, и ЭЭГ может быть полезной. [243]
Святого Валентина призывают как для исцеления, так и для любви. Он защищает от обмороков и его просят исцелить эпилепсию и другие припадки. В северной Италии эпилепсия когда-то традиционно называлась болезнью Святого Валентина.