
Иммунная система представляет собой сеть биологических систем , которая защищает организм от болезней . Она обнаруживает и реагирует на широкий спектр патогенов , от вирусов до паразитических червей , а также раковые клетки и объекты, такие как щепки , отличая их от собственной здоровой ткани организма . Многие виды имеют две основные подсистемы иммунной системы. Врожденная иммунная система обеспечивает предварительно настроенный ответ на широкие группы ситуаций и стимулов. Адаптивная иммунная система обеспечивает индивидуальный ответ на каждый стимул, обучаясь распознавать молекулы, с которыми она ранее сталкивалась. Обе используют молекулы и клетки для выполнения своих функций.
Почти все организмы имеют какую-то разновидность иммунной системы. Бактерии имеют рудиментарную иммунную систему в форме ферментов , которые защищают от вирусных инфекций. Другие основные иммунные механизмы развились у древних растений и животных и сохраняются у их современных потомков. Эти механизмы включают фагоцитоз , антимикробные пептиды, называемые дефензинами , и систему комплемента . Челюстные позвоночные , включая людей, обладают еще более сложными механизмами защиты, включая способность адаптироваться для более эффективного распознавания патогенов. Адаптивный (или приобретенный) иммунитет создает иммунологическую память , приводящую к усиленному ответу на последующие встречи с тем же патогеном. Этот процесс приобретенного иммунитета является основой вакцинации .
Дисфункция иммунной системы может вызывать аутоиммунные заболевания , воспалительные заболевания и рак . Иммунодефицит возникает, когда иммунная система менее активна, чем обычно, что приводит к повторяющимся и опасным для жизни инфекциям. У людей иммунодефицит может быть результатом генетического заболевания, такого как тяжелый комбинированный иммунодефицит , приобретенных состояний, таких как ВИЧ / СПИД , или использования иммунодепрессантов . Аутоиммунитет возникает из-за гиперактивной иммунной системы, которая атакует нормальные ткани, как если бы они были чужеродными организмами. Распространенные аутоиммунные заболевания включают тиреоидит Хашимото , ревматоидный артрит , сахарный диабет 1 типа и системную красную волчанку . Иммунология охватывает изучение всех аспектов иммунной системы.
Иммунная система защищает своего хозяина от инфекции с помощью многоуровневой защиты с возрастающей специфичностью. Физические барьеры предотвращают проникновение в организм патогенов, таких как бактерии и вирусы . [1] Если патоген преодолевает эти барьеры, врожденная иммунная система обеспечивает немедленный, но неспецифический ответ. Врожденная иммунная система есть у всех животных . [2] Если патогены успешно избегают врожденного ответа, позвоночные обладают вторым уровнем защиты, адаптивной иммунной системой , которая активируется врожденным ответом. [3] Здесь иммунная система адаптирует свой ответ во время инфекции, чтобы улучшить распознавание патогена. Этот улучшенный ответ затем сохраняется после устранения патогена в форме иммунологической памяти и позволяет адаптивной иммунной системе проводить более быстрые и сильные атаки каждый раз, когда этот патоген встречается. [4] [5]
Как врожденный, так и адаптивный иммунитет зависят от способности иммунной системы различать свои и чужеродные молекулы . В иммунологии собственные молекулы являются компонентами тела организма, которые иммунная система может отличить от чужеродных веществ. [6] И наоборот, чужеродные молекулы — это те, которые распознаются как чужеродные молекулы. Один класс чужеродных молекул называется антигенами (первоначально названными так потому, что они являются генераторами антител ) и определяются как вещества, которые связываются со специфическими иммунными рецепторами и вызывают иммунный ответ. [7]
Несколько барьеров защищают организмы от инфекции, включая механические, химические и биологические барьеры. Восковая кутикула большинства листьев, экзоскелет насекомых, оболочки и мембраны отложенных снаружи яиц и кожа являются примерами механических барьеров, которые являются первой линией защиты от инфекции. [8] Организмы не могут быть полностью изолированы от своей среды, поэтому системы действуют для защиты отверстий тела, таких как легкие , кишечник и мочеполовой тракт . В легких кашель и чихание механически выталкивают патогены и другие раздражители из дыхательных путей . Промывающее действие слез и мочи также механически выталкивает патогены, в то время как слизь, выделяемая дыхательным и желудочно-кишечным трактом, служит для улавливания и запутывания микроорганизмов . [9]
Химические барьеры также защищают от инфекции. Кожа и дыхательные пути секретируют антимикробные пептиды, такие как β- дефензины . [10] Такие ферменты , как лизоцим и фосфолипаза А2 в слюне , слезах и грудном молоке , также являются антибактериальными . [11] [12] Вагинальные выделения служат химическим барьером после менархе , когда они становятся слегка кислыми , в то время как сперма содержит дефензины и цинк , убивающие патогены. [13] [ 14] В желудке желудочная кислота служит химической защитой от проглоченных патогенов. [15]
В мочеполовом и желудочно-кишечном трактах комменсальная флора служит биологическим барьером, конкурируя с патогенными бактериями за пищу и пространство, а в некоторых случаях изменяя условия в своей среде, такие как pH или доступное железо. В результате снижается вероятность того, что патогены достигнут достаточного количества, чтобы вызвать заболевание. [16]
Микроорганизмы или токсины, которые успешно проникают в организм, сталкиваются с клетками и механизмами врожденной иммунной системы. Врожденная реакция обычно запускается, когда микробы идентифицируются рецепторами распознавания образов , которые распознают компоненты, сохраняющиеся среди широких групп микроорганизмов, [17] или когда поврежденные, травмированные или стрессированные клетки посылают сигналы тревоги, многие из которых распознаются теми же рецепторами, что и те, которые распознают патогены. [18] Врожденная иммунная защита неспецифична, то есть эти системы реагируют на патогены общим образом. [19] Эта система не обеспечивает длительного иммунитета против патогена. Врожденная иммунная система является доминирующей системой защиты хозяина у большинства организмов, [2] и единственной у растений. [20]
Клетки врожденной иммунной системы используют рецепторы распознавания образов для распознавания молекулярных структур, которые производятся патогенами. [21] Это белки , экспрессируемые, в основном, клетками врожденной иммунной системы , такими как дендритные клетки, макрофаги, моноциты, нейтрофилы и эпителиальные клетки, [19] [22] для идентификации двух классов молекул: молекулярных паттернов, ассоциированных с патогенами (PAMP), которые связаны с микробными патогенами , и молекулярных паттернов, ассоциированных с повреждением (DAMP), которые связаны с компонентами клеток хозяина, которые высвобождаются во время повреждения клеток или гибели клеток. [23]
Распознавание внеклеточных или эндосомальных PAMP опосредовано трансмембранными белками, известными как толл-подобные рецепторы (TLR). [24] TLR имеют типичный структурный мотив, богатые лейцином повторы (LRR) , которые придают им изогнутую форму. [25] Толл-подобные рецепторы были впервые обнаружены у Drosophila и запускают синтез и секрецию цитокинов и активацию других программ защиты хозяина, которые необходимы как для врожденных, так и для адаптивных иммунных реакций. У людей описано десять толл-подобных рецепторов. [26]
Клетки врожденной иммунной системы имеют рецепторы распознавания образов, которые обнаруживают инфекцию или повреждение клеток внутри. Три основных класса этих «цитозольных» рецепторов — это рецепторы типа NOD , рецепторы типа RIG (ген, индуцируемый ретиноевой кислотой) и цитозольные сенсоры ДНК. [27]

Некоторые лейкоциты (белые кровяные клетки) действуют как независимые одноклеточные организмы и являются второй рукой врожденной иммунной системы. Врожденные лейкоциты включают «профессиональные» фагоциты ( макрофаги , нейтрофилы и дендритные клетки ). Эти клетки идентифицируют и устраняют патогены, либо атакуя более крупные патогены через контакт, либо поглощая и затем убивая микроорганизмы. Другие клетки, участвующие во врожденном ответе, включают врожденные лимфоидные клетки , тучные клетки , эозинофилы , базофилы и естественные клетки-киллеры . [28]
Фагоцитоз является важной особенностью клеточного врожденного иммунитета, выполняемого клетками, называемыми фагоцитами, которые поглощают патогены или частицы. Фагоциты обычно патрулируют тело в поисках патогенов, но могут быть вызваны в определенные места цитокинами. [29] После того, как патоген был поглощен фагоцитом, он оказывается в ловушке внутриклеточной везикулы , называемой фагосомой , которая впоследствии сливается с другой везикулой, называемой лизосомой , образуя фаголизосому . Патоген погибает под действием пищеварительных ферментов или после респираторного взрыва , который высвобождает свободные радикалы в фаголизосому. [30] [31] Фагоцитоз развился как средство получения питательных веществ , но эта роль была расширена в фагоцитах, включив поглощение патогенов в качестве защитного механизма. [32] Фагоцитоз, вероятно, представляет собой старейшую форму защиты хозяина, поскольку фагоциты были обнаружены как у позвоночных, так и у беспозвоночных животных. [33]
Нейтрофилы и макрофаги — это фагоциты, которые путешествуют по всему телу в поисках вторгающихся патогенов. [34] Нейтрофилы обычно находятся в кровотоке и являются наиболее распространенным типом фагоцитов, представляя от 50% до 60% от общего числа циркулирующих лейкоцитов. [35] Во время острой фазы воспаления нейтрофилы мигрируют к месту воспаления в процессе, называемом хемотаксисом , и обычно являются первыми клетками, которые прибывают на место инфекции. Макрофаги — это универсальные клетки, которые находятся внутри тканей и вырабатывают ряд химических веществ, включая ферменты, белки комплемента и цитокины. Они также могут действовать как мусорщики, которые избавляют организм от изношенных клеток и другого мусора, и как антигенпрезентирующие клетки (АПК), которые активируют адаптивную иммунную систему. [36]
Дендритные клетки являются фагоцитами в тканях, которые находятся в контакте с внешней средой; поэтому они расположены в основном в коже, носу, легких, желудке и кишечнике. [37] Они названы так из-за их сходства с нейронными дендритами , поскольку оба имеют много шиповидных выступов. Дендритные клетки служат связующим звеном между тканями тела и врожденной и адаптивной иммунной системой, поскольку они представляют антигены Т-клеткам , одному из ключевых типов клеток адаптивной иммунной системы. [37]
Гранулоциты — это лейкоциты, имеющие гранулы в своей цитоплазме. В эту категорию входят нейтрофилы, тучные клетки, базофилы и эозинофилы. Тучные клетки находятся в соединительных тканях и слизистых оболочках и регулируют воспалительную реакцию. [38] Они чаще всего связаны с аллергией и анафилаксией . [35] Базофилы и эозинофилы связаны с нейтрофилами. Они секретируют химические медиаторы, которые участвуют в защите от паразитов и играют роль в аллергических реакциях, таких как астма . [39]
Врожденные лимфоидные клетки (ВЛК) представляют собой группу врожденных иммунных клеток, которые происходят от общего лимфоидного предшественника и принадлежат к лимфоидной линии . Эти клетки определяются отсутствием антигенспецифического рецептора В- или Т-клеток (TCR) из-за отсутствия гена, активирующего рекомбинацию . ВЛК не экспрессируют маркеры миелоидных или дендритных клеток. [40]
Естественные клетки-киллеры (NK-клетки) — это лимфоциты и компонент врожденной иммунной системы, которая напрямую не атакует вторгающиеся микробы. [41] Вместо этого NK-клетки уничтожают скомпрометированные клетки хозяина, такие как опухолевые клетки или клетки, инфицированные вирусом, распознавая такие клетки по состоянию, известному как «отсутствие себя». Этот термин описывает клетки с низким уровнем маркера клеточной поверхности, называемого MHC I ( главный комплекс гистосовместимости ) — ситуация, которая может возникнуть при вирусных инфекциях клеток хозяина. [42] Нормальные клетки организма не распознаются и не атакуются NK-клетками, потому что они экспрессируют неповрежденные собственные антигены MHC. Эти антигены MHC распознаются рецепторами иммуноглобулинов клеток-киллеров, которые по сути тормозят NK-клетки. [43]
Воспаление является одним из первых ответов иммунной системы на инфекцию. [44] Симптомами воспаления являются покраснение, отек, жар и боль, которые вызваны увеличением притока крови к тканям. Воспаление вызывается эйкозаноидами и цитокинами , которые выделяются поврежденными или инфицированными клетками. Эйкозаноиды включают простагландины , которые вызывают лихорадку и расширение кровеносных сосудов , связанное с воспалением, и лейкотриены , которые привлекают определенные белые кровяные клетки (лейкоциты). [45] [46] К распространенным цитокинам относятся интерлейкины , которые отвечают за связь между белыми кровяными клетками; хемокины , которые способствуют хемотаксису ; и интерфероны , которые обладают противовирусным действием, например, останавливают синтез белка в клетке-хозяине. [47] Также могут выделяться факторы роста и цитотоксические факторы. Эти цитокины и другие химические вещества привлекают иммунные клетки к месту инфекции и способствуют заживлению любой поврежденной ткани после удаления патогенов. [48] Рецепторы распознавания образов, называемые инфламмасомами, представляют собой мультипротеиновые комплексы (состоящие из NLR, адаптерного белка ASC и эффекторной молекулы прокаспазы-1), которые образуются в ответ на цитозольные PAMP и DAMP, функция которых заключается в генерации активных форм воспалительных цитокинов IL-1β и IL-18. [49]
Система комплемента — это биохимический каскад , который атакует поверхности чужеродных клеток. Она содержит более 20 различных белков и названа так из-за своей способности «дополнять» уничтожение патогенов антителами . Комплемент — это основной гуморальный компонент врожденного иммунного ответа. [50] [51] Многие виды имеют системы комплемента, включая не млекопитающих, таких как растения, рыбы и некоторые беспозвоночные . [52] У людей этот ответ активируется связыванием комплемента с антителами, которые прикрепились к этим микробам, или связыванием белков комплемента с углеводами на поверхности микробов . Этот сигнал распознавания запускает быструю реакцию уничтожения. [53] Скорость ответа является результатом усиления сигнала, которое происходит после последовательной протеолитической активации молекул комплемента, которые также являются протеазами. После того, как белки комплемента изначально связываются с микробом, они активируют свою протеазную активность, которая, в свою очередь, активирует другие протеазы комплемента, и так далее. Это создает каталитический каскад, который усиливает первоначальный сигнал посредством контролируемой положительной обратной связи . [54] Каскад приводит к образованию пептидов, которые привлекают иммунные клетки, увеличивают проницаемость сосудов и опсонизируют (покрывают) поверхность патогена, маркируя его для уничтожения. Это отложение комплемента может также убивать клетки напрямую, разрушая их плазматическую мембрану посредством образования комплекса атаки мембраны . [50]

Адаптивная иммунная система развилась у ранних позвоночных и обеспечивает более сильный иммунный ответ, а также иммунологическую память , где каждый патоген «запоминается» сигнатурным антигеном. [55] Адаптивный иммунный ответ является антигенспецифичным и требует распознавания определенных «чужих» антигенов во время процесса, называемого презентацией антигена . Специфичность антигена позволяет генерировать ответы, которые адаптированы к определенным патогенам или инфицированным патогеном клеткам. Способность устанавливать эти адаптированные ответы поддерживается в организме «клетками памяти». Если патоген инфицирует организм более одного раза, эти специфические клетки памяти используются для его быстрого устранения. [56]
Клетки адаптивной иммунной системы — это особые типы лейкоцитов, называемые лимфоцитами. В-клетки и Т-клетки являются основными типами лимфоцитов и происходят из гемопоэтических стволовых клеток в костном мозге . [57] В-клетки участвуют в гуморальном иммунном ответе , тогда как Т-клетки участвуют в клеточно-опосредованном иммунном ответе . Т-киллеры распознают только антигены, связанные с молекулами MHC класса I , в то время как Т-хелперы и регуляторные Т-клетки распознают только антигены, связанные с молекулами MHC класса II . Эти два механизма презентации антигенов отражают различные роли двух типов Т-клеток. Третий, второстепенный подтип — это γδ Т-клетки , которые распознают интактные антигены, не связанные с рецепторами MHC. [58] Двойные положительные Т-клетки подвергаются воздействию широкого спектра аутоантигенов в тимусе , в котором йод необходим для его развития и активности в тимусе. [59] Напротив, антигенспецифический рецептор В-клеток представляет собой молекулу антитела на поверхности В-клеток и распознает нативный (необработанный) антиген без какой-либо необходимости в обработке антигена . Такие антигены могут быть большими молекулами, обнаруженными на поверхности патогенов, но также могут быть небольшими гаптенами (такими как пенициллин), прикрепленными к молекуле-носителю. [60] Каждая линия В-клеток экспрессирует разные антитела, поэтому полный набор антигенных рецепторов В-клеток представляет все антитела, которые может вырабатывать организм. [57] Когда В- или Т-клетки сталкиваются со своими родственными антигенами, они размножаются, и образуется множество «клонов» клеток, нацеленных на один и тот же антиген. Это называется клональной селекцией . [61]
Как В-клетки, так и Т-клетки несут молекулы рецепторов, которые распознают определенные цели. Т-клетки распознают «чужую» цель, такую как патоген, только после того, как антигены (небольшие фрагменты патогена) были обработаны и представлены в сочетании с «своим» рецептором, называемым молекулой главного комплекса гистосовместимости (ГКГ). [62]
Существует два основных подтипа Т-клеток: Т-киллеры и Т-хелперы . Кроме того, существуют регуляторные Т-клетки , которые играют роль в модулировании иммунного ответа. [63]
Клетки-киллеры Т представляют собой подгруппу клеток Т, которые убивают клетки, инфицированные вирусами (и другими патогенами) или иным образом поврежденные или дисфункциональные. [64] Как и в случае с В-клетками, каждый тип Т-клеток распознает свой антиген. Клетки-киллеры Т активируются, когда их рецептор Т-клеток связывается с этим специфическим антигеном в комплексе с рецептором MHC класса I другой клетки. Распознавание этого комплекса MHC:антиген осуществляется с помощью корецептора на Т-клетке, называемого CD8 . Затем Т-клетка перемещается по всему телу в поисках клеток, где рецепторы MHC I несут этот антиген. Когда активированная Т-клетка контактирует с такими клетками, она высвобождает цитотоксины , такие как перфорин , которые образуют поры в плазматической мембране клетки-мишени , позволяя ионам , воде и токсинам проникать внутрь. Попадание другого токсина, называемого гранулизином (протеаза), заставляет клетку-мишень подвергаться апоптозу . [65] Убийство клеток-хозяев Т-клетками особенно важно для предотвращения репликации вирусов. Активация Т-клеток строго контролируется и обычно требует очень сильного сигнала активации MHC/антигена или дополнительных сигналов активации, предоставляемых «хелперными» Т-клетками (см. ниже). [65]
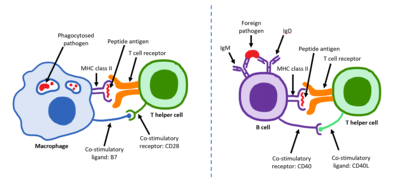
Т-хелперные клетки регулируют как врожденные, так и адаптивные иммунные реакции и помогают определить, какие иммунные реакции организм вырабатывает на определенный патоген. [66] [67] Эти клетки не обладают цитотоксической активностью и не убивают инфицированные клетки или не уничтожают патогены напрямую. Вместо этого они контролируют иммунный ответ, направляя другие клетки на выполнение этих задач. [68]
Хелперные Т-клетки экспрессируют рецепторы Т-клеток, которые распознают антиген, связанный с молекулами MHC класса II. Комплекс MHC:антиген также распознается корецептором CD4 хелперной клетки , который рекрутирует молекулы внутри Т-клетки (такие как Lck ), которые отвечают за активацию Т-клетки. Хелперные Т-клетки имеют более слабую связь с комплексом MHC:антиген, чем наблюдаемая для киллерных Т-клеток, что означает, что многие рецепторы (около 200–300) на хелперной Т-клетке должны быть связаны с MHC:антигеном для активации хелперной клетки, в то время как киллерные Т-клетки могут быть активированы путем взаимодействия с одной молекулой MHC:антиген. Активация хелперной Т-клетки также требует более длительного взаимодействия с антигенпрезентирующей клеткой. [69] Активация покоящейся хелперной Т-клетки заставляет ее высвобождать цитокины, которые влияют на активность многих типов клеток. Цитокиновые сигналы, продуцируемые хелперными Т-клетками, усиливают микробицидную функцию макрофагов и активность киллерных Т-клеток. [70] Кроме того, активация Т-хелперных клеток вызывает повышение регуляции молекул, экспрессируемых на поверхности Т-клеток, таких как лиганд CD40 (также называемый CD154 ), которые обеспечивают дополнительные стимулирующие сигналы, обычно необходимые для активации В-клеток, продуцирующих антитела. [71]
Гамма-дельта Т-клетки (γδ Т-клетки) обладают альтернативным Т-клеточным рецептором (TCR) в отличие от CD4+ и CD8+ (αβ) Т-клеток и разделяют характеристики Т-хелперных клеток, цитотоксических Т-клеток и NK-клеток. Условия, которые вызывают ответы от γδ Т-клеток, не полностью изучены. Как и другие «нетрадиционные» подмножества Т-клеток, несущие инвариантные TCR, такие как ограниченные CD1d естественные клетки-киллеры Т , γδ Т-клетки находятся на границе между врожденным и адаптивным иммунитетом. [72] С одной стороны, γδ Т-клетки являются компонентом адаптивного иммунитета, поскольку они перестраивают гены TCR для создания разнообразия рецепторов, а также могут развивать фенотип памяти. С другой стороны, различные подмножества также являются частью врожденной иммунной системы, поскольку ограниченные рецепторы TCR или NK могут использоваться в качестве рецепторов распознавания образов . Например, большое количество человеческих Т-клеток Vγ9/Vδ2 реагируют в течение нескольких часов на обычные молекулы, вырабатываемые микробами, а сильно ограниченные Т-клетки Vδ1+ в эпителии реагируют на стрессированные эпителиальные клетки. [58]

B -клетка распознает патогены, когда антитела на ее поверхности связываются с определенным чужеродным антигеном. [74] Этот комплекс антиген/антитело поглощается B-клеткой и перерабатывается путем протеолиза в пептиды . Затем B-клетка отображает эти антигенные пептиды на своих поверхностных молекулах MHC класса II. Эта комбинация MHC и антигена привлекает соответствующую вспомогательную T-клетку, которая высвобождает лимфокины и активирует B-клетку. [75] Когда активированная B-клетка затем начинает делиться , ее потомство ( плазматические клетки ) секретирует миллионы копий антитела, распознающего этот антиген. Эти антитела циркулируют в плазме крови и лимфе , связываются с патогенами, экспрессирующими антиген, и помечают их для уничтожения путем активации комплемента или для поглощения и уничтожения фагоцитами . Антитела также могут нейтрализовать проблемы напрямую, связываясь с бактериальными токсинами или вмешиваясь в рецепторы, которые вирусы и бактерии используют для заражения клеток. [76]
Новорожденные младенцы не подвергались предварительному воздействию микробов и особенно уязвимы к инфекции. Мать обеспечивает несколько уровней пассивной защиты. Во время беременности определенный тип антител, называемый IgG , передается от матери к ребенку напрямую через плаценту , поэтому у человеческих младенцев даже при рождении наблюдается высокий уровень антител с тем же диапазоном антигенных специфичностей, что и у их матери. [77] Грудное молоко или молозиво также содержат антитела, которые переносятся в кишечник младенца и защищают от бактериальных инфекций до тех пор, пока новорожденный не сможет синтезировать собственные антитела. [78] Это пассивный иммунитет , потому что плод на самом деле не вырабатывает никаких клеток памяти или антител — он только заимствует их. Этот пассивный иммунитет обычно краткосрочный, длится от нескольких дней до нескольких месяцев. В медицине защитный пассивный иммунитет также может быть передан искусственно от одного человека другому. [79]
Когда В-клетки и Т-клетки активируются и начинают размножаться, некоторые из их потомков становятся долгоживущими клетками памяти. На протяжении всей жизни животного эти клетки памяти запоминают каждый конкретный патоген, с которым они столкнулись, и могут вызвать сильный ответ, если патоген будет обнаружен снова. Т-клетки распознают патогены с помощью небольших белковых сигналов инфекции, называемых антигенами, которые связываются непосредственно с поверхностными рецепторами Т-клеток. [80] В-клетки используют белок, иммуноглобулин, для распознавания патогенов по их антигенам. [81] Это «адаптивно», потому что это происходит в течение жизни человека как адаптация к инфицированию этим патогеном и подготавливает иммунную систему к будущим вызовам. Иммунологическая память может быть в форме либо пассивной кратковременной памяти, либо активной долговременной памяти. [82]

Иммунная система участвует во многих аспектах физиологической регуляции в организме. Иммунная система тесно взаимодействует с другими системами, такими как эндокринная [83] [84] и нервная [85] [86] [87] системы. Иммунная система также играет важную роль в эмбриогенезе (развитии эмбриона), а также в восстановлении и регенерации тканей . [88]
Гормоны могут действовать как иммуномодуляторы , изменяя чувствительность иммунной системы. Например, женские половые гормоны известны как иммуностимуляторы как адаптивных [89], так и врожденных иммунных реакций. [90] Некоторые аутоиммунные заболевания, такие как красная волчанка, преимущественно поражают женщин, и их начало часто совпадает с половым созреванием . Напротив, мужские половые гормоны, такие как тестостерон, по-видимому, являются иммунодепрессантами . [91] Другие гормоны, по-видимому, также регулируют иммунную систему, в первую очередь пролактин , гормон роста и витамин D. [ 92] [93]
Хотя клеточные исследования показывают, что витамин D имеет рецепторы и вероятные функции в иммунной системе, нет никаких клинических доказательств того, что дефицит витамина D увеличивает риск иммунных заболеваний или что прием добавок витамина D снижает риск иммунных заболеваний. [94] В отчете Института медицины США за 2011 год говорится, что «результаты, связанные с... иммунным функционированием и аутоиммунными расстройствами , а также инфекциями... не могут быть надежно связаны с потреблением кальция или витамина D и часто являются противоречивыми». [95] : 5
Иммунная система зависит от сна и отдыха, а лишение сна пагубно влияет на иммунную функцию. [96] Сложные петли обратной связи, включающие цитокины , такие как интерлейкин-1 и фактор некроза опухоли-α, вырабатываемые в ответ на инфекцию, по-видимому, также играют роль в регуляции сна с небыстрым движением глаз ( REM ). [97] Таким образом, иммунный ответ на инфекцию может приводить к изменениям в цикле сна, включая увеличение медленноволнового сна по сравнению с REM-сном. [98]
У людей с недостатком сна активная иммунизация может иметь сниженный эффект и может привести к снижению выработки антител и более низкому иммунному ответу, чем это было бы отмечено у хорошо отдохнувшего человека. [99] Кроме того, такие белки, как NFIL3 , которые, как было показано, тесно связаны как с дифференциацией Т-клеток, так и с циркадными ритмами , могут быть затронуты нарушением естественных циклов света и темноты в случаях лишения сна. Эти нарушения могут привести к увеличению хронических состояний, таких как болезни сердца, хроническая боль и астма. [100]
В дополнение к негативным последствиям лишения сна, сон и переплетенная циркадная система, как было показано, оказывают сильное регуляторное воздействие на иммунологические функции, затрагивая как врожденный, так и адаптивный иммунитет. Во-первых, во время ранней стадии медленного сна внезапное падение уровня кортизола , адреналина и норадреналина в крови вызывает повышение уровня гормонов лептина , гормона роста гипофиза и пролактина в крови . Эти сигналы вызывают провоспалительное состояние посредством выработки провоспалительных цитокинов интерлейкина-1, интерлейкина-12 , ФНО-альфа и ИФН-гамма . Затем эти цитокины стимулируют иммунные функции, такие как активация иммунных клеток, пролиферация и дифференциация . В это время медленно развивающегося адаптивного иммунного ответа наблюдается пик недифференцированных или менее дифференцированных клеток, таких как наивные и центральные Т-клетки памяти. В дополнение к этим эффектам, среда гормонов, вырабатываемых в это время (лептин, гормон роста гипофиза и пролактин), поддерживает взаимодействие между АПК и Т-клетками, сдвиг баланса цитокинов T h 1/Th h 2 в сторону того, который поддерживает T h 1, увеличение общей пролиферации Т - клеток и наивную миграцию Т-клеток в лимфатические узлы. Также считается, что это поддерживает формирование длительной иммунной памяти посредством инициации иммунных ответов Th1. [101]
Во время периодов бодрствования дифференцированные эффекторные клетки, такие как цитотоксические естественные клетки-киллеры и цитотоксические Т-лимфоциты, достигают пика, чтобы вызвать эффективный ответ против любых вторгающихся патогенов. Противовоспалительные молекулы, такие как кортизол и катехоламины , также достигают пика во время активного бодрствования. Воспаление вызвало бы серьезные когнитивные и физические нарушения, если бы оно произошло во время бодрствования, и воспаление может возникнуть во время сна из-за присутствия мелатонина . Воспаление вызывает большой окислительный стресс , и присутствие мелатонина во время сна может активно противодействовать образованию свободных радикалов в это время. [101] [102]
Физические упражнения оказывают положительное влияние на иммунную систему, и в зависимости от частоты и интенсивности, патогенные эффекты заболеваний, вызванных бактериями и вирусами, смягчаются. [103] Сразу после интенсивных упражнений наблюдается транзиторная иммунодепрессия, при которой уменьшается количество циркулирующих лимфоцитов и снижается выработка антител. Это может привести к появлению окна возможностей для заражения и реактивации латентных вирусных инфекций, [104] но доказательства неубедительны. [105] [106]

Во время упражнений происходит увеличение циркулирующих белых кровяных клеток всех типов. Это вызвано силой трения крови, текущей по поверхности эндотелиальных клеток , и катехоламинами, влияющими на β-адренергические рецепторы (βAR). [104] Количество нейтрофилов в крови увеличивается и остается повышенным до шести часов, и присутствуют незрелые формы . Хотя увеличение нейтрофилов (« нейтрофилез ») похоже на то, что наблюдается при бактериальных инфекциях, после упражнений популяция клеток возвращается к норме примерно через 24 часа. [104]
Число циркулирующих лимфоцитов (в основном естественных клеток-киллеров ) уменьшается во время интенсивных упражнений, но возвращается к норме через 4–6 часов. Хотя до 2% клеток погибают, большинство из них мигрируют из крови в ткани, в основном в кишечник и легкие, где патогены наиболее вероятны для встречи. [104]
Некоторые моноциты покидают кровообращение и мигрируют в мышцы, где они дифференцируются и становятся макрофагами . [104] Эти клетки дифференцируются на два типа: пролиферативные макрофаги, которые отвечают за увеличение количества стволовых клеток , и восстановительные макрофаги, которые участвуют в их созревании до мышечных клеток. [107]
Иммунная система, особенно врожденный компонент, играет решающую роль в восстановлении тканей после инсульта . Ключевые участники включают макрофаги и нейтрофилы , но другие клеточные участники, включая γδ T-клетки , врожденные лимфоидные клетки (ILC) и регуляторные T-клетки (Treg), также важны. Пластичность иммунных клеток и баланс между провоспалительными и противовоспалительными сигналами являются важнейшими аспектами эффективного восстановления тканей. Иммунные компоненты и пути также участвуют в регенерации, например, у амфибий, например, в регенерации конечностей аксолотля . Согласно одной из гипотез, организмы, которые могут регенерировать ( например , аксолотли ), могут быть менее иммунокомпетентными, чем организмы, которые не могут регенерировать. [108]
Возникают нарушения защиты хозяина, которые делятся на три основные категории: иммунодефициты, [109] аутоиммунные заболевания, [110] и гиперчувствительность. [111]
Иммунодефициты возникают, когда один или несколько компонентов иммунной системы неактивны. Способность иммунной системы реагировать на патогены снижается как у молодых, так и у пожилых людей , при этом иммунные реакции начинают снижаться примерно в возрасте 50 лет из-за иммуностарения . [112] [113] В развитых странах ожирение , алкоголизм и употребление наркотиков являются распространенными причинами плохой иммунной функции, в то время как недоедание является наиболее распространенной причиной иммунодефицита в развивающихся странах . [113] Рационы с недостатком белка связаны с нарушением клеточного иммунитета, активности комплемента, функции фагоцитов, концентрации антител IgA и выработки цитокинов. Кроме того, потеря тимуса в раннем возрасте из-за генетической мутации или хирургического удаления приводит к тяжелому иммунодефициту и высокой восприимчивости к инфекции. [114] Иммунодефициты также могут быть унаследованными или « приобретенными ». [115] Тяжелый комбинированный иммунодефицит — редкое генетическое заболевание, характеризующееся нарушением развития функциональных Т-клеток и В-клеток, вызванным многочисленными генетическими мутациями. [116] Хроническое гранулематозное заболевание , при котором фагоциты обладают сниженной способностью уничтожать патогены, является примером наследственного или врожденного иммунодефицита . СПИД и некоторые виды рака вызывают приобретенный иммунодефицит. [117] [118]

Сверхактивные иммунные реакции образуют другой конец иммунной дисфункции, в частности, аутоиммунные заболевания . Здесь иммунная система не может должным образом различать свое и чужое и атакует часть тела. В нормальных обстоятельствах многие Т-клетки и антитела реагируют с «своими» пептидами. [119] Одна из функций специализированных клеток (расположенных в тимусе и костном мозге) заключается в представлении молодым лимфоцитам собственных антигенов , вырабатываемых по всему телу, и в устранении тех клеток, которые распознают собственные антигены , предотвращая аутоиммунитет. [74] Распространенные аутоиммунные заболевания включают тиреоидит Хашимото , [120] ревматоидный артрит , [121] сахарный диабет 1 типа , [122] и системную красную волчанку . [123]
Гиперчувствительность — это иммунный ответ, который повреждает собственные ткани организма. Она делится на четыре класса (тип I–IV) на основе задействованных механизмов и времени протекания реакции гиперчувствительности. Гиперчувствительность типа I — это немедленная или анафилактическая реакция, часто связанная с аллергией. Симптомы могут варьироваться от легкого дискомфорта до смерти. Гиперчувствительность типа I опосредована IgE , который запускает дегрануляцию тучных клеток и базофилов при сшивании с антигеном. [124] Гиперчувствительность типа II возникает, когда антитела связываются с антигенами на собственных клетках человека, помечая их для разрушения. Это также называется антителозависимой (или цитотоксической) гиперчувствительностью и опосредовано антителами IgG и IgM . [124] Иммунные комплексы (агрегации антигенов, комплементарных белков и антител IgG и IgM), отложенные в различных тканях, запускают реакции гиперчувствительности типа III. [124] Гиперчувствительность IV типа (также известная как клеточно-опосредованная или замедленная гиперчувствительность ) обычно развивается в течение двух-трех дней. Реакции IV типа участвуют во многих аутоиммунных и инфекционных заболеваниях, но также могут включать контактный дерматит . Эти реакции опосредуются Т-клетками , моноцитами и макрофагами . [124]
Воспаление является одной из первых реакций иммунной системы на инфекцию [44] , но оно может возникнуть и без известной причины.
Воспаление вызывается эйкозаноидами и цитокинами , которые высвобождаются поврежденными или инфицированными клетками. Эйкозаноиды включают простагландины , которые вызывают лихорадку и расширение кровеносных сосудов , связанное с воспалением, и лейкотриены , которые привлекают определенные белые кровяные клетки (лейкоциты). [45] [46] Обычные цитокины включают интерлейкины , которые отвечают за связь между белыми кровяными клетками; хемокины , которые способствуют хемотаксису ; и интерфероны , которые оказывают противовирусное действие, например, останавливают синтез белка в клетке-хозяине. [47] Также могут высвобождаться факторы роста и цитотоксические факторы. Эти цитокины и другие химические вещества привлекают иммунные клетки к месту инфекции и способствуют заживлению любой поврежденной ткани после удаления патогенов. [48]
Иммунный ответ можно манипулировать, чтобы подавить нежелательные реакции, возникающие в результате аутоиммунитета, аллергии и отторжения трансплантата , а также стимулировать защитные реакции против патогенов, которые в значительной степени ускользают от иммунной системы (см. иммунизация) или рака. [125]
Иммунодепрессанты используются для контроля аутоиммунных расстройств или воспалений при чрезмерном повреждении тканей, а также для предотвращения отторжения после трансплантации органов . [126] [127]
Противовоспалительные препараты часто используются для контроля эффектов воспаления. Глюкокортикоиды являются наиболее мощными из этих препаратов и могут иметь множество нежелательных побочных эффектов , таких как центральное ожирение , гипергликемия и остеопороз . [128] Их использование строго контролируется. Более низкие дозы противовоспалительных препаратов часто используются в сочетании с цитотоксическими или иммунодепрессантами, такими как метотрексат или азатиоприн .
Цитотоксические препараты подавляют иммунный ответ, убивая делящиеся клетки, такие как активированные Т-клетки. Это убийство неизбирательно, и другие постоянно делящиеся клетки и их органы поражаются, что вызывает токсические побочные эффекты. [127] Иммунодепрессанты, такие как циклоспорин, не позволяют Т-клеткам правильно реагировать на сигналы, ингибируя пути передачи сигнала . [129]
Утверждения, сделанные маркетологами различных продуктов и поставщиками альтернативной медицины , такими как мануальные терапевты , гомеопаты и специалисты по акупунктуре, о возможности стимулировать или «усилить» иммунную систему, как правило, не имеют содержательного объяснения и доказательств эффективности. [130]
.jpg/440px-Polio_Vaccination_-_Egypt_(16868521330).jpg)
Долгосрочная активная память приобретается после заражения путем активации В- и Т-клеток. Активный иммунитет также может быть создан искусственно, посредством вакцинации . Принцип вакцинации (также называемой иммунизацией ) заключается во введении антигена от патогена для стимуляции иммунной системы и выработки специфического иммунитета против этого конкретного патогена, не вызывая заболевания, связанного с этим организмом. [131] Эта преднамеренная индукция иммунного ответа успешна, поскольку она использует естественную специфичность иммунной системы, а также ее индуцируемость. Поскольку инфекционные заболевания остаются одной из основных причин смерти в человеческой популяции, вакцинация представляет собой наиболее эффективную манипуляцию иммунной системой, которую разработало человечество. [57] [132]
Многие вакцины основаны на бесклеточных компонентах микроорганизмов, включая безвредные токсиновые компоненты. [131] Поскольку многие антигены, полученные из бесклеточных вакцин, не вызывают сильного адаптивного ответа, большинство бактериальных вакцин снабжены дополнительными адъювантами , которые активируют антигенпрезентирующие клетки врожденной иммунной системы и максимизируют иммуногенность . [133]
Другая важная роль иммунной системы заключается в выявлении и устранении опухолей . Это называется иммунным надзором . Трансформированные клетки опухолей экспрессируют антигены , которые не встречаются в нормальных клетках. Для иммунной системы эти антигены кажутся чужеродными, и их присутствие заставляет иммунные клетки атаковать трансформированные опухолевые клетки. Антигены, экспрессируемые опухолями, имеют несколько источников; [134] некоторые из них происходят от онкогенных вирусов, таких как вирус папилломы человека , который вызывает рак шейки матки , [135] вульвы , влагалища , пениса , ануса , рта и горла , [136] в то время как другие являются собственными белками организма, которые встречаются на низких уровнях в нормальных клетках, но достигают высоких уровней в опухолевых клетках. Одним из примеров является фермент, называемый тирозиназой , который при экспрессии на высоких уровнях трансформирует определенные клетки кожи (например, меланоциты ) в опухоли, называемые меланомами . [137] [138] Третьим возможным источником опухолевых антигенов являются белки, обычно важные для регуляции роста и выживания клеток , которые обычно мутируют в молекулы, вызывающие рак, называемые онкогенами . [134] [139] [140]

Основной ответ иммунной системы на опухоли — уничтожение аномальных клеток с помощью Т-клеток-киллеров, иногда с помощью Т-клеток-помощников. [138] [142] Опухолевые антигены представлены на молекулах MHC класса I аналогично вирусным антигенам. Это позволяет Т-клеткам-киллерам распознавать опухолевую клетку как аномальную. [143] NK-клетки также убивают опухолевые клетки аналогичным образом, особенно если на поверхности опухолевых клеток меньше молекул MHC класса I, чем в норме; это обычное явление для опухолей. [144] Иногда антитела вырабатываются против опухолевых клеток, что позволяет системе комплемента их уничтожать . [139]
Некоторые опухоли ускользают от иммунной системы и становятся раковыми. [145] [146] Опухолевые клетки часто имеют уменьшенное количество молекул MHC класса I на своей поверхности, таким образом избегая обнаружения киллерами Т-клеток. [143] [145] Некоторые опухолевые клетки также выделяют продукты, которые подавляют иммунный ответ; например, путем секреции цитокина TGF-β , который подавляет активность макрофагов и лимфоцитов . [145] [147] Кроме того, может развиться иммунологическая толерантность к опухолевым антигенам, поэтому иммунная система больше не атакует опухолевые клетки. [145] [146]
Парадоксально, но макрофаги могут способствовать росту опухоли [148], когда опухолевые клетки посылают цитокины, которые привлекают макрофаги, которые затем генерируют цитокины и факторы роста, такие как фактор некроза опухоли альфа , которые питают развитие опухоли или способствуют пластичности, подобной пластичности стволовых клеток. [145] Кроме того, сочетание гипоксии в опухоли и цитокина, вырабатываемого макрофагами, заставляет опухолевые клетки снижать выработку белка, который блокирует метастазы и тем самым способствует распространению раковых клеток. [145] Противоопухолевые макрофаги M1 привлекаются на ранних стадиях развития опухоли, но постепенно дифференцируются в M2 с проопухолевым эффектом, иммуносупрессорным переключением. Гипоксия снижает выработку цитокинов для противоопухолевого ответа, и постепенно макрофаги приобретают проопухолевые функции M2, обусловленные микроокружением опухоли, включая IL-4 и IL-10. [149] Иммунотерапия рака охватывает медицинские способы стимуляции иммунной системы для атаки на раковые опухоли. [150]
Некоторые препараты могут вызывать нейтрализующий иммунный ответ, что означает, что иммунная система вырабатывает нейтрализующие антитела , которые противодействуют действию препаратов, особенно если препараты вводятся повторно или в больших дозах. Это ограничивает эффективность препаратов на основе более крупных пептидов и белков (которые обычно больше 6000 Да ). [151] В некоторых случаях сам препарат не является иммуногенным, но может вводиться совместно с иммуногенным соединением, как это иногда бывает с Таксолом . Были разработаны вычислительные методы для прогнозирования иммуногенности пептидов и белков, которые особенно полезны при разработке терапевтических антител, оценке вероятной вирулентности мутаций в частицах вирусной оболочки и валидации предлагаемых методов лечения на основе пептидов. Ранние методы основывались в основном на наблюдении, что гидрофильные аминокислоты чрезмерно представлены в областях эпитопов , чем гидрофобные аминокислоты; [152] однако более поздние разработки опираются на методы машинного обучения с использованием баз данных существующих известных эпитопов, обычно на хорошо изученных вирусных белках, в качестве обучающего набора . [153] Была создана общедоступная база данных для каталогизации эпитопов патогенов, которые, как известно, распознаются В-клетками. [154] Новая область исследований иммуногенности, основанная на биоинформатике , называется иммуноинформатикой . [155] Иммунопротеомика — это изучение больших наборов белков ( протеомика ), участвующих в иммунном ответе. [156]
Вероятно, что многокомпонентная адаптивная иммунная система возникла у первых позвоночных , поскольку беспозвоночные не генерируют лимфоциты или гуморальный ответ на основе антител. [157] Иммунная система развилась у вторичноротых , как показано на кладограмме. [157]
Однако многие виды используют механизмы, которые, по-видимому, являются предшественниками этих аспектов иммунитета позвоночных. Иммунные системы появляются даже в структурно простейших формах жизни, при этом бактерии используют уникальный защитный механизм, называемый системой модификации рестрикции , чтобы защитить себя от вирусных патогенов, называемых бактериофагами . [158] Прокариоты ( бактерии и археи ) также обладают приобретенным иммунитетом через систему, которая использует последовательности CRISPR для сохранения фрагментов геномов фагов, с которыми они контактировали в прошлом, что позволяет им блокировать репликацию вируса через форму РНК-интерференции . [159] [160] Прокариоты также обладают другими защитными механизмами. [161] [162] Атакующие элементы иммунной системы также присутствуют у одноклеточных эукариот , но исследований их роли в защите немного. [163]
Рецепторы распознавания образов — это белки, используемые почти всеми организмами для идентификации молекул, связанных с патогенами. Антимикробные пептиды , называемые дефензинами, являются эволюционно консервативным компонентом врожденного иммунного ответа, обнаруженного у всех животных и растений, и представляют собой основную форму системного иммунитета беспозвоночных. [157] Система комплемента и фагоцитарные клетки также используются большинством форм беспозвоночных. Рибонуклеазы и путь РНК-интерференции сохраняются у всех эукариот и, как полагают, играют роль в иммунном ответе на вирусы. [164]
В отличие от животных, растения не имеют фагоцитарных клеток, но многие иммунные реакции растений включают системные химические сигналы, которые посылаются через растение. [165] Отдельные клетки растений реагируют на молекулы, связанные с патогенами, известные как патоген-ассоциированные молекулярные паттерны или PAMP. [166] Когда часть растения заражается, растение производит локализованную гиперчувствительную реакцию , при которой клетки в месте заражения подвергаются быстрому апоптозу, чтобы предотвратить распространение болезни на другие части растения. Системная приобретенная устойчивость — это тип защитной реакции, используемой растениями, которая делает все растение устойчивым к определенному инфекционному агенту. [165] Механизмы РНК-сайленсинга особенно важны в этом системном ответе, поскольку они могут блокировать репликацию вируса . [167]
Эволюция адаптивной иммунной системы произошла у предка челюстных позвоночных . Многие из классических молекул адаптивной иммунной системы (например, иммуноглобулины и рецепторы Т-клеток ) существуют только у челюстных позвоночных. Отдельная молекула, полученная из лимфоцитов, была обнаружена у примитивных бесчелюстных позвоночных , таких как минога и миксина . Эти животные обладают большим набором молекул, называемых вариабельными лимфоцитарными рецепторами (VLR), которые, как и антигенные рецепторы челюстных позвоночных, производятся только из небольшого числа (одного или двух) генов . Считается, что эти молекулы связывают патогенные антигены аналогично антителам и с той же степенью специфичности. [168]
Успех любого патогена зависит от его способности ускользать от иммунных реакций хозяина. Поэтому патогены выработали несколько методов, которые позволяют им успешно заражать хозяина, избегая обнаружения или уничтожения иммунной системой. [169] Бактерии часто преодолевают физические барьеры, выделяя ферменты, которые переваривают барьер, например, используя систему секреции типа II . [170] В качестве альтернативы, используя систему секреции типа III , они могут вставить полую трубку в клетку хозяина, обеспечивая прямой путь для перемещения белков от патогена к хозяину. Эти белки часто используются для отключения защиты хозяина. [171]
Стратегия уклонения, используемая несколькими патогенами для избегания врожденной иммунной системы, заключается в том, чтобы спрятаться внутри клеток своего хозяина (также называемый внутриклеточным патогенезом ). Здесь патоген проводит большую часть своего жизненного цикла внутри клеток хозяина, где он защищен от прямого контакта с иммунными клетками, антителами и комплементом. Некоторые примеры внутриклеточных патогенов включают вирусы, бактерию пищевого отравления Salmonella и эукариотических паразитов, вызывающих малярию ( Plasmodium spp. ) и лейшманиоз ( Leishmania spp. ). Другие бактерии, такие как Mycobacterium tuberculosis , живут внутри защитной капсулы, которая предотвращает лизис комплементом. [172] Многие патогены выделяют соединения, которые ослабляют или неправильно направляют иммунный ответ хозяина. [169] Некоторые бактерии образуют биопленки , чтобы защитить себя от клеток и белков иммунной системы. Такие биопленки присутствуют во многих успешных инфекциях, таких как хронические инфекции Pseudomonas aeruginosa и Burkholderia cenocepacia, характерные для муковисцидоза . [173] Другие бактерии генерируют поверхностные белки, которые связываются с антителами, делая их неэффективными; примерами являются Streptococcus (белок G), Staphylococcus aureus (белок A) и Peptostreptococcus magnus (белок L). [174]
Механизмы, используемые для уклонения от адаптивной иммунной системы, более сложны. Самый простой подход — быстро менять несущественные эпитопы ( аминокислоты и/или сахара) на поверхности патогена, сохраняя при этом существенные эпитопы скрытыми. Это называется антигенной вариацией . Примером является ВИЧ, который быстро мутирует, поэтому белки на его вирусной оболочке , которые необходимы для проникновения в его целевую клетку-хозяина, постоянно меняются. Эти частые изменения антигенов могут объяснить неудачи вакцин, направленных на этот вирус. [175] Паразит Trypanosoma brucei использует похожую стратегию, постоянно переключая один тип поверхностного белка на другой, что позволяет ему оставаться на шаг впереди реакции антител. [176] Маскировка антигенов молекулами хозяина — еще одна распространенная стратегия избегания обнаружения иммунной системой. У ВИЧ оболочка, покрывающая вирион, формируется из внешней мембраны клетки-хозяина; такие «самозамаскированные» вирусы затрудняют для иммунной системы идентификацию их как «чужих» структур. [177]

Иммунология — это наука, которая изучает структуру и функции иммунной системы. Она берет свое начало в медицине и ранних исследованиях причин иммунитета к болезням. Самое раннее известное упоминание об иммунитете относится к чуме в Афинах в 430 году до нашей эры. Фукидид отмечал, что люди, выздоровевшие от предыдущей вспышки болезни, могли ухаживать за больными, не заражаясь ею повторно. [179] В XVIII веке Пьер-Луи Моро де Мопертюи экспериментировал с ядом скорпиона и заметил, что некоторые собаки и мыши были невосприимчивы к этому яду. [180] В X веке персидский врач ар-Рази (также известный как Разес) написал первую зафиксированную теорию приобретенного иммунитета, [181] [182] отметив, что вспышка оспы защищала выживших от будущих инфекций. Хотя он объяснял иммунитет с точки зрения «избыточной влаги», вытесняемой из крови, тем самым предотвращая повторное возникновение заболевания, эта теория объясняла многие наблюдения об оспе, известные в то время. [183]
Эти и другие наблюдения приобретенного иммунитета были позже использованы Луи Пастером при разработке вакцинации и его предложенной микробной теории болезней . [184] Теория Пастера находилась в прямой оппозиции к современным теориям болезней, таким как теория миазмов . Только после доказательств Роберта Коха 1891 года , за которые он был удостоен Нобелевской премии в 1905 году, микроорганизмы были подтверждены как причина инфекционных заболеваний . [185] Вирусы были подтверждены как человеческие патогены в 1901 году с открытием вируса желтой лихорадки Уолтером Ридом . [186]
Иммунология достигла большого прогресса к концу 19 века благодаря быстрому развитию изучения гуморального иммунитета и клеточного иммунитета . [187] Особенно важной была работа Пауля Эрлиха , который предложил теорию боковой цепи для объяснения специфичности реакции антиген-антитело ; его вклад в понимание гуморального иммунитета был признан присуждением совместной Нобелевской премии в 1908 году вместе с основателем клеточной иммунологии Эли Мечниковым . [178] В 1974 году Нильс Кай Йерне разработал теорию иммунной сети ; он разделил Нобелевскую премию в 1984 году с Жоржем Ж. Ф. Келером и Сезаром Мильштейном за теории, связанные с иммунной системой. [188] [189]
история гуморального иммунитета.