Сердце — мышечный орган у большинства животных . Этот орган перекачивает кровь по кровеносным сосудам системы кровообращения . [1] Перекачиваемая кровь доставляет в организм кислород и питательные вещества , а в легкие переносят метаболические отходы , такие как углекислый газ . [2] У человека сердце размером примерно с кулак и расположено между легкими, в среднем отделе грудной клетки , называемом средостением . [3]
У человека, других млекопитающих и птиц сердце разделено на четыре камеры: верхние левое и правое предсердия и нижние левый и правый желудочки . [4] [5] Обычно правое предсердие и желудочек вместе называются правым сердцем , а их левые аналоги — левым сердцем . [6] Рыбы, напротив, имеют две камеры: предсердие и желудочек, тогда как у большинства рептилий есть три камеры. [5] В здоровом сердце кровь течет через сердце в одном направлении благодаря сердечным клапанам , которые предотвращают обратный ток . [3] Сердце заключено в защитную оболочку перикарда , которая также содержит небольшое количество жидкости . Стенка сердца состоит из трех слоев: эпикарда , миокарда и эндокарда . [7] У всех позвоночных сердце имеет асимметричную ориентацию, почти всегда на левой стороне. Согласно одной из теорий, это вызвано искривлением оси развития раннего эмбриона. [8] [9]
Сердце перекачивает кровь с ритмом , определяемым группой пейсмекерных клеток в синоатриальном узле . Они генерируют электрический ток, который заставляет сердце сокращаться, проходя через атриовентрикулярный узел и вдоль проводящей системы сердца . У человека дезоксигенированная кровь поступает в сердце через правое предсердие из верхней и нижней полых вен и попадает в правый желудочек. Отсюда он перекачивается в малый круг кровообращения в легкие , где получает кислород и выделяет углекислый газ. Оксигенированная кровь затем возвращается в левое предсердие, проходит через левый желудочек и выбрасывается через аорту в большой круг кровообращения , путешествуя по артериям , артериолам и капиллярам , где питательные вещества и другие вещества обмениваются между кровеносными сосудами и клетками, теряя кислород и набирает углекислый газ, прежде чем вернуться в сердце через венулы и вены . [10] Сердце бьется со скоростью около 72 ударов в минуту. [11] Физические упражнения временно повышают частоту, но снижают ее в долгосрочной перспективе и полезны для здоровья сердца. [12]
Сердечно-сосудистые заболевания являются наиболее распространенной причиной смерти в мире по состоянию на 2008 год, на их долю приходится 30% всех смертей людей. [13] [14] Из них более трех четвертей являются результатом ишемической болезни сердца и инсульта . [13] Факторы риска включают, среди прочего, курение , избыточный вес , малоподвижный образ жизни, высокий уровень холестерина , высокое кровяное давление и плохо контролируемый диабет . [15] Сердечно-сосудистые заболевания часто не имеют симптомов, но могут вызывать боль в груди или одышку . Диагностика сердечно-сосудистых заболеваний часто проводится путем сбора анамнеза , прослушивания тонов сердца с помощью стетоскопа , а также с помощью ЭКГ и эхокардиограммы с использованием ультразвука . [3] Специалистов, специализирующихся на заболеваниях сердца, называют кардиологами , хотя лечением могут заниматься многие медицинские специальности. [14]


Сердце человека расположено в средостении , на уровне грудных позвонков Т5 - Т8 . Двухмембранный мешок, называемый перикардом, окружает сердце и прикрепляется к средостению. [17] Задняя поверхность сердца лежит рядом с позвоночником , а передняя поверхность, известная как грудино-реберная поверхность, расположена позади грудины и реберных хрящей . [7] Верхняя часть сердца является местом прикрепления нескольких крупных кровеносных сосудов — полых вен , аорты и легочного ствола . Верхняя часть сердца расположена на уровне третьего реберного хряща. [7] Нижний конец сердца, верхушка , лежит слева от грудины (8–9 см от срединной линии грудины ) между местом соединения четвертого и пятого ребер возле их сочленения с реберными хрящами. [7]
Самая большая часть сердца обычно слегка смещена в левую сторону грудной клетки (хотя иногда она может быть смещена вправо ) и ощущается как слева, потому что левое сердце сильнее и больше, поскольку оно перекачивает кровь во все стороны грудной клетки. части тела. Поскольку сердце находится между легкими , левое легкое меньше правого и имеет на границе сердечную вырезку для размещения сердца. [7] Сердце имеет конусообразную форму, основание которого направлено вверх и сужается к вершине. [7] Сердце взрослого человека имеет массу 250–350 граммов (9–12 унций). [18] Сердце часто описывают размером с кулак: 12 см (5 дюймов) в длину, 8 см (3,5 дюйма) в ширину и 6 см (2,5 дюйма) в толщину, [7] хотя это описание оспаривается. , так как сердце, вероятно, будет немного больше. [19] У хорошо тренированных спортсменов сердце может быть гораздо больше из-за воздействия физических упражнений на сердечную мышцу, аналогичного реакции скелетных мышц. [7]

Сердце имеет четыре камеры: два верхних предсердия (приемные камеры) и два нижних желудочка (выводящие камеры). Предсердия открываются в желудочки через атриовентрикулярные клапаны , находящиеся в атриовентрикулярной перегородке . Это различие видно также на поверхности сердца в виде венечной борозды . [20] В верхней части правого предсердия есть структура в форме уха, называемая участком правого предсердия или ушной раковиной, а в верхней части левого предсердия — ушко левого предсердия . [21] Правое предсердие и правый желудочек вместе иногда называют правым сердцем . Точно так же левое предсердие и левый желудочек вместе иногда называют левым сердцем. [6] Желудочки отделены друг от друга межжелудочковой перегородкой , видимой на поверхности сердца как передняя продольная борозда и задняя межжелудочковая борозда . [20]
Фиброзный сердечный скелет придает структуру сердцу. Он образует атриовентрикулярную перегородку, отделяющую предсердия от желудочков, и фиброзные кольца, служащие основаниями для четырех сердечных клапанов . [22] Сердечный скелет также является важной границей в системе электропроводности сердца, поскольку коллаген не может проводить электричество . Межпредсердная перегородка разделяет предсердия, а межжелудочковая перегородка разделяет желудочки. [7] Межжелудочковая перегородка намного толще, чем межпредсердная перегородка, поскольку желудочки должны создавать большее давление при сокращении. [7]

Сердце имеет четыре клапана, которые разделяют его камеры. Один клапан находится между каждым предсердием и желудочком, а другой клапан находится на выходе из каждого желудочка. [7]
Клапаны между предсердиями и желудочками называются атриовентрикулярными клапанами. Между правым предсердием и правым желудочком находится трехстворчатый клапан . Трехстворчатый клапан имеет три створки [23] , которые соединяются с сухожильными хордами и тремя сосочковыми мышцами , названными передними, задними и перегородочными мышцами в зависимости от их взаимного расположения. [23] Митральный клапан расположен между левым предсердием и левым желудочком. Он также известен как двустворчатый клапан из-за того, что у него две створки: передняя и задняя. Эти створки также прикрепляются сухожильными хордами к двум сосочковым мышцам, выступающим из стенки желудочка. [24]
Сосочковые мышцы простираются от стенок сердца к клапанам посредством хрящевых соединений, называемых сухожильными хордами. Эти мышцы не позволяют клапанам опускаться слишком далеко назад при закрытии. [25] Во время фазы релаксации сердечного цикла сосочковые мышцы также расслабляются, а напряжение сухожильных хорд незначительно. Когда камеры сердца сокращаются, сокращаются и сосочковые мышцы. Это создает напряжение сухожильных хорд, помогая удерживать створки атриовентрикулярных клапанов на месте и предотвращая их выбрасывание обратно в предсердия. [7] [г] [23]
Два дополнительных полулунных клапана расположены на выходе из каждого желудочка. Легочный клапан расположен у основания легочной артерии . Он имеет три бугорка, которые не прикреплены к каким-либо сосочковым мышцам. Когда желудочек расслабляется, кровь течет обратно в желудочек из артерии, и этот поток крови заполняет карманный клапан, прижимаясь к створкам, которые закрываются, закрывая клапан. Полулунный аортальный клапан находится у основания аорты и также не прикрепляется к сосочковым мышцам. Она также имеет три створки, которые закрываются под давлением крови, текущей обратно из аорты. [7]
Правое сердце состоит из двух камер: правого предсердия и правого желудочка, разделенных клапаном — трехстворчатым клапаном . [7]
Правое предсердие почти непрерывно получает кровь из двух основных вен тела — верхней и нижней полых вен . Небольшое количество крови из коронарного кровообращения также оттекает в правое предсердие через коронарный синус , который находится непосредственно выше и до середины отверстия нижней полой вены. [7] В стенке правого предсердия имеется углубление овальной формы, известное как овальная ямка , которое является остатком отверстия в сердце плода, известного как овальное окно . [7] Большая часть внутренней поверхности правого предсердия гладкая, овальная ямка вдавлена медиально, а на передней поверхности имеются выступающие гребни гребенчатых мышц , которые также присутствуют в ушке правого предсердия . [7]
Правое предсердие соединено с правым желудочком трехстворчатым клапаном. [7] Стенки правого желудочка выстланы трабекулами карнеа , гребнями сердечной мышцы, покрытыми эндокардом. В дополнение к этим мышечным гребням, полоса сердечной мышцы, также покрытая эндокардом, известная как полоса-модератор , укрепляет тонкие стенки правого желудочка и играет решающую роль в сердечной проводимости. Она начинается из нижней части межжелудочковой перегородки и пересекает внутреннее пространство правого желудочка, соединяясь с нижней сосочковой мышцей. [7] Правый желудочек сужается в легочный ствол , в который он выбрасывает кровь при сокращении. Легочный ствол разветвляется на левую и правую легочные артерии, которые несут кровь к каждому легкому. Легочный клапан расположен между правыми отделами сердца и легочным стволом. [7]
Левое сердце имеет две камеры: левое предсердие и левый желудочек, разделенные митральным клапаном . [7]
Левое предсердие получает насыщенную кислородом кровь обратно из легких через одну из четырех легочных вен . Левое предсердие имеет выпячивание, называемое ушком левого предсердия . Как и правое предсердие, левое предсердие выстлано гребенчатыми мышцами . [26] Левое предсердие соединено с левым желудочком митральным клапаном. [7]
Левый желудочек намного толще правого из-за большей силы, необходимой для перекачивания крови по всему телу. Как и правый желудочек, левый также имеет карнеальные трабекулы , но не имеет модерирующей полосы . Левый желудочек перекачивает кровь в организм через аортальный клапан и в аорту. Два небольших отверстия над аортальным клапаном несут кровь к сердечной мышце ; левая коронарная артерия находится над левой створкой клапана, а правая коронарная артерия — над правой створкой. [7]

Стенка сердца состоит из трех слоев: внутреннего эндокарда , среднего миокарда и наружного эпикарда . Они окружены двухмембранным мешком, называемым перикардом.
Самый внутренний слой сердца называется эндокардом. Он состоит из выстилки простого плоского эпителия и покрывает камеры сердца и клапаны. Он непрерывен с эндотелием вен и артерий сердца и соединяется с миокардом тонким слоем соединительной ткани. [7] Эндокард, секретируя эндотелины , также может играть роль в регуляции сокращения миокарда. [7]

Средний слой сердечной стенки — это миокард, который представляет собой сердечную мышцу — слой непроизвольной поперечно-полосатой мышечной ткани , окруженный каркасом из коллагена . Рисунок сердечной мышцы элегантен и сложен: мышечные клетки закручиваются по спирали вокруг камер сердца, при этом внешние мышцы образуют рисунок восьмерки вокруг предсердий, оснований магистральных сосудов и внутренних мышц, образуя фигура 8 вокруг двух желудочков и продвигается к верхушке. Этот сложный рисунок завихрений позволяет сердцу более эффективно перекачивать кровь. [7]
В сердечной мышце есть два типа клеток: мышечные клетки , способные легко сокращаться, и клетки-водители ритма проводящей системы. Мышечные клетки составляют основную массу (99%) клеток предсердий и желудочков. Эти сократительные клетки соединены вставочными дисками , которые позволяют быстро реагировать на импульсы потенциала действия от клеток-водителей ритма. Вставочные диски позволяют клеткам действовать как синцитий и обеспечивают сокращения, которые перекачивают кровь через сердце в основные артерии . [7] Кардиостимуляторные клетки составляют 1% клеток и образуют проводящую систему сердца. Они обычно намного меньше сократительных клеток и содержат мало миофибрилл , что ограничивает их сократимость. Их функции во многом аналогичны функциям нейронов . [7] Сердечная мышечная ткань обладает авторитмизмом — уникальной способностью инициировать сердечный потенциал действия с фиксированной скоростью, быстро распространяя импульс от клетки к клетке, вызывая сокращение всего сердца. [7]
В клетках сердечной мышцы экспрессируются специфические белки . [27] [28] Они в основном связаны с мышечными сокращениями и связываются с актином , миозином , тропомиозином и тропонином . К ним относятся MYH6 , ACTC1 , TNNI3 , CDH2 и PKP2 . Другими экспрессируемыми белками являются MYH7 и LDB3 , которые также экспрессируются в скелетных мышцах. [29]
Перикард – это оболочка, окружающая сердце. Жесткая внешняя поверхность перикарда называется фиброзной мембраной. Он выстлан двойной внутренней мембраной, называемой серозной оболочкой, которая вырабатывает перикардиальную жидкость для смазывания поверхности сердца. [30] Часть серозной оболочки, прикрепленная к фиброзной оболочке, называется париетальным перикардом, а часть серозной оболочки, прикрепленная к сердцу, известна как висцеральный перикард. Перикард присутствует для того, чтобы смазывать его движение против других структур грудной клетки, поддерживать стабилизированное положение сердца в грудной клетке и защищать сердце от инфекции. [31]
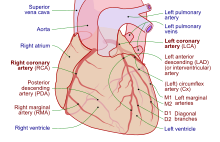
Ткани сердца, как и все клетки организма, необходимо снабжать кислородом , питательными веществами и удалять метаболические отходы . Это достигается за счет коронарного кровообращения, включающего артерии , вены и лимфатические сосуды . Поток крови через коронарные сосуды имеет пики и спады, связанные с расслаблением или сокращением сердечной мышцы. [7]
Сердечная ткань получает кровь из двух артерий, которые берут начало чуть выше аортального клапана. Это левая главная коронарная артерия и правая коронарная артерия . Левая главная коронарная артерия вскоре после выхода из аорты разделяется на два сосуда: левую переднюю нисходящую и левую огибающую артерию . Левая передняя нисходящая артерия кровоснабжает ткани сердца, а также переднюю, внешнюю сторону и перегородку левого желудочка. Это происходит за счет разветвления на более мелкие артерии — диагональные и перегородочные ветви. Левый огибающий снабжает заднюю и нижнюю часть левого желудочка. Правая коронарная артерия кровоснабжает правое предсердие, правый желудочек и нижние задние отделы левого желудочка. Правая коронарная артерия также снабжает кровью атриовентрикулярный узел (примерно у 90% людей) и синоатриальный узел (примерно у 60% людей). Правая коронарная артерия проходит в борозде в задней части сердца, а левая передняя нисходящая артерия проходит в борозде в передней части сердца. У разных людей существуют значительные различия в анатомии артерий, питающих сердце. [32] Артерии делятся на самых дальних участках на более мелкие ветви, которые соединяются на краях каждого артериального распределения. [7]
Коронарный синус — это крупная вена, которая впадает в правое предсердие и принимает большую часть венозного оттока сердца. Кровь в него поступает из большой сердечной вены (оттекающей в левое предсердие и оба желудочка), задней сердечной вены (отводящей заднюю часть левого желудочка), средней сердечной вены (отводящей дно левого и правого желудочков) и малых вен. сердечные вены . [33] Передние сердечные вены дренируют переднюю часть правого желудочка и впадают непосредственно в правое предсердие. [7]
Маленькие лимфатические сети, называемые сплетениями , существуют под каждым из трех слоев сердца. Эти сети собираются в главный левый и главный правый стволы, которые проходят вверх по желудочкам, существующим на поверхности сердца, получая более мелкие сосуды по мере их продвижения вверх. Эти сосуды затем направляются в атриовентрикулярную борозду и принимают третий сосуд, который дренирует часть левого желудочка, расположенную на диафрагме. Левый сосуд соединяется с этим третьим сосудом и проходит вдоль легочной артерии и левого предсердия, заканчиваясь нижним трахеобронхиальным узлом . Правый сосуд проходит вдоль правого предсердия и части правого желудочка, прилежащей к диафрагме. Затем он обычно проходит перед восходящей аортой и заканчивается в брахиоцефальном узле. [34]
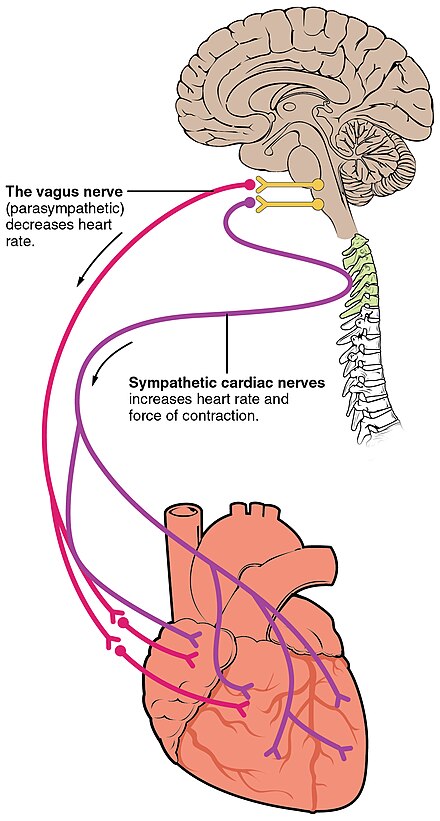
Сердце получает нервные сигналы от блуждающего нерва и от нервов, исходящих из симпатического ствола . Эти нервы влияют на частоту сердечных сокращений, но не контролируют ее. Симпатические нервы также влияют на силу сердечного сокращения. [35] Сигналы, идущие по этим нервам, исходят из двух парных сердечно-сосудистых центров в продолговатом мозге . Блуждающий нерв парасимпатической нервной системы снижает частоту сердечных сокращений, а нервы симпатического ствола увеличивают частоту сердечных сокращений. [7] Эти нервы образуют сеть нервов, которая лежит над сердцем и называется сердечным сплетением . [7] [34]
Блуждающий нерв — это длинный блуждающий нерв, который выходит из ствола мозга и обеспечивает парасимпатическую стимуляцию большого количества органов грудной клетки и брюшной полости, включая сердце. [36] Нервы симпатического ствола выходят через грудные ганглии Т1-Т4 и направляются как к синоатриальному, так и к атриовентрикулярному узлам, а также к предсердиям и желудочкам. Желудочки более богато иннервируются симпатическими волокнами, чем парасимпатическими. Симпатическая стимуляция вызывает высвобождение нейромедиатора норадреналина (также известного как норадреналин ) в нервно-мышечных соединениях сердечных нервов. Это сокращает период реполяризации, тем самым ускоряя скорость деполяризации и сокращения, что приводит к увеличению частоты сердечных сокращений. Он открывает химические или лиганд-зависимые каналы для ионов натрия и кальция, обеспечивая приток положительно заряженных ионов . [7] Норадреналин связывается с рецептором бета-1 . [7]
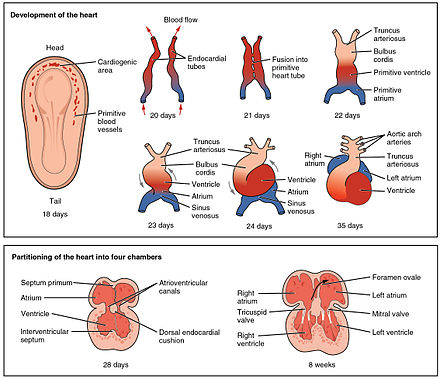
Сердце является первым функциональным органом, который развивается и начинает биться и перекачивать кровь примерно на третьей неделе эмбриогенеза . Это раннее начало имеет решающее значение для последующего эмбрионального и пренатального развития .
Сердце происходит из спланхноплеврической мезенхимы нервной пластинки, которая образует кардиогенную область . Здесь формируются две эндокардиальные трубки , которые сливаются, образуя примитивную сердечную трубку, известную как трубчатое сердце . [37] Между третьей и четвертой неделями сердечная трубка удлиняется и начинает сгибаться, образуя S-образную форму внутри перикарда. Это приводит камеры и основные сосуды в правильное положение для развитого сердца. Дальнейшее развитие будет включать формирование перегородок и клапанов, а также ремоделирование камер сердца. К концу пятой недели перегородки готовы, а к девятой неделе - сердечные клапаны. [7]
До пятой недели в сердце плода появляется отверстие, известное как овальное окно . Овальное окно позволяло крови в сердце плода проходить непосредственно из правого предсердия в левое предсердие, позволяя небольшому количеству крови миновать легкие. Через несколько секунд после рождения лоскут ткани, известный как первичная перегородка , который ранее действовал как клапан, закрывает овальное окно и устанавливает типичный паттерн сердечного кровообращения. На месте правого предсердия остается углубление, называемое овальной ямкой. [7]
Эмбриональное сердце начинает биться примерно через 22 дня после зачатия ( через 5 недель после последней нормальной менструации, LMP). Он начинает биться со скоростью, близкой к материнской, которая составляет около 75–80 ударов в минуту (уд/мин). Затем эмбриональная частота сердечных сокращений ускоряется и достигает пика 165–185 ударов в минуту в начале 7-й недели (начало 9-й недели после LMP). [38] [39] Через 9 недель (начало стадии плода ) она начинает замедляться, замедляясь примерно до 145 (±25) ударов в минуту при рождении. Разницы в частоте сердечных сокращений у женщин и мужчин до рождения нет. [40]

Сердце функционирует как насос в системе кровообращения , обеспечивая непрерывный поток крови по всему телу. Это кровообращение состоит из системного кровообращения, поступающего в тело и из него, и малого кровообращения в легкие и из легких. Кровь в малом круге кровообращения обменивает углекислый газ на кислород в легких в процессе дыхания . Затем системный кровоток переносит кислород в организм и возвращает углекислый газ и относительно дезоксигенированную кровь к сердцу для транспортировки в легкие. [7]
Правое сердце собирает дезоксигенированную кровь из двух крупных вен: верхней и нижней полых вен . Кровь постоянно собирается в правом и левом предсердии. [7] Верхняя полая вена отводит кровь от диафрагмы и впадает в верхнюю заднюю часть правого предсердия. Нижняя полая вена отводит кровь из-под диафрагмы и впадает в заднюю часть предсердия ниже отверстия для верхней полой вены. Непосредственно выше и посередине отверстия нижней полой вены находится отверстие тонкостенного коронарного синуса. [7] Кроме того, коронарный синус возвращает дезоксигенированную кровь из миокарда в правое предсердие. Кровь собирается в правом предсердии. Когда правое предсердие сокращается, кровь перекачивается через трехстворчатый клапан в правый желудочек. Когда правый желудочек сокращается, трехстворчатый клапан закрывается, и кровь перекачивается в легочный ствол через легочный клапан. Легочный ствол делится на легочные артерии и постепенно уменьшающиеся артерии по всем легким, пока не достигнет капилляров . Когда они проходят мимо альвеол , углекислый газ заменяется кислородом. Это происходит посредством пассивного процесса диффузии .
В левом сердце насыщенная кислородом кровь возвращается в левое предсердие через легочные вены. Затем он перекачивается в левый желудочек через митральный клапан и в аорту через аортальный клапан для системного кровообращения. Аорта — это крупная артерия, которая разветвляется на множество более мелких артерий, артериол и, в конечном итоге, капилляров. В капиллярах кислород и питательные вещества из крови доставляются к клеткам организма для метаболизма и обмениваются на углекислый газ и продукты жизнедеятельности. [7] Капиллярная кровь, лишенная кислорода, поступает в венулы и вены, которые в конечном итоге собираются в верхней и нижней полых венах, а также в правые отделы сердца.

Сердечный цикл — это последовательность событий, при которых сердце сокращается и расслабляется с каждым ударом сердца. [11] Период времени, в течение которого желудочки сокращаются, вытесняя кровь в аорту и главную легочную артерию, известен как систола , а период, в течение которого желудочки расслабляются и наполняются кровью, известен как диастола . Предсердия и желудочки работают согласованно, поэтому во время систолы, когда желудочки сокращаются, предсердия расслабляются и собирают кровь. Когда желудочки расслаблены в диастолу, предсердия сокращаются, перекачивая кровь в желудочки. Эта координация обеспечивает эффективную перекачку крови в организм. [7]
В начале сердечного цикла желудочки расслабляются. При этом они наполняются кровью, проходящей через открытые митральный и трикуспидальный клапаны. После того, как желудочки завершили большую часть своего наполнения, предсердия сокращаются, заставляя кровь поступать в желудочки и запуская насос. Далее желудочки начинают сокращаться. Когда давление в полостях желудочков повышается, митральный и трикуспидальный клапаны принудительно закрываются. По мере дальнейшего повышения давления внутри желудочков, превышающего давление в аорте и легочных артериях, аортальный и легочный клапаны открываются. Кровь выбрасывается из сердца, в результате чего давление в желудочках падает. Одновременно предсердия наполняются кровью, поступающей в правое предсердие через верхнюю и нижнюю полые вены и в левое предсердие через легочные вены. Наконец, когда давление внутри желудочков падает ниже давления в аорте и легочных артериях, аортальный и легочный клапаны закрываются. Желудочки начинают расслабляться, митральный и трикуспидальный клапаны открываются, и цикл начинается заново. [11]

Сердечный выброс (СВ) — это измерение количества крови, перекачиваемой каждым желудочком (ударный объем) за одну минуту. Это рассчитывается путем умножения ударного объема (SV) на количество ударов в минуту частоты сердечных сокращений (HR). Итак: CO = SV x HR. [7] Сердечный выброс нормализуется по размеру тела через площадь поверхности тела и называется сердечным индексом .
Средний сердечный выброс при среднем ударном объеме около 70 мл составляет 5,25 л/мин при нормальном диапазоне 4,0–8,0 л/мин. [7] Ударный объем обычно измеряется с помощью эхокардиограммы , и на него могут влиять размер сердца, физическое и психическое состояние человека, пол , сократимость , продолжительность сокращения, преднагрузка и постнагрузка . [7]
Преднагрузка относится к давлению наполнения предсердий в конце диастолы, когда желудочки максимально наполнены. Основным фактором является то, сколько времени требуется желудочкам для наполнения: если желудочки сокращаются чаще, то времени для наполнения остается меньше, и преднагрузка будет меньше. [7] На преднагрузку также может влиять объем крови человека. Сила каждого сокращения сердечной мышцы пропорциональна преднагрузке, что описано как механизм Франка-Старлинга . Это означает, что сила сокращения прямо пропорциональна начальной длине мышечного волокна, а это означает, что желудочек будет сокращаться тем сильнее, чем больше он растягивается. [7] [41]
Постнагрузка , или то, какое давление должно создать сердце, чтобы выбросить кровь во время систолы, зависит от сосудистого сопротивления . На это может влиять сужение сердечных клапанов ( стеноз ) или сокращение или расслабление периферических кровеносных сосудов. [7]
Сила сокращений сердечной мышцы контролирует ударный объем. На это могут положительно или отрицательно влиять агенты, называемые инотропами . [42] Эти агенты могут быть результатом изменений в организме или назначаться в виде лекарств в рамках лечения заболевания или в качестве формы жизнеобеспечения , особенно в отделениях интенсивной терапии . Инотропы, которые увеличивают силу сокращения, являются «положительными» инотропами и включают симпатические агенты, такие как адреналин , норадреналин и дофамин . [43] «Отрицательные» инотропы уменьшают силу сокращения и включают блокаторы кальциевых каналов . [42]

Нормальное ритмическое сокращение сердца, называемое синусовым ритмом , устанавливается собственным водителем ритма сердца, синоатриальным узлом (также известным как синусовый узел или СА-узел). Здесь создается электрический сигнал, который проходит через сердце, заставляя сердечную мышцу сокращаться. Синоатриальный узел расположен в верхней части правого предсердия вблизи места соединения с верхней полой веной. [44] Электрический сигнал, генерируемый синоатриальным узлом, проходит через правое предсердие радиальным путем, который до конца не изучен. Он попадает в левое предсердие через пучок Бахмана , в результате чего мышцы левого и правого предсердий сокращаются вместе. [45] [46] [47] Затем сигнал поступает в атриовентрикулярный узел . Он находится в нижней части правого предсердия, в атриовентрикулярной перегородке , на границе между правым предсердием и левым желудочком. Перегородка является частью сердечного скелета , ткани внутри сердца, через которую электрический сигнал не может пройти, что заставляет сигнал проходить только через атриовентрикулярный узел. [7] Затем сигнал проходит по пучку Гиса к левой и правой ветвям пучка и достигает желудочков сердца. В желудочках сигнал переносится специализированной тканью, называемой волокнами Пуркинье , которые затем передают электрический заряд сердечной мышце. [48]

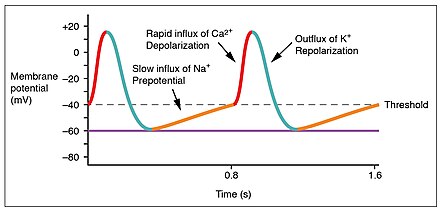
Нормальная частота сердечных сокращений в состоянии покоя называется синусовым ритмом , который создается и поддерживается синоатриальным узлом — группой пейсмекерских клеток, расположенных в стенке правого предсердия. Клетки синоатриального узла делают это, создавая потенциал действия . Сердечный потенциал действия создается за счет движения определенных электролитов в клетки водителя ритма и из них. Затем потенциал действия распространяется на близлежащие клетки. [49]
Когда синоатриальные клетки отдыхают, их мембраны имеют отрицательный заряд. Быстрый приток ионов натрия приводит к тому, что заряд мембраны становится положительным; это называется деполяризацией и происходит спонтанно. [7] Как только клетка приобретает достаточно высокий заряд, натриевые каналы закрываются, и ионы кальция начинают проникать в клетку, вскоре после чего калий начинает покидать ее. Все ионы проходят через ионные каналы в мембране синоатриальных клеток. Калий и кальций начинают выходить из клетки и внутрь клетки только тогда, когда она приобретает достаточно высокий заряд, и поэтому их называют потенциалзависимыми . Вскоре после этого кальциевые каналы закрываются, а калиевые открываются, позволяя калию покинуть клетку. Это приводит к тому, что клетка приобретает отрицательный заряд покоя и называется реполяризацией . Когда мембранный потенциал достигает примерно −60 мВ, калиевые каналы закрываются, и процесс может начаться снова. [7]
Ионы перемещаются из мест, где они сконцентрированы, туда, где их нет. По этой причине натрий поступает в клетку снаружи, а калий — изнутри клетки наружу. Кальций также играет важную роль. Их приток через медленные каналы означает, что синоатриальные клетки имеют длительную фазу «плато», когда они имеют положительный заряд. Часть этого периода называется периодом абсолютной рефрактерности . Ионы кальция также соединяются с регуляторным белком тропонином С в тропониновом комплексе , обеспечивая сокращение сердечной мышцы, и отделяются от белка, обеспечивая расслабление. [50]
У взрослого человека частота пульса в состоянии покоя колеблется от 60 до 100 ударов в минуту. Частота пульса в состоянии покоя новорожденного может составлять 129 ударов в минуту (уд/мин), и она постепенно снижается до достижения зрелости. [51] Частота пульса спортсмена может быть ниже 60 ударов в минуту. Во время тренировки частота может достигать 150 ударов в минуту, а максимальная — от 200 до 220 ударов в минуту. [7]
На нормальный синусовый ритм сердца, дающий частоту сердечных сокращений в покое, влияет ряд факторов. Сердечно -сосудистые центры ствола мозга контролируют симпатические и парасимпатические влияния на сердце через блуждающий нерв и симпатический ствол. [52] Эти сердечно-сосудистые центры получают информацию от ряда рецепторов, включая барорецепторы , ощущающие растяжение кровеносных сосудов, и хеморецепторы , определяющие количество кислорода и углекислого газа в крови и ее pH. Через ряд рефлексов они помогают регулировать и поддерживать кровоток. [7]
Барорецепторы — это рецепторы растяжения, расположенные в синусе аорты , сонных телах , полых венах и других местах, включая легочные сосуды и правую часть сердца. Барорецепторы активируются со скоростью, определяемой степенью их растяжения, [53] на которую влияют кровяное давление, уровень физической активности и относительное распределение крови. При увеличении давления и растяжения частота срабатывания барорецепторов увеличивается, а сердечные центры уменьшают симпатическую стимуляцию и усиливают парасимпатическую стимуляцию. По мере уменьшения давления и растяжения частота срабатывания барорецепторов снижается, а сердечные центры усиливают симпатическую стимуляцию и уменьшают парасимпатическую стимуляцию. [7] Существует аналогичный рефлекс, называемый предсердным рефлексом или рефлексом Бейнбриджа , связанный с различной скоростью притока крови к предсердиям. Повышенный венозный возврат растягивает стенки предсердий, где расположены специализированные барорецепторы. Однако по мере того, как предсердные барорецепторы увеличивают частоту срабатывания и растягиваются из-за повышенного артериального давления, сердечный центр реагирует усилением симпатической стимуляции и подавлением парасимпатической стимуляции, что приводит к увеличению частоты сердечных сокращений. Обратное тоже верно. [7] Хеморецепторы, присутствующие в теле сонной артерии или прилегающие к аорте в теле аорты, реагируют на уровень кислорода и углекислого газа в крови. Низкий уровень кислорода или высокий уровень углекислого газа будут стимулировать активацию рецепторов. [54]
Уровень физических упражнений и физической подготовки, возраст, температура тела, уровень основного обмена и даже эмоциональное состояние человека могут влиять на частоту сердечных сокращений. Высокий уровень гормонов адреналина , норадреналина и гормонов щитовидной железы может увеличить частоту сердечных сокращений. Уровни электролитов, включая кальций, калий и натрий, также могут влиять на скорость и регулярность сердечного ритма; Низкий уровень кислорода в крови , низкое кровяное давление и обезвоживание могут увеличить его. [7]
Сердечно-сосудистые заболевания , в том числе болезни сердца, являются основной причиной смертности во всем мире. [55] Большинство сердечно-сосудистых заболеваний являются неинфекционными и связаны с образом жизни и другими факторами и становятся более распространенными с возрастом. [55] Болезни сердца являются основной причиной смертности, на которую в 2008 году приходилось в среднем 30% всех смертей во всем мире. [13] Этот показатель варьируется от 28% до 40% в странах с высоким уровнем дохода . [14] Врачей, специализирующихся на сердце, называют кардиологами . Лечением заболеваний сердца занимаются многие другие медицинские работники, в том числе врачи , кардиоторакальные хирурги , реаниматологи и смежные медицинские работники, включая физиотерапевтов и диетологов . [56]
Ишемическая болезнь сердца, также известная как ишемическая болезнь сердца, вызвана атеросклерозом — накоплением жирового материала вдоль внутренних стенок артерий. Эти жировые отложения, известные как атеросклеротические бляшки , сужают коронарные артерии и в тяжелых случаях могут уменьшить приток крови к сердцу. [57] Если сужение (или стеноз) относительно незначительное, пациент может не испытывать никаких симптомов. Сильное сужение может вызвать боль в груди ( стенокардия ) или одышку во время тренировки или даже в состоянии покоя. Тонкая оболочка атеросклеротической бляшки может разорваться, обнажая жировой центр для циркулирующей крови. В этом случае может образоваться сгусток или тромб, блокирующий артерию и ограничивающий приток крови к участку сердечной мышцы, вызывая инфаркт миокарда (сердечный приступ) или нестабильную стенокардию . [58] В худшем случае это может вызвать остановку сердца, внезапную и полную потерю сердечного выброса. [59] Ожирение , высокое кровяное давление , неконтролируемый диабет , курение и высокий уровень холестерина могут увеличить риск развития атеросклероза и ишемической болезни сердца. [55] [57]
Сердечная недостаточность определяется как состояние, при котором сердце не может перекачивать достаточно крови для удовлетворения потребностей организма. [60] У пациентов с сердечной недостаточностью может возникнуть одышка, особенно в горизонтальном положении, а также отек лодыжек, известный как периферический отек . Сердечная недостаточность является результатом многих заболеваний, поражающих сердце, но чаще всего она связана с ишемической болезнью сердца , пороком сердца или высоким кровяным давлением. Менее распространенные причины включают различные кардиомиопатии . Сердечная недостаточность часто связана со слабостью сердечной мышцы в желудочках (систолическая сердечная недостаточность), но может также наблюдаться у пациентов с сильной, но жесткой сердечной мышцей (диастолическая сердечная недостаточность). Заболевание может поражать левый желудочек (вызывая преимущественно одышку), правый желудочек (вызывая преимущественно отек ног и повышенное давление в яремных венах ) или оба желудочка. Пациенты с сердечной недостаточностью подвергаются более высокому риску развития опасных нарушений сердечного ритма или аритмий . [60]
Кардиомиопатии – заболевания, поражающие сердечную мышцу. Некоторые из них вызывают аномальное утолщение сердечной мышцы ( гипертрофическая кардиомиопатия ), некоторые вызывают аномальное расширение и ослабление сердца ( дилатационная кардиомиопатия ), некоторые приводят к тому, что сердечная мышца становится жесткой и неспособной полностью расслабиться между сокращениями ( рестриктивная кардиомиопатия ), а некоторые вызывают сердце склонно к нарушению сердечного ритма ( аритмогенная кардиомиопатия ). Эти состояния часто являются генетическими и могут передаваться по наследству , но некоторые из них, такие как дилатационная кардиомиопатия, могут быть вызваны повреждением токсинами, такими как алкоголь. Некоторые кардиомиопатии, такие как гипертрофическая кардиомопатия, связаны с более высоким риском внезапной сердечной смерти, особенно у спортсменов. [7] Многие кардиомиопатии могут привести к сердечной недостаточности на поздних стадиях заболевания. [60]
Здоровые сердечные клапаны позволяют крови легко течь в одном направлении, но не позволяют ей течь в другом направлении. Пораженные сердечные клапаны могут иметь узкое отверстие и, следовательно, ограничивать поток крови в прямом направлении (так называемый стенотический клапан ) или могут позволить крови течь в обратном направлении (так называемая клапанная регургитация ). Порок клапанов сердца может вызывать одышку, потерю сознания или боль в груди, но может протекать бессимптомно и обнаруживаться только при обычном обследовании по аномальным тонам сердца или шуму в сердце . В развитых странах пороки клапанов сердца чаще всего вызваны дегенерацией, вторичной по причине старости, но также могут быть вызваны инфекцией сердечных клапанов ( эндокардит ). В некоторых частях мира ревматическая болезнь сердца является основной причиной клапанного порока сердца, обычно приводящего к митральному или аортальному стенозу и вызываемого реакцией иммунной системы организма на стрептококковую инфекцию горла. [61] [62]
В то время как в здоровом сердце волны электрических импульсов возникают в синусовом узле , а затем распространяются на остальную часть предсердий, атриовентрикулярный узел и, наконец, желудочки (так называемый нормальный синусовый ритм ), этот нормальный ритм может нарушаться. Нарушения сердечного ритма или аритмии могут протекать бессимптомно или вызывать учащенное сердцебиение, потерю сознания или одышку. Некоторые типы аритмии, такие как фибрилляция предсердий, повышают долгосрочный риск инсульта . [63]
Некоторые аритмии заставляют сердце биться аномально медленно, что называется брадикардией или брадиаритмией. Это может быть вызвано аномально медленной работой синусового узла или повреждением проводящей системы сердца ( блокадой сердца ). [64] При других аритмиях сердце может биться ненормально быстро, что называется тахикардией или тахиаритмией. Эти аритмии могут принимать разные формы и исходить из различных структур сердца: некоторые возникают из предсердий (например, трепетание предсердий ), некоторые из атриовентрикулярного узла (например, АВ-узловая возвратная тахикардия ), тогда как другие возникают из желудочков (например, желудочковая тахикардия ). тахикардия ). Некоторые тахиаритмии вызваны рубцеванием в сердце (например, некоторые формы желудочковой тахикардии ), другие – очагом раздражения (например, фокальная предсердная тахикардия ), тогда как третьи вызваны дополнительной тканью с аномальной проводимостью, которая присутствует с рождения (например, Вольфа-Паркинсона). -синдром Уайта ). Самой опасной формой учащенного сердцебиения является фибрилляция желудочков , при которой желудочки скорее дрожат, чем сокращаются, и которая, если ее не лечить, быстро приводит к летальному исходу. [65]
Мешок, окружающий сердце, называемый перикардом, может воспалиться в состоянии, известном как перикардит . Это состояние обычно вызывает боль в груди, которая может распространяться на спину и часто вызвана вирусной инфекцией ( железистая лихорадка , цитомегаловирус или вирус Коксаки ). Жидкость может накапливаться в перикардиальном мешке, что называется перикардиальным выпотом . Выпот в перикард часто возникает на фоне перикардита, почечной недостаточности или опухолей и часто не вызывает никаких симптомов. Однако большие излияния или быстро накапливающиеся излияния могут сдавливать сердце и вызывать состояние, известное как тампонада сердца , вызывая одышку и потенциально смертельное низкое кровяное давление. Жидкость можно удалить из перикардиального пространства для диагностики или для устранения тампонады с помощью шприца в процедуре, называемой перикардиоцентезом . [66]
Некоторые люди рождаются с аномальными сердцами, и эти аномалии известны как врожденные пороки сердца. Они могут варьироваться от относительно незначительных (например, открытое овальное окно , возможно, вариант нормы) до серьезных, угрожающих жизни отклонений (например, синдром гипоплазии левых отделов сердца ). К распространенным аномалиям относятся те, которые поражают сердечную мышцу, разделяющую две части сердца («дыра в сердце», например, дефект межжелудочковой перегородки ). К другим порокам относятся дефекты, поражающие клапаны сердца (например, врожденный стеноз аорты ) или основные кровеносные сосуды, идущие от сердца (например, коарктация аорты ). Наблюдаются более сложные синдромы, поражающие более чем одну часть сердца (например, тетрада Фалло ).
Некоторые врожденные пороки сердца позволяют крови с низким содержанием кислорода, которая обычно возвращается в легкие, вместо этого перекачиваться обратно в остальную часть тела. Они известны как цианотические врожденные пороки сердца и часто являются более серьезными. Серьезные врожденные пороки сердца часто обнаруживаются в детстве, вскоре после рождения или даже до рождения ребенка (например, транспозиция магистральных артерий ), вызывая одышку и замедление темпов роста. Более легкие формы врожденных пороков сердца могут оставаться незамеченными в течение многих лет и проявляться только во взрослой жизни (например, дефект межпредсердной перегородки ). [67] [68]
Каналопатии можно классифицировать в зависимости от системы органов, на которую они влияют. В сердечно-сосудистой системе электрический импульс, необходимый для каждого сокращения сердца, обеспечивается электрохимическим градиентом каждой клетки сердца. Поскольку биение сердца зависит от правильного движения ионов через поверхностную мембрану, сердечные ионные каналопатии составляют основную группу заболеваний сердца. [69] [70] Сердечные ионные каналопатии могут объяснить некоторые случаи синдрома внезапной смерти и синдрома внезапной аритмической смерти . [71] Синдром удлиненного интервала QT является наиболее распространенной формой сердечной каналопатии.
Болезнь сердца диагностируется путем сбора анамнеза , кардиологического обследования и дальнейших исследований, включая анализы крови , эхокардиограммы , электрокардиограммы и визуализацию . Другие инвазивные процедуры, такие как катетеризация сердца, также могут сыграть свою роль. [77]
Кардиологическое обследование включает осмотр, ощупывание грудной клетки руками ( пальпацию ) и выслушивание стетоскопом ( аускультация ). [78] [79] Он включает в себя оценку признаков , которые могут быть видны на руках человека (например, осколочные кровоизлияния ), суставах и других областях. Пульс человека измеряют, обычно на лучевой артерии возле запястья, чтобы оценить ритм и силу пульса. Артериальное давление измеряется с помощью ручного или автоматического сфигмоманометра или с помощью более инвазивного измерения изнутри артерии. Отмечается любое повышение пульса на яремных венах . Грудную клетку человека прощупывают на наличие передаваемых от сердца вибраций, а затем прослушивают стетоскопом.

Обычно в здоровом сердце слышны только два сердечных тона , называемые S1 и S2. Первый тон сердца S1 представляет собой звук, создаваемый закрытием атриовентрикулярных клапанов во время сокращения желудочков, и обычно его называют «луб». Второй тон сердца , S2, представляет собой звук закрытия полулунных клапанов во время диастолы желудочков и описывается как «даб». [7] Каждый звук состоит из двух компонентов, отражающих небольшую разницу во времени закрытия двух клапанов. [80] S2 может разделиться на два отдельных звука либо в результате вдоха, либо в результате различных клапанных или сердечных проблем. [80] Могут также присутствовать дополнительные тоны сердца, вызывающие ритм галопа . Третий тон сердца , S3, обычно указывает на увеличение объема желудочковой крови. Четвертый тон сердца S4 называется галопом предсердий и создается звуком крови, нагнетаемой в напряженный желудочек. Совместное присутствие S3 и S4 дает четверной галоп. [7] Шумы в сердце – это аномальные сердечные звуки, которые могут быть связаны как с заболеванием, так и с доброкачественными проявлениями. Их существует несколько видов. [81] Обычно имеется два сердечных тона, а аномальные сердечные тоны могут быть либо дополнительными звуками, либо «шумами», связанными с потоком крови между звуками. Шумы классифицируются по громкости от 1 (самый тихий) до 6 (самый громкий) и оцениваются по их отношению к тонам сердца, положению в сердечном цикле и дополнительным признакам, таким как их иррадиация в другие участки, изменения с течением времени. положение человека, частота звука, определяемая той стороной стетоскопа, с которой его слышно, и местом, где его слышно громче всего. [81] Шумы могут быть вызваны повреждением сердечных клапанов или врожденным пороком сердца, например, дефектом межжелудочковой перегородки , или могут выслушиваться в нормальном сердце. Другой тип звука — шум трения перикарда — можно услышать при перикардите, когда воспаленные оболочки могут тереться друг о друга.
Анализы крови играют важную роль в диагностике и лечении многих сердечно-сосудистых заболеваний.
Тропонин является чувствительным биомаркером сердца с недостаточным кровоснабжением. Он высвобождается через 4–6 часов после травмы и обычно достигает максимума примерно через 12–24 часа. [43] Часто проводятся два теста на тропонин — один во время первичного обращения, а другой в течение 3–6 часов, [82] при этом диагностическим является либо высокий уровень, либо значительное повышение. Тест на мозговой натрийуретический пептид (BNP) может использоваться для оценки наличия сердечной недостаточности, его уровень повышается при повышении нагрузки на левый желудочек. Эти тесты считаются биомаркерами , поскольку они очень специфичны для заболеваний сердца. [83] Тестирование на форму креатинкиназы MB дает информацию о кровоснабжении сердца, но используется реже, поскольку оно менее специфично и чувствительно. [84]
Другие анализы крови часто проводятся, чтобы помочь понять общее состояние здоровья человека и факторы риска, которые могут способствовать развитию сердечно-сосудистых заболеваний. Они часто включают общий анализ крови на предмет анемии и базовую метаболическую панель , которая может выявить любые нарушения электролитов. Коагуляционный скрининг часто требуется, чтобы убедиться в назначении нужного уровня антикоагулянтов. Липиды натощак и уровень глюкозы в крови натощак (или уровень HbA1c ) часто назначают для оценки уровня холестерина и статуса диабета у человека соответственно. [85]

С помощью поверхностных электродов на теле можно регистрировать электрическую активность сердца. Эта запись электрического сигнала представляет собой электрокардиограмму (ЭКГ) или (ЭКГ). ЭКГ — это прикроватное исследование , которое предполагает размещение на теле десяти отведений. В результате получается ЭКГ с «12 отведениями» (три дополнительных отведения рассчитываются математически, а одно отведение электрически заземляется). [86]
На ЭКГ можно выделить пять характерных особенностей: зубец P (деполяризация предсердий), комплекс QRS (деполяризация желудочков) [h] и зубец T (реполяризация желудочков). [7] Когда клетки сердца сокращаются, они создают ток, который проходит через сердце. Отклонение ЭКГ вниз означает, что клетки становятся более положительными по заряду («деполяризуются») в направлении этого отведения, тогда как отклонение вверх означает, что клетки становятся более отрицательными («реполяризуются») в направлении этого отведения. Это зависит от положения отведения, поэтому, если волна деполяризации движется слева направо, отведение слева будет показывать отрицательное отклонение, а отведение справа будет показывать положительное отклонение. ЭКГ является полезным инструментом для выявления нарушений ритма и недостаточного кровоснабжения сердца. [86] Иногда можно подозревать отклонения от нормы, но они не сразу заметны на ЭКГ. Тестирование во время тренировки можно использовать, чтобы спровоцировать нарушение ритма, или можно носить ЭКГ в течение более длительного периода, например, 24-часовое мониторирование по Холтеру , если на момент обследования нет подозрения на нарушение ритма. [86]
Для оценки анатомии и функции сердца можно использовать несколько методов визуализации , включая ультразвуковое исследование ( эхокардиографию ), ангиографию , КТ , МРТ и ПЭТ . Эхокардиограмма — это ультразвуковое исследование сердца, используемое для измерения функции сердца, оценки заболеваний клапанов и выявления любых отклонений. Эхокардиография может проводиться зондом на грудной клетке ( трансторакально ) или зондом в пищеводе ( чреспищеводно ). Типичный отчет эхокардиографии будет включать информацию о ширине клапанов с указанием стеноза , имеется ли обратный ток крови ( регургитация ), а также информацию об объемах крови в конце систолы и диастолы, включая фракцию выброса , которая описывает, сколько Кровь выбрасывается из левого и правого желудочков после систолы. Затем фракцию выброса можно получить путем деления объема, выбрасываемого сердцем (ударный объем), на объем наполненного сердца (конечный диастолический объем). [87] Эхокардиограммы также можно проводить в условиях, когда организм подвергается большему стрессу, чтобы выявить признаки недостатка кровоснабжения. Этот сердечный стресс-тест включает либо прямую физическую нагрузку, либо, если это невозможно, инъекцию такого препарата, как добутамин . [79]
КТ, рентгенография грудной клетки и другие методы визуализации могут помочь оценить размер сердца, выявить признаки отека легких и указать, есть ли жидкость вокруг сердца . Они также полезны для оценки аорты, главного кровеносного сосуда, отходящего от сердца. [79]
Заболевания, поражающие сердце, можно лечить различными методами, включая изменение образа жизни, медикаментозное лечение и хирургическое вмешательство.
Сужения коронарных артерий (ишемическая болезнь сердца) лечат для облегчения симптомов боли в груди, вызванной частично суженной артерией (стенокардия), для минимизации повреждения сердечной мышцы при полной окклюзии артерии ( инфаркт миокарда ) или для предотвращения инфаркта миокарда. инфаркта не произойдет. Лекарства для облегчения симптомов стенокардии включают нитроглицерин , бета-блокаторы и блокаторы кальциевых каналов, а профилактическое лечение включает антиагреганты , такие как аспирин и статины , меры по образу жизни, такие как отказ от курения и снижение веса, а также лечение факторов риска, таких как высокое кровяное давление и диабет. [88]
Помимо использования лекарств, сужение сердечных артерий можно лечить, расширяя сужения или перенаправляя поток крови в обход препятствия. Это может быть выполнено с помощью чрескожного коронарного вмешательства , во время которого сужение можно расширить, проведя в коронарные артерии небольшие провода с баллонными наконечниками, раздувая баллон для расширения сужения и иногда оставляя после себя металлический каркас, известный как стент, чтобы удерживать артерия открыта. [89]
Если сужения коронарных артерий непригодны для лечения чрескожным коронарным вмешательством, может потребоваться открытая операция. Может быть выполнено аортокоронарное шунтирование , при котором кровеносный сосуд из другой части тела ( подкожная вена , лучевая артерия или внутренняя грудная артерия ) используется для перенаправления крови из точки до сужения (обычно аорты ) в аортокоронарное шунтирование. точку за препятствием. [89] [90]
Пораженные сердечные клапаны, которые стали аномально узкими или ненормально протекающими, могут потребовать хирургического вмешательства. Традиционно это выполняется как открытая хирургическая процедура по замене поврежденного сердечного клапана тканевым или металлическим протезом клапана . В некоторых случаях трикуспидальный или митральный клапаны можно восстановить хирургическим путем , избегая необходимости замены клапана. Клапаны сердца также можно лечить чрескожно, используя методы, во многом схожие с чрескожным коронарным вмешательством. Транскатетерная замена аортального клапана все чаще используется у пациентов, считающих очень высокий риск открытой замены клапана. [61]
Нарушения сердечного ритма ( аритмии ) можно лечить с помощью антиаритмических препаратов. Они могут работать путем управления потоком электролитов через клеточную мембрану (например, блокаторы кальциевых каналов , блокаторы натриевых каналов , амиодарон или дигоксин ) или изменять влияние вегетативной нервной системы на сердце ( бета-блокаторы и атропин ). При некоторых аритмиях, таких как фибрилляция предсердий, которые повышают риск инсульта, этот риск можно снизить с помощью антикоагулянтов, таких как варфарин , или новых пероральных антикоагулянтов . [63]
Если лекарства не помогают контролировать аритмию, другим вариантом лечения может быть катетерная абляция . При этих процедурах провода передаются от вены или артерии ноги к сердцу, чтобы найти аномальный участок ткани, вызывающий аритмию. Аномальную ткань можно намеренно повредить или удалить путем нагревания или замораживания , чтобы предотвратить дальнейшие нарушения сердечного ритма. Хотя большинство аритмий можно лечить с помощью минимально инвазивных катетерных методов, некоторые аритмии (особенно фибрилляцию предсердий ) также можно лечить с помощью открытой или торакоскопической хирургии, либо во время другой операции на сердце, либо в качестве отдельной процедуры. Также может быть использована кардиоверсия , при которой используется электрический шок, чтобы вывести сердце из аномального ритма.
Для лечения аритмий также могут потребоваться сердечные устройства в виде кардиостимуляторов или имплантируемых дефибрилляторов . Кардиостимуляторы, состоящие из небольшого генератора с батарейным питанием, имплантированного под кожу, и одного или нескольких проводов, идущих к сердцу, чаще всего используются для лечения аномально медленного сердечного ритма . [64] Имплантируемые дефибрилляторы используются для лечения серьезных опасных для жизни учащенных сердечных ритмов. Эти устройства контролируют работу сердца и в случае обнаружения опасного учащенного сердцебиения могут автоматически нанести разряд, чтобы восстановить нормальный ритм сердца. Имплантируемые дефибрилляторы чаще всего используются у пациентов с сердечной недостаточностью, кардиомиопатиями или наследственными синдромами аритмии.
Помимо устранения основной причины сердечной недостаточности у пациента (чаще всего ишемической болезни сердца или гипертонии ), основой лечения сердечной недостаточности является медикаментозное лечение. К ним относятся препараты, предотвращающие накопление жидкости в легких за счет увеличения количества выделяемой пациентом мочи ( диуретики ), а также препараты, пытающиеся сохранить насосную функцию сердца ( бета-блокаторы , ингибиторы АПФ и антагонисты минералокортикоидных рецепторов ). [60]
У некоторых пациентов с сердечной недостаточностью для повышения эффективности сердечной деятельности можно использовать специализированный кардиостимулятор, известный как сердечная ресинхронизирующая терапия . [64] Эти устройства часто комбинируются с дефибриллятором. В очень тяжелых случаях сердечной недостаточности может быть имплантирован небольшой насос, называемый желудочковым вспомогательным устройством , который дополняет собственную насосную способность сердца. В наиболее тяжелых случаях можно рассмотреть возможность трансплантации сердца . [60]

Люди знали о сердце с древних времен, хотя его точная функция и анатомия до конца не были понятны. [91] Судя по преимущественно религиозным взглядам ранних обществ на сердце, древние греки считаются основным центром научного понимания сердца в древнем мире. [92] [93] [94] Аристотель считал сердце органом, ответственным за создание крови; Платон считал сердце источником циркулирующей крови, а Гиппократ отмечал, что кровь циклически циркулирует от тела через сердце к легким. [92] [94] Эрасистрат (304–250 гг. до н. э.) отметил, что сердце работает как насос, вызывающий расширение кровеносных сосудов, и отметил, что артерии и вены отходят от сердца, становясь все меньше с расстоянием, хотя он считал, что они заполнены. воздухом, а не кровью. Он также обнаружил сердечные клапаны. [92]
Греческий врач Гален (II век н. э.) знал, что кровеносные сосуды несут кровь, и различал венозную (темно-красную) и артериальную (более яркую и более тонкую) кровь, каждая из которых выполняла разные и отдельные функции. [92] Гален, отметив сердце как самый горячий орган в организме, пришел к выводу, что оно обеспечивает тепло телу. [94] Сердце не перекачивало кровь, движение сердца всасывало кровь во время диастолы, и кровь перемещалась за счет пульсации самих артерий. [94] Гален считал, что артериальная кровь создается венозной кровью, проходящей из левого желудочка в правый через «поры» между желудочками. [91] Воздух из легких проходил из легких через легочную артерию в левую часть сердца и создавал артериальную кровь. [94]
Эти идеи оставались неоспоримыми на протяжении почти тысячи лет. [91] [94]
Самые ранние описания систем коронарного и малого кровообращения можно найти в «Комментариях к анатомии в Каноне Авиценны» , опубликованных в 1242 году Ибн ан-Нафисом . [95] В своей рукописи ан-Нафис писал, что кровь проходит через малый круг кровообращения, а не движется из правого желудочка в левый, как ранее считал Гален. [96] Его работа была позже переведена на латынь Андреа Альпаго . [97]
В Европе учение Галена продолжало доминировать в академическом сообществе, а его доктрины были приняты в качестве официального канона Церкви. Андреас Везалий поставил под сомнение некоторые сердечные убеждения Галена в книге «De humani corporis Fabrica» (1543 г.), но его выдающееся произведение было истолковано как вызов властям, и он подвергся ряду нападок. [98] Михаил Сервет писал в «Christianismi Restitutio» (1553), что кровь течет от одной стороны сердца к другой через легкие. [98]
Прорыв в понимании тока крови через сердце и тело произошел с публикацией « De Motu Cordis» (1628) английского врача Уильяма Гарвея . Книга Харви полностью описывает системное кровообращение и механическую силу сердца, что приводит к пересмотру доктрин Галена. [94] Отто Франк (1865–1944) был немецким физиологом; среди его многочисленных опубликованных работ есть подробные исследования этих важных сердечных взаимоотношений. Эрнест Старлинг (1866–1927) был выдающимся английским физиологом, который также изучал сердце. Хотя они работали в основном независимо, их совместные усилия и схожие выводы были названы « механизмом Франка-Старлинга ». [7]
Хотя волокна Пуркинье и пучок Гиса были открыты еще в 19 веке, их конкретная роль в системе электропроводности сердца оставалась неизвестной до тех пор , пока Сунао Тавара не опубликовал в 1906 году свою монографию под названием Das Reizleitungssystem des Säugetierherzens . Открытие Таварой атриовентрикулярный узел побудил Артура Кейта и Мартина Флэка искать подобные структуры в сердце, что привело к открытию синоатриального узла несколько месяцев спустя. Эти структуры составляют анатомическую основу электрокардиограммы, изобретатель которой Виллем Эйнтховен был удостоен Нобелевской премии по медицине и физиологии в 1924 году. [99]
Первую трансплантацию сердца человеку когда-либо осуществил Джеймс Харди в 1964 году с использованием сердца шимпанзе, но пациент умер в течение 2 часов. [100] Первая трансплантация сердца от человека к человеку была выполнена в 1967 году южноафриканским хирургом Кристианом Барнардом в больнице Гроот Шур в Кейптауне . [101] [102] Это ознаменовало важную веху в кардиохирургии , привлекая внимание как медицинской профессии, так и мира в целом. Однако долгосрочная выживаемость пациентов изначально была очень низкой. Луи Вашканский , первый получатель донорского сердца, умер через 18 дней после операции, в то время как другие пациенты не прожили более нескольких недель. [103] Американскому хирургу Норману Шамуэю приписывают усилия по улучшению методов трансплантации вместе с пионерами Ричардом Лоуэром , Владимиром Демиховым и Адрианом Кантровицем . По состоянию на март 2000 года во всем мире было выполнено более 55 000 трансплантаций сердца. [104] Первая успешная трансплантация сердца от генетически модифицированной свиньи человеку, у которой пациент прожил более длительное время, была выполнена 7 января 2022 года в Балтиморе кардиохирургом Бартли П. Гриффитом , реципиентом стал Дэвид Беннетт (57) ) это успешно продлило ему жизнь до 8 марта 2022 года (1 месяц и 30 дней). [105]
К середине 20-го века болезни сердца превзошли инфекционные заболевания и стали основной причиной смертности в Соединенных Штатах, а в настоящее время они являются основной причиной смертности во всем мире. С 1948 года продолжающееся Фрамингемское исследование сердца проливает свет на влияние различных воздействий на сердце, включая диету, физические упражнения и обычные лекарства, такие как аспирин. Хотя внедрение ингибиторов АПФ и бета-блокаторов улучшило лечение хронической сердечной недостаточности, это заболевание по-прежнему остается огромным медицинским и социальным бременем: от 30 до 40% пациентов умирают в течение года после постановки диагноза. [106]

Как один из жизненно важных органов, сердце долгое время считалось центром всего тела, местом жизни, эмоций, разума, воли, интеллекта, цели или разума. [107] Сердце является символом во многих религиях, обозначающим «истину, совесть или моральное мужество во многих религиях – храм или престол Божий в исламской и иудео-христианской мысли; божественный центр, или атман , и третий глаз». трансцендентной мудрости в индуизме ; алмаз чистоты и сущности Будды ; даосский центр понимания». [107]
В еврейской Библии слово «сердце», «лев », используется в этих значениях, как вместилище эмоций, разума, и относится к анатомическому органу. По функциям и символике он также связан с желудком. [108]
Важная часть концепции души в древнеегипетской религии считалась сердцем, или ib . Считалось, что иб , или метафизическое сердце, формируется из одной капли крови из сердца матери ребенка, взятой при зачатии. [109] Для древних египтян сердце было вместилищем эмоций , мыслей , воли и намерений . Об этом свидетельствуют египетские выражения, включающие слово ib , такие как Awi-ib, означающий «счастливый» (буквально, «длинное сердце»), Xak-ib, означающий «отчужденный» (буквально, «отрезанное сердце»). [110] В египетской религии сердце было ключом к загробной жизни. Он был задуман как переживший смерть в загробном мире, где он давал показания за или против своего владельца. Поэтому сердце не удаляли из тела во время мумификации, и считалось, что оно является центром разума и чувств и необходимо в загробной жизни. [111] Считалось, что сердце исследовали Анубис и различные божества во время церемонии взвешивания сердца . Если бы сердце весило больше, чем перо Маат , которое символизировало идеальный стандарт поведения. Если весы уравновесились, это означало, что обладатель сердца прожил справедливую жизнь и может войти в загробную жизнь; если бы сердце было тяжелее, его бы сожрало чудовище Аммит . [112]
Китайский иероглиф «сердце » , 心, происходит от сравнительно реалистичного изображения сердца (с указанием сердечных камер) шрифтом печати . [113] Китайское слово синь также имеет метафорическое значение «разум», «намерение» или «ядро» и часто переводится как «сердце-разум», поскольку древние китайцы считали, что сердце является центром человеческого познания. [114] В китайской медицине сердце рассматривается как центр神shén «духа, сознания». [115] Сердце связано с тонким кишечником , языком , управляет шестью органами и пятью внутренними органами и принадлежит огню в пяти элементах. [116]
Санскритское слово «сердце» — хрид или хридая , встречается в старейшем из сохранившихся санскритских текстов — Ригведе . На санскрите это может означать как анатомический объект, так и «разум» или «душу», представляющие собой место эмоций. Hrd может быть родственным слову «сердце» в греческом, латинском и английском языках. [117] [118]
Многие классические философы и ученые, в том числе Аристотель , считали сердце местом мыслей, разума или эмоций, часто игнорируя мозг как вклад в эти функции. [119] Идентификация сердца как вместилища эмоций принадлежит, в частности, римскому врачу Галену , который также определил местонахождение страстей в печени , а местонахождение разума — в мозге. [120]
Сердце также играло роль в системе верований ацтеков . Наиболее распространенной формой человеческого жертвоприношения, практиковавшейся ацтеками, было извлечение сердца. Ацтеки верили, что сердце ( тона ) было одновременно местом пребывания человека и фрагментом солнечного тепла ( истли ). По сей день науа считают Солнце сердцем-душой ( тона-тиу ): «круглым, горячим, пульсирующим». [121]
Лидеры коренных народов от Аляски до Австралии собрались вместе в 2020 году, чтобы донести до мира послание о том, что человечеству необходимо перейти от разума к сердцу и позволить нашему сердцу отвечать за то, что мы делаем. [122] По этому посланию был снят фильм, в котором подчеркивалось, что человечество должно открыть свои сердца, чтобы восстановить баланс в мире. [123] Куму Сабра Каука, преподаватель гавайских исследований и носитель традиций, резюмировал послание фильма, сказав: «Слушай свое сердце. Следуй своим путем. Пусть он будет ясным и на благо всех». [122] Режиссером фильма стал Илларион Меркулиев из племени алеутов (унанган). Меркулиев написал, что старейшины Унангана называли сердце «источником мудрости», «более глубоким порталом глубокой взаимосвязи и осознания, существующим между людьми и всеми живыми существами». [124] [125]
В католицизме существует давняя традиция почитания сердца, берущая свое начало от поклонения ранам Иисуса Христа , получившая известность с середины шестнадцатого века. [126] Эта традиция повлияла на развитие средневековой христианской преданности Святому Сердцу Иисуса и параллельного почитания Непорочного Сердца Марии , ставшего популярным благодаря Джону Юду . [127] В христианской Библии также много упоминаний о сердце, в том числе: «Блаженны чистые сердцем, ибо они Бога узрят», [128] «Прежде всего прочего берегите свое сердце, ибо все, что вы делаете, проистекает из оно», [129] «Ибо, где сокровище твое, там будет и сердце твое», [130] «Ибо, каковы мысли человека в сердце его, так и будет он». [131]
Выражение разбитого сердца — это межкультурная отсылка к скорби по потерянному человеку или нереализованной романтической любви .
Понятие « стрелы Купидона » древнее, благодаря Овидию , но хотя Овидий описывает Купидона как ранящего своих жертв своими стрелами, не уточняется, что ранено сердце . Знакомая иконография Купидона, стреляющего в маленькие сердечки, является темой эпохи Возрождения , которая стала привязанной к Дню святого Валентина . [107]
В некоторых трансновогвинейских языках , таких как фой и момуна, сердце и место эмоций объединены , то есть они используют одно и то же слово. [132]
Сердца животных широко употребляются в пищу. Поскольку они почти полностью состоят из мышц, в них много белка. Их часто включают в блюда с другими субпродуктами , например, в пан-османский кокореци .
Куриные сердечки считаются потрохами , и их часто жарят на шампурах; примерами этого являются японский хато якитори , бразильский чураско де корасао и индонезийский сатай из куриного сердца . [133] Их также можно обжарить на сковороде, как в иерусалимском микс-гриле . В египетской кухне их можно использовать мелко нарезанными как часть начинки для курицы. [134] Во многих рецептах их сочетали с другими потрохами, например, с мексиканским полло эн менуденсия [135] и русским рагу из куриных потрохов . [136]
Говяжьи, свиные и бараньи сердца в рецептах обычно можно менять местами. Поскольку сердце — это трудолюбивая мышца, из него получается «твердое и довольно сухое» мясо, [137] поэтому его обычно готовят на медленном огне. Другой способ справиться с жесткостью — это нарезать мясо жульеном, как в случае с жареным сердцем по- китайски . [138]
Говяжье сердце можно приготовить на гриле или тушить. [139] В перуанском антикучо де корасон говяжьи сердца, приготовленные на гриле, готовятся на гриле после того, как их размягчили в результате длительного маринования в смеси специй и уксуса. Австралийский рецепт «чубушного гуся» на самом деле представляет собой тушеное фаршированное говяжье сердце . [140]
Свиное сердце тушат, варят, тушат [141] или превращают в колбасу. Балийский орет — это разновидность кровяной колбасы , приготовленной из свиного сердца и крови. Французский рецепт свинины с апельсином состоит из тушеного сердца с апельсиновым соусом .
Размер сердца варьируется у разных групп животных : у позвоночных животных сердце варьируется от сердца самых маленьких мышей (12 мг) до синего кита (600 кг). [142] У позвоночных сердце расположено в середине вентральной части тела, окружено перикардом . [143] , который у некоторых рыб может быть связан с брюшиной . [144]
Синоатриальный узел встречается у всех амниот , но не у более примитивных позвоночных. У этих животных мышцы сердца относительно непрерывны, а венозный синус координирует сокращение, которое волнообразно проходит через остальные камеры. Поскольку венозный синус включен в правое предсердие у амниот, он, вероятно, гомологичен узлу SA. У костистых рыб с их рудиментарным венозным синусом главный центр координации находится в предсердии. Частота сердцебиения сильно различается у разных видов: от примерно 20 ударов в минуту у трески до примерно 600 ударов в минуту у колибри [145] и до 1200 ударов в минуту у колибри с рубиновым горлом . [146]

Взрослые амфибии и большинство рептилий имеют двойную систему кровообращения , то есть систему кровообращения, разделенную на артериальную и венозную части. Однако само сердце не полностью разделено на две стороны. Вместо этого он разделен на три камеры — два предсердия и один желудочек. Кровь, возвращающаяся как из большого круга кровообращения, так и из легких, возвращается, и кровь перекачивается одновременно в большой круг кровообращения и легкие. Двойная система позволяет крови циркулировать в легких и из них, доставляя насыщенную кислородом кровь непосредственно к сердцу. [147]
У рептилий, кроме змей , сердце обычно расположено примерно в середине грудной клетки. У наземных и древесных змей он обычно расположен ближе к голове; у водных видов сердце расположено более центрально. [148] Сердце имеет три камеры: два предсердия и один желудочек. Форма и функции этих сердец отличаются от сердец млекопитающих из-за того, что змеи имеют удлиненное тело и, следовательно, на них влияют различные факторы окружающей среды. В частности, на положение сердца змеи в теле сильно повлияла гравитация. Следовательно, змеи большего размера, как правило, имеют более высокое кровяное давление из-за изменения гравитации. [148] Желудочек не полностью разделен на две половины стенкой (перегородкой) со значительным разрывом вблизи легочной артерии и аортального отверстия. У большинства видов рептилий смешивание кровеносных потоков практически не происходит, поэтому в аорту поступает, по существу, только насыщенная кислородом кровь. [145] [147] Исключением из этого правила являются крокодилы , у которых сердце четырёхкамерное. [149]
В сердце двоякодышащих рыб перегородка частично заходит в желудочек. Это обеспечивает некоторую степень разделения между дезоксигенированным кровотоком, предназначенным для легких, и насыщенным кислородом потоком, который доставляется в остальную часть тела. Отсутствие такого разделения у современных видов земноводных может быть отчасти связано с интенсивностью дыхания, происходящего через кожу; таким образом, кровь, возвращающаяся к сердцу через полые вены, уже частично насыщена кислородом. В результате может возникнуть меньшая необходимость в более тонком разделении между двумя кровотоками, чем у двоякодышащих рыб или других четвероногих . Тем не менее, по крайней мере, у некоторых видов земноводных губчатая природа желудочка, по-видимому, обеспечивает большее разделение кровеносных потоков. Кроме того, первоначальные клапаны артериального конуса были заменены спиральным клапаном, который делит его на две параллельные части, тем самым помогая разделить два кровотока. [145]
У архозавров ( крокодилов и птиц ) и млекопитающих наблюдается полное разделение сердца на два насоса, всего четыре камеры сердца; Считается, что четырехкамерное сердце архозавров развилось независимо от сердца млекопитающих. У крокодилов в основании артериальных стволов есть небольшое отверстие, отверстие Паниццы , и во время погружения под воду происходит некоторая степень смешивания крови с каждой стороны сердца; [150] [151] Таким образом, только у птиц и млекопитающих два потока крови — в легочный и большой круг кровообращения — постоянно полностью разделены физическим барьером. [145]

Сердце развилось у рыб не менее 380 миллионов лет назад. [152] У рыб есть то, что часто называют двухкамерным сердцем, [153] состоящим из одного предсердия для приема крови и одного желудочка для ее перекачки. [154] Однако сердце рыбы имеет входное и выходное отделения, которые можно назвать камерами, поэтому его также иногда называют трехкамерным [154] или четырехкамерным, [155] в зависимости от того, что считать камерой. Предсердие и желудочек иногда считают «настоящими камерами», а остальные — «вспомогательными камерами». [156]
У примитивных рыб сердце четырехкамерное, но камеры расположены последовательно, так что это примитивное сердце совершенно не похоже на четырехкамерное сердце млекопитающих и птиц. Первая камера — венозный синус , который собирает дезоксигенированную кровь из организма через печеночные и кардинальные вены . Отсюда кровь поступает в предсердие, а затем в мощный мышечный желудочек, где и будет происходить основное насосное действие. Четвертая и последняя камера — артериальный конус , который содержит несколько клапанов и направляет кровь в брюшную часть аорты . Вентральная аорта доставляет кровь к жабрам, где она насыщается кислородом и течет через дорсальную аорту в остальную часть тела. (У четвероногих брюшная аорта разделилась на две части: одна половина образует восходящую аорту , а другая — легочную артерию). [145]
У взрослой рыбы четыре камеры расположены не в прямой ряд, а образуют S-образную форму, при этом две последние камеры лежат над двумя первыми. Этот относительно простой образец встречается у хрящевых рыб и лучепёрых рыб . У костистых рыб артериальный конус очень мал и его точнее можно назвать частью аорты, а не собственно сердца. Артериальный конус отсутствует ни у каких амниот , предположительно он был поглощен желудочками в ходе эволюции. Точно так же, хотя у некоторых рептилий и птиц венозный синус присутствует в виде рудиментарной структуры, в противном случае он поглощается правым предсердием и больше не различим. [145]

Членистоногие и большинство моллюсков имеют открытую систему кровообращения. В этой системе дезоксигенированная кровь собирается вокруг сердца в полостях (пазухах). Эта кровь медленно проникает в сердце через множество маленьких односторонних каналов. Затем сердце перекачивает кровь в гемоцель — полость между органами. Сердце членистоногих обычно представляет собой мышечную трубку, идущую по всей длине тела под спиной и от основания головы. Вместо крови циркулирующей жидкостью является гемолимфа , которая несет в качестве переносчика кислорода наиболее часто используемый дыхательный пигмент — гемоцианин на основе меди . Гемоглобин используется лишь немногими членистоногими. [157]

У некоторых других беспозвоночных, таких как дождевые черви , система кровообращения не используется для транспортировки кислорода и поэтому значительно редуцирована, не имеет вен и артерий и состоит из двух соединенных трубок. Кислород перемещается путем диффузии, и есть пять небольших мышечных сосудов, которые соединяют эти сосуды, которые сжимаются в передней части тела животных и которые можно назвать «сердцами». [157]
У кальмаров и других головоногих моллюсков есть два «жаберных сердца», также известных как жаберные сердца , и одно «системное сердце». [158] Жаберные сердца имеют два предсердия и один желудочек каждое и перекачивают кровь к жабрам , тогда как системное сердце перекачивает кровь в тело. [159] [160]
Только хордовые (включая позвоночных) и полухордовые имеют центральное «сердце», которое представляет собой пузырек, образующийся из утолщения аорты и сокращающийся для перекачивания крови. Это позволяет предположить наличие его у последнего общего предка этих групп (возможно, утраченного у иглокожих ).
В эту статью включен текст из книги CC BY : Колледж OpenStax, анатомия и физиология. OpenStax CNX. 30 июля 2014 г.
{{cite book}}: CS1 maint: несколько имен: список авторов ( ссылка ){{cite book}}: CS1 maint: несколько имен: список авторов ( ссылка ){{cite book}}: CS1 maint: несколько имен: список авторов ( ссылка )