Рак молочной железы – это рак , который развивается из ткани молочной железы . [7] Признаки рака молочной железы могут включать уплотнение в груди, изменение формы груди, ямочки на коже, отказ от молока , выделение жидкости из соска , втянутый сосок, красный или шелушащийся участок кожи. [1] У лиц с отдаленным распространением заболевания могут наблюдаться боли в костях , увеличение лимфатических узлов , одышка или пожелтение кожи . [8]
Факторы риска развития рака молочной железы включают ожирение , недостаток физических упражнений , употребление алкоголя, заместительную гормональную терапию во время менопаузы , ионизирующее излучение , ранний возраст начала первой менструации , позднее рождение детей или их отсутствие вообще, пожилой возраст, наличие предшествующих менструаций. история рака молочной железы и семейная история рака молочной железы. [1] [2] [9] Около 5–10% случаев являются результатом наследственной генетической предрасположенности, [1] включая, среди прочего, мутации BRCA . [1] Рак молочной железы чаще всего развивается в клетках слизистой оболочки молочных протоков и долек , которые снабжают эти протоки молоком. [1] Рак, развивающийся из протоков, известен как протоковая карцинома , а рак, развивающийся из долек, известен как дольковый рак . [1] Существует более 18 других подтипов рака молочной железы. [2] Некоторые из них, такие как протоковая карцинома in situ , развиваются из прединвазивных поражений . [2] Диагноз рака молочной железы подтверждается путем биопсии соответствующей ткани. [1] После постановки диагноза проводятся дальнейшие исследования, чтобы определить, распространился ли рак за пределы молочной железы и какие методы лечения наиболее эффективны. [1]
Баланс пользы и вреда от скрининга рака молочной железы является спорным. Кокрейновский обзор 2013 года показал, что неясно, приносит ли маммографический скрининг больше вреда, чем пользы, поскольку значительная часть женщин с положительным результатом теста оказывается не больной этим заболеванием. [10] Обзор, проведенный в 2009 году Специальной группой по профилактическим услугам США, обнаружил доказательства пользы у людей в возрасте от 40 до 70 лет, [11] и организация рекомендует проходить скрининг каждые два года у женщин в возрасте от 50 до 74 лет. [12] Препараты тамоксифен или ралоксифен могут использоваться для предотвращения рака молочной железы у тех, кто подвержен высокому риску его развития. [2] Хирургическое удаление обеих молочных желез является еще одной профилактической мерой у некоторых женщин из группы высокого риска. [2] У тех, у кого диагностирован рак, может использоваться ряд методов лечения, включая хирургическое вмешательство, лучевую терапию , химиотерапию , гормональную терапию и таргетную терапию . [1] Виды хирургических операций варьируются от органосохраняющей операции до мастэктомии . [13] [14] Реконструкция груди может проводиться во время операции или позднее. [14] У тех, у кого рак распространился на другие части тела, лечение в основном направлено на улучшение качества жизни и комфорта. [14]
Исходы рака молочной железы варьируются в зависимости от типа рака, степени заболевания и возраста человека. [14] Пятилетняя выживаемость в Англии и США составляет от 80 до 90%. [15] [4] [5] В развивающихся странах пятилетняя выживаемость ниже. [2] Во всем мире рак молочной железы является ведущим видом рака у женщин, на его долю приходится 25% всех случаев. [16] В 2018 году это привело к 2 миллионам новых случаев и 627 000 смертей. [17] Это чаще встречается в развитых странах [2] и более чем в 100 раз чаще встречается у женщин, чем у мужчин . [15] [18]


У большинства людей с раком молочной железы на момент постановки диагноза симптомы отсутствуют; их опухоль обнаруживается с помощью скринингового теста на рак молочной железы. [19] Те, у кого есть симптомы, обычно ощущают уплотнение , которое отличается от остальной ткани молочной железы. Уплотнения, обнаруженные в лимфатических узлах, расположенных в подмышках [20], также могут указывать на рак молочной железы. Признаки рака молочной железы, кроме уплотнения, могут включать утолщение, отличающееся от других тканей молочной железы, увеличение или уменьшение одной груди, изменение положения или формы соска или его инвертирование, сморщивание кожи или появление ямочек, сыпь на соске или вокруг него, выделения из сосок/соски, постоянная боль в части груди или подмышки и припухлость под мышкой или вокруг ключицы. [21] Боль (« мастодиния ») является ненадежным инструментом определения наличия или отсутствия рака молочной железы, но может указывать на другие проблемы со здоровьем молочной железы . [20] [22] [23]
Другим симптомокомплексом рака молочной железы является болезнь Педжета молочной железы . Этот синдром проявляется изменениями кожи, напоминающими экзему; такие как покраснение, изменение цвета или легкое шелушение кожи сосков. По мере прогрессирования болезни Педжета в молочной железе симптомы могут включать покалывание, зуд, повышенную чувствительность, жжение и боль. Также могут быть выделения из соска. Примерно у половины женщин с диагнозом болезнь Педжета в груди также имеется уплотнение в груди. [24] [25]
Воспалительный рак молочной железы — редкая (наблюдается менее чем в 5% случаев рака молочной железы), но агрессивная форма рака молочной железы, характеризующаяся опухшими красными областями, образующимися в верхней части груди. Визуальные эффекты воспалительного рака молочной железы являются результатом закупорки лимфатических сосудов раковыми клетками. Этот тип рака молочной железы чаще всего диагностируется у женщин молодого возраста, у женщин с ожирением и у афроамериканок. Поскольку воспалительный рак молочной железы не проявляется в виде уплотнения, иногда может возникнуть задержка в диагностике. [26]
Секреторная карцинома молочной железы (МСК) — редкая форма секреторной карциномы , которая встречается исключительно в молочной железе. [27] Обычно он развивается у взрослых, но в значительном проценте случаев поражает и детей: [28] МСК составляют 80% всех случаев рака молочной железы у детей. [29] Поражения МСК обычно представляют собой медленно растущие, безболезненные, небольшие протоковые опухоли молочной железы , которые проникают в ткани вокруг своих протоков , часто распространяются на сторожевые лимфатические узлы и/или подмышечные лимфатические узлы , но редко метастазируют в отдаленные ткани. [30] Эти опухоли обычно имеют отличительные микроскопические особенности и опухолевые клетки, которые несут сбалансированную генетическую транслокацию , при которой часть гена NTRK3 сливается с частью гена ETV6 [31] с образованием слитого гена ETV6-NTRK3 . Этот слитый ген кодирует химерный белок под названием ETV6-NTRK3. Часть NTRK3 белка ETV6-NTRK3 имеет повышенную активность тирозинкиназы , которая стимулирует два сигнальных пути: пути PI3K/AKT/mTOR и MAPK/ERK , которые способствуют пролиферации и выживанию клеток и тем самым могут способствовать развитию МСК. [28] Консервативная хирургия, модифицированная радикальная мастэктомия и радикальная мастэктомия были наиболее частыми процедурами, используемыми для лечения взрослых, в то время как простая мастэктомия, местное иссечение с биопсией сторожевых лимфатических узлов и полная подмышечная диссекция были рекомендованы для лечения детей с МСК. [32] Во всех случаях рекомендуются долгосрочные, например >20 лет, последующие обследования. [27] [31] В относительно редких случаях МСК, метастазировавших в отдаленные ткани, практически не наблюдалось ответа на химиотерапию и лучевую терапию. У трех пациентов с метастатическим заболеванием наблюдался хороший частичный ответ на энтректиниб , препарат, который ингибирует тирозинкиназную активность слитого белка ETV6-NTRK3. [33] Из-за медленного роста и низкой скорости метастазирования в отдаленные ткани у людей с МСК 20-летняя выживаемость составляла 93,16%. [27]
В редких случаях то, что первоначально выглядит как фиброаденома (твердая, подвижная нераковая опухоль), на самом деле может быть листовидной опухолью . Филлоидные опухоли образуются в строме (соединительной ткани) молочной железы и содержат как железистую, так и стромальную ткань. Филлоидные опухоли не имеют стадий в обычном понимании; В зависимости от их внешнего вида под микроскопом они классифицируются как доброкачественные, пограничные или злокачественные. [34]
Злокачественные опухоли могут привести к образованию метастатических опухолей – вторичных опухолей (происходящих из первичной опухоли), которые распространяются за пределы места возникновения. Симптомы, вызванные метастатическим раком молочной железы, будут зависеть от местоположения метастазов. Общие места метастазирования включают кости, печень, легкие и мозг. [35] Когда рак достигает такого инвазивного состояния, его классифицируют как рак 4-й стадии, рак в этом состоянии часто приводит к летальному исходу. [36] Общие симптомы рака 4 стадии включают необъяснимую потерю веса, боли в костях и суставах, желтуху и неврологические симптомы. Эти симптомы называются неспецифическими симптомами, поскольку они могут быть проявлениями многих других заболеваний. [37] В редких случаях рак молочной железы может распространяться на чрезвычайно редкие участки, такие как перипанкреатические лимфатические узлы, вызывая обструкцию желчевыводящих путей, что приводит к диагностическим трудностям. [38]

Большинство симптомов заболеваний молочной железы, в том числе большинство уплотнений, не представляют собой основной рак молочной железы. Например, менее 20% образований являются раковыми [39] , а доброкачественные заболевания молочной железы , такие как мастит и фиброаденома молочной железы, являются более распространенными причинами симптомов заболевания молочной железы. [40]
Факторы риска можно разделить на две категории:
Основными факторами риска развития рака молочной железы являются женский и пожилой возраст. [42] Большинство случаев рака молочной железы развивается у женщин старше 50 лет. Женщины в возрасте 50 лет в два раза чаще заболевают раком молочной железы, чем женщины в возрасте 40 лет. [43]
Другие потенциальные факторы риска включают генетику, [44] отсутствие деторождения или отсутствие грудного вскармливания, [45] более высокий уровень определенных гормонов, [46] [47] определенные особенности питания и ожирение. Воздействие искусственного света во время сна также может быть фактором риска развития рака молочной железы. [48]
Меры по предотвращению рака молочной железы включают отказ от употребления алкогольных напитков , поддержание здорового состава тела , отказ от курения и употребления здоровой пищи . Сочетание всего этого (ведение максимально здорового образа жизни) позволит предотвратить почти четверть случаев рака молочной железы во всем мире. [49] Остальные три четверти случаев рака молочной железы невозможно предотвратить путем изменения образа жизни. [49]

Употребление алкогольных напитков увеличивает риск рака молочной железы даже у очень малопьющих женщин (женщин, выпивающих менее половины порции спиртного в день). [50] Самый высокий риск наблюдается среди сильно пьющих людей. [52] Во всем мире примерно один из 10 случаев рака молочной железы вызван употреблением женщинами алкогольных напитков. [52] Употребление алкогольных напитков является одним из наиболее распространенных модифицируемых факторов риска. [53]
Ожирение и диабет повышают риск рака молочной железы. Высокий индекс массы тела (ИМТ) является причиной 7% случаев рака молочной железы, а диабет – 2%. [43] [54] В то же время корреляция между ожирением и раком молочной железы далеко не линейна. Исследования показывают, что те, кто быстро набирает вес в зрелом возрасте, подвергаются более высокому риску, чем те, кто имеет избыточный вес с детства. Аналогичным образом, избыток жира в средней части тела, по-видимому, вызывает более высокий риск, чем лишний вес в нижней части тела. [55] Диетические факторы, которые могут увеличить риск, включают диету с высоким содержанием жиров [56] и высокий уровень холестерина , связанный с ожирением . [57] [58]
Диетический дефицит йода также может играть роль в развитии рака молочной железы. [59]
Курение табака, по-видимому, увеличивает риск рака молочной железы, причем чем больше выкуриваемого и чем раньше в жизни началось курение, тем выше риск. [60] У курильщиков со стажем относительный риск увеличивается на 35–50%. [60]
Отсутствие физической активности связано примерно с 10% случаев. [61] Регулярное сидение в течение длительного времени связано с более высокой смертностью от рака молочной железы. Риск не устраняется регулярными физическими упражнениями, хотя и снижается. [62]
Грудное вскармливание снижает риск развития нескольких видов рака, включая рак молочной железы. [63] [64] [65] [66] В 1980-х годах гипотеза абортов и рака молочной железы утверждала, что искусственный аборт увеличивает риск развития рака молочной железы. [67] Эта гипотеза стала предметом обширного научного исследования, в результате которого был сделан вывод о том, что ни выкидыши , ни аборты не связаны с повышенным риском развития рака молочной железы. [68]
Другие факторы риска включают радиацию [69] и циркадные нарушения, связанные со сменной работой [70] и привычным приемом пищи поздно вечером. [71] Также существует связь между рядом химических веществ, включая полихлорированные дифенилы , полициклические ароматические углеводороды и органические растворители. [72] Хотя маммографическое излучение имеет низкую дозу, по оценкам, ежегодное обследование в возрасте от 40 до 80 лет будет вызывают примерно 225 случаев смертельного рака молочной железы на миллион женщин, прошедших скрининг. [73]
В целом, заместительная гормональная терапия (ЗГТ) для лечения менопаузы связана лишь с небольшим увеличением риска рака молочной железы. [74] [75] [76] Уровень риска также зависит от типа ЗГТ, продолжительности лечения и возраста человека. ЗГТ, содержащая только эстрогены , принимаемая людьми, перенесшими гистерэктомию , имеет чрезвычайно низкий уровень риска рака молочной железы. Наиболее часто принимаемая комбинированная ЗГТ (эстроген и прогестаген ) связана с небольшим риском развития рака молочной железы. Этот риск ниже для женщин в возрасте 50 лет и выше для женщин старшего возраста. Риск увеличивается с продолжительностью ЗГТ. При приеме ЗГТ в течение года или меньше повышенного риска рака молочной железы не наблюдается. ЗГТ, принимаемая в течение более 5 лет, сопряжена с повышенным риском, но риск снижается после прекращения терапии. [75] [76]
Использование гормональных противозачаточных средств не вызывает рак молочной железы у большинства женщин; [77] если эффект и есть, то небольшой (порядка 0,01% на пользователя в год; сравним с уровнем материнской смертности в США [78] ), временный и компенсируется значительно сниженным Риск рака яичников и эндометрия. [78] Среди лиц с семейным анамнезом рака молочной железы использование современных пероральных контрацептивов, по-видимому, не влияет на риск развития рака молочной железы. [79] Менее определенно, могут ли гормональные контрацептивы увеличить и без того высокие показатели заболеваемости раком молочной железы у женщин с мутациями в генах предрасположенности к раку молочной железы BRCA1 или BRCA2 . [80]
Считается, что генетика является основной причиной 5–10% всех случаев. [81] Женщины, чья мать была диагностирована до 50 лет, имеют повышенный риск 1,7, а те, чья мать была диагностирована в возрасте 50 лет или позже, имеют повышенный риск 1,4. [82] У тех, у кого нет, один или два больных родственника, риск рака молочной железы в возрасте до 80 лет составляет 7,8%, 13,3% и 21,1% с последующей смертностью от заболевания 2,3%, 4,2% и 7,6. % соответственно. [83] У тех, у кого есть родственники первой степени родства с этим заболеванием, риск рака молочной железы в возрасте от 40 до 50 лет вдвое выше, чем у населения в целом. [84]
Менее чем в 5% случаев генетика играет более важную роль, вызывая наследственный синдром рака молочной железы и яичников . [85] Сюда входят те, кто является носителем мутации генов BRCA1 и BRCA2 . [85] На эти мутации приходится до 90% общего генетического влияния, при этом риск рака молочной железы у пострадавших составляет 60–80%. [81] Другие существенные мутации включают p53 ( синдром Ли-Фраумени ), PTEN ( синдром Каудена ) и STK11 ( синдром Пейтца-Егерса ), CHEK2 , ATM , BRIP1 и PALB2 . [81] В 2012 году исследователи заявили, что существует четыре генетически различных типа рака молочной железы и что в каждом типе характерные генетические изменения приводят ко многим видам рака. [86]
Другие генетические предрасположенности включают плотность ткани молочной железы и гормональный уровень. У женщин с плотной тканью молочной железы чаще возникают опухоли, и у них реже диагностируется рак молочной железы, поскольку плотная ткань делает опухоли менее заметными на маммограммах. Кроме того, женщины с естественным высоким уровнем эстрогена и прогестерона также подвергаются более высокому риску развития опухолей. [87] [88]
Изменения молочной железы, такие как атипичная протоковая гиперплазия [89] и дольковая карцинома in situ [90] [91] , обнаруженные при доброкачественных состояниях молочной железы, таких как фиброзно-кистозные изменения молочной железы , коррелируют с повышенным риском рака молочной железы.
Сахарный диабет также может увеличить риск рака молочной железы. [92] Аутоиммунные заболевания, такие как красная волчанка , также повышают риск развития рака молочной железы. [93]
Основные причины спорадического рака молочной железы связаны с уровнем гормонов. Рак молочной железы стимулируется эстрогеном. Этот гормон активирует развитие молочной железы в период полового созревания, менструального цикла и беременности. Дисбаланс между эстрогеном и прогестероном во время менструальных фаз вызывает пролиферацию клеток. Более того, окислительные метаболиты эстрогена могут увеличивать повреждения и мутации ДНК. Повторяющийся цикл и нарушение процесса восстановления могут превратить нормальную клетку в предраковую и, в конечном итоге, в злокачественную клетку посредством мутации. На предраковой стадии высокая пролиферация стромальных клеток может быть активирована эстрогеном, что способствует развитию рака молочной железы. Во время активации связывания лиганда ER может регулировать экспрессию генов, взаимодействуя с элементами ответа на эстроген в промоторе специфических генов. Экспрессия и активация ЭР из-за недостатка эстрогена может стимулироваться внеклеточными сигналами. [94] Интересно, что ER, напрямую связывающийся с несколькими белками, включая рецепторы факторов роста, может способствовать экспрессии генов, связанных с ростом и выживанием клеток. [95]
Повышенный уровень пролактина в крови связан с повышенным риском рака молочной железы. [96] Метаанализ обсервационных исследований с участием более двух миллионов человек показал умеренную связь использования антипсихотиков с раком молочной железы, возможно, опосредованную пролактининдуцирующими свойствами конкретных агентов. [97]

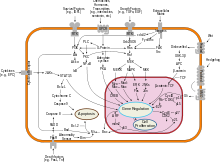
Рак молочной железы, как и другие виды рака , возникает в результате взаимодействия между экологическим (внешним) фактором и генетически предрасположенным хозяином. Нормальные клетки делятся столько раз, сколько необходимо, и останавливаются. Они прикрепляются к другим клеткам и остаются в тканях. Клетки становятся раковыми, когда теряют способность прекращать деление, прикрепляться к другим клеткам, оставаться на своем месте и умирать в нужное время.
Нормальные клетки самоуничтожаются ( запрограммированная гибель клеток ), когда они больше не нужны. До тех пор клетки защищены от запрограммированной смерти несколькими белковыми кластерами и путями. Одним из защитных путей является путь PI3K / AKT ; другой — путь RAS / MEK / ERK . Иногда гены этих защитных путей мутируют таким образом, что они постоянно «включаются», делая клетку неспособной к самоуничтожению, когда она больше не нужна. Это один из этапов, вызывающих рак в сочетании с другими мутациями. Обычно белок PTEN выключает путь PI3K/AKT, когда клетка готова к запрограммированной гибели клеток. При некоторых видах рака молочной железы ген белка PTEN мутирует, поэтому путь PI3K/AKT остается во включенном положении, и раковая клетка не самоуничтожается. [98]
Мутации, которые могут привести к раку молочной железы, экспериментально связаны с воздействием эстрогена. [99] Кроме того, G-белковые рецепторы эстрогена связаны с различными видами рака женской репродуктивной системы, включая рак молочной железы. [100]
Аномальная передача сигналов фактора роста при взаимодействии между стромальными клетками и эпителиальными клетками может способствовать росту злокачественных клеток. [101] [102] В жировой ткани молочной железы сверхэкспрессия лептина приводит к усилению пролиферации клеток и развитию рака. [103]
В Соединенных Штатах от 10 до 20 процентов женщин с раком молочной железы или раком яичников имеют родственников первой или второй степени родства с одним из этих заболеваний. Мужчины с раком молочной железы имеют еще большую вероятность. Семейная тенденция к развитию этих видов рака называется наследственным синдромом рака молочной железы и яичников . Наиболее известные из них, мутации BRCA , повышают пожизненный риск рака молочной железы от 60 до 85 процентов и пожизненный риск рака яичников от 15 до 40 процентов. Некоторые мутации, связанные с раком, такие как p53 , BRCA1 и BRCA2 , возникают в механизмах исправления ошибок в ДНК . Эти мутации либо наследуются, либо приобретаются после рождения. Предположительно, они допускают дальнейшие мутации, которые приводят к неконтролируемому делению, отсутствию прикрепления и метастазированию в отдаленные органы. [69] [104] Однако имеются убедительные доказательства остаточной вариации риска, выходящей далеко за рамки наследственных мутаций гена BRCA между семьями носителей. Это вызвано ненаблюдаемыми факторами риска. [105] Это подразумевает, что экологические и другие причины являются триггерами рака молочной железы. Наследственная мутация в генах BRCA1 или BRCA2 может препятствовать восстановлению поперечных связей ДНК и двухцепочечным разрывам ДНК (известные функции кодируемого белка). [106] Эти канцерогены вызывают повреждения ДНК, такие как поперечные связи ДНК и двухцепочечные разрывы, которые часто требуют восстановления с помощью путей, содержащих BRCA1 и BRCA2. [107] [108] Однако мутации в генах BRCA составляют лишь 2–3 процента всех случаев рака молочной железы. [109] Левин и др. говорят, что рак не может быть неизбежным для всех носителей мутаций BRCA1 и BRCA2 . [110] Около половины наследственных синдромов рака молочной железы и яичников связаны с неизвестными генами. Кроме того, некоторые латентные вирусы могут снижать экспрессию гена BRCA1 и повышать риск возникновения опухолей молочной железы. [111]
GATA-3 напрямую контролирует экспрессию рецептора эстрогена (ER) и других генов, связанных с дифференцировкой эпителия, а потеря GATA-3 приводит к потере дифференцировки и плохому прогнозу из-за инвазии и метастазирования раковых клеток. [112]

Скрининг рака молочной железы подразумевает тестирование здоровых женщин на рак молочной железы с целью диагностировать опухоли молочной железы на ранней стадии, когда лечение окажется более успешным. Наиболее распространенным скрининговым тестом на рак молочной железы является низкодозная рентгенография молочной железы, называемая маммографией . [113] Каждую грудь сжимают между двумя пластинами и визуализируют. Опухоли могут выглядеть необычно плотными в молочной железе, искажать форму окружающих тканей или вызывать появление небольших плотных пятен, называемых микрокальцификациями . [114] Радиологи обычно сообщают результаты маммографии по стандартизированной шкале – шестибалльная система отчетности и данных по визуализации молочной железы (BI-RADS) является наиболее распространенной во всем мире – где более высокое число соответствует большему риску возникновения раковой опухоли. [115] [116]
Маммограмма также выявляет плотность груди; Плотная ткань молочной железы на маммограмме выглядит непрозрачной и может скрывать опухоли. [117] [118] BI-RADS делит плотность груди на четыре категории. Маммография может обнаружить около 90% опухолей молочной железы в наименее плотной груди (так называемой «жирной» груди), но только 60% в самой плотной груди (так называемой «чрезвычайно плотной»). [119] Женщины с особенно плотной грудью вместо этого могут пройти ультразвуковое обследование , магнитно-резонансную томографию (МРТ) или томосинтез , которые более чувствительно выявляют опухоли молочной железы. [120]
Регулярная скрининговая маммография снижает смертность от рака молочной железы как минимум на 20%. [121] Большинство медицинских руководств рекомендуют ежегодную скрининговую маммографию женщинам в возрасте 50–70 лет. [122] Скрининг также снижает смертность от рака молочной железы у женщин в возрасте 40–49 лет, и некоторые рекомендации рекомендуют ежегодный скрининг и в этой возрастной группе. [122] [123] Для женщин с высоким риском развития рака молочной железы большинство руководств рекомендуют добавлять МРТ-скрининг к маммографии, чтобы увеличить вероятность обнаружения потенциально опасных опухолей. [120] Регулярное ощупывание собственной груди на предмет уплотнений или других отклонений, называемое самообследованием груди , не снижает вероятность смерти человека от рака молочной железы. [124] Клинические обследования молочных желез, во время которых медицинский работник ощупывает молочные железы на наличие отклонений, являются обычным явлением; [125] неизвестно, снижают ли они риск смерти от рака молочной железы. [113]
Среднестатистической женщине Рабочая группа по профилактическим услугам США и Американский колледж врачей рекомендуют маммографию каждые два года женщинам в возрасте от 50 до 74 лет, [12] [126] Совет Европы рекомендует маммографию в возрасте от 50 до 69 лет для большинства программ. с частотой 2 года, [127] в то время как Европейская комиссия рекомендует маммографию от 45 до 75 каждые 2–3 года, [128] а в Канаде скрининг рекомендуется в возрасте от 50 до 74 лет с частотой от 2 до 3 лет. . [129] Американское онкологическое общество также утверждает, что женщины в возрасте 40 лет и старше ежегодно проходят маммографию. [130] В отчетах рабочей группы отмечается, что помимо ненужного хирургического вмешательства и беспокойства, риски более частых маммографий включают небольшое, но значительное увеличение заболеваемости раком молочной железы, вызванным радиацией. [131]
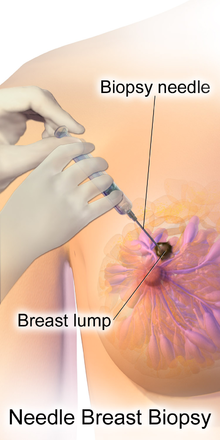
Те, у кого есть подозрение на опухоль при маммографии или физическом осмотре, сначала проходят дополнительную визуализацию – обычно вторую «диагностическую» маммографию и УЗИ – чтобы подтвердить ее наличие и местоположение. [19] Затем берется биопсия предполагаемой опухоли . Биопсия молочной железы обычно проводится с помощью пункционной биопсии , при которой полая игла используется для сбора ткани из интересующей области. [132] При подозрении на опухоль, которая кажется заполненной жидкостью, образцы часто вместо этого берут с помощью тонкоигольной аспирации . [132] [133] Около 10–20% биопсий молочной железы дают положительный результат на рак. [134]
Рак молочной железы классифицируется по нескольким системам классификации. Каждый из этих факторов влияет на прогноз и может повлиять на реакцию на лечение. Описание рака молочной железы оптимально включает все эти факторы.
Женщины могут снизить риск развития рака молочной железы, поддерживая здоровый вес, сокращая употребление алкоголя , увеличивая физическую активность и кормя грудью . [141] Эти модификации могут предотвратить 38% случаев рака молочной железы в США, 42% в Великобритании, 28% в Бразилии и 20% в Китае. [141] Преимущества умеренных физических упражнений, таких как быстрая ходьба, наблюдаются во всех возрастных группах, включая женщин в постменопаузе. [141] [142] Высокий уровень физической активности снижает риск рака молочной железы примерно на 14%. [143] Стратегии, поощряющие регулярную физическую активность и снижающие ожирение, могут также иметь и другие преимущества, такие как снижение риска сердечно-сосудистых заболеваний и диабета. [41] Исследование, включившее данные 130 957 женщин европейского происхождения, обнаружило «убедительные доказательства того, что более высокий уровень физической активности и меньшее время сидячего образа жизни, вероятно, снижают риск рака молочной железы, при этом результаты в целом согласуются между подтипами рака молочной железы». [144]
В 2016 году Американское онкологическое общество и Американское общество клинической онкологии рекомендовали людям придерживаться диеты с высоким содержанием овощей, фруктов, цельнозерновых и бобовых. [145] Употребление в пищу продуктов, богатых растворимой клетчаткой , способствует снижению риска рака молочной железы. [146] [147] Высокое потребление цитрусовых было связано со снижением риска рака молочной железы на 10%. [148] Морские полиненасыщенные жирные кислоты омега-3, по-видимому, снижают риск. [149] Высокое потребление соевых продуктов может снизить риск. [150]
У женщин с мутациями BRCA1 и BRCA2, которые связаны с существенно повышенным риском возможного диагноза рака молочной железы. [151] [152] Доказательств недостаточно, чтобы поддержать эту процедуру у кого-либо, кроме женщин из группы самого высокого риска. [153] Тестирование BRCA рекомендуется лицам с высоким семейным риском после генетического консультирования. Это не рекомендуется регулярно. [154] Это связано с тем, что существует множество форм изменений в генах BRCA, начиная от безобидных полиморфизмов и заканчивая явно опасными мутациями сдвига рамки считывания . [154] Эффект большинства идентифицируемых изменений в генах неясен. Тестирование на человеке со средним риском с большей вероятностью даст один из этих неопределенных и бесполезных результатов. Удаление второй груди у человека с раком молочной железы (контралатеральная мастэктомия, снижающая риск, или CRRM) может снизить риск рака второй груди, однако неясно, улучшает ли выживаемость удаление второй груди у тех, у кого есть рак молочной железы. [153] Все большее число женщин с положительным результатом теста на дефектные гены BRCA1 или BRCA2 выбирают операцию, снижающую риск . При этом среднее время ожидания прохождения процедуры составляет два года, что значительно превышает рекомендуемый срок. [155] [156]
Селективные модуляторы рецепторов эстрогена снижают риск рака молочной железы, но повышают риск тромбоэмболии и рака эндометрия . [157] В целом риска смерти не произошло. [157] [158] Таким образом, их не рекомендуют для профилактики рака молочной железы у женщин со средним риском, но рекомендуется предлагать их женщинам из группы высокого риска и старше 35 лет. [159] Польза от снижения рака молочной железы продолжается в течение как минимум пяти лет после прекращения курса лечения этими препаратами. [160] Ингибиторы ароматазы (такие как эксеместан и анастрозол ) могут быть более эффективными, чем селективные модуляторы рецепторов эстрогена (такие как тамоксифен) в снижении риска рака молочной железы, и они не связаны с повышенным риском рака эндометрия и тромбоэмболии. [161]
Лечение рака молочной железы зависит от различных факторов, включая стадию рака и возраст человека. Лечение более агрессивное, когда рак находится на более поздних стадиях или существует более высокий риск рецидива рака после лечения.
Рак молочной железы обычно лечится хирургическим путем, за которым может следовать химиотерапия или лучевая терапия, или и то, и другое. Предпочтителен междисциплинарный подход. [162] Рак, положительный по рецепторам гормонов, часто лечат гормонально-блокирующей терапией в течение нескольких лет. Моноклональные антитела или другие иммуномодулирующие методы лечения можно назначать в некоторых случаях метастатического и других поздних стадий рака молочной железы, хотя этот диапазон лечения все еще изучается. [163]

Хирургическое вмешательство включает физическое удаление опухоли, обычно вместе с некоторыми из окружающих тканей. Во время операции можно провести биопсию одного или нескольких лимфатических узлов; все чаще отбор проб из лимфатических узлов выполняется путем биопсии сторожевых лимфатических узлов .
Стандартные операции включают в себя:
После удаления опухоли, если человек желает, может быть проведена операция по реконструкции груди , разновидность пластической хирургии , для улучшения эстетического вида обработанного участка. Альтернативно, женщины используют грудные протезы , чтобы имитировать грудь под одеждой, или выбирают плоскую грудь. Протез соска можно использовать в любое время после мастэктомии.
Лекарства, используемые после операции и в дополнение к ней, называются адъювантной терапией . Химиотерапия или другие виды терапии перед операцией называются неоадъювантной терапией . Аспирин может снизить смертность от рака молочной железы при использовании с другими методами лечения. [164] [165]
В настоящее время для адъювантного лечения рака молочной железы используются три основные группы препаратов: блокаторы гормонов, химиотерапия и моноклональные антитела.
Некоторым видам рака молочной железы для продолжения роста требуется эстроген. Их можно идентифицировать по наличию на их поверхности рецепторов эстрогена (ER+) и рецепторов прогестерона (PR+) (иногда называемых вместе рецепторами гормонов). Эти ER+ виды рака можно лечить препаратами, которые либо блокируют рецепторы, например, тамоксифен , либо, альтернативно, блокируют выработку эстрогена с помощью ингибитора ароматазы , например, анастрозола [166] или летрозола . Применение тамоксифена рекомендуется в течение 10 лет. [167] Тамоксифен увеличивает риск постменопаузальных кровотечений , полипов эндометрия , гиперплазии и рака эндометрия ; использование тамоксифена с внутриматочной системой, высвобождающей левоноргестрел , может увеличить вагинальное кровотечение через один-два года, но несколько уменьшает полипы и гиперплазию эндометрия, но не обязательно рак эндометрия. [168] Летрозол рекомендуется в течение пяти лет.
Ингибиторы ароматазы подходят только женщинам после менопаузы; однако в этой группе они действуют лучше, чем тамоксифен. [169] Это связано с тем, что активная ароматаза у женщин в постменопаузе отличается от преобладающей формы у женщин в пременопаузе, и поэтому эти агенты неэффективны в ингибировании преобладающей ароматазы у женщин в пременопаузе. [170] Ингибиторы ароматазы не следует назначать женщинам в пременопаузе с неповрежденной функцией яичников (за исключением случаев, когда они одновременно проходят лечение, направленное на прекращение работы яичников ). [171] Ингибиторы CDK можно использовать в сочетании с эндокринной терапией или терапией ароматазы. [172]
Химиотерапия преимущественно используется в случаях рака молочной железы на стадиях 2–4 и особенно полезна при заболевании, отрицательном по рецепторам эстрогена (ER-). Химиотерапевтические препараты назначаются в комбинациях, обычно в течение 3–6 месяцев. Одна из наиболее распространенных схем, известная как «AC», сочетает в себе циклофосфамид и доксорубицин . Иногда добавляют таксановый препарат, такой как доцетаксел , и тогда режим известен как «CAT». Другое распространенное лечение — циклофосфамид, метотрексат и фторурацил (или «CMF»). Большинство химиотерапевтических препаратов действуют путем разрушения быстрорастущих и/или быстрореплицирующихся раковых клеток, либо вызывая повреждение ДНК при репликации, либо с помощью других механизмов. Однако лекарства также повреждают быстрорастущие нормальные клетки, что может вызвать серьезные побочные эффекты. Например, повреждение сердечной мышцы является наиболее опасным осложнением приема доксорубицина. [ нужна цитата ]
Трастузумаб , моноклональное антитело к HER2, улучшил пятилетнюю безрецидивную выживаемость при HER2-положительном раке молочной железы стадий 1–3 примерно до 87% (общая выживаемость 95%). [173] От 25% до 30% случаев рака молочной железы сверхэкспрессируют ген HER2 или его белковый продукт, [174] и сверхэкспрессия HER2 при раке молочной железы связана с увеличением рецидивов заболевания и худшим прогнозом. Однако трастузумаб очень дорог, и его применение может вызвать серьезные побочные эффекты (примерно у 2% людей, получающих его, развиваются серьезные поражения сердца). [175] Другое антитело — пертузумаб предотвращает димеризацию HER2 и рекомендуется вместе с трастузумабом и химиотерапией при тяжелом заболевании. [176] [177]
Элацестрант (Орсерду) был одобрен для медицинского применения в США в январе 2023 года. [178] [179]
Капивасертиб (Трукап) был одобрен для медицинского применения в США в ноябре 2023 года. [180] [181] [182]

Лучевая терапия проводится после операции на область ложа опухоли и регионарные лимфатические узлы, чтобы уничтожить микроскопические опухолевые клетки, которые могли избежать хирургического вмешательства. При проведении интраоперационной таргетной интраоперационной лучевой терапии она также может оказывать благотворное влияние на микроокружение опухоли. [183] [184] Лучевая терапия может проводиться как дистанционная лучевая терапия или как брахитерапия (внутренняя лучевая терапия). Обычно лучевую терапию назначают после операции по поводу рака молочной железы. Облучение также можно проводить во время операции по поводу рака молочной железы. Облучение может снизить риск рецидива на 50–66% (снижение риска на 1/2–2/3) при его проведении в правильной дозе [185] и считается необходимым при лечении рака молочной железы путем удаления только опухоли (лампэктомия или Широкое локальное иссечение). При раннем раке молочной железы частичное облучение груди не дает такого же контроля над раком молочной железы, как лечение всей молочной железы, и может вызвать более серьезные побочные эффекты. [186]
Уход после первичного лечения рака молочной железы, иначе называемый «последующий уход», может быть интенсивным, включая регулярные лабораторные исследования у бессимптомных людей, чтобы попытаться добиться более раннего выявления возможных метастазов. Обзор показал, что последующие программы, включающие регулярные медицинские осмотры и ежегодную маммографию, столь же эффективны, как и более интенсивные программы, состоящие из лабораторных тестов, с точки зрения раннего выявления рецидивов, общей выживаемости и качества жизни. [187]
Многопрофильные программы реабилитации, часто включающие физические упражнения, обучение и психологическую помощь, могут привести к краткосрочному улучшению функциональных способностей, психосоциальной адаптации и социального участия у людей с раком молочной железы. [188]
Проблемы с верхними конечностями, такие как боль в плечах и руках, слабость и ограничение движений, являются частыми побочными эффектами после лучевой терапии или операции по поводу рака молочной железы. [189] Согласно исследованиям, проведенным в Великобритании, программа упражнений, начатая через 7–10 дней после операции, может уменьшить проблемы с верхними конечностями. [190] [191]

Стадия рака молочной железы является наиболее важным компонентом традиционных методов классификации рака молочной железы, поскольку она оказывает большее влияние на прогноз , чем другие факторы. Стадирование учитывает размер, местное поражение, состояние лимфатических узлов и наличие метастатического заболевания. Чем выше стадия диагностики, тем хуже прогноз. Стадия повышается из-за инвазивности заболевания в лимфатические узлы, грудную стенку, кожу и другие области, а также из-за агрессивности раковых клеток. Стадия понижается за счет наличия свободных от рака зон и поведения клеток, близкого к нормальному (градация). Размер не является фактором определения стадии, если рак не является инвазивным. Например, протоковая карцинома in situ (DCIS), поражающая всю молочную железу, по-прежнему будет нулевой стадией и, следовательно, имеет отличный прогноз.
Степень рака молочной железы оценивается путем сравнения клеток рака молочной железы с нормальными клетками молочной железы. Чем ближе к норме раковые клетки, тем медленнее их рост и тем лучше прогноз. Если клетки недостаточно хорошо дифференцированы, они будут выглядеть незрелыми, будут делиться быстрее и иметь тенденцию к распространению. Хорошо дифференцированному присваивается оценка 1, умеренному — 2 балла, а плохому или недифференцированному — более высокий балл 3 или 4 (в зависимости от используемой шкалы). Наиболее широко используемой системой оценок является Ноттингемская схема. [194]
Молодые женщины в возрасте менее 40 лет или женщины старше 80 лет, как правило, имеют худший прогноз, чем женщины в постменопаузе, из-за нескольких факторов. Их грудь может меняться в зависимости от менструального цикла, они могут кормить грудью младенцев и могут не подозревать об изменениях в своей груди. Таким образом, молодые женщины обычно находятся на более поздней стадии постановки диагноза. Могут также существовать биологические факторы, способствующие более высокому риску рецидива заболевания у молодых женщин с раком молочной железы. [195]
Не все люди с раком молочной железы переносят болезнь одинаково. Такие факторы, как возраст, могут оказать существенное влияние на то, как человек справляется с диагнозом рака молочной железы. Женщины в пременопаузе с эстроген-рецептор-положительным раком молочной железы должны столкнуться с проблемами ранней менопаузы , вызванной многими схемами химиотерапии, используемыми для лечения рака молочной железы, особенно теми, которые используют гормоны для противодействия функции яичников. [196]
У женщин с неметастатическим раком молочной железы психологические вмешательства, такие как когнитивно-поведенческая терапия, могут оказать положительное влияние на такие исходы, как тревога, депрессия и расстройства настроения, а также улучшить качество жизни. [197] Вмешательства в области физической активности также могут оказывать благотворное влияние на качество жизни, связанное со здоровьем, тревожность, физическую форму и физическую активность у женщин с раком молочной железы после адъювантной терапии. [198]
Учитывая, что в США насчитывается почти 3 миллиона человек, выживших при РМЖ [199] , 5-летняя выживаемость пациентов возросла до более чем 90% благодаря достижениям в лечении рака молочной железы и более раннему обнаружению. [200] Сердечно-сосудистые заболевания (ССЗ) становятся все более широко признанными в качестве важной причины заболеваемости и смертности, поскольку пациенты с раком молочной железы живут дольше. [201]
Недавний метаанализ сравнил риск развития сердечно-сосудистых заболеваний у пациентов с раком молочной железы с риском в общей здоровой популяции, а также оценил частоту сердечно-сосудистых событий у пациентов с РМЖ. [202] Проанализировав данные 26 исследований (836 301 пациент), авторы обнаружили, что у выживших после рака молочной железы наблюдался более высокий риск смерти от сердечно-сосудистых заболеваний в течение пяти лет после постановки диагноза рака (ОР = 1,09; 95% ДИ: 1,07, 1,11), СН в пределах десять лет (ОР = 1,21; 95% ДИ: 1,1, 1,33) и ФП в течение трех лет (ОР = 1,13; 95% ДИ: 1,05, 1,21). [202]
Эпидемиологические данные 2 111 882 больных раком молочной железы показали, что совокупный уровень заболеваемости сердечно-сосудистой смертностью составил 1,73 (95% ДИ 1,18, 2,53), 4,44 (95% ДИ 3,33, 5,92), сердечной недостаточности, 4,29 (95% ДИ 3,09, 5,94). для ишемической болезни сердца, 1,98 (95% ДИ 1,24, 3,16) для инфаркта миокарда, 4,33 (95% ДИ 2,97, 6,30) для инсульта любого типа и 2,64 (95% ДИ 2,97, 6,30) для ишемического инсульта на 1000 человек. годы наблюдения. [202] Исследование ясно подчеркнуло острую необходимость для врачей тщательно изучить профиль факторов риска сердечно-сосудистых заболеваний у женщин, переживших рак молочной железы, и следить за их сердечно-сосудистым здоровьем. [202]
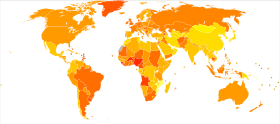
Рак молочной железы является наиболее распространенным инвазивным раком у женщин, [204] на его долю приходится 30% случаев рака у женщин. [205] Наряду с раком легких, рак молочной железы является наиболее часто диагностируемым раком: в 2018 году было зарегистрировано 2,09 миллиона случаев каждого заболевания. [206] Рак молочной железы поражает 1 из 7 (14%) женщин во всем мире. [207] (Наиболее распространенной формой рака является неинвазивный немеланомный рак кожи ; неинвазивный рак обычно легко излечивается, вызывает очень мало смертей и обычно исключается из статистики рака.) В 2008 году рак молочной железы стал причиной 458 503 случаев рака. смертей во всем мире (13,7% смертей от рака у женщин и 6,0% всех смертей от рака среди мужчин и женщин вместе взятых). [208] Рак легких, вторая по распространенности причина смертности от рака у женщин, стал причиной 12,8% смертей от рака у женщин (18,2% всех смертей от рака среди мужчин и женщин вместе взятых). [208]
Заболеваемость раком молочной железы сильно различается по всему миру: она самая низкая в менее развитых странах и самая высокая в более развитых странах. В двенадцати регионах мира ежегодные стандартизированные по возрасту показатели заболеваемости на 100 000 женщин являются следующими: 18 в Восточной Азии, 22 в Южной Центральной Азии и странах Африки к югу от Сахары, 26 в Юго-Восточной Азии, 26, 28 в Северной Африке и странах Африки к югу от Сахары. Западная Азия, 42 в Южной и Центральной Америке, 42, 49 в Восточной Европе, 56 в Южной Европе, 73 в Северной Европе, 74 в Океании, 78 в Западной Европе и 90 в Северной Америке. [209] Метастатический рак молочной железы поражает от 19% (США) до 50% (части Африки) женщин с раком молочной железы. [210]
Число случаев заболевания во всем мире значительно возросло с 1970-х годов, и это явление частично объясняется современным образом жизни. [211] [212] Рак молочной железы тесно связан с возрастом: только 5% всех случаев рака молочной железы встречается у женщин в возрасте до 40 лет. [213] В 2011 году в Англии было зарегистрировано более 41 000 новых диагностированных случаев рака молочной железы, около 80% из них приходится на женщин в возрасте 50 лет и старше. [214] По данным статистики США, в 2015 году раком молочной железы заболело 2,8 миллиона женщин. [204] В Соединенных Штатах скорректированная по возрасту заболеваемость раком молочной железы на 100 000 женщин выросла с примерно 102 случаев в год в 1970-х годах до примерно 141 в конце 1990-х годов и с тех пор снизилась, оставаясь стабильным на уровне около 125 с 2003 года. Однако смертность от рака молочной железы с поправкой на возраст на 100 000 женщин выросла лишь незначительно — с 31,4 в 1975 году до 33,2 в 1989 году и с тех пор неуклонно снижалась до 20,5 в 2014 году. [215]
Множественные первичные опухоли могут возникать в разных местах (в отличие от распространения одной опухоли). Эти опухоли могут возникать в обеих молочных железах (двусторонние опухоли), в разных квадрантах одной молочной железы (мультицентрический рак) или в отдельных опухолях в пределах одного квадранта молочной железы (многоочаговый рак). [216] [217]
Заболеваемость мультицентрическим и мультифокальным раком молочной железы (ММРМЖ) растет, отчасти из-за совершенствования технологии маммографии. [218] Заболеваемость MMBC сообщается от 9 до 75% в странах с высоким уровнем дохода, в зависимости от используемых критериев. [218] Например, Китай сообщил, что только 2% пациентов определяются как MMBC. [218] Причиной этой разницы является отсутствие единообразия в диагностике. [218] Следовательно, для правильного определения заболеваемости MMBC необходимо разработать стандартизированный метод и критерии. [218]
Мутации в генах-супрессорах опухолей, таких как BRCA1 и BRCA2 , пути PI3K/AKT/mTOR и PTEN , могут быть связаны с формированием множественного первичного рака молочной железы. [219] Диагностика проводится теми же методами, что и другие виды рака молочной железы.
Мастэктомия является стандартным хирургическим методом лечения пациентов с мультицентрическим раком молочной железы. [220] Двойная лампэктомия , также называемая консервативной терапией молочной железы (BCT), является альтернативой и предпочтительным хирургическим лечением мастэктомии для пациентов с мультицентрическим раком молочной железы на ранних стадиях. [221] Процедура двойной лампэктомии включает хирургическую абляцию очагов раковой опухоли и окружающих тканей молочной железы в разных квадрантах одной и той же молочной железы. [221] Преимуществами двойной лампэктомии являются отсутствие операций по реконструкции груди и минимальное образование рубцов на груди. Однако он не является предпочтительным для пациентов с более чем двумя опухолями в одной молочной железе из-за сложности удаления всех раковых клеток. [222] Пациенты с множественными первичными опухолями молочной железы могут получать такие методы лечения, как химиотерапия, лучевая терапия и операция по реконструкции груди [222] [223] по тем же показаниям, что и другие пациенты с раком молочной железы.

Из-за своей заметности рак молочной железы был формой рака, наиболее часто описываемой в древних документах. [224] : 9–13 Поскольку вскрытие проводилось редко, рак внутренних органов был практически невидим для древней медицины. Однако рак молочной железы можно было почувствовать через кожу, и в запущенной стадии он часто развивался в грибковые поражения : опухоль становилась некротической (умирала изнутри, в результате чего казалось, что опухоль распадается) и изъязвлялась через кожу, мокнущая. зловонная темная жидкость. [224] : 9–13
Самое старое обнаруженное свидетельство рака молочной железы происходит из Египта и датируется 4200 лет назад, во времена Шестой династии . [225] Исследование останков женщины из некрополя Куббет-эль-Хава показало типичные разрушительные повреждения вследствие метастатического распространения. [225] Папирус Эдвина Смита описывает восемь случаев опухолей или язв молочной железы, которые лечились прижиганием . В письме о болезни сказано: «Лечения нет». [226] На протяжении веков врачи описывали подобные случаи в своей практике и приходили к одним и тем же выводам. Древняя медицина, со времен греков до 17 века, была основана на гуморализме и поэтому считала, что рак молочной железы обычно вызывается дисбалансом основных жидкостей, которые контролируют организм, особенно избытком черной желчи . [224] : 32 Альтернативно это рассматривалось как божественное наказание . [227]
Мастэктомия при раке молочной железы была выполнена, по крайней мере, еще в 548 году нашей эры, когда ее предложил Феодоре придворный врач Этиос из Амиды . [224] : 9–13 Только в 17 веке врачи достигли большего понимания системы кровообращения и смогли связать распространение рака молочной железы с лимфатическими узлами в подмышечной впадине. В начале 18 века французский хирург Жан Луи Пети выполнил тотальную мастэктомию, включающую удаление подмышечных лимфатических узлов , поскольку он признал, что это уменьшает вероятность рецидивов. [228] Работа Пети основывалась на методах хирурга Бернара Пейриля , который в 17 веке дополнительно удалил грудную мышцу , лежащую под грудью, поскольку считал, что это значительно улучшает прогноз. [229] Но плохие результаты и значительный риск для пациента означали, что врачи не разделяли мнение таких хирургов, как Николаес Тульп , который в 17 веке провозгласил, что «единственным средством лечения является своевременная операция». Выдающийся хирург Ричард Уайзман задокументировал в середине 17 века, что после 12 мастэктомий две пациентки умерли во время операции, восемь пациентов умерли вскоре после операции от прогрессирующего рака и только двое из 12 пациентов были вылечены. [230] : 6 врачей были консервативны в лечении, которое они назначали на ранних стадиях рака молочной железы. Пациентов лечили сочетанием детоксикационной чистки , кровопускания и традиционных средств, которые должны были снизить кислотность, таких как щелочной мышьяк . [231] : 24
Когда в 1664 году у Анны Австрийской диагностировали рак молочной железы, первоначальное лечение включало компрессы, пропитанные соком болиголова . Когда шишки увеличились, королевский врач начал лечение мышьяковистыми мазями . [231] : 25 Царский пациент умер в 1666 году от жестоких болей. [231] : 26 Каждое неудачное лечение рака молочной железы приводило к поиску новых методов лечения, стимулируя рынок средств, которые рекламировались и продавались шарлатанами , травниками , химиками и аптекарями . [232] Отсутствие анестезии и антисептиков сделало мастэктомию болезненным и опасным испытанием. [230] В XVIII веке множество анатомических открытий сопровождалось появлением новых теорий о причине и развитии рака молочной железы. Хирург-исследователь Джон Хантер утверждал, что нервная жидкость вызывает рак молочной железы. Другие хирурги предположили, что молоко в молочных протоках приводит к раковым новообразованиям. Выдвигались теории о травме молочной железы как причине злокачественных изменений в ткани молочной железы. Обнаружение шишек и отеков в груди вызвало споры о твердых опухолях и о том, являются ли шишки доброкачественными стадиями рака. Мнения врачей о необходимости немедленного лечения разошлись. [230] : 5 Хирург Бенджамин Белл выступал за удаление всей груди, даже если была затронута только ее часть. [233]

Рак молочной железы был редкостью до 19 века, когда улучшение санитарных условий и борьба со смертельными инфекционными заболеваниями привели к резкому увеличению продолжительности жизни. Раньше большинство женщин умирали слишком молодыми, чтобы у них не мог развиться рак молочной железы. [234] В 1878 году в статье в журнале Scientific American описывалось историческое лечение давлением, призванное вызвать локальную ишемию в случаях, когда хирургическое удаление было невозможно. [235] Уильям Стюарт Холстед начал выполнять радикальные мастэктомии в 1882 году, чему во многом способствовали достижения в общей хирургической технологии, такой как асептическая техника и анестезия. Радикальная мастэктомия Холстеда часто включала удаление обеих молочных желез, связанных с ними лимфатических узлов и подлежащих грудных мышц. Это часто приводило к длительной боли и инвалидности, но считалось необходимым для предотвращения рецидива рака. [224] : 102–106 До появления радикальной мастэктомии по Холстеду 20-летняя выживаемость составляла всего 10%; Операция Холстеда увеличила этот показатель до 50%. [224] : 1
Системы стадирования рака молочной железы были разработаны в 1920-х и 1930-х годах для определения степени развития рака путем роста и распространения. [224] : 102–106 Первое исследование по эпидемиологии рака молочной железы методом «случай-контроль» было проведено Джанет Лейн-Клейпон , которая в 1926 году опубликовала для британского министерства сравнительное исследование 500 случаев рака молочной железы и 500 контрольных групп того же происхождения и образа жизни. здравоохранения. [236] Радикальная мастэктомия оставалась стандартом лечения в США до 1970-х годов, но в Европе в 1950-х годах обычно применялись процедуры по сохранению груди, часто сопровождаемые лучевой терапией . [224] : 102–106 В 1955 году Джордж Крайл-младший опубликовал «Рак и здравый смысл», в котором утверждал, что больным раком необходимо понимать доступные варианты лечения. Крайл стал близким другом защитника окружающей среды Рэйчел Карсон , которая в 1960 году перенесла радикальную мастэктомию Холстеда для лечения злокачественного рака молочной железы. [237] : 39–40 Американский онколог Джером Урбан пропагандировал суперрадикальную мастэктомию, забирающую еще больше тканей, до 1963 года, когда десятилетняя выживаемость оказалась равна менее разрушительной радикальной мастэктомии. [224] : 102–106 Карсон умер в 1964 году, и Крайл опубликовал множество статей как в популярной прессе, так и в медицинских журналах, бросая вызов широкому использованию радикальной мастэктомии Холстеда. В 1973 году Крайл опубликовал «Что женщины должны знать о спорах о раке молочной железы ». Когда в 1974 году у Бетти Форд диагностировали рак молочной железы, в прессе открыто обсуждались варианты лечения рака молочной железы. [237] : 58 В 1970-е годы новое понимание метастазов привело к восприятию рака как системного заболевания, а также как локализованного заболевания, и были разработаны более щадящие процедуры, которые оказались одинаково эффективными. [238]
В 1980-х и 1990-х годах тысячи женщин, успешно прошедших стандартное лечение, потребовали и получили высокие дозы трансплантации костного мозга , полагая, что это приведет к улучшению долгосрочной выживаемости. Однако оно оказалось совершенно неэффективным, и 15–20% женщин умерли из-за жестокого обращения. [239] : 200–203 Отчеты 1995 года по результатам исследования здоровья медсестер и выводы 2002 года исследования Women's Health Initiative убедительно доказали, что заместительная гормональная терапия значительно увеличивает заболеваемость раком молочной железы. [239]
До 20-го века рака молочной железы боялись и обсуждали приглушенным тоном, как будто это было постыдно. Поскольку мало что можно было безопасно сделать с помощью примитивных хирургических методов, женщины, как правило, страдали молча, а не обращались за помощью. [ нужна цитата ] Когда операция продвинулась вперед и показатели долгосрочной выживаемости улучшились, женщины начали повышать осведомленность о болезни и возможности успешного лечения. «Женская полевая армия», которой руководила Американское общество по борьбе с раком (позже Американское онкологическое общество ) в 1930-х и 1940-х годах, была одной из первых организованных кампаний. В 1952 году первая группа взаимной поддержки под названием «Reach to Recovery» начала проводить в больнице посещения женщин, перенесших рак молочной железы, после мастэктомии. [239] : 37–38
Движение против рака молочной железы 1980-х и 1990-х годов развилось из более крупных феминистских движений и движения за здоровье женщин 20-го века. [239] : 4 Эта серия политических и образовательных кампаний, частично вдохновленная политически и социально эффективными кампаниями по повышению осведомленности о СПИДе, привела к широкому признанию второго мнения перед операцией, менее инвазивным хирургическим процедурам, группам поддержки и другим достижениям в области лечения. [240]

Розовая ленточка является наиболее ярким символом осведомленности о раке молочной железы. Розовые ленты, которые можно сделать недорого, иногда продаются в целях сбора средств, как маки в День памяти . Их можно носить в честь тех, у кого диагностирован рак молочной железы, или для обозначения продуктов, которые производитель хотел бы продавать потребителям, заинтересованным в раке молочной железы. [239] : 27–72 В 1990-х годах американские корпорации начали проводить кампании по повышению осведомленности о раке молочной железы. В рамках этих маркетинговых кампаний корпорации жертвовали на различные инициативы по борьбе с раком молочной железы за каждый приобретенный продукт с розовой ленточкой. [241] : 132–133 The Wall Street Journal отметила, что «сильные эмоции, вызванные раком молочной железы, отражаются на прибыли компании ». В то время как многие корпорации США делали пожертвования на существующие инициативы по борьбе с раком молочной железы, другие, такие как Avon, основали свои собственные фонды по борьбе с раком молочной железы на основе продуктов с розовой ленточкой. [241] : 135–136
Ношение или демонстрация розовой ленточки подверглось критике со стороны противников этой практики как своего рода слактивизм , поскольку она не имеет практического положительного эффекта. Его также критиковали как лицемерие , поскольку некоторые люди носят розовую ленту, чтобы продемонстрировать добрую волю к женщинам, больным раком молочной железы, но затем выступают против практических целей этих женщин, таких как права пациентов и законодательство по борьбе с загрязнением окружающей среды . [239] : 366–368 [242] Критики говорят, что приятные ощущения от розовых ленточек и потребления розового цвета отвлекают общество от отсутствия прогресса в профилактике и лечении рака молочной железы. [239] : 365–366 Его также критикуют за укрепление гендерных стереотипов и объективизацию женщин и их груди. < [239] : 372–374 В 2002 году действие по борьбе с раком молочной железы запустило кампанию «Подумай, прежде чем розоветь» против отмывания розового , нацеленную на предприятия, которые присоединились к розовой кампании для продвижения продуктов, вызывающих рак молочной железы, таких как алкогольные напитки. [243]
В своей книге «Pink Ribbons, Inc.: рак груди и политика филантропии» 2006 года Саманта Кинг заявила, что рак груди превратился из серьезного заболевания и индивидуальной трагедии в рыночную индустрию выживания и корпоративных продаж. [244] В 2010 году Гейл Сулик утверждала, что основными целями или задачами культуры рака молочной железы являются поддержание доминирования рака молочной железы как основной проблемы женского здоровья , создание видимости того, что общество делает что-то эффективное в отношении рака молочной железы, и поддержание и расширить социальную, политическую и финансовую власть активистов борьбы с раком молочной железы. [239] : 57 В том же году Барбара Эренрайх опубликовала в журнале Harper's Magazine статью , в которой выразила сожаление по поводу того, что в культуре рака молочной железы терапия рака молочной железы рассматривается как обряд посвящения , а не как болезнь. Чтобы соответствовать этому шаблону, женщине с раком молочной железы необходимо нормализовать и феминизировать свою внешность, а также свести к минимуму вред, который ее проблемы со здоровьем причиняют кому-либо еще. Гнев, печаль и негатив необходимо заглушить. Как и в большинстве культурных моделей, люди, соответствующие этой модели, получают социальный статус, в данном случае как пережившие рак . Женщин, отвергающих эту модель, избегают, наказывают и стыдят. Эту культуру критикуют за то, что к взрослым женщинам относятся как к маленьким девочкам, о чем свидетельствуют «детские» игрушки, такие как розовые плюшевые мишки, которые дарят взрослым женщинам. [245]
В 2009 году американский научный журналист Кристи Ашванден раскритиковала, что акцент на скрининге рака молочной железы может нанести вред женщинам, подвергая их ненужному облучению, биопсии и хирургическому вмешательству. Треть диагностированных случаев рака молочной железы может исчезнуть сама по себе. [246] Скрининговая маммография эффективно выявляет неопасные для жизни бессимптомные виды рака молочной железы и предраковые заболевания, даже не обращая внимания на серьезные виды рака. По словам исследователя рака Х. Гилберта Уэлча , скрининговая маммография использует «безмозглый подход, который гласит, что лучший тест — это тот, который выявляет больше всего раковых заболеваний», а не тот, который выявляет опасные виды рака. [246]
В 2002 году было отмечено, что из-за высокой известности рака молочной железы статистические результаты могут быть неверно истолкованы, например, утверждение о том, что у каждой восьмой женщины в течение жизни будет диагностирован рак молочной железы – утверждение, основанное на нереалистичном предположении, что ни одна женщина не умрет от какой-либо другой болезни до достижения 95-летнего возраста. [224] : 199–200 К 2010 году выживаемость при раке молочной железы в Европе составила 91% в течение одного года и 65% в течение пяти лет. В США пятилетняя выживаемость при локализованном раке молочной железы составила 96,8%, тогда как при метастазах – только 20,6%. Поскольку прогноз рака молочной железы на этой стадии был относительно благоприятным по сравнению с прогнозом других видов рака, рак молочной железы как причина смерти среди женщин составлял 13,9% всех смертей от рака. Второй наиболее распространенной причиной смерти от рака у женщин был рак легких, самый распространенный рак во всем мире среди мужчин и женщин. Улучшение выживаемости сделало рак молочной железы самым распространенным раком в мире. По оценкам, в 2010 году у 3,6 миллиона женщин во всем мире за последние пять лет был диагностирован рак молочной железы, в то время как только 1,4 миллиона мужчин или женщин, перенесших рак легких, были живы. [247]
Существуют этнические различия в показателях смертности от рака молочной железы, а также в методах лечения рака молочной железы. Рак молочной железы является наиболее распространенным раком, поражающим женщин всех этнических групп в Соединенных Штатах. Заболеваемость раком молочной железы среди чернокожих женщин в возрасте 45 лет и старше выше, чем среди белых женщин той же возрастной группы. Белые женщины в возрасте 60–84 лет имеют более высокий уровень заболеваемости раком молочной железы, чем чернокожие женщины. Несмотря на это, чернокожие женщины в любом возрасте чаще заболевают раком молочной железы. [248]
За последние годы лечение рака молочной железы значительно улучшилось, но чернокожие женщины по-прежнему реже обращаются за лечением по сравнению с белыми женщинами. [248] Такие факторы риска, как социально-экономический статус, поздняя стадия или рак молочной железы на момент постановки диагноза, генетические различия в подтипах опухолей, различия в доступе к медицинской помощи – все это способствует возникновению этих различий. Социально-экономические детерминанты, влияющие на неравенство в заболеваемости раком молочной железы, включают бедность, культуру, а также социальную несправедливость. У латиноамериканских женщин заболеваемость раком молочной железы ниже, чем у неиспаноязычных женщин, но часто диагностируется на более поздней стадии, чем у белых женщин с более крупными опухолями.
У чернокожих женщин рак молочной железы обычно диагностируется в более молодом возрасте, чем у белых женщин. Средний возраст постановки диагноза у чернокожих женщин составляет 59 лет по сравнению с 62 годами у белых женщин. Заболеваемость раком молочной железы у чернокожих женщин увеличивалась на 0,4% в год с 1975 года и на 1,5% в год среди женщин Азии и островов Тихого океана с 1992 года. Показатели заболеваемости были стабильными среди белых неиспаноязычных, латиноамериканцев и коренных женщин. Отмечается, что пятилетняя выживаемость составляет 81% у чернокожих женщин и 92% у белых женщин. Китайские и японские женщины имеют самые высокие показатели выживаемости. [248]
Бедность является основной причиной неравенства, связанного с раком молочной железы. Женщины с низким доходом реже проходят обследование на рак молочной железы и, следовательно, имеют больше шансов получить диагноз на поздней стадии. [248] Обеспечение женщинам всех этнических групп справедливого медицинского обслуживания, включая обследование молочных желез, может положительно повлиять на эти различия. [249]
Беременность в раннем возрасте снижает риск развития рака молочной железы в более позднем возрасте. [250] Риск рака молочной железы также снижается с увеличением количества детей у женщины. [250] Рак молочной железы становится более распространенным через 5 или 10 лет после беременности, но затем становится менее распространенным, чем среди населения в целом. [251] Эти виды рака известны как послеродовой рак молочной железы и имеют худшие исходы, включая повышенный риск отдаленного распространения заболевания и смертности. [252] Другие виды рака, обнаруженные во время или вскоре после беременности, появляются примерно с той же частотой, что и другие виды рака у женщин аналогичного возраста. [253]
Диагностировать новый рак у беременной женщины сложно, отчасти потому, что любые симптомы обычно считаются обычным дискомфортом, связанным с беременностью. [253] В результате у многих беременных или недавно беременных женщин рак обычно обнаруживается на несколько более поздней стадии, чем в среднем. Некоторые процедуры визуализации, такие как МРТ (магнитно-резонансная томография), компьютерная томография , ультразвуковое исследование и маммография с защитой плода, считаются безопасными во время беременности; некоторые другие, такие как ПЭТ-сканирование, нет. [253]
Лечение в целом такое же, как и для небеременных женщин. [253] Однако во время беременности облучения обычно избегают, особенно если доза для плода может превышать 100 сГр. В некоторых случаях некоторые или все методы лечения откладываются до рождения, если рак диагностируется на поздних сроках беременности. Ранние роды для ускорения начала лечения не являются редкостью. Хирургическое вмешательство обычно считается безопасным во время беременности, но некоторые другие методы лечения, особенно некоторые химиотерапевтические препараты, назначаемые в первом триместре , увеличивают риск врожденных дефектов и потери беременности (самопроизвольные аборты и мертворождения). [253] Плановые аборты не требуются и не повышают вероятность выживания матери или ее выздоровления. [253]
Лучевая терапия может повлиять на способность матери кормить ребенка грудью, поскольку она снижает способность груди вырабатывать молоко и увеличивает риск мастита . Кроме того, когда химиотерапия проводится после рождения, многие препараты попадают к ребенку через грудное молоко, что может нанести ему вред. [253]
Что касается будущей беременности, среди людей, переживших рак молочной железы , часто существует страх рецидива рака. [254] С другой стороны, многие по-прежнему считают беременность и родительство символом нормальности, счастья и полноценной жизни. [254]
У женщин, переживших рак молочной железы, в качестве вариантов первой линии следует использовать негормональные методы контроля над рождаемостью , такие как медная внутриматочная спираль (ВМС) . [255] Методы на основе прогестагена , такие как депо-медроксипрогестерона ацетат , ВМС с прогестагеном или таблетки, содержащие только прогестаген, имеют плохо изученный, но возможно повышенный риск рецидива рака, но могут использоваться, если положительные эффекты перевешивают этот возможный риск. [256]
У женщин, перенесших рак молочной железы, рекомендуется сначала рассмотреть негормональные варианты лечения менопаузального эффекта, такие как бисфосфонаты или селективные модуляторы эстрогеновых рецепторов (SERM) при остеопорозе, а также вагинальный эстроген при местных симптомах. Наблюдательные исследования системной заместительной гормональной терапии после рака молочной железы в целом обнадеживают. Если после рака молочной железы необходима заместительная гормональная терапия, терапия только эстрогенами или терапия эстрогенами с использованием внутриматочной спирали с прогестагеном может быть более безопасным вариантом, чем комбинированная системная терапия. [257]
Лечение проходит клинические испытания. Сюда входят отдельные лекарства, комбинации лекарств, а также хирургические и лучевые методы. Исследования включают новые виды таргетной терапии , [258] противораковые вакцины , онколитическую виротерапию , [259] генную терапию [260] [261] и иммунотерапию . [262]
О последних исследованиях ежегодно сообщается на научных конференциях, таких как Американское общество клинической онкологии , Симпозиум по раку молочной железы в Сан-Антонио [263] и Конференция по онкологии в Санкт-Галлене в Санкт-Галлене, Швейцария. [264] Эти исследования рассматриваются профессиональными обществами и другими организациями и формулируются в виде рекомендаций для конкретных групп лечения и категорий риска.
Фенретинид , ретиноид , также изучается как способ снижения риска рака молочной железы. [265] [266] В частности, предметом клинических испытаний были комбинации рибоциклиба и эндокринной терапии. [267]
Обзор 2019 года обнаружил доказательства умеренной достоверности того, что назначение людям антибиотиков перед операцией по поводу рака молочной железы помогает предотвратить инфекцию области хирургического вмешательства (ИОХВ) . Необходимы дальнейшие исследования для определения наиболее эффективного протокола применения антибиотиков и их использования у женщин, перенесших немедленную реконструкцию груди. [268]
По состоянию на 2014 год криоабляция изучается, чтобы выяснить, может ли она заменить лампэктомию при небольших размерах рака. [269] Имеются предварительные данные у пациентов с опухолями менее 2 сантиметров. [270] Его также можно использовать у тех, у кого хирургическое вмешательство невозможно. [270] В другом обзоре говорится, что криоабляция выглядит многообещающе при раннем раке молочной железы небольших размеров. [271]
Часть современных знаний о карциномах молочной железы основана на исследованиях in vivo и in vitro , проведенных с клеточными линиями , полученными из рака молочной железы. Они обеспечивают неограниченный источник гомогенного самовоспроизводящегося материала, свободного от контаминирующих стромальных клеток и часто легко культивируемого в простых стандартных средах . Первая описанная линия клеток рака молочной железы, BT-20 , была создана в 1958 году. С тех пор, несмотря на постоянную работу в этой области, количество полученных постоянных линий было поразительно низким (около 100). Действительно, попытки культивировать клеточные линии рака молочной железы из первичных опухолей оказались в основном безуспешными. Такая низкая эффективность часто объяснялась техническими трудностями, связанными с экстракцией жизнеспособных опухолевых клеток из окружающей их стромы. Большинство доступных клеточных линий рака молочной железы произошли из метастатических опухолей, главным образом из плеврального выпота . В выпотах обычно наблюдалось большое количество диссоциированных, жизнеспособных опухолевых клеток с небольшим загрязнением фибробластами и другими клетками опухолевой стромы или без него. Многие из используемых в настоящее время линий BCC были созданы в конце 1970-х годов. Очень немногие из них, а именно MCF-7 , T-47D , MDA-MB-231 и SK-BR-3 , составляют более двух третей всех рефератов, сообщающих об исследованиях упомянутых клеточных линий рака молочной железы, как следует из исследования Опрос на основе Medline .
Клинически наиболее полезными метаболическими маркерами при раке молочной железы являются рецепторы эстрогена и прогестерона, которые используются для прогнозирования ответа на гормональную терапию. Новые или потенциально новые маркеры рака молочной железы включают BRCA1 и BRCA2 [272] для выявления людей с высоким риском развития рака молочной железы, HER-2 и SCD1 для прогнозирования ответа на терапевтические схемы , а также урокиназный активатор плазминогена , PA1-1 и SCD1 для оценки прогноза. [ нужна медицинская ссылка ]
Все уровни доказательств показали взаимосвязь риска между употреблением алкоголя и риском рака молочной железы, даже при низких уровнях потребления.
Напротив, аборт связан с повышенным риском рака молочной железы.
Объяснение этих эпидемиологических данных неизвестно, но параллелизм между моделью карциномы молочной железы крыс, вызванной ДМБА, и ситуацией у человека поразителен.
... Аборт прервал бы этот процесс, оставив в железе недифференцированные структуры, подобные тем, которые наблюдаются в молочной железе крысы, что могло бы снова сделать железу восприимчивой к канцерогенезу.
{{cite journal}}: CS1 maint: DOI неактивен по состоянию на январь 2024 г. ( ссылка )